Смещение трапециевидной кости большого пальца правой руки

Перелом трапециевидной кости кисти встречается довольно редко. Поскольку возникает он преимущественно вследствие прямой травмы, то и сочетается чаще всего с другими повреждениями кисти, в том числе и с вывихами самой трапециевидной кости. Распознать этот перелом (как клинически, так и рентгенологически) достаточно сложно. Часто требуется проведение повторных исследований. Лечение, как правило, заключается в обездвиживании запястья в течение 3-6 недель с последующей реабилитацией.
- Факторы риска и причины возникновения перелома трапециевидной кости
- Симптомы и диагностика перелома трапециевидной кости
- Лечение и реабилитация после перелома трапециевидной кости
- Комплекс упражнений при переломе трапециевидной кости
Факторы риска и причины возникновения перелома трапециевидной кости
Чаще всего причиной перелома трапециевидной кости является травма. Интересно, что у мужчин повреждения встречаются реже, что связано с повышенной прочностью костей. В результате удара или падения происходят повреждения различной степени. Левая рука травмируется реже, поскольку правши рефлекторно выбрасывают вперед правую руку в качестве защиты.

Если травмы являются главными причинами нарушения целостности трапециевидной кости, то существуют провоцирующие факторы, которые повышают риск получения травмы:
- пожилой возраст;
- период менопаузы у женщин;
- прогрессирующий остеопороз;
- гормональный дисбаланс;
- дефицит кальция.
Причины перелома трапециевидной кости кроются и в физической активности человека. Спортсмены, экстремалы и дети сталкиваются с подобной травмой чаще. Повреждение кости часто возникает в результате сильного удара по ладони. Вызвать подобную травму способны падающий с высоты предмет, столкновение с движущимся объектом (транспортом), потасовки и драки.
Симптомы и диагностика перелома трапециевидной кости
Клинические проявления перелома трапециевидной кости сводятся к боли и отечности в области травмы. Боль усиливается при движениях и нагрузках на запястье и указательный палец. Поскольку при рентгенологическом исследовании тени костей часто накладываются одна на другую, для постановки точного диагноза необходимы подробный расспрос пациента и тщательное клиническое обследование.

В большинстве случаев определить перелом трапециевидной кости запястья позволяет рентгенография. Если этот метод не достаточно информативен, специалист может назначить проведение компьютерной томографии или ядерно-резонансной томографии. Если затронуты нервные окончания, может потребоваться консультация невролога.
Лечение и реабилитация после перелома трапециевидной кости
В абсолютном большинстве случаев лечение перелома трапециевидной кости состоит из наложения гипсовой повязки сроком до 6 недель. Пациенту назначают препараты с кальцием и витаминотерапию. Самостоятельное лечение в домашних условиях может быть лишь дополнением к основным реабилитационным мероприятиям после снятия гипсовой повязки и заключается в выполнении комплекса упражнений и процедур, назначенных специалистом. Стоит понимать, что лечение подобного перелома народными средствами невозможно из-за механического происхождения травмы.

Разработка руки после перелома трапециевидной кости начинается сразу же после снятия гипса для постепенного включения в работу атрофированных мышц. При выполнении упражнений может ощущаться легкая болезненность. Кисть, долго пребывавшая без движения, демонстрирует слабость и нечеткость. Особую роль в реабилитации играют массаж и физиотерапевтические процедуры: ультрафиолетовое облучение (увеличивает синтез витамина D) и электрофорез кальция. Полностью восстановить руку удается через 3-6 месяцев. Если спустя полгода не наблюдаются улучшения, проводят повторный рентген.
Упражнения после перелома трапециевидной кости, с одной стороны, способствуют быстрому восстановлению подвижности запястья. С другой стороны, неправильная гимнастика может вызвать осложнения. Именно поэтому выполнение упражнений осуществляют под наблюдением специалиста. Лечебная физкультура при переломе трапециевидной кости подразумевает:
Для улучшения кровообращения в области повреждения назначают массаж. Специалист прорабатывает кисть для повышения функциональности мышц и уменьшения последствий атрофии. Восстановление после перелома трапециевидной кости произойдет быстрее, если воспользоваться помощью квалифицированного массажиста.

Комплекс упражнений при переломе трапециевидной кости
Перелом трапециевидной кости встречается очень редко. Для диагностики обычно необходимо рентгенологическое исследование. В большинстве случаев для лечения перелома накладывают гипсовую повязку на 3-6 недель. Для полного восстановления надо запастись терпением и быть нацеленным на результат. Следует выполнять все советы и предписания врача. Только так можно добиться правильного срастания костей и вернуть функциональность кисти.
Перелом запястья происходит по причине удара или падения на область тяжелого предмета. Травма может наступить также вследствие хрупкости костей при остеопорозе, поэтому пожилые люди входят в группу риска. Часто происходит во время занятий спортом. Различают перелом Коллеса (разгибательный) и Смита (сгибательный). В зависимости от поврежденной области, бывает травма трехгранной проксимальной, крючковидной дистальной, полулунной проксимальной, головчатой дистальной костей и запястной трапеции. Также переломы классифицируют на открытый и закрытый, со смещением или без, трещину. Клиническая картина представлена такими симптомами: нарушение анатомической формы, боли, отечность, ограничения двигательной активности в пострадавшей области.
При подозрении на перелом запястья необходимо устранить боль. Для этого используют обезболивающие средства в форме таблеток или инъекций. К пострадавшей области прикладывают холод. Накладывают иммобилизующую повязку. Если травма без смещения, лечат консервативным путем – ношением гипса и медикаментами. При оперативном лечении проводят репозицию костей и фиксируют их пластинами или штифтами. Для восстановления проводят массажные, физиотерапевтические процедуры, делают упражнения. Могут использоваться народные средства.
Анатомия
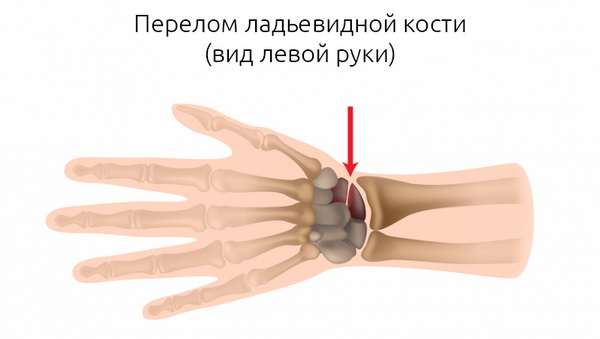
Запястье в теле человека располагается между предплечьем и пястью, является важным функциональным отделом руки. Кости запястья соединены с лучевой костью сверху, а также с костями пясти снизу. Всего насчитывается восемь небольших расположенных двумя рядами костей запястного отдела. Дистальный костный ряд относится к пясти, проксимальный ряд имеет отношение к лучевой кости.
Три запястных кости вместе с лучевидной костью формируют лучезапястный сустав. Травмы костей внутри сустава считаются особенно опасными.
Причины перелома в области запястья
Вызвать нарушение целостности костей в данной области верхней конечности может либо прямой удар, либо падение на руки. Причем речь может идти как об ударе тяжелого предмета по руке, так и об ударе рукой о жесткую плотную поверхность. Перелом запястья руки зачастую происходит в обыденной жизни. Кроме того, автомобильные аварии и различные чрезвычайные происшествия, а также занятия спортом (особенно боксом, единоборствами, баскетболом, регби) могут привести к повреждению запястья.
Перелом костей в районе запястья более вероятен не только для людей старшего возраста, но также для лиц с гормональными проблемами, дефицитом кальция, а также для страдающих онкологическими болезнями, туберкулезом и иными заболеваниями костей. Запястье чаще ломают женщины (преимущественно в период менопаузы), чем мужчины.
Травмы запястья часто сопровождает перелом пястной кости, а иногда общее повреждение кисти. В этом случае на заживление потребуется больше времени, особенно если пострадавший старше среднего возраста.
Виды переломов запястья
Когда говорят о таких повреждениях, выделяют две особые классификационные группы:
- Перелом Коллеса (разгибательный). Возникает в результате падения на открытую ладонь или сильного удара по открытой ладони. В этой ситуации костные отломки отходят в направлении от ладони. Восстановление идет быстрыми темпами за счет хорошего кровотока.
- Перелом Смита (сгибательный). Связан с ударом (например, неточный, но сильный удар кулаком) или падением на тыльную (оборотную) сторону ладони. Лучевая кость перемещается в направлении ладони, кисть деформируется. Лечение и реабилитация требуют времени и усилий.
В зависимости от того, какая именно кость затронута травмой, принято говорить про перелом трехгранной проксимальной кости, расположенной над ней крючковидной дистальной кости, полулунной проксимальной и головчатой дистальной кости, ладьевидной проксимальной и трапециевидной дистальной кости, гороховидной проксимальной кости и запястной трапеции. Иногда ломается сразу несколько костей, причем на обеих конечностях (например, при падении на две руки).
Кроме того, типологизация может осуществляться по стандартной схеме:
- Если имеет место повреждение кожи и кровеносных сосудов, образуется рана с торчащими из нее отломками костей, то речь идет об открытом переломе. Когда запястье травмировано под кожей, внешне могут быть видны костные деформации, но мягкие ткани при этом не затронуты, перед нами закрытый перелом.
- Части сломанной кости могут смещаться, отклоняясь от нормального положения, или не делать этого перелом со смещением или без смещения соответственно.
- Костное повреждение при отсутствии полноценного разлома – это трещина или неполный перелом. Дробление кости на три и более частей указывает на оскольчатую травму.
- Если перелом произошел в самом лучезапястном суставе, речь идет о внутрисуставном повреждении запястья. Отдельно выделяются внесуставные переломы.
Интересно почитать перелом кисти руки.
Клиническая картина
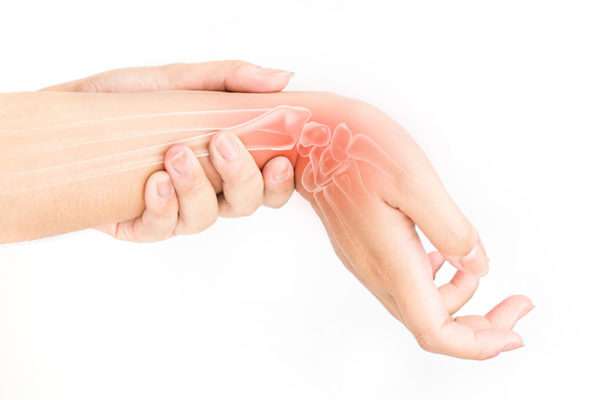
- Признаки перелома запястья обобщенно сводятся к локализованным болевым ощущениям. Боль усиливается при разгибательных движениях кистью, попытках сжимать пальцы.
- Дополнительный показатель – это отек и гематома на месте повреждения, реже возникает синюшность.
- Симптомы перелома запястья со смещением – нарушение анатомической формы конечности.
- Часто движение рукой позволяет услышать костный хруст, звук трения при соприкосновении частей сломанной кости.
- Двигательная активность пострадавшего человека ограничена, иногда присутствует подвижность по патологическому типу.
- Серьезные переломы вызывают повышение температуры тела, а чрезмерно сильная боль приводит к развитию шока, что считается особенно опасным.
Правильно оценить симптоматику сможет только врач. В случае проблем с запястьем необходимо обращаться к травматологу либо к хирургу или ортопеду. Развеять сомнения поможет правильная диагностика – рентгеновские снимки с разных локаций (сверху, сбоку, вполоборота), магнитно-резонансная и компьютерная томографии. Если повреждение произошло внутри сустава, медики дополнительно пользуются методом артроскопии.
Оказание первой помощи пострадавшему
Неправильно оказанная доврачебная помощь может привести к развитию опасных осложнений. Поэтому очень важно знать, что делать в таких ситуациях.
- Перелом костей в районе запястья может быть весьма болезненным, поэтому первое, что должно быть предпринято анестезия. Рекомендуются анальгетики и кетороловые препараты в виде таблеток и инъекций.
- Снижению боли и отечности служит приложение к руке холода.
- При отсутствии выраженных деформаций на травмированную часть руки накладывается иммобилизационная шина.
- Если произошел перелом открытого типа, то рана подлежит антисептической обработке.
- Одновременный перелом запястий правой и левой рук требует первой помощи для каждой из конечностей по отдельности.
- Категорически недопустимо пытаться без участия медиков вправлять переломанные кости.
Лечение травмированного запястья
Длительность лечебных процедур, их особенности и способы применения предопределяются тяжестью травмы. Чем сложнее повреждение, тем дольше и сложнее оно лечится. Травмы без смещения костей лечатся часто консервативно – посредством обездвиживания на период от полутора до трех месяцев. Перелом запястья со смещением предполагает госпитализацию, проведение операции и срастается за срок до полугода.
Первое, что делает врач репозиция костных частей. Отломкам придают нормальное положение, фиксируя его гипсованием (консервативный подход), штифтами либо пластинами (оперативный метод). Обязательным требованием во всех случаях является закрепление большого пальца кисти.

Гипсовая повязка при несложных травмах ладьевидной и лунной костей носится около полутора месяцев. Остальные кости запястья срастаются за срок до месяца. Полное обездвиживание после оперативного вмешательства продолжается не менее двух месяцев. Часто на протяжении всего периода лечения пациент получает обезболивающие средства, особенно если порог чувствительности у человека низкий.
При травмах ладьевидной кости запястья со смещением существует реальный риск осложнения в виде появления так называемого ложного сустава. Если операция пройдет некорректно, может также начаться воспаление нерва в месте повреждения или внутреннее кровотечение. Среди негативных последствий ошибок лечения также блокирование функций кисти и хронические боли.
Реабилитационный период
Комплекс восстановительных методик определяет лечащий врач. Однако практически во всех случаях на первом этапе реабилитации сразу по окончании периода обездвиживания конечности используется массаж, затем добавляется лечебная гимнастика и физиотерапевтические мероприятия.

Аккуратные движения пальцами допускаются даже во время ношения обездвиживающей повязки, это важно для поддержания кровообращения. После отмены иммобилизации конечности постепенно добавляются упражнения для суставов (поднятие и опускание пальцев, щелчки пальцами, имитация взятия щепотки соли, вращение кистью, скрещивание пальцев, взятие пострадавшей рукой разных предметов). Поскольку перелом руки в запястье приводит к частичному ограничению подвижности локтевого сустава, гимнастика необходима также в этой области. Быстро восстановить и разработать запястье даже после серьезного перелома можно с помощью гимнастики в воде. Такие упражнения полезно делать по нескольку раз в день.
Избежать мышечной атрофии, поддержать снабжение кровью, а также лимфой помогает массаж. Он применяется в течение всего периода восстановления ежедневно или два раза в сутки. Из физиотерапии популярно использование парафина, электрофореза, УВЧ, озокерит, бальнеотерапия.
Примерно через месяц пациенты приступают к общеукрепляющей физкультуре и возвращаются к обычному укладу жизни. Здесь важно не допускать чрезмерной нагрузки, поскольку, например, при повторном падении пострадавшего на ту же руку травма запястья может возобновиться, а также усугубиться. Это крайне актуально для профессиональных спортсменов и работников физического труда.
Свою роль в восстановлении играет полноценное питание пострадавшего, прием витаминных препаратов с упором на кальций.
Перелом костей запястья в подавляющем большинстве случаев происходит по причине падения на данную область тяжелого предмета или вследствие удара. У пожилых людей данная травма может наступить вследствие хрупкости костей запястья при остеопорозе.
Основные виды переломов костей запястья
Перелом ладьевидной кости встречается часто. Наблюдается он в возрасте от 20 до 40 лет. Нередки случаи, когда эти переломы встречаются и в возрасте 10-20 лет. Правая рука поражается чаще. Иногда возможны одновременные переломы ладьевидных костей обеих рук. Нередки и комбинированные поражения – одновременный перелом ладьевидной кости и какой-либо из других костей запястья или перелом ладьевидной кости и вывих в межзапястном суставе.
Перелом ладьевидной кости возникает чаще всего в результате удара или сильного толчка со стороны основания ладони при положении тыльной флексии кисти. В зависимости от направления удара может получиться перелом от разгибания, от сгибания, или компрессионный перелом.
Клиническая картина очень бедна по сравнению с серьезностью повреждения. Видимой деформации нет. Пострадавшие жалуются на боль в кисти только при движении. В области анатомической табакерки наблюдается небольшое припухание и боль при пальпации. Боль усиливается при давлении по оси первых двух пальцев. Изолированный перелом крыльев бугорка ладьевидной ямки характеризуется болью при давлении на кость с ладонной стороны кисти.
Для установления диагноза необходимо точное рентгенологическое исследование. Линия перелома при свежих переломах ладьевидной кости узкая, часто замечаемая с трудом. Ее можно установить на рентгенограмме только в проекции, совпадающей с линией перелома. На прямой рентгенограмме разогнутой ладони ладьевидная кость наклоняется вперед, а линия перелома, которая большей частью перпендикулярна по отношению к оси кости, становится трудно различимой. Наоборот, при умеренном дорсо-флексионном положении и небольшом локтевом отведении кисти линия перелома видна хорошо.
Но направление линии перелома не всегда постоянно. В зависимости от этого и положение руки должно меняться до тех пор, пока будет установлен момент, в котором перелом будет виден на рентгенограмме. Сильное локтевое отведение кисти способствует разъединению отломков, и, таким образом, рентгенологически легко распознается перелом. Однако в большинстве случаев стараются избегать применять этот способ, так как смещение отломков может оказать неблагоприятное влияние на заживление перелома.
На боковой рентгенограмме линия перелома редко видна. Эта рентгенограмма, однако, необходима для того, чтобы исключить перилунарный вывих. Кроме того, необходима еще одна рентгенограмма в полубоковой проекции (45°). В этом положении тени не наслаиваются одна на другую.
Рентгенограмма имеет решающее значение не только для выяснения диагноза. Она дает возможность установить локализацию и направление линий перелома и в зависимости от этого уточнить срок лечения и предвидеть результаты.
В зависимости от локализации различают несколько видов переломов: средней трети, нижней трети и крыльев бугорка ладьевидной ямки и верхней трети. Переломы крыльев бугорка ладьевидной ямки внесуставные и все без исключения срастаются. Прогноз при переломах нижней трети также благоприятен. Оба отломка хорошо кровоснабжаются. При переломах средней трети кровоснабжение отломков обыкновенно хорошее, и при правильно проведенном лечении отломки быстро срастаются. При переломах верхней трети часто наблюдается развитие асептического некроза и несращение верхнего отломка.
Лечение продолжается тем дольше, чем проксимальнее линия перелома. Сращение может наступить даже при асептических некрозах проксимального отломка, но иммобилизация должна быть длительной.
В зависимости от направления линий перелома различают поперечные, косо-горизонтальные и косо-вертикальные переломы.
При трансверзальных переломах действующая сила мышц кисти и пальцев перпендикулярна линии перелома и способствует вклиниванию отломков.
Таким образом, биомеханические условия оказывают благоприятное действие на сращение. При косо-горизонтальных переломах сила мышц действует по отношению линии перелома под известным углом. Она разлагается так, что одна ее составная часть способствует скольжению дистального отломка по отношению к проксимальному. При косо-вертикальных переломах действующая сила также распадается, но составная часть ее, вызывающая скольжение дистального отломка, очень большая и условия для сращения отломков самые неблагоприятные. Естественно, что при сочетании двух неблагоприятных моментов (перелом верхней трети и косо-вертикальная линия перелома) прогноз оказывается особенно плохим.
Обычно смещения отломков при переломе ладьевидной кости не наблюдается. Разъединение при движении кисти минимальное и исчезает, как только руку иммобилизуют в функционально выгодном положении. Значительное смещение устанавливают иногда при самопроизвольном вправлении трансладьевидно-перилунарном вывихе.
В дифференциально-диагностическом отношении необходимо иметь в виду os naviculare bipartitum и патологические переломы вследствие кистозной дистрофии кости.
Без лечения перелом ладьевидной кости обычно не срастается. При сгибании и разгибании кисти отломки движутся один в отношении другого. В первые несколько месяцев наблюдаются рассасывание костных концов, расширение линии перелома и образование маленьких полостей, а через 6 месяцев до 1 года поверхности концов отломков сглаживаются, склерозируются и оформляется ложный сустав. Дальнейшее развитие субъективных жалоб и объективных изменений при оформленном ложном суставе различно. Иногда у больных нет жалоб, и развившийся псевдоартроз после перенесенной много лет назад травмы устанавливают случайно. В других случаях боли постепенно усиливаются и появляются клинические и рентгенологические признаки деформирующего артроза.
Если проксимальный отломок плохо кровоснабжен, то он постепенно склерозируется и на рентгенограмме его тень видна значительно плотнее. Эти изменения становятся видимыми на рентгенограмме еще с четвертой недели после травмы. В дальнейшем этот отломок деформируется, и размер его уменьшается. Если не предпринять необходимых мер, появляются артрозные боли и соответствующие изменения в соседних суставах.
Бескровное лечение является общепринятым методом при переломе ладьевидной кости. Обезболивание и манипуляции для вправления отломков, кроме редких случаев со смещением, не применяются.
Иммобилизацию производят, придавая кисти положение умеренной дорсальной флексии и среднее положение в отношении боковых отведений. Большой палец должен быть в оппозиции. Гипсовую повязку накладывают от верхней трети предплечья до головок пястных костей с тыльной стороны и до дистальной складки ладони с волярной стороны. Это дает возможность полного сгибания пальцев. Гипс обхватывает и область мышц возвышения большого пальца до пястно-фалангового сустава большого пальца.
За состоянием гипса необходимо следить, и если установлено, что он сломан или расшатан, то его необходимо поправить или сменить. Длительность иммобилизации зависит от образования костной мозоли и исчезновения линии перелома. Средний срок иммобилизации при косо-горизонтальных и поперечных переломах верхней и средней трети кости – 8 недель, а при косо-вертикальной линии перелома и при локализации в верхней трети кости – 12 недель. Но если при проверке на рентгенограмме нет данных о сращении перелома, иммобилизация продолжается столько, сколько это необходимо. При переломах верхней трети срок может быть до 6 месяцев. При переломах крыльев бугорка ладьевидной ямки иммобилизация в течение 15-20 дней достаточна, хотя этот перелом срастается и без иммобилизации.
Если по окончании срока лечения сращение не произошло, а на рентгенограмме устанавливают данные асептического некроза, то в таких случаях необходимо предпринять оперативное лечение – удаление проксимального отломка.
Бескровное лечение может дать хороший результат и при запущенных случаях в течение нескольких месяцев с момента травмы, пока еще на рентгенограмме нет признаков ложного сустава. Однако процент сращений при этом уменьшается, и необходима более продолжительная иммобилизация (3-7 месяцев). Некоторые авторы в этой стадии применяют оперативное лечение – костную пластику.
Лечение ложного сустава ладьевидной кости оперативное.
Этот перелом обыкновенно возникает в результате непрямой травмы, ведущей к гиперфлексии, или гиперэкстензии кисти. Связки межзапястного сустава перерастягиваются и отрываются вместе с кусочком кости. Если действие силы продолжается, то может возникнуть вывих полулунной кости, или перилунарный вывих.
Редко наблюдается перелом тела полулунной кости вследствие сдавления между головчатой и лучевой костями. В таких случаях кость сдавливается или линия перелома разделяет ее на два отломка.
Переломы полулунной кости характеризуются припухлостью и болезненностью. Они выявляются главным образом при сгибании и разгибании кисти. Боль распространяется к III пальцу.
В дифференциально-диагностическом отношении при переломе отростков необходимо иметь в виду наличие дополнительных костей, которые представляют редкую анатомическую вариацию, а при переломе тела – болезнь Кинбека.
Лечение перелома полулунной кости при отрыве маленьких отломков сводится к иммобилизации в функциональном положении в течение 2-3 недель, а при переломе тела – в течение 8-10 недель.
Компрессионный перелом тела полулунной кости нередко ведет к деформирующему артрозу и асептическому некрозу. В таких случаях жалобы больных упорно продолжаются, и могут появиться артрозные изменения в соседних суставах. Поэтому при таком виде осложнения иногда необходимо удаление кости.
Механизмом этого повреждения чаще всего является придавливание кости соседними костями при падении на кисть при сильно выраженном лучевом отведении руки и абдукции большого пальца. Реже причиной перелома является прямое насилие. Иногда наблюдается отрыв соединительнотканных связок между os trapezium и os triquetrum вместе с кусочками кости.
Клинические признаки – ограниченная припухлость и болезненность. Боль увеличивается при движении большого пальца и при попытке захватывания. Противопоставление I пальца ограничено.
Для выяснения диагноза и исключения сопровождающего перелома основания I пястной кости необходимо произвести рентгенограммы: прямую, боковую и при 20° пронации по отношению к боковому положению пальца. На прямой рентгенограмме на os trapezium накладывается частично os trapezoideum и II пястная кость, а на боковой рентгенограмме – hamulus ossis hamati. Линия перелома в большинстве случаев продольная. Внешний отломок часто смещен наружу и вверх. Нередко к этому прибавляется неполный вывих оснований I пястной кости.
Без правильного и точного вправления отломков перелома большой многоугольной кости наступает значительное расстройство функции запястно-пястного сустава большого пальца (ограниченные движения, затрудненное противопоставление, болезненный артроз, неполный вывих). Работоспособность пострадавшего и функция руки ограничены.
При переломах без смещения отломков применяют бескровное лечение, а в остальных случаях – оперативное. Репозицию производят под местным обезболиванием.
Бескровное лечение перелома большой многоугольной кости состоит во вправлении внешнего отломка путем прямого нажима. Ассистент одной рукой вытягивает большой палец, а другой – остальные пальцы. Другой помощник производит противовытяжение над локтевым суставом. Накладывают гипс, как и при переломе ладьевидной кости, хорошо моделированный в области перелома. К гипсовой повязке присоединяют проволочную шину по направлению пальца. Через головку I пястной кости проводят иглу и между ней и шиной обтягивают небольшую пружинку или резинку. Через 3 недели прекращают вытяжение, а иммобилизация продолжается еще один месяц.
Оперативное лечение перелома большой многоугольной кости сводится к вправлению отломков и остеосинтезу при помощи спицы или винта. Доступ к перелому обеспечивают небольшим горизонтальным или продольным разрезом. Ветвь лучевого нерва и лучевую артерию отводят. Вскрывают сустав и удаляют маленькие свободные костные отломки. Во внешний отломок вводят спицу, при помощи которой его вправляют. В момент вправления вытягивают и отводят большой палец. Врач следит за тем, чтобы вправление отломков со стороны суставной поверхности кости было безупречным. Вводят вторую спицу через оба обломка к соседним костям, а в случае необходимости вводят глубже и первую спицу. Иногда прибегают к фиксации винтом. После операции показана иммобилизация в течение 6 недель.
Результаты оперативного лечения лучше, чем бескровного. При застарелых, нелеченных или неправильно леченных переломах большой многоугольной кости иногда приходится прибегать к удалению сломанной кости или к артродезу большого пальца в положении противопоставления.
Этот перелом возникает как при прямом (удар в тыльную сторону кисти), так и при непрямом (гиперэкстензия или гиперфлексия кисти) насилии. Часто отломки вклиниваются, вследствие чего линия перелома не видна. Кость выглядит укороченной. Иногда отломки расположены под углом. Нередко наблюдаются переломы в области шейки со смещением головки. Наблюдаются иногда и отрывы кусочков кости вместе с соответствующими связками. Переломы головчатой кости часто встречаются вместе с другими повреждениями запястья (перелом нескольких костей, перилунарный вывих и пр.).
Клинические признаки – припухлость и болезненность. Характерной считается боль при нажиме по оси III пальца. В одних случаях на рентгенограмме видна линия перелома, а в других – только общее укорочение кости.
Переломы с небольшими смещениями в переднезаднем направлении иногда хорошо видны на боковой рентгенограмме.
Лечение состоит в иммобилизации в функциональном положении в течение 4-6 недель. При значительном смещении отломков можно попробовать произвести одномоментное вправление путем вытягивания средних пальцев и прямого нажима.
Остальные виды переломов костей запястья
Перелом тела трехгранной кости возникает из-за прямого удара или от сдавления между соседними костями в результате падения на выпрямленную и отведенную в локтевую сторону руку. Иногда при насильственной гиперэкстензии кисти соответствующие связки вырываются вместе с маленькими кусочками кости. Часто это повреждение сопровождается переломом шиловидного отростка или сочетается с перилунарным вывихом.
Признаки этого перелома – местная припухлость, ограничение движений и болезненность при аддукции и флексии кисти.
Диагноз главным образом рентгенологический.
Лечение сводится к иммобилизации в функциональном положении в течение 6 недель при переломе тела или в течение 3 недель при отрыве маленьких отломков. Переломы тела обычно срастаются, а маленькие кусочки иногда остаются отделенными от кости, но неприятностей не создают.
Перелом возникает под действием непрямого удара или от придавливания кости к трехгранной кости. Иногда вследствие сильного сокращения локтевого сгибателя запястья при внезапной экстензии кисти от кости отрывается маленький отломок.
Лечение состоит в иммобилизации в положении слегка выраженной дорсальной флексии кисти при среднем положении в отношении боковых отклонений. Если не наступает сращение и жалобы больного продолжаются, можно удалить оторванный отломок.
Самостоятельный перелом трапециевидной кости принадлежит к одному из самых редких травматических повреждений. Обычно происходит размозжение кости при ударе по оси II пястной кости или отрыв прикрепляемых к ней связок вместе с кусочком костной ткани вследствие непрямой травмы.
Лечение сводится к иммобилизации в течение 3 недель.
Этот перелом возникает в результате прямой или непрямой травмы – падения на разогнутую и в локтевом отведении кисть.
Клинические признаки выражаются ограниченной припухлостью и болезненностью. Боль при нажиме по оси IV и V пальцев считается характерной. Чтобы не просмотреть перелом, необходимо произвести 3 рентгенограммы – прямую, боковую и косую.
Лечение заключается в иммобилизации в функциональном положении в течение 4-6 недель. Иногда удаляют крючок крючковидной кости .
Читайте также:


