Замена коленного сустава в молодом возрасте

Коленный сустав – самое сложное по строению сочленение костей, на которое приходятся очень высокие нагрузки. Именно поэтому у многих людей он быстро изнашивается, чему способствует ряд заболеваний. В группе риска – спортсмены, люди пожилого возраста, страдающие ожирением, те, кто перенес травмы, имеет воспалительные патологии колена. Иногда болезнь доходит до такой стадии, что вылечить ее консервативными способами не представляется возможным. Тогда пациенту может быть рекомендовано эндопротезирование коленного сустава.
В чем суть операции на коленном суставе?
Под эндопротезированием понимают ортопедическую операцию по замене коленного сустава, в ходе которой костное сочленение будет полностью или частично замещено искусственным протезом из пластика или металла. Вмешательство предполагает иссечение пораженных частей сустава, которые имеют выраженные повреждения в части костных поверхностей и хрящей и не могут быть восстановлены иными способами.

Операция в недавнем прошлом выполнялась редко, только по строгим показаниям и несла множество опасностей и осложнений. Сейчас данный вид вмешательств является рядовым, его делают даже в обычных клиниках. Результативность эндопротезирования высока – она составляет более 95%, следовательно, большинство пациентов вновь смогут ходить и вести полноценный образ жизни.
Протезы не устанавливаются внутрь колена пожизненно – у них есть определенный периодслужбы. Обычно он составляет 15-25 лет и более. По типу материалов для операции протезы бывают такими:
- Титановые;
- Стальные;
- Пластиковые;
- Никелевые;
- Из сплава металлов;
- Комбинированные – из металла и пластика.

Модели протезов коленного сустава тоже неодинаковы – они бывают скользящими, ротационными, шарнирными. Подбирать замену суставу должен врач, и выбор будет зависеть от состояния колена, цены, возраста, индивидуальных анатомических особенностей. Есть два типа эндопротезирования – частичное, полное. В первом случае меняются только отдельные компоненты костного сочленения, во втором трансплантат заменит весь сустав.
Показания к замене коленного сустава
Операция на коленный сустав выполняется только в случаях, когда другие методики не принесли желаемого результата. До ее выполнения, как правило, имеется неэффективный опыт применения ЛФК, физиотерапии, внутрисуставных инъекций. Самое распространенное показание к замене сустава – последняя стадия артроза (дегенеративно-дистрофического поражения суставного хряща).
Поскольку при запущенном артрозе сустав деформирован, хрящ полностью разрушен, имеются разрастания остеофитов, самостоятельное передвижение больного практически невозможно. Пациента мучают постоянные боли, даже в покое, качество жизни резко снижено.
К показаниям для замены суставов относятся и другие заболевания, которые вызывают необратимые структурные нарушения в колене с одной или двух сторон. К ним относятся:
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? "Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция."
- Ревматоидный артрит;
- Асептический некроз;
- Хронический артрит другого происхождения;
- Врожденная дисплазия сустава.

Замена колена может понадобиться даже молодому человеку – такое нередко случается после травмы, которая привела к необратимому разрушению костей и хрящей. Зачастую подобная операция требуется после спортивной травмы, автомобильной аварии. При артрозе операция практически всегда является плановой, и чаще она нужна тем, кто подвержен влиянию факторов риска:
- Возраст свыше 50 лет;
- Системные аутоиммунные заболевания;
- Хронические нарушения кровообращения.
Противопоказания к вмешательству
У эндопротезирования есть ряд общих и специфических противопоказаний к выполнению. Как и для других операций, запретом будет являться острая инфекция организма (пиелонефрит, ОРВИ, ангина, грипп и т.д.), состояние с повышенной температурой тела. Нельзя планировать вмешательство при нарушениях свертываемости и серьезных проблемах гемостаза. Врач может отказать в операции при тяжелой стадии ожирения, при остеопорозе – возможен ряд осложнений.
С большой осторожностью выполняется замена коленного сустава людям с сахарным диабетом, с нарушениями кровообращения в ногах, при ряде неврологических заболеваний и при иммунодефицитах. Есть также строгие противопоказания:
- Злокачественные опухоли (до проведения полного излечения или до стабилизации здоровья);
- Паралич ног;
- Тромбофлебит тяжелой стадии, отрывы тромбов в недавнем анамнезе;
- Инфекционный артрит, бурсит, синовит коленного сустава;
- Психические расстройства;
- Сердечная, почечная, легочная недостаточность – декомпенсированная стадия;
- Туберкулез, в том числе костный.

Подготовка к процедуре
Поскольку чаще всего эндопротезирование коленного сустава плановое, у пациента будет время подготовиться еще на дооперационном этапе. Очень важно стабилизировать здоровье, взяв под контроль хронические заболевания. Так, следует подобрать эффективную схему терапии гипертонии, ввести в ремиссию сахарный диабет. Строго обязательным является устранение всех очагов инфекции – промывание миндалин, лечение кариозных зубов и т.д.
Для ускорения заживления и восстановления ноги в послеоперационный период врачи советуют отказаться от курения, а также сбросить лишний вес. Для этого пациенту будет рекомендована лечебная диета на срок 1-3 месяца или более. У людей с ожирением износ трансплантата происходит намного быстрее, следовательно, замена колена будет малоэффективной.
Подготовка стартует за 14-28 дней до вмешательства. В нее входит проведение детального обследования колена. В отдельных случаях достаточно выполнения стандартных инструментальных исследований, в других обязательно назначается артроскопия. Это инвазивная процедура, которая позволит рассмотреть сустав изнутри, что поможет уточнить диагноз и установить стадию болезни.

За пару недель до замены сустава на колене врач обозначит список анализов и обследований, которые тоже необходимо провести. Это:
- Кардиограмма;
- Общий анализ крови, биохимия;
- Коагулограмма;
- Рентгенография легких;
- Общий анализ мочи;
- Кровь на RW и инфекции, передающиеся через кровь.
При наличии сопутствующих заболеваний анестезиолог и хирург потребуют заключений от узких специалистов. Это нужно для адекватного и безопасного подбора метода эндопротезирования и вида анестезии. Пациент обязательно уведомляет хирурга обо всех принимаемых лекарствах – особенно важно отменить прием кроворазжижающих средств, НПВП, которые усиливают риск кровотечений.
Операция по замене коленного сустава – ход действий
Во время замены колена применяется общий внутривенный или масочный наркоз, при наличии противопоказаний он может быть заменен спинальной анестезией. Выбор будет зависеть и от предполагаемой длительности вмешательства, и от состояния здоровья человека. Чаще всего время проведения всех манипуляций – около двух часов.
Порядок оперативного вмешательства будет таким:
- Кожа в зоне колена обрабатывается антисептиком.
- Ткани рассекаются с учетом их послойного расположения, суставные поверхности обнажаются, с них убираются мелкие сосуды, волокна мышц.
- Отодвигается надколенник. Пораженные кости выпиливаются, хрящи тоже удаляются, но связки сохраняются. Важно удалить все остеофиты с большой осторожностью.
- Устанавливается протез коленного сустава. Он закрепляется специальным костным цементом. Параллельно выполняется замена хряща в оперируемом разрушенном коленном суставе при помощи специальных вкладышей из полиэтилена, у которых очень высокая износоустойчивость.
- Оперируемая зона очищается, убираются все возможные костные осколки, рана обеззараживается.
- Ткани по слоям ушиваются, хирург сразу устанавливает дренаж.

Как правило, эндопротез состоит из большеберцовой и бедренной кости в их суставной части. Он закрепляется собственными связками, точно повторяет форму удаленных костей. Реже проводится частичное (однополюсное) протезирование, но такие трансплантаты изнашиваются быстрее.
Возможные осложнения
Несмотря на отработанность операций по эндопротезированию, существует определенный риск развития осложнений. Если вмешательство сделано правильно, опытным специалистом, опасность последствий минимальна. И все-таки в ряде случаев встречается тромбоз сосудов, особенно, у пожилых больных, при нарушениях кровообращения и при длительном постельном режиме. Если в венах вблизи колена образуется тромб, он вполне может оторваться и проникнуть в легочные артерии. В таком случае пациенту срочно вводят антикоагулянты для растворения тромба.
Давно забытое средство от боли в суставах! "Cамый эффективный способ лечения суставов и проблем с позвоночником" Читать далее >>>
Прочие возможные осложнения:
- Инфицирование раны, в том числе гнойное поражение (встречается очень редко) – в тяжелом случае потребует проведения повторной операции и даже удаления протеза;
- Повреждение связок, надколенника – иногда приводит к необходимости оперативного сшивания связок и удаления надколенника;
- Поражение сосудов, нервных волокон (особенно часто наблюдается при ожирении) – может вызвать атрофию мышц, онемение, слабость в ногах, нарушение трофики тканей;
- Появление избыточных рубцов – удалять их придется при помощи операции.

Для предотвращения осложнений важно строго соблюдать все рекомендации врача в период реабилитации и проводить операцию только в проверенных клиниках.
Послеоперационный период
После эндопротезирования коленного сустава реабилитация играет важнейшую роль в восстановлении двигательной активности конечности. Она направлена на укрепление мышц и раннее начало разминки сустава. Сразу после замены в стационаре начинают выполнять упражнения под контролем врача, затем гимнастику делают дома (не менее 3-6 месяцев). В первые сутки нога фиксируется для обеспечения неподвижности, со второго дня уже можно садиться, с 3-4 дня – наступать на ногу с применением костылей.

Сразу после операции пациенту назначают принимать антибиотики. На послеоперационномэтапе препараты помогут предотвратить инфицирование раны. После удаления дренажа на 2-е сутки производят регулярные обработки раны, швы снимают на 10-й день. Для реабилитации коленного сустава также делают физиопроцедуры, принимают витамины, минералы, производят курсы массажа. Тяжелые физические нагрузки исключаются, но умеренные занятия спортом показаны всем пациентам.
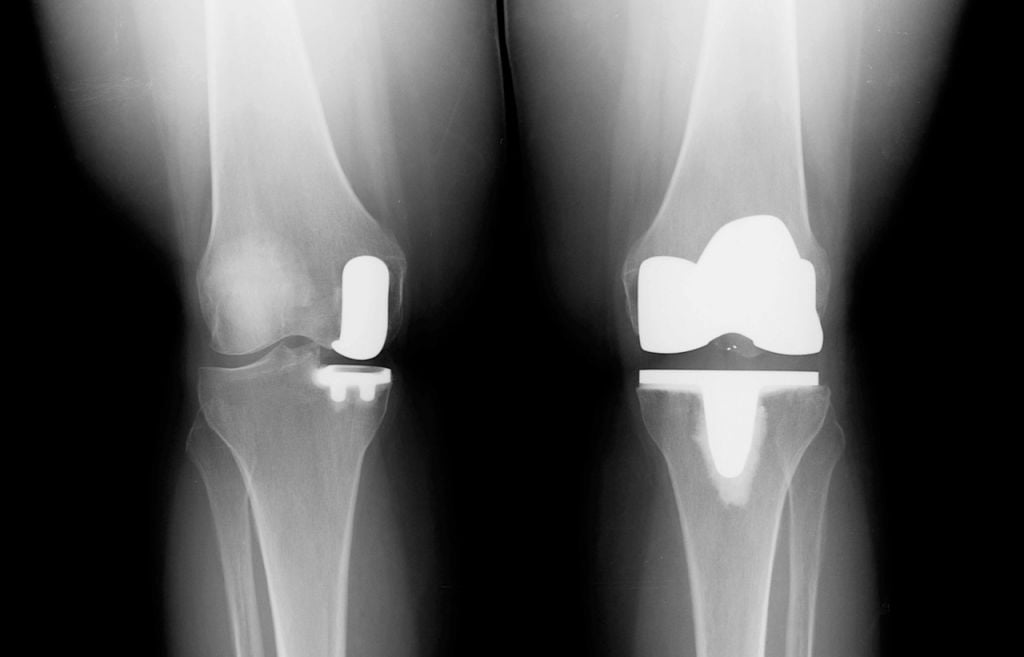
Замена коленного сустава (ЗКС) – метод хирургического лечения последствий дегенеративно-дистрофического патогенеза колена. Цель операции полное восстановление функций проблемного отдела конечности за счет замены необратимо пораженного сочленения эндопротезом. Гонартроз 3-й степени (в 85% случаев) самая частая причина.
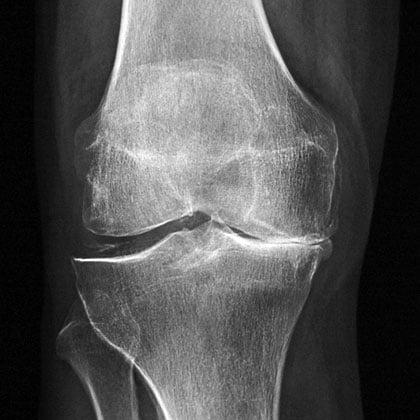
Артроз коленного сустава на рентгене.
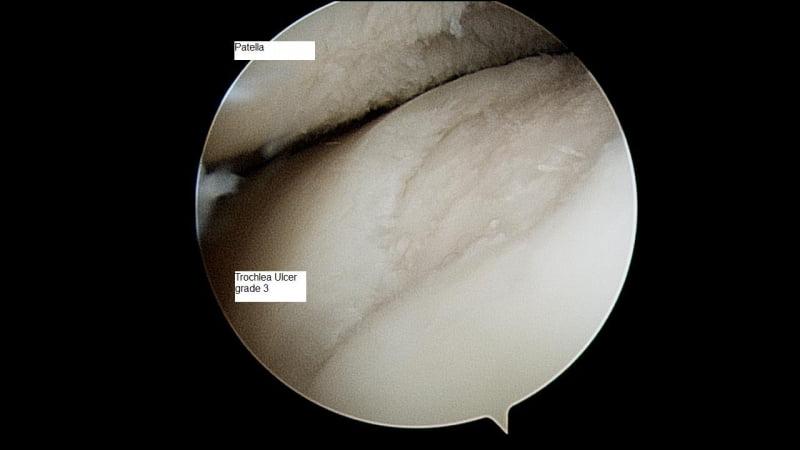
А так выглядит пораженный сустав через артроскоп. Обратите внимание на площадь отсутствия хрящевой поверхности.
Примерно в 98% случаев операция прогнозирует благоприятный исход. По окончании качественной реабилитации двигательно-опорные функции полностью восстанавливаются, болезненная симптоматика исчезает, человек возвращается к нормальной здоровой жизни. Эффект от успешно пройденного лечения сохраняется более чем на 15 лет.
Показания к замене
Посмотрите на рентген, на нем вы видите, до какой степени при запущенном гонартрозе изношен гиалиновый хрящ, обеспечивающий гладкое скольжение суставных поверхностей. Концевые участки костей грубо деформируются нарушая функции сгибания и разгибания конечности вызывая интенсивный болевой синдром.
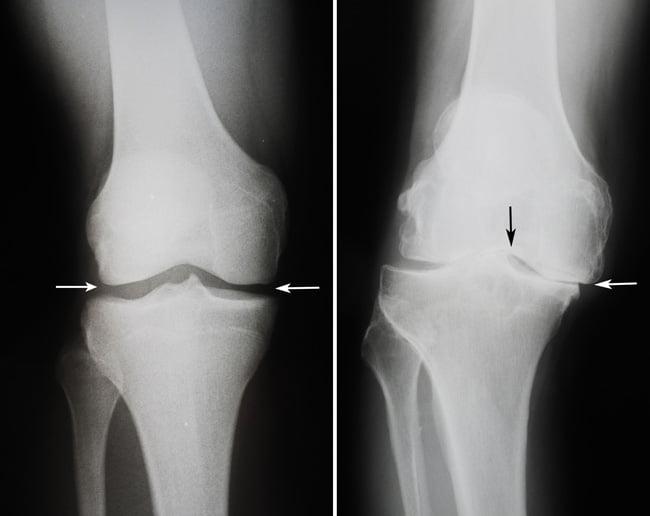
Сравнение здорового и пораженного сустава.
Когда операции не миновать
- гонартроз, сопровождающийся ярко выраженными функциональными нарушениями, стойкой болезненной симптоматикой, вальгусной или варусной деформацией ног;
- асептический некроз мыщелков бедренной кости;
- аутоиммунные заболевания, вследствие которых появились дегенерации в суставных тканях, – болезнь Бехтерева, системная красная волчанка, подагра, ревматоидный артрит;
- некорректно сросшийся перелом, который нельзя исправить другими методами;
- врожденные аномалии строения сустава;
- локальные новообразования в костно-хрящевых структурах колена, которые требуют обязательной резекции.
Хирургическое техники
Согласно диагнозу, возрастным и весовым критериям, физическим данным и сопутствующим заболеваниям, специалист выбирает наиболее эффективную тактику имплантации:
- частичная замена (одномыщелковая) – протезированию подлежит только одна из полукруглых возвышенностей бедренной кости с подлежащим к ней проксимальным фрагментом большеберцовой кости (применяется у пожилых пациентов и у лиц с низкой физической активностью);
- тотальная операция (полная) – меняется весь коленный сустав, он удаляется полностью, а на его место имплантируется эндопротез;
Неполные имплантаты, устанавливаемые при частичной замене, имеют короткий срок эксплуатации. Такие модели вырабатываются в 2 раза быстрее, чем тотальные конструкции, при этом их потенциал прочности не рассчитан на высокой степени физические нагрузки. Преимущества частичного протезирования состоят в том, что замещается имплантатом только определенная часть сочленения, остальная область остается нетронутой. Таким образом, щадящее вмешательство позволяет сократить сроки реабилитации и перенести восстановительный период относительно легко.
Две техники операции у одного пациента.
Какие бывают эндопротезы?
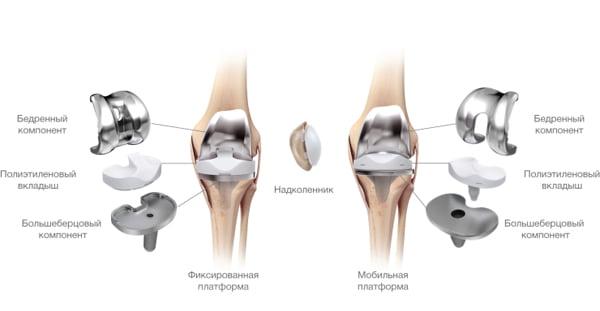
Протезные системы бывают с подвижной или неподвижной платформой, а также предусматривающие сохранение или удаление задней крестообразной связки. Различаются по виду фиксации, она может быть цементной, бесцементной и комбинированной.
-
Подвижные и неподвижные платформы. Большинству пациентов ставят имплантат с амортизирующим вкладышем, который плотно связан с большеберцовым элементом, то есть изделия с неподвижной платформой. Наличие же мобильного вкладыша внутри металлического большеберцового компонента требует хорошего состояния мышечной системы и капсульно-связочного аппарата, в противном случае может произойти смещение протеза.

Имплантант позволяет осуществлять движения в двух плоскостях.

Все чаще применяется керамический бедренный компонент вместо металлического. На изображении степени износа поверхностей. Керамика совершенно не повреждается.
Внимание! Имплант может прослужить от (от 15 до 30 лет), но при условии качественной замены коленного сустава и реабилитации.
Как получить квоту на замену коленного сустава?
Квота в 2018 году положена официально признанным инвалидам по причине гонартроза. В рамках программы ВМП на получение квоты могут рассчитывать люди, нуждающиеся в ревизионном (повторном) вмешательстве, если первичная процедура была выполнена некорректно, что повлекло за собой осложнения.
Чтобы бесплатно прооперироваться, вам потребуется стать в очередь на замену проблемного коленного сочленения эндопротезом. Что для этого нужно?
- Сначала вы проходите все необходимые обследования в своей поликлинике, где стоите на учете.
- Далее полный пакет медицинской документации, включающий все диагностические результаты, выписку из истории болезней, письменное заявление пациента, ксерокопии паспорта, свидетельства ОПС и полиса Обязательного медицинского страхования, заверяет главврач.
- Затем заверенную документацию отсылают на рассмотрение в квотный отдел местного органа здравоохранения. Там ее изучают и дают согласие, о чем вы будете проинформированы, документы отправляют в клинику, которая специализируется на установке коленных имплантов.
- Клиника оповещает местный ОЗ о дате хирургического сеанса. Городской орган здравоохранения связывается с вами и вы должны будете прийти и забрать направление на операцию. В направлении будут точно указаны дата запланированного вмешательства и клиника, где вам будет оказана ВМП.
После одобрения местным органом здравоохранения вам потребуется еще ждать от 3 месяцев до 1,5 года, когда пригласят в ту или иную больницу на лечение.

Где делают замену коленного сустава
Желательно оперироваться в Москве или Санкт-Петербурге в больницах федерального типа при НИИ, там, по сравнению с другими клиниками, практикуют лучшие хирурги России.
Где лучше сделать замену коленных суставов за рубежом? Однозначно, в Чешской Республике, цены в клиниках ЧР намного ниже, чем в других знаменитых странах медицинского туризма.
Подготовка к операции
Речь будет о том, как подготовиться, чтобы после перенесенного эндопротезирования вы легко восстанавливались.
-
Во-первых, начните заниматьсялечебной физкультурой, минимум за 2-3 месяца до намеченной процедуры. Лучше, если вы будете посещать занятия под контролем ЛФК-инструктора. Превосходно на повышение выносливости мышц оказывает плавание в бассейне и аквагимнастика, поэтому возьмите это обязательно на заметку.

Делайте хотя бы минимальные движения.

С лишним весом: хуже заживает шов, сложнее анестезия, труднее и дольше реабилитация, быстрее износ эндопротеза.
Борьба с вредными привычками. За 3 месяца бросьте курить, исключите прием алкогольных напитков, и больше никогда не возвращайтесь к ним. И первое, и второе – злобные враги, угнетающие естественные возможности организма к регенерации травмированных в ходе операции тканей, в том числе к противостоянию всем возможным интра- и постоперационным негативными явлениями.

Курение замедляет процессы регенерации, откажитесь от него.
Подготовьте свое жилище:
- Первое, что необходимо сделать, это надежно прикрепить поручни в туалете и ванной комнате, которые будут служить до вашего выздоровления в качестве страховочных элементов.
- В вашем доме или квартире ничего не должно мешать передвижению и не выступало потенциальной причиной травматизма. Поэтому уберите коврики, телефонные и электрические кабели с полов, предметы мебели стоящие посередине комнат.
- Чтобы принимать правильную позу при посадке на стул или принятии положения лежа, не сгибая конечность более чем на 90 градусов, надо возвысить все поверхности для лежания и сидения.
- Все предметы и вещи первой необходимости должны находиться на доступном уровне, чтобы вам не пришло в голову вдруг за ними тянуться, наклоняться, приседать и, не дай бог, становиться на табуреты и прочие подставочные элементы.

Очень полезная в быту вещь.
Хирургический процесс
Замену коленного сустава проводят под эпидуральным наркозом. Анестезирующий препарат вводят в эпидуральное пространство позвоночника, что вызывает полное блокирование болевой чувствительности нижних конечностей, при этом пациент остается в сознании.
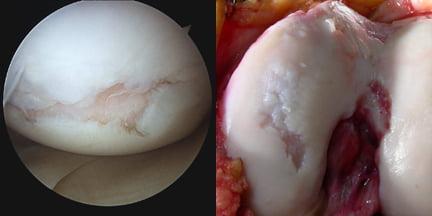
Как хирург видит сустав во время операции.
Этапы классической операции:
- Сначала выполняется широкая антисептическая обработка кожных покровов проблемной ноги, после конечность покрывают пленкой.
- Дальше хирург совершает разрез мягких тканей на передней стороне колена, аккуратно обнажая пораженный сустав.
- После открытия сочленения патологические наросты и свободные костно-хрящевые фрагменты удаляются.
- Костные единицы выравнивают по оси, снимаются поверхностные слои с бедренной и большой берцовой кости, затем опиленные компоненты шлифуются.
- В большеберцовой кости создается небольших размеров канал, в который погружают заднюю втулку протеза. Этот плоское металлическое или керамическое плато повторяющее геометрию краевого костного участка, с упругой полимерной вкладкой.
- На обработанную бедренную кость фиксируется часть эндопротеза, которая по форме имитирует естественные округлости нижнего участка кости бедра.
- По окончании процедуры рана обильно промывается, выполняется гемостаз, ставится дренажная система, разрез послойно ушивается по технике узлового шва. Завершает операционный процесс наложение на конечность тугой стерильной повязки.
Хирургический процесс длится в среднем 2 часа. Когда операция по замене коленного сустава окончена, больного на несколько часов переводят в реанимационное отделение. В блоке интенсивной терапии медицинский персонал осуществляет внимательный контроль над всеми жизненными циклами организма. Потом прооперированный человек переводится в обычную палату, где начинают реализовывать комплексную программу реабилитации, специально разработанную для конкретного пациента.
Сроки восстановления
2,5-3 месяца, это время, которое необходимо для того, чтобы искусственная конструкция окончательно прижилась и разработалась, а пациент полностью адаптировался к жизни с новым суставом.
Хорошо заживающий шов примерно на 10 день после операции.
Весь восстановительный период может продлиться 2,5-3 мес., а иногда и до полугода. Без реабилитации смысла в пройденной замене коленного сустава нет. Поэтому:
- не игнорируйте обязательный восстановительно-лечебный процесс, не сокращайте его сроки;
- проходите физиотерапевтические процедуры и занятия ЛФК;
- восстанавливайтесь в хорошем профильном медицинском заведении;
- соблюдайте ограничения и все медицинские рекомендации(хождение на костылях и с тростью, соблюдение угла сгибания конечности и пр.).
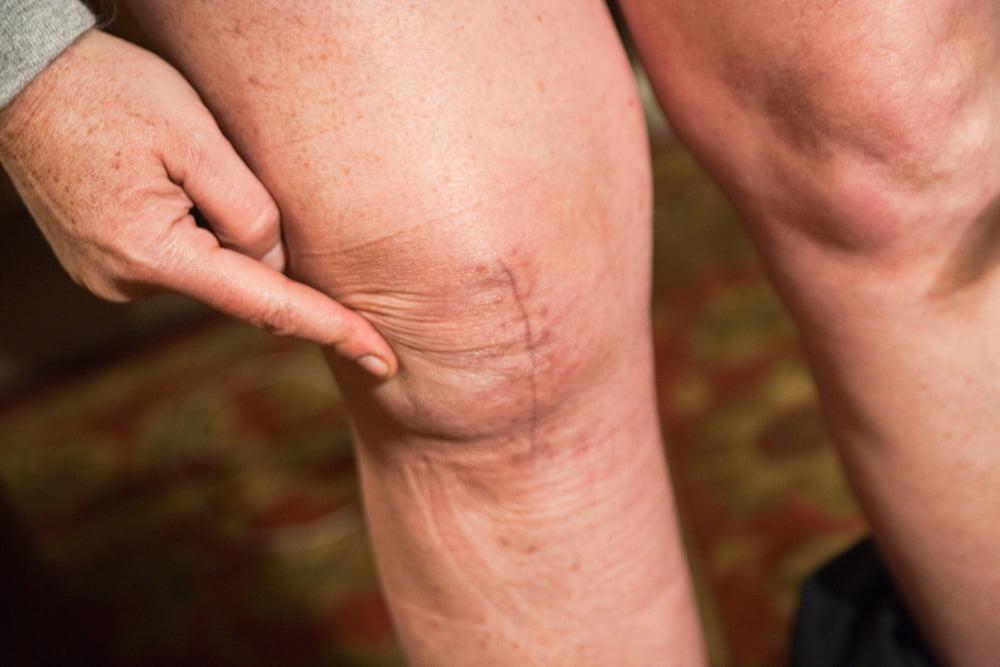
Прошло 6 месяцев.
Необходимо всю жизнь соблюдать особенный график физической активности, так сказать, в щадящем режиме. В не являетесь инвалидом, вы – физически здоровый человек, но, имея протез, нуждаетесь в соблюдении правил:
- не совершать интенсивные махи ногами;
- глубоко и резко не приседать;
- не поджимать под себя ноги и не становиться на колени;
- не прыгать и не спрыгивать с возвышенных объектов;
- не заниматься командными видами спорта (футбол, баскетбол и пр.);
- вести активный образ жизни, отдавая предпочтение нетравматичной физкультуре (плавание, скандинавская ходьба, пеший туризм, облегченная езда на велосипеде, аквагимнастика и др.)
- дозировать нагрузки, не допуская физической перегрузки и рационально комбинируя активность с отдыхом;
- всегда посещать плановые обследования и т. д.
Важно осознавать, что функциональность протезированной ноги теперь полностью зависит от состояния мышечного комплекса. Вашими пожизненными рекомендациями являются регулярные занятия ЛФК. Тренировки после пройденного реабилитационного курса можно выполнять в домашних условиях.
Противопоказания
Ни возраст, ни высокая масса тела не являются основанием для отказа в проведении операции. Процедура противопоказана, если имеются:
- неконтролируемый сахарный диабет и диабет в стадии декомпенсации;
- тяжелые пороки сердечно-сосудистой системы;
- почечные заболевания, характеризующиеся нарушенной азотовыделительной функцией почек (почечная недостаточность и пр.);
- печеночная и легочная недостаточность 2-3 ст.;
- любые хронические заболевания в фазе обострения;
- локальный и общий инфекционно-воспалительный, гнойный очаг;
- серьезные состояния иммунодефицита;
- парез или паралич конечностей;
- тяжелые формы остеопороза;
- выраженные тромбы в венах нижних конечностей;
- тяжелые нервно-психические расстройства.
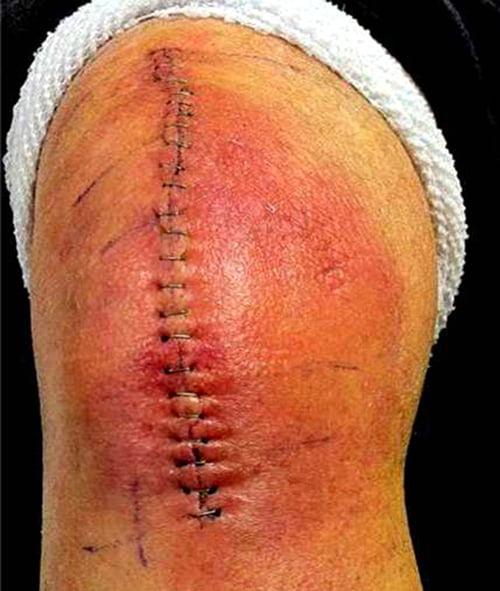
Так может выглядеть рана у диабетика.
Риски операции
Показатель вероятности осложнений, как мы ранее упоминали не превышает 2%. В России — 6%, это:
- локальный инфекционный процесс;
- тромбоз глубоких вен ног и легочная тромбоэмболия;
- расшатывание и нестабильность протеза;
- вывихи, подвывихи, перелом эндопротеза;
- перипротезный перелом кости;
- упорная боль и контрактура.
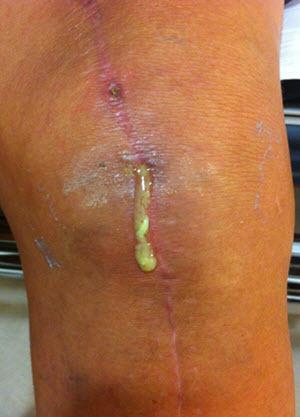
Инфекция одно из самых трудно излечиваемых осложнений.
Почему все эти отрицательные реакции происходят? В основном они обусловлены несоблюдением технологических принципов при постановке имплантата, некорректно подобранным видом протеза, неудовлетворительными условиями в операционном блоке, некачественной реабилитацией, всевозможными травмами конечности на любом сроке после операции и игнорированием исполнения правил, касающихся физического режима.
- Российские производители налаживают производство титановых эндопротезов
![]()
В Петербурге растут объемы ВМП и очередь на эндопротезирование![]()
В Санкт-Петербурге можно сдать анализы на антитела к коронавирусу SARS-CoV-2

- Сергей Геннадьевич, почему в лечении ортопедических, в том числе посттравматических патологий хирургия, можно сказать, вытеснила терапию?
- Лечение травматических и посттравматических повреждений — лишь маленькая часть хирургической ортопедии. В основном мы сталкиваемся с дегенеративными дистрофическими заболеваниями. Чаще всего, с деформирующим остеоартрозом – дегенеративно-дистрофической патологией суставов и тканей, окружающих сустав. Она поражает чаще всего крупные - тазобедренные и коленные суставы. Это заболевание с неуклонно прогрессирующим течением, в процессе которого разрушаются ткани внутрисуставного хряща. А поскольку никто еще не учился выращивать новый хрящ или новый здоровый сустав, самым эффективным лечением остается хирургическое. Консервативное может дать только временный эффект – снять боли, увеличить объем движения в суставе, улучшить кровообращение, но вылечить не может. Клиники, которые обещают полное излечение, мягко говоря, лукавят.
- Тем не менее, консервативное лечение пользуется популярностью и активно рекламируется, особенно частными клиниками. Например, инъекции гиалуроновой кислоты или озонотерапия.
- Артроз - хроническое заболевание, если регулярно использовать консервативное лечение, можно облегчить его симптомы и отодвинуть неизбежную операцию на как можно более долгий срок.
Как правило, болезнь обостряется весной-осенью. Особенно заметно связано с сезонностью обострение проблем с коленным суставом. Его провоцируют похолодание, а также большая нагрузка на суставы, например, та, что выдерживают дачники на уборке урожая. Поэтому предварительно или с появлением самых первых симптомов следует начать заниматься поврежденным коленом.
Классика консервативного лечения – прием нестероидных противовоспалительных препаратов (НПВС), витаминов группы В, венотоников, улучшающих венозный отток, и физиотерапия, парафинотерапия или грязелечение на пораженный сустав. Если две недели весной и осенью провести такой курс лечения, можно оставшийся период спокойно жить без резкого обострения.
Что касается инъекций гормональных препаратов, гиалуроновой кислоты, то это уже терапия отчаяния, она остается напоследок. Озонотерапия оказывает, скорее, эффект плацебо, пользу которого тоже никто не отменял.
- Еще лет 30 назад эту группу дегенеративно-дистрофических заболеваний относили к идеопатическим прогрессирующим артрозам. То есть мы не знали их происхождение. Сейчас известно, что это генетически детерминированный процесс.
- То есть физические нагрузки влияют на развитие артроза?
- Наоборот, организм рассчитан на нагрузки – да, не олимпийские рекорды, но разумные нагрузки ему необходимы. А то, что в организме не работает, атрофируется. Например, если мы зафиксируем сустав так, чтобы он перестал двигаться, то когда мы снимем гипс, он не сможет выполнять прежние движения.
На развитие деформирующего артроза влияют воспалительные заболевания, сопровождающиеся нагноением. Однозначно эта проблема появляется у страдающих системными заболеваниями: ревматоидным артритом, подагрой, красной волчанкой, псориазом. Эти болезни в современном мире становятся все более распространенными.
Что касается травмы, то, чтобы они стали причиной развития артроза, это должны быть очень серьезные и леченые повреждения. Например, при проблемах с мениском человеку часто делают блокады коленного сустава, и это может привести к артрозу.
- Когда человеку без операции уже не обойтись?
- Хотелось бы, чтобы операции по эндопротезированию делались как можно раньше — когда проблема становится очевидной. Тогда и приживляемость конструкций лучше, и срок их действия больше. Но к нам обращаются, когда хромота становится стойкой.
- Какие хирургические вмешательства останавливают ее?
- При этой патологии применяются придуманные еще в прошлом веке три, ставшие уже классическими, костные операции. Других способов избавления от нее до сих пор нет.
Второй вид операций – коррегирующая остеотомия. В ходе такой операции пересекается кость, ставится под углом в нужном направлении, фиксируется и сращивается. Таким образом хирургическим путем мы можем вывести какие-то отделы, перегруженные из-за нарушения биомеханики, из нагрузки. Такая коррекция дает возможность пользоваться поврежденным суставом в течение 5-10 лет. Но потом все равно встает вопрос об эндопротезировании.
Эндопротезирование – замена сустава искусственной конструкцией. Это уже тупиковый этап, после него – только повторное эндопротезирование. Эндопротез обеспечивает человеку не просто облегчение, но и возвращение возможности движения без ограничений. Однако это механическая конструкция, значит, рано или поздно могут возникнуть какие-либо осложнения. А каждая повторная операция повышает риск развития осложнений в несколько раз.
- Как долго служит человеку эндопротез?
- Контрольный срок для использования протезной конструкции предусматривает его дееспособность в течение 15 лет. Сегодня их производят 5-6 фирм, и у всех контрольный срок выдерживается на 95-97%. Но поскольку операций с каждым годом выполняется все больше и больше, поэтому в эти 3-5 % попадает много пациентов и частота ревизионных – повторных операций тоже растет. От этого никуда не деться.
- Есть ли такие протезы, которые прошли испытания временем не в 15 лет, а в несколько десятилетий?
- В этом веке я встречал пациентов с эндопротезами, которые были установлены в 1970-е годы. Это тотальные эндопротезы, которые полностью замещают суставы. Их придумал Константин Сиваш в 1956 году. Именно с этой конструкции началось развитие эндопротезирования в мире - патент был продан за рубеж. А наша страна десятилетия оставалась в 1956 году.
На моем профессиональном веку появлялось и исчезало много новых модификаций протезов. Те, с которыми мы работаем сейчас, придуманы в середине прошлого века и прошли испытание временем, доказали клиническую эффективность.
- Какие это протезы? Есть ли у них отличия?
- 90% мирового рынка эндопротезов делят 5-6 известных зарубежных компаний. Их модели отличаются деталями, не более того, например, формой ножки, формой впадины. Но эти детали важны, потому что хирург может выбрать ту модель, которая больше подходит конкретному пациенту. Все они делаются из одного и того же металла, который закупается в одной американской компании.
- Какие ограничения существуют для пациента после операции? Как долго он не должен нагружать прооперированную область?
- Очередь на эндопротезирование коленного и тазобедренного сустава в Петербурге – огромная, достигает 8-9 тысяч человек в год. Чем чревато долгое ожидание операции для человека, которому она требуется по показаниям?
- Операция назначается, когда нарушается биомеханика пораженного сустава. За период ожидания его состояние существенно не ухудшится, но становится хуже остальным суставам, на которые организм перераспределил нагрузку. И изменения, что с ними происходят, могут стать необратимыми. Поэтому, чтобы не разрушались другие суставы, надо выполнять операцию, как можно раньше, чтобы защитить их.
Что касается очереди, то в Петербурге сложилась странная ситуация – пациенты рвутся в федеральный центр травматологии и ортопедии и ждут там операцию годами, в то время как в городских больницах все решается намного быстрее. Например, в нашей клинике, где самый большой опыт эндопротезирования коленного сустава, очередь составляет не более трех месяцев: 10-12 пациентов еженедельно вызываем на операции.
Мы одними из первых в городе начали делать эндопротезирование коленных суставов, потому что потребность очень высока – очередь на эти операции не меньше, чем на тазобедренные. Но, к сожалению, в ВМП по ОМС это лечение не входит. Мы можем оперировать только по квотам на бюджетное ВМП. В итоге из 350-400 операций в год мы делаем 100-120 эндопротезирований коленных суставов — но и это намного больше, чем делают другие клиники Петербурга.
- Какие нагрузки вредны, а какие полезны для суставов? Занятия какими видами спорта способны предупредить (остановить) прогрессирование деформирующего артроза?
- Однозначно вреден вертикальный подъем тяжестей (больше 3-5 кг) – он увеличивает износ сустава. Поэтому не стоит поднимать штангу в положении стоя в фитнес-центре. Аналогичная рекомендация дачникам – не стоит нести на себе с дачи мешок картошки.
Женщины увлеченно занимаются танцами, гимнастикой, а это большая нагрузка на тазобедренные суставы, суставы ног, причем не всегда физиологичная, поскольку требует увеличенного объем движений. Это нельзя назвать полезной нагрузкой, везде нужно знать меру.
Остальные спортивные занятия – обычная или скандинавская (с палками) ходьба, езда на велосипеде, плавание рекомендуются.
Читайте также: