Последствия после операции на коленный сустав
Среди всех ортопедических операций артроскопия считается наименее инвазивной. Тем не менее ее проведение сопряжено с определенным риском. По статистике, артроскопические вмешательства сопровождаются развитием осложнений в 0,6-1,7% случаев. Вероятность появления нежелательных последствий напрямую зависит от сложности операции. Реже всего они возникают при диагностической артроскопии, наиболее часто – при неполной медиальной менискэктомии.
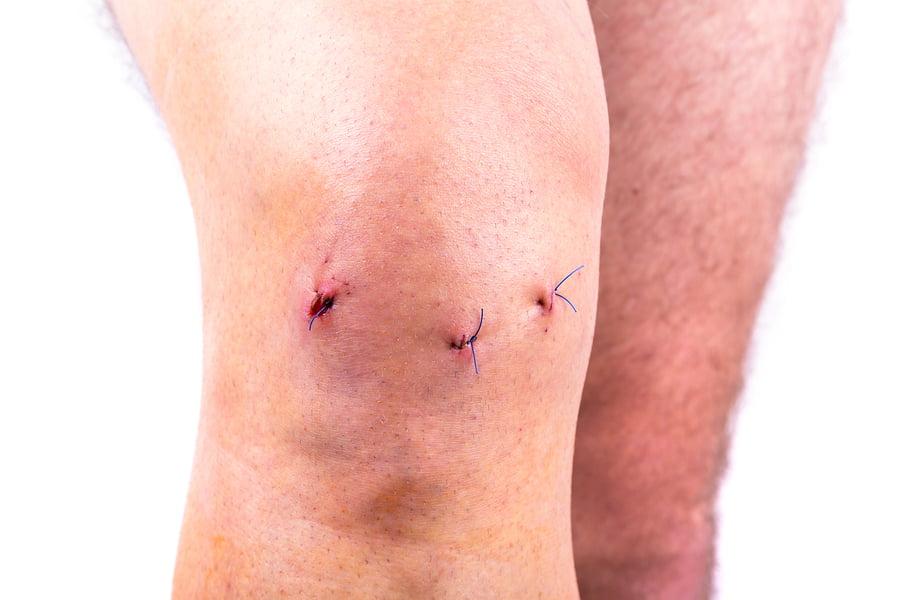
Вскоре после операции.
Любопытно! Риск развития осложнений не зависит от опыта хирурга и пола пациента. Однако определенную роль играет возраст больного. Известно, что у лиц старше 50 лет нежелательные последствия возникают намного чаще, чем у молодых людей.
Таблица 1. Частота развития различных осложнений артроскопии.
% среди всех осложнений
Факт! В плане развития осложнений наиболее опасными считаются операции на менисках, синовиальной оболочке, передней и задней крестообразных связках. При этих хирургических вмешательствах у больных чаще всего возникает гемартроз, инфекционные и тромботические осложнения.
Повреждение связок
Чтобы получить доступ к медиальному мениску хирурги искусственно расширяют суставную щель перед артроскопией. Для этого они используют специальные держатели ноги и силовую тягу. Проведение подобных манипуляций может приводить к повреждению связок коленного сустава (0,04% всех артроскопий). Отметим, что у большинства пациентов страдает медиальная коллатеральная связка, которая располагается с внутренней стороны колена.
Легкие растяжения или надрывы связок вызывают боль в колене и могут сопровождаться лигаментитом. Избавиться от неприятных симптомов помогают обезболивающие средства (Диклофенак, Ибупрофен) и временная иммобилизация колена.
Ишемия мышц нижней конечности
Для профилактики кровотечения во время артроскопии врачи накладывают на ногу больного жгут. К сожалению, его длительная экспозиция может спровоцировать временный паралич нижней конечности. Для патологии характерно непродолжительное нарушение сократительной способности мышц и двигательных функций ноги.
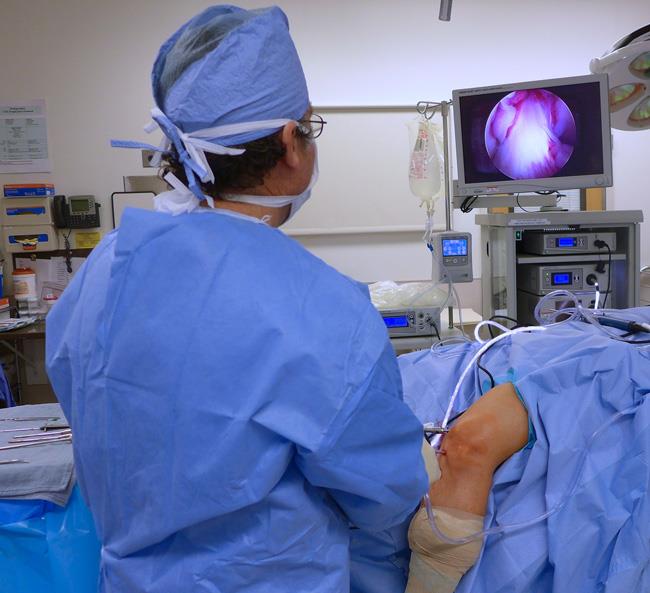
Таблица 2. Риск развития пареза в зависимости от возраста пациентов и времени наложения жгута.
| Низкий | Наблюдается у пациентов моложе 50 лет, которым накладывали жгут менее чем на 40 минут. Прогнозируемая частота осложнений у таких больных составляет 7,6%. |
| Средний | Характерен для лиц моложе 50 лет со временем экспозиции 40-60 минут и лиц старше 50 лет с временем экспозиции менее 40 минут. Среди данной группы больных парезы развиваются в 10-16% случаев. |
| Высокий | Равняется 28% и более. Характерен для всех пациентов, которым жгут накладывали более чем на 60 минут. |
Таким образом вероятность временных парезов гораздо выше среди пожилых людей. Больше рискуют и те пациенты, которым выполняли сложные длительные операции. Избежать появления нежелательных осложнений можно путем сокращения времени наложения жгута.
Факт! Временные парезы обычно неопасны и хорошо поддаются лечению. Для борьбы с ними используют лечебную физкультуру, массаж и физиотерапевтические процедуры.
Компартмент-синдром
Возникает вследствие утечки ирригационной жидкости при наличии дефекта в суставной капсуле. Развитию патологии способствует повышение ирригационного давления и блокада дренажа. Компартмент-синдром сопровождается отеком мягких тканей и резким повышением внутрифасциального давления. Как правило, он приводит к некрозу мышечной ткани и появлению контрактур в послеоперационном периоде.
Компартмент-синдром лечат консервативно. Больным назначают анальгетики (Трамадол, Кеторолак), противоотечные (Фуросемид) и противоишемические средства. Также им вводят препараты, которые улучшают реологические свойства крови и снимают сосудистый спазм. При неэффективности консервативной терапии пациентам делают операцию – декомпрессионную фасциотомию.
Повреждение внутрисуставных структур
Во время артроскопии могут пострадать:
- мениски;
- суставные хрящи;
- крестообразные связки;
- капсула сустава.
Повреждение интрасиновиальных структур очень опасно и может иметь тяжелые последствия. Оно способно спровоцировать утечку ирригационной жидкости, деформацию менисков или внутрисуставных связок, развитие деформирующего остеоартроза в послеоперационном периоде и т.д. Естественно, в будущем все это приведет к наружению функций коленного сустава.
Если хирург вовремя заметил травму связок, менисков или суставной капсулы – он может сразу же ее устранить. К сожалению, сделать это получается не всегда.
Поломка инструментов
В последние годы происходит все реже благодаря совершенствованию артроскопического оборудования. Если поломка инструмента все же случилась – врачи немедленно останавливают ирригацию и аспирацию. Затем они аккуратно удаляют отломленный фрагмент с помощью специального оборудования. Если кусочек небольшой и труднодоступный – его могут оставить в синовиальной полости.

Повреждение нервов и сосудов
Возникают очень редко, всего в 0,06-0,08% случаев. Неврологические расстройства могут развиваться из-за применения жгута или на фоне компартмент-синдрома. Причиной повреждения сосудов чаще всего выступает неосторожное обращение хирурга с инструментами. Как известно, подколенная артерия располагается очень близко к задней капсуле коленного сустава. Следовательно, рассечение последней нередко сопровождается нарушением целостности сосуда.
Структура повреждений различных нервов при артроскопии:
- подкожный – 84%;
- малоберцовый – 10%;
- бедренный – 6%;
- седалищный – 6%.
Факт! Ишемические и тракционные повреждения нервов хорошо поддаются лечению. А вот при нарушении их анатомической целостности устранить неврологические расстройства практически невозможно.
Боль после артроскопии коленного сустава
Ярко выраженный болевой синдром возникает после синовэктомии, внутрисуставной реконструкции связок и операций на менисках. В раннем послеоперационном периоде боль купируют с помощью опиоидных анальгетиков или внутримышечных инъекций нестероидных противовоспалительных средств (Кеторолак, Диклофенак). В дальнейшем НПВС могут назначать в виде таблеток.
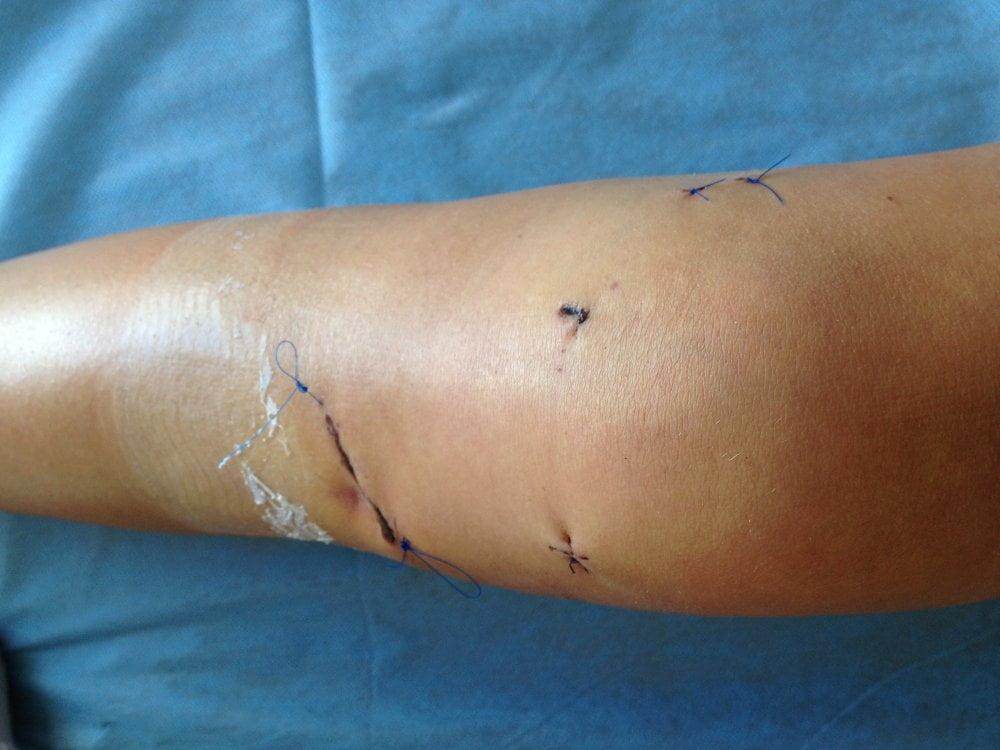
3-й день после операции.
У некоторых пациентов боли в колене могут появляться через несколько после артроскопии. Этот симптом нередко свидетельствует о развитии деформирующего остеоартроза. Причина этого – интраоперационное повреждение суставных хрящей.
Совет! Если после артроскопии вас длительное время беспокоит боль в колене – сделайте УЗИ или МРТ. Исследование поможет выявить патологические изменения в коленном суставе и поставить диагноз.
Гемартроз — скопление крови в колене
Обычно развивается из-за повреждения восходящей латеральной артерии, огибающей бедренную кость. Гемартроз лечат путем артроскопического промывания синовиальной полости и внутрисуставного введения местного анестетика (Лидокаин, Новокаин) с адреналином. После этого на колено пациента обязательно накладывают давящую повязку.
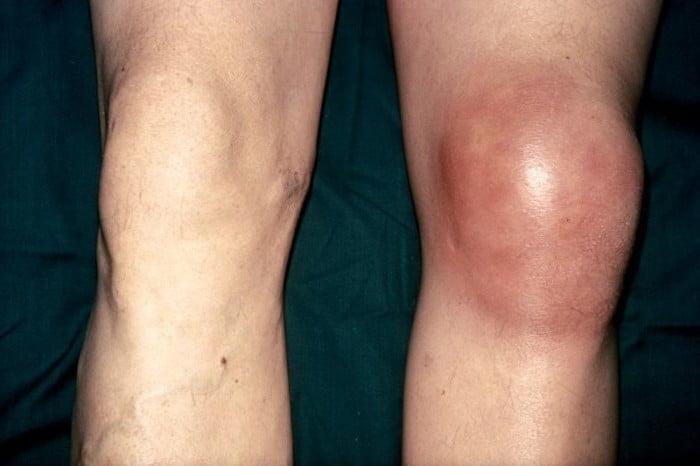
Скопление крови в капсуле.
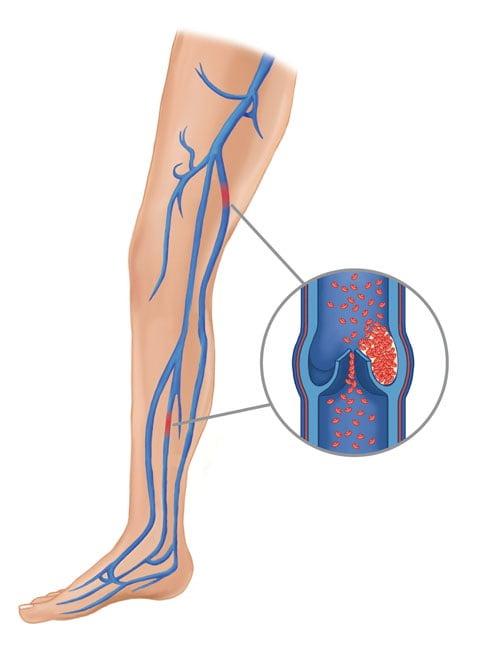
Тромбоэмболические осложнения
Встречаются редко благодаря низкой травматичности процедуры и непродолжительной иммобилизации пациента. Примечательно, что тромбозу глубоких вен нижних конечностей больше подвержены лица старше 40 лет. Профилактику и лечение патологии проводят по стандартных медицинских протоколах.
Инфекция
Классические признаки септического артрита:
- острая боль;
- выраженный отек;
- покраснение кожи;
- лихорадка;
- повышение СОЭ и нейтрофильный лейкоцитоз в крови.
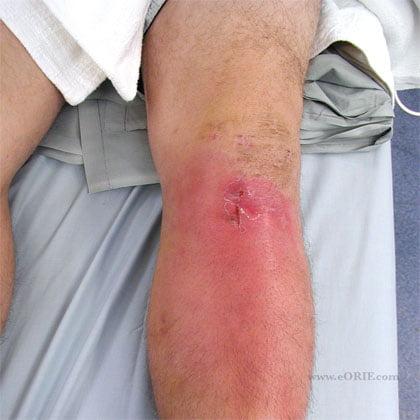
Отметим, что отсутствие типичных симптомов артрита еще не говорит о полном здоровье пациента. Исключить инфекцию можно лишь с помощью бактериологического исследования синовиальной жидкости. Анализ необходимо делать при малейшем подозрении на септический артрит.
При артроскопических вмешательствах врачи могут не назначать пациентам профилактическую антибиотикотерапию. Это, как и внутрисуставное введение кортикостероидов во время артроскопии, повышает риск инфекционных осложнений.
Лечение септического артрита может занять от нескольких дней до 6 недель. В некоторых случаях больным достаточно парентерального введения антибиотиков. Иногда пациентам требуется промывание и дренирование полости сустава. Выбор тактики лечения обычно зависит от тяжести артрита.
Появление выпота и синовит
Скопление выпота в синовиальной полости – это привычное явление, которое редко превращается в проблему. По разным данным, неинфекционный воспалительный процесс в суставе развивается в 2-15% случаев. Его лечат консервативно, с помощью временной иммобилизации конечности, давящей повязки и нестероидных противовоспалительных средств.
Синовиальная фистула
Представляет собой патологическое отверстие в суставной капсуле в месте ее прокола во время артроскопии. По статистике, формируется на третий-шестой день после операции. Не требует специального лечения. Все, что требуется пациенту при появлении фистулы, – временная иммобилизация колена до ее закрытия.
Комплексный регионарный болевой синдром
Может возникать при любых повреждениях колена, в том числе и после артроскопических операций. Предполагается, что синдром имеет рефлекторную природу и возникает из-за повреждения вегетативных нервных волокон подкожного нерва. Синдром может развиваться в любом возрасте у представителей обоих полов, однако чаще всего им страдают женщины 40 лет.
Клинические проявления данной патологии очень вариабельны. Чаще всего синдром проходит три фазы развития (вазодилятации, вазоконстрикции, атрофии) и приводит к артрофическим изменениям кожи, мышц, параартикулярных тканей. Практически у всех больных с КРБС в итоге формируются контрактуры коленного сустава. Отметим, что рентгенологические изменения у пациентов выявляют спустя 2-8 недель после появления первых симптомов.
Нога не разгибается полностью.
- хроническая боль в нижней конечности;
- выраженный отек мягких тканей;
- изменение цвета кожных покровов;
- повышенная чувствительность кожи в области колена;
- остеопороз, который выявляют с помощью рентгенографии.
Комплексный регионарный болевой синдром лечат консервативно, с помощью психотерапии и медикаментозных средств. Больным назначают противосудорожные средства, антидепрессанты, миорелаксанты, НПВС, бисфосфонаты, кальцитонин, витамины группы В и препараты, улучшающие венозный отток. Пациентам нередко выполняют блокаду звездчатого ганглия или поясничную симпатическую блокаду.
Лечение КРБС эффективно лишь в том случае, если его начали в первые 3 месяца после появления первых симптомов. Если этого не произошло – у больного появляются необратимые изменения в нервах, мышцах и костях.
Синдром инфрапателлярной контрактуры
Обычно развивается после сложных реконструктивных операций. Характеризуется значительным нарушением подвижности надколенника. Причина – патологическое разрастание соединительной ткани в области пателло-феморального сочленения. Заболевание лечат консервативно, с помощью лечебной физкультуры и нестероидных противовоспалительных средств. Если это не помогает – образовавшиеся спайки рассекают хирургическим путем.
Когда необходима операция

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Многих пациентов волнует вопрос, – в каких случаях делают операцию на коленном суставе. Обойтись без хирургии можно, но только в тех случаях, когда эффективно медикаментозное лечение. При проведении консервативной терапии патологические изменения должны быть обратимы, чтобы ткани сустава смогли восстановиться.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Операция на суставе колена показана в следующих случаях:
- Артроз – данное заболевание очень быстро прогрессирует, приводя к разрушениям и деформациям, а терапия может быть эффективна не всегда;
- Запущенные формы артрита – данные патологии эффективно лечатся медикаментами, но если пациент не соблюдал рекомендации врача – необходима операция;
- Болезнь Бехтерева – часто приводит к ограничению движения и анкилозу – её полного отсутствия;
- При различных травмах – здесь вид операции назначается в зависимости от элемента сустава, который нужно восстанавливать (разрыв связок, менисков, повреждение хрящей);
- Ожирение, приводящее к перегрузке ноги и разрушению сустава.
Абсолютным показанием к экстренной операции является сильная боль, не купируемая приёмом анальгетиков, видимая деформация сустава и выраженный отёк, а также развитие нестабильности в коленях.
Кто виноват в отсутствии прогресса?
В неполном функциональном восстановлении нижней конечности безосновательно винят хирурга, который некорректно провел операцию. Пациенты жалуются, что у них не разгибается колено как на здоровой ноге. Неполное разгибание коленного сустава является довольно частой жалобой людей.
Бывают и случаи, когда даже при отменно спланированной и реализуемой системе восстановительной терапии, процесс выздоровления затягивается или усложняется отрицательным патогенезом. Как вы понимаете, здесь речь уже чаще всего идет об индивидуальном факторе.
Не пренебрегайте услугами реабилитологов при реабилитации прооперированной конечности. И не нарушайте реабилитационные сроки: сколько вам сказали придерживаться особенного режима двигательной активности, ровно столько вы обязаны его соблюдать. От всего этого будет зависеть ваше будущее качество жизни.
Каких осложнений ожидать?
Если последствием травмы становится повреждение или разрыв внутренних структур сустава (менисков) или перелом костей, которые образуют коленный сустав, проводится артроскопическое лечение. Кроме того, такая операция назначается при кисте, артрозе, вывихе надколенников, и если присутствовали сильные деформации хряща.
В ходе хирургического вмешательства под кожу вводится артроскоп, который показывает хирургу ситуацию, происходящую в коленном суставе. Чем сложнее операция, тем дольше будет длиться восстановление после нее. Как проводится артроскопия, и каковы ее последствия, рассказывает на видео (канал UBGua) опытный хирург.
В ходе проведения операции выполняются маленькие разрезы, которые очень быстро заживают. Показанием к ее выполнению может служить только качественно проведенная диагностика травмы, подтверждающая диагноз.
Хирургическое вмешательство проводится с использованием анестезии. В качестве метода обезболивания может применяться:
- местная анестезия;
- проводниковая;
- спинномозговая анестезия;
- общий наркоз.
Выбор обезболивания зависит от степени тяжести травмы. Операция позволяет удалить мениск и осуществить восстановление поврежденных связок. Для того, чтобы в дальнейшем исключить возможность получения травм, выполняют артроскопическую санацию сустава с наложением стерильных, давящих повязок. При этом нередко возникают осложнения. О них мы поговорим дальше.
Данное осложнение возникает практически у всех пациентов. Для того чтобы предупредить отек, на рану накладывается бинтовая повязка, а сверху нее – эластичный бинт. Все это создает компрессионный эффект, который не дает, чтобы отек разрастался. Уже через несколько недель припухлость коленного сустава сходит, и он приобретает нормальный вид.
Чтобы быстрее спал отек, важно разгрузить сустав и не перетруждать его. При появлении озноба и повышении температуры требуется корректировка лечения. В таком случае нужна консультация хирурга. Уменьшить отек поможет холод: трижды в день на больной участок нужно прикладывать пакетик со льдом. Кроме этого, держать колено следует на возвышенности.
Они могут возникать вследствие поражения нервных окончаний в области рубца, который остается после проведения операции.
Это осложнение может быть следствием развития артрита. В суставе появляется хруст из-за инфицирования и повреждения костной ткани. В таком случае больному назначается курс антибиотиков, а также промывания очага болезни антисептиками.
Хруст может быть вызван снижением объема синовиальной жидкости, выполняющей функцию смазки суставных поверхностей. Наряду с этим отмечается нарушение амортизации движений, которое спровоцировано резким истончением суставного хряща. Чтобы уменьшить хруст, в качестве лечения могут использоваться хондропротекторы. Эти препараты предотвращают дистрофию суставного хряща и усиливают выработку смазки для суставов.
Эти осложнения вызывают сильную боль и отек коленного сустава. Жидкость, которая собирается под коленом, выводится с помощью пункций.
После артроскопической операции при любом движении болит прооперированный сустав. Назначенное ортопедом лечение за короткий промежуток времени снизит болевой синдром.
Как проходит лечение?
Реабилитация после операции на коленном суставе делится на этапы:
- стационарная терапия;
- амбулаторное лечение;
- поздняя реабилитация.
Факторов, влияющих на сроки восстановления, несколько. Важнейшими из них являются сложность операции и прилежность пациента в выполнении врачебных предписаний. В среднем, прооперированный человек возвращается к привычной жизни от 6 месяце до года.
Чем усерднее пациенты занимаются, выполняя предписания лечащего врача, тем успешнее произойдет восстановление суставов после операции.
Если пренебречь послеоперационной реабилитацией, удлинятся сроки выздоровления и появится высокий риск осложнений и процессов патологического характера в прооперированной конечности.
Необходимо тщательно спланировать, как разработать коленный сустав после операции для максимально успешного восстановления и возвращения к полноценной жизни.
Из этой статьи вы узнаете: при каких заболеваниях может потребоваться операция на коленном суставе. Как проводят разные типы операций, подготовка и реабилитация.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Операции на суставе колена показаны при заболеваниях, которые сопровождаются его деформацией. Хирургическое вмешательство назначают, когда консервативные методы неэффективны.
Оперативное лечение успешно применяется в таких ситуациях, как:
- артроз 3–4 стадии;
- артрит на этапе деформации сустава;
- гнойный артрит;
- травмы: разрыв связок: собственной связки надколенника, крестообразных связок, повреждение мениска, раздробление сустава, перелом надколенника и др.;
- привычный вывих сустава;
- киста Бейкера (новообразование, заполненное жидкостью, на задней поверхности коленного сустава);
- синовит (воспаление синовиальной оболочки сустава);
- липоартрит (патология жировой прослойки, окружающей коленный сустав).

Коленный сустав (вид сзади). Нажмите на фото для увеличения
Пять вариантов оперативного вмешательства:
Реабилитация после операции длится от нескольких недель до нескольких месяцев в зависимости от типа вмешательства и общего состояния пациента. Например, после восстановления целостности связок коленного сустава реабилитация длится 3–4 недели. После артропластики и эндопротезирования сустава восстановление занимает 3–6 месяцев. Обычно функционирование колена полностью возобновляется.
В реабилитационном периоде рекомендуется снизить нагрузку на сустав. Для восстановления его функций показана физиотерапия, лечебная гимнастика.
- назначает лечащий врач – травматолог-ортопед, ревматолог, спортивный врач;
- проводит хирург-артролог – врач, который специализируется на лечении суставов.
В восстановительном периоде подключаются реабилитолог, физиотерапевт.
Все операции на суставах проводятся в основном под эпидуральной анестезией (лекарство вводят в эпидуральное пространство (между стенкой позвоночного канала и твердой мозговой оболочкой позвоночника), иногда под общим наркозом. Если используется общий наркоз, пациент во время операции находится без сознания и ничего не чувствует. При эпидуральной анестезии пациент остается в сознании, но не чувствует нижнюю половину тела.
Вмешательства на околосуставных тканях возможны и под местной анестезией.

Проведение эпидуральной анестезии в промежутке между 3 и 4 поясничными позвонками (L3–L4)
Показания к проведению операции на колене
Хирургическое вмешательство требуется при ряде заболеваний:
- Артроз на 3 стадии. При данной патологии хрящевая ткань полностью разрушена, что приводит к образованию массивных остеофитов (костных наростов), а также к деформациям костных концов сустава. Это сильно сказывается на функционировании колена. Консервативное лечение уже не поможет.
- Артрит на тяжелой стадии – воспалительный процесс приводит к деформациям и контрактурам (ограничениям подвижности) в суставе. Также вследствие воспаления возможны фиброзно-анкилозные изменения – сращения концов сустава, приводящие к неподвижности.
- Септические формы артрита – при таком заболевании в суставе вследствие воспалительного процесса накапливается гной. Его можно вычистить с помощью операции.
- Разрыв крестообразных связок. Для нормального функционирования колена нужно их сшивание или пластика (пластика – это восстановление целостности связки с помощью собственных тканей (сухожилие связки надколенника и др.) или искусственных материалов).
- Разрыв собственной связки надколенника – возникает на последней стадии тендинита (воспаления связки, развивающегося на фоне повышенных нагрузок на сустав).
- Суставная мышь – патология, при которой внутри сустава свободно перемещается фрагмент костной ткани, который откололся при травме. От него можно избавиться только хирургическим путем.
- Повреждение мениска. В зависимости от тяжести травмы, мениск можно зашить либо же удалить частично или полностью.
- Привычный вывих надколенника – нужна операция для фиксации колена в нормальном положении.
- Перелом надколенника, особенно открытый или со смещением.
- Закрытое раздробление сустава.
- Синовит – при воспалении синовиальной сумки (которое иногда возникает как самостоятельное заболевание, а иногда – на фоне артрита) может потребоваться ее удаление.
- Киста Бейкера – слизистая межсухожильная сумка, заполненная жидкостью, которая расположена на внутренней поверхности коленного сустава. От нее можно избавиться, только удалив методами хирургии.
- Липоартрит (болезнь Гоффа) – заболевание, при котором жировая ткань в области крыловидных складок тел Гоффа коленного сустава хронически воспалена.

Патологии коленного сустава: 1 – артрозо-артрит; 2 – перелом надколенника; 3 – разрыв крестообразной связки; 4 – киста Бейкера
Подготовка к операции
Специальной подготовки в большинстве случаев не требуется. Как и перед любыми другими операциями, нужно:
- сделать кардиограмму;
- сдать анализы крови: общий, на группу крови и на инфекции;
- предупредить врача о принимаемых медикаментах;
- пройти аллергологические пробы на лекарства, которые будут применяться в ходе и после операции.
За 12 часов до хирургического лечения нельзя есть и пить.
Существует три наиболее часто встречающихся ситуации, при которых больному назначается операция на колене: нарушения в процессе синтеза организмом костной ткани, воспаление сустава, а также тяжелая травма колена. Несмотря на то, что современные методы лечения без оперативного вмешательства показывают хорошую результативность, в ряде ситуаций хирургическая операция неизбежна.
Если в суставе нарушен процесс образования костной ткани, это может спровоцировать развитие дистрофии и процессы разложения в тканях, которые, в конечном итоге, приводят к истончению коленного хряща, снижению уровня подвижности связок и остеоартрозу в различных его формах. Наиболее часто эта проблема встречается у людей старшего возраста.
Когда нужна операция на коленном суставе

Данные медицинской статистики говорят о том, что у более, чем 80% людей старше 60-ти лет наблюдаются симптомы деформирующего артроза в хронической стадии. Дело не только в повышенном риске возникновения этой проблемы среди старшего населения и более яркого проявления симптоматики в пожилом возрасте.
Актуальные на сегодня консервативные методы борьбы с заболеваниями суставов показывают высокую эффективность и позволяют существенно снизить темпы развития заболевания, максимально отдалив день, когда установка протеза станет необходимостью.
Консервативное лечение заболеваний суставов не всегда эффективно, поэтому, если больной долгое время страдает от проблем с суставами, рано или поздно понадобится эндопротезирование коленного сустава.
Также прямым показанием к оперативному вмешательству является травма колена, при которой нельзя собрать все осколки кости и зафиксировать их для обеспечения подвижности сустава.
Еще одна причина назначения оперативного лечения колена – болевой синдром в колене, утрата суставом подвижности, слабость в мышцах.
Невозможно провести замену коленной чашечки имплантом при наличии у пациента одной из перечисленных ниже патологий:
- заболевания органов, ответственных за кроветворение;
- наличие гнойной инфекции;
- сердечные недуги в стадии декомпенсации;
- расстройства психики;
- онкологические заболевания в 3-4 стадии;
- тромбофлебит;
- заболевания почек.
После того, как хронический недуг (тонзиллит, гайморит, стоматит, герпес или бронхит) был пролечен, пациент проходит повторную диагностику, на основании которой принимается решение о возможности оперативного лечения.
Виды оперативных вмешательств
Операция на колене может быть как диагностической, так и малоинвазивным вмешательством, либо полноценной артротомией с выполнением большого разреза и длительным периодом восстановления. Ниже описаны основные разновидности хирургических операций, осуществляемых при проблемах с коленным суставом.
Эндопротезирование колена – это операция, в процессе которой раздробленные компоненты сустава меняют на протез, максимально повторяющий форму удаленного костно-мышечного ф
рагмента. Существует две разновидности протезирования коленного сочленения:
- одномышелковое или частичное;
- тотальное: замена коленного сустава целиком.
Если суставы пациента в удовлетворительном состоянии и способны выдержать нагрузку протеза, то применяют бесцементный метод крепления: через некоторое время костная ткань прорастает в шероховатую поверхность протеза, фиксируя его максимально естественным образом.
Если же частичные протезы, которые были установлены ранее, не эффективны, структура их хрупкая, применяют костный цементный состав.
Одномышелковое эндопротезирование коленного сустава применяют, как понятно из названия, при протезировании одного коленного мышелка, к которому крепятся мышечные ткани: латерального, либо медиального. Такой вариант вмешательства используется при нормальном функционировании суставных связок. Этот вид оперативного вмешательства показан пациентам старшего возраста, ведущим малоподвижный образ жизни.
При частичном протезировании области воздействия минимальна, операция малоинвазивна, а значит, организм меньше травмируется и быстрее приходит в норму. Кровопотери при данном виде операции также минимальны. Современные разработки в области медицины позволяют выполнять все манипуляции через разрез всего в 10 см, при котором не требуется вывиха надколенника. Боковые связки и тазобедренное сочленение практически не травмируются.
Уже спустя неделю после того, как был установлен протез, пациент не чувствует боли или иного дискомфорта. Стабилизация полученного результата достигается благодаря проведенной хирургами балансировке коллатеральных и крестообразных связок.
Главный минус, которым обладает эндопротезирование коленного сустава, – он имеет ограниченный срок службы. У пенсионера, который ведет малоактивный образ жизни, имплант может сохранять свои свойства на протяжении 5-7 лет. Затем придется снова ложиться на операционный стол.
Тотальное протезирование в коленной области подразумевают операцию на оба мышелка, то есть, это замена коленного сустава целиком. Протез – это устройство сложной конструкции, выполненное из сплавов металла, керамики и композитных материалов. Такая конструкция может проработать от 15 до 20 лет.
Сегодня хирурги применяют импланты на подвижной платформе: выполненный из полиэтилена вкладыш конструкции совершает движения одновременно с конечностью, что позволяет эндопротезу брать на себя функцию мениска, хрящевой прокладки коленного сустава.
Полное эндопротезирование коленного сустава подойдет тем, кто ведет активный образ жизни, занимается спортом. Противопоказаниями к столь кардинальному вмешательству могут быть слабый связочный аппарат или прогрессирующий остеопороз. Основной минус данного вида вмешательства: большие кровопотери в процессе операции. Операция с целью протезирования коленного сустава считается сложным процессом и длится несколько часов. Реабилитация после эндопротезирования колена также занимает немало времени.
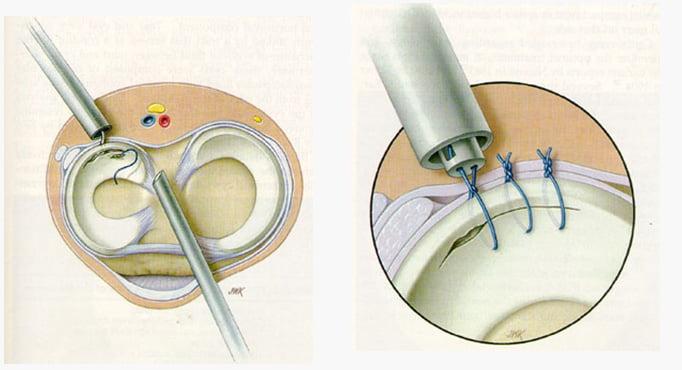
Артроскопия – хирругическое вмешательство с целью уточнения диагноза, когда иными способами прояснить картину заболевания не получается. Процедуру проводят с использованием артроскопа, прибора, состоящего из системы линз, расположенной внутри металлического цилиндра. С одной стороны цилиндра находится объектив, а с другой – световой кабель, передающий изображение на монитор.
Артроскопию назначают, если:
- нужно извлечь материал для проведения гистологии;
- необходимо осуществить исследование тканей синовиальной мембраны, мениска или связочного аппарата;
- нужно осуществить пластику мениска или связок, резекцию мениска.
Также артроскопию назначают с целью подготовки в артротомии. Это необходимо, когда жалобы больного не совпадают с данными исследований, либо противоречат им.
Применение артроскопа позволяет провести следующие виды диагностики:
- детальный осмотр полости сустава;
- оценку состояния тканей при помощи прощупывания зондом;
- оценку элементов коленного сустава.
Артроскоп используется в лечебных целях, например, для очистки полости сустава больным ревматоидным артритом. Во время процедуры полость промывают от кристаллов уратов, хрящевого детрита, фибриновых хлопьев и вводят внутрь противовспалительные препараты. Проведенная диагностика позволяет определиться с методикой дальнейшего лечения. В ходе исследования врач получает сведения о наличии деформаций, а также развитии воспалений в компонентах сустава. Чтобы получить максимально точные данные, врач может выполнить прицельную биопсию проблемного участка.
Стоит отметить, что артроскопия не может заменить клиническое обследование, и является лишь дополнением к нему. Информацию, которую удалось получить в ходе операции, рассматривают в совокупности с результатами других анализов и обследований.
Артроскопия связок позволяет восстановить подвижность сустава, удалив поврежденные ткани и заменив их трансплантатом. Для процедуры используют искусственные компоненты или живые ткани: сухожилия подколенной мышцы, либо связки надколенника. В роли связующего элемента выступает имплант, который постепенно растворяется и способствует естественной стабилизации сустава. Этот метод дает эффективные результаты: спортсмены, прошедшие хирургическую артроскопию, достигают высокихрезультатов на соревнованиях и не чувствуют дискомфорта даже при сильных нагрузках на сустав.
При сильном ударе колена или падении с высоты может произойти разрыв мениска. Чаще всего с подобной проблемой сталкиваются спортсмены. Разрыв мениска – очень болезненная травма, которая ведет к утрате подвижности ноги. Артроскопия позволяет удалить поврежденные фрагменты сустава, полностью, либо частично, и восстановить его функциональность. Вмешательство является малоинвазивным и проходит с минимальной травматизацией колена. Уже спустя пару часов после проведения операции на колене больной может ходить, а через один-два дня его выписывают из больницы.
Артротомия проводится с целью рассечения капсулы и вскрытия полости сочленения сустава. Операция дает возможность санировать полость, ввести в нее медикаменты, удалить жидкость в колене и свободные костно-хрящевые фрагменты, инородные тела, провести резекцию омертвевших тканей.
Данный вид операции выбирают, если планируется удаление коленного сустава с последующей установкой протеза, а также когда артроскоп не сможет справиться с задачей. Причинами выбора артротомии как способа лечения могут стать:
- нагноения внутри сустава вследствие локального туберкулеза или артрита;
- объемные скопления жидкости, сопровождающиеся воспалением;
- посттравматические гемартрозы в тяжелой форме;
- повреждение заднего рога медиального мениска коленного сустава;
- врожденные пороки сустава;
- переломы костей, образующих коленный сустав;
- прогрессирующие новообразования различного происхождения;
- вывихи, которым необходимо внутреннее вправление;
- гонартроз и анкилоз в запущенной форме;
- аваскулярный некроз, осколки хряща или фибриновые сгустки в полости и др.
Артротомия относится к агрессивным методам лечения. Врачи стараются по возможности избегать ее, устраняя проблему при помощи малоинвазивных методов, таких как артроскопия.
Современные разработки специалистов из Германии позволили восстанавливать поврежденный хрящ коленного сустава, используя в качестве донорского материала собственные клетки пациента. Сначала хирург осуществляет малоинвазивное вмешательство, в ходе которого оценивается состояние поврежденного участка и берется донорский материал из здорового хряща. В лабораторных условиях из полученных клеток выращивается новый хрящ, который затем размещают на месте удаленного с использованием артроскопа. Пересадка хряща во многих случаях может стать полноценной альтернативой протезированию коленного сустава.
Восстановление

Срок восстановления колена после операции, зависит от вида осуществленного вмешательства. Программа реабилитации также назначается врачом, исходя из масштаба проведенных работ и состояния пациента.
Нормальная походка возвращается примерно через один или пару месяцев после выполнения эндопротезирования коленного сустава. В это же время возвращается естественная подвижность, проходят болевые ощущения. Операцию можно признать успешной, если через месяц пациент может ходить по прямой линии, передвигаться по лестнице и наклонным поверхностям, приседать и выполнять вращательные движения в колене, которое было прооперированно.
Артроскопия считается малоинвазивной методикой лечения суставов, поэтому восстановление пациента проходит довольно быстро. Однако, то, как быстро прооперированный сустав придет в норму, зависит от того, сколько лет пациенту, состояния его здоровья, а также того, насколько внимательно он будет соблюдать предписания врача.
В первые дни после проведения хирургического вмешательства врач назначает пациенту антикоагулянты, а также низкомолекулярный гепарин и поддерживающую антибактериальную терапию. Кроме того, доктор может прописать обезболивающие препараты. После выполнения артроскопии полезно применять холод на прооперированный сустав и фиксировать ногу в прямом положении, а также туго бинтовать сустав во избежание кровоизлияния и образования опухоли.
Если вмешательство было довольно масштабным, первые две недели стоит провести в малоподвижном режиме и с минимальными нагрузками на прооперированную ногу, либо вовсе без них. Можно спросит врача, как разрабатывать колено, пока есть необходимость соблюдения постельного режима. Как правило, хирург рекомендует поднимать прооперированную конечность вверх и совершать легкие вращательные движения коленом, не отрывая пятку от поверхности, а также сокращать и расслаблять мышцы.
Важно :выполнение любых физических нагрузок возможно только по совету врача.
В течение второй недели может быть использован велотренажер. Первый месяц после вмешательства пациенту назначают комплекс специальных упражнений для восстановления мышечного каркаса, но запрещают спортивные нагрузки. Спустя четыре недели после вмешательства можно приступать к активным прогулкам в ортезе. На второй месяц физические занятия дополняются упражнениями, в которых задействована сразу группа мышц, а также тренировками с отягощениями и занятиями на блоковых тренажерах.
Также важно заниматься в бассейне под наблюдением инструктора, посещать сеансы массажа, физиотерапию и занятия лечебной физкультурой.
По окончании второго месяца, если самочувствие пациента стабильное и не наблюдается осложнений, можно переходить в свободный двигательный режим.
Обратите внимание: до того момента, как сустав полностью восстановится, недопустимо выполнять скручивания.
Период восстановления после артротомии более долгий и может занять, как пару месяцев, так и полгода. Ранний этап реабилитации после операции на колене подразумевает прием назначенных врачом антибиотиков и сильных противовоспалительных препаратов, что позволяет снизить вероятность развития инфекции или воспаления на травмированном при вмешательстве участке. Также пациенту прописывают сосудистые препараты для исключения тромбоза.
Быстрее всего восстанавливаются пациенты, которым была проведена резекция мениска, устранение вывиха, а наиболее долгий период реабилитации у подвергшихся устранению гноя из коленного сустава.
Уже спустя шесть недель дефект хряща покрывают новые живые клетки. Однако, они еще не способны выдерживать столь же сильные нагрузки, что и окружающие их ткани. Для облегчения процесса восстановления можно использовать трость, а для того, чтобы не застаивалась кровь, выполнять легкие упражнения, не перегружающие сустав.
Через три месяца после процедуры можно приступать к занятиям спортом. Лучше всего начать с посещения бассейна, велопрогулок и ходьбы, что позволит улучшить приток питательных веществ в область хряща.
Восстановление после операции на колено с пересадкой хрящевой ткани происходит через год.
Осложнения после операции
Проблемы, возникающие после операции, зависят от того, какого рода вмешательство было осуществлено, общего самочувствия пациента, а также того, насколько точно он выполнял предписания врача в течение всего периода реабилитации. Если у пациента начался жар, появился озноб, подскочила температура, либо покраснел и начал отекать шов, нужно сразу же позвонить к врачу или направиться в больницу. Также незамедлительно информировать доктора необходимо при боли в колене или икроножной мышце, проблемах с дыханием.
Проблемы со здоровьем, возникающие после операции, как правило, связаны либо с функционированием протеза, либо с общим состоянием здоровья пациента. Возможно образование отека колена, который не сходит более 10 дней. Это нормальное развитие событий, и пациенту не стоит пугаться. Но если отек не спадет и через две недели, это свидетельствует о развитии инфекции в области протеза, либо об аллергии на материалы, из которых состоит конструкция. В таком случае нужно немедленно обратиться к врачу.
Другие возможные послеоперационные осложнения – это тромбоз глубокой вены, вывихи, отторжения протеза. При тщательном соблюдении предписаний врача подобные проблемы возникают крайне редко.
Ортроскопия относится к малотравматичным методам лечения, поэтому проблемы после операции возникают редко. Чаще всего встречаются следующие негативные последствия:
- кровоизлияние в полость сустава;
- развитие инфекции;
- чрезмерное растяжение связок.
Также возможно плохое самочувствие вследствие плохой переносимости наркоза, которое проявляется в виде тошноты и головной боли. Уже через несколько дней восстанавливается нормальное самочувствие.
То, как быстро восстановится прооперированный пациент, зависит от объема осуществленных в ходе вмешательства работ, а также площади пораженного участка сустава. Большая часть пациентов направляется домой уже на следующий день после операции и еще несколько дней использует костыли. Также в первую неделю пациенту и его ноге необходим покой, прикладывание холода к колену и расположение его на высоте относительно тела во избежание застоя крови. Физиотерапия нужна далеко не всем пациентам, чаще ее назначают в индивидуальном порядке.
Важно помнить, что при чрезмерной нагрузке на колено в первые дни после операции повышается риск возникновения отека, что может негативно сказаться на скорости реабилитации.
Как правило, требуется несколько контрольных визитов к хирургу после оперативного вмешательства. Это позволит убедиться в нормальном ходе восстановления, вовремя предупредить осложнения и выполнить пункцию для отвода лишней жидкости в случае необходимости.
Читайте также:


