Узи при тромбозе глубоких вен нижних конечностей

Тромбофлебит возникает, когда воспалительные изменения в стенке вены приводят к образованию сгустка крови, чаще всего это происходит в нижних конечностях. Если поражаются сосуды, расположенные сразу под кожей, то такая ситуация называется поверхностный тромбофлебит. Тромбоз глубоких вен (ТГВ) — воспалительный процесс в сосудах, расположенных в толще мышц ног. Перед врачами, порой, стоит серьезная задача — дифференциальная диагностика тромбофлебита — определить воспаленные поверхностные или глубокие вены. Это очень важно, так как две патологии, имеющие довольно схожие симптомы, лечатся по-разному.
Поверхностный тромбофлебит или тромбоз глубоких вен
Присутствие дискомфорта и внешний вид ноги, пораженной тромбофлебитом, как правило, достаточно для врача, чтобы диагностировать это состояние. Но, в зависимости от кровеносных сосудов, вовлеченных в процесс (поверхностные или глубокие), симптомы могут быть очевидными или не очень. Пациенты с поверхностным тромбофлебитом часто описывают начало проблемы, как появление местной болезненности, после чего обнаруживаются покраснения по ходу вены. А также больные могут жаловаться, что уже имеющийся варикозный узел стал жестким и резко болезненным. Классические признаки тромбоза глубоких вен — отек ноги, болезненность и тепло, а также симптом Хоманса (появление боли при пассивном тыльном сгибании стопы).
Методы определения патологии
Для того чтобы определить, какие вены нижних конечностей затронуты воспалительным процессом (поверхностные или глубокие), врач может назначить и другие методы диагностики тромбофлебита.
Перед процедурой важно сообщить врачу обо всех препаратах, которые пациент принимал накануне. Особенно это касается лекарственных средств, действующих на кровяное давление и разжижающих кровь.
Перед обычной контрастной и компьютерно-томографической венографией пациента проконсультируют по следующим вопросам:
- какие ему необходимо принимать лекарства;
- что есть и пить за несколько часов до процедуры.
При любом рентгенологическое исследование, женщина прежде всего должна сообщить врачу или лаборанту беременна она или нет. Это позволит избежать пагубного воздействия радиации на плод. В случае, если она ожидает ребенка, возможно назначение другого теста. А если рентген необходим, врач примет меры предосторожности, позволяющие минимизировать обучение эмбриона.
Почти у всех пациентов с острым тромбозом в крови выявляется повышенный уровень продуктов распада фибрина, так называемый D-димер, признаки присутствия сгустков. Тем не менее он может быть повышен и при других патологических состояниях.
Иногда врачи назначают при тромбофлебите анализ крови на гиперкоагуляцию, чтобы выявить так называемую тромбофилию — унаследованное или приобретенное состояние организма, при котором наблюдается предрасположенность к образованию тромбов. Например, тестируются такие подтипы тромбофилии:
- С-протеиновая недостаточность,
- дефицит S-белка,
- антитромбина III,
- антифосфолипидные антитела,
- присутствие гена 2010-мутации протромбина.
Подготовка к лабораторным анализам при тромбофлебите имеет свои нюансы:
- сдавать кровь необходимо натощак (последний прием пищи за 9 часов до анализа), в этом промежутке пить только воду;
- если пациент принимает лекарства (особенно это касается разжижающих кровь препаратов), необходимо сообщить об этом врачу или лаборанту;
- за сутки до забора крови следует уменьшить потребление жиров, не пить спиртные напитки, ограничить физическую активность.
Терапия
В более тяжелых случаях требуется госпитализация. В больнице назначают внутривенно лекарственные средства, которые предотвращают дальнейшее увеличение тромбов, например, такие как “Гепарин”, препараты из группы низкомолекулярного (фракционированного) гепарина или “Фондапаринукс” (Arixtra). После чего больной на протяжении нескольких месяцев, а иногда и дольше, получает варфарин (Coumadin) с целью предотвращения повторного образования сгустка крови. Чтобы контролировать эффект лечения и предупредить нежелательные реакции, пациенту рекомендуется регулярно сдавать анализы крови.
Появились новые препараты, разжижающие кровь, которые не нуждаются в таком частом мониторинге, как варфарин, но их на сегодняшний день не рекомендуют в качестве терапии первой линии тромбофлебита. К тому же они достаточно дорогие и могут вызвать серьезные кровотечения. К ним относятся: апиксабан (Eliquis), дабигатрана (Pradaxa), ривароксабана (Xarelto).
Иногда при тяжелом тромбофлебите назначаются антибиотики. А также в некоторых случаях прибегают к хирургическому вмешательству. Удаляют воспаленную вену с тромбом или обходят поврежденный участок сосуда, накладывая шунт. Чтобы предупредить перемещение сгустков крови из нижних конечностей в легкие, пациенту могут предложить установить так называемый фильтр нижней полой вены.
Две наиболее часто встречаемые патологии периферических вен, поверхностный тромбофлебит и ТГВ, имеют сходные клинические проявления. Порой не всегда врачу удается на основании внешнего осмотра установить точный диагноз. На помощь приходят лабораторные тесты и методы медицинской визуализации. В настоящее время неинвазивные исследования (допплеровская ультрасонография и анализ на D-димер) по существу вытеснили венографию из списка необходимых диагностических процедур. Тем не менее, некоторые клинические ситуации требуют применения как компьютерно-томографической, магнитно-резонансной, так и обычной контрастной венографий.
Дефект стенки сосуда, повышенная свертываемость крови, медленный поток порождают тромбы.
Тромбофлебит – тромбоз в подкожных венах; флеботромбоз — иначе тромбоз глубоких вен (ТГВ).
При тромбофлебите доминируют признаки воспаления, при флеботромбозе — нарушение оттока.
Высокий риск ТГВ: перелом ноги, протезирование суставов, хирургические операции или травмы.
Средний риск ТГВ: паралич, рак, химио- и гормонотерапия, контрацепция, послеродовый период.
Низкий риск ТГВ: коечный режим, авиаперелет, ожирение, варикозные вены, дородовый период.
Тромбы считают свежими от 2 до 6 недель; скорый отек конечности держится несколько месяцев.
ТГВ чаще родится в мышечно-венозных синусах голени; в половине случаев нет признака болезни.
Настораживают в один миг появившиеся варикозные вены и трофические расстройства на голени.
Тромбоз подколенной и бедренной вены много опаснее, чем изолированный тромбоз вен голени.
Утекание тромба в правое сердце и легкие вызывает тромбоэмболию легочных артерий (ТЭЛА).
Эмболоопасным считают тромб на узком основании с долгим (более 4 см) флотирующим концом.
Физическое усилие, смена положения, ходьба, дефекация и др. — могут причинить отрыв тромба.
Крупные ошмотья доходят в главные легочные артерии, тогда шок и остановки кровообращения.
Мелкие клочья застревают глубже, вызывают инфаркты легочной ткани и вторичную пневмонию.
ТЭЛА у большинства больных бессимптомная, нередко прячется под маской других заболеваний.
Неособенные проявления беспокоят пациентов дни и недели, при этом остаются неопознанными.
Частые признаки: одышка, боль в грудной клетке по типу плеврита, тахикардия, кашель, синкопе.
Нечастые признаки: боль за грудиной, цианоз, кровохарканье, тромбоз глубоких вен, лихорадка.
При тотальном ТГВ (голени, бедра, подвздошных) до ОПдВ развивается белая и синяя флегмазия.
Неполный венозный возврат нарушает работу ССС, в ответ угнетается приток артериальной крови.
Белая флегмазия развивается от спазма близких артерий; кожа белая, отек плотный, боль адская.
Крайний вариант — синяя флегмазия — массивный отек, страшная боль, кожа фиолетового цвета.
Задержка жидкости в больной конечности доходит к 3-5 л, приближается гиповолемический шок.
На 4-8 сутки ишемии наступает венозная гангрена, в этом пределе смертность добирает 40-70%.
В сроки от 2 до 12 месяцев после ТГБ гемодинамика венозной сети н/к постепенно выправляется.
При реканализации всегда нарушается клапанный аппарат, оформляется вертикальный рефлюкс.
В ответ окольные глубокие и поверхностные вены расширяются, клапаны в них деформируются.
Конечная фаза длится остаток жизни, представляет течение посттромботической болезни (ПТБ).
Основа ПТБ — нарушение венозного оттока, нарастание хронической венозной недостаточности.
ХВН предусматривает отеки и трофические нарушения (пигментация, атрофическая бляшка, язва).
ПТБ порождает самые тяжелые формы ХВН; исход зависит от степени ретракции и лизиса сгустка.
Реканализация просвета вены больше частичная, редко полная; встречается полная облитерация.
Полная облитерация чаще случается в точках, где мало притоков и много окольных коллатералей.
Высокая частота облитерации — ПБВ, ОПдВ, вены малого таза, НПВ; реканализация всегда — ОБВ.
УЗДГ при тромбозе глубоких вен н/к
При подозрении на тромбоз глубоких вен маневр Вальсальвы и компрессионные пробы опасные.
Предполагается, что большая часть тромбов образуется на голени в мышечно-венозных синусах.
Продвижение тромба вверх останавливается на пересечении двух потоков — критические точки.
Частое положение тромба — СФС, слияние ПБВ и ГБВ, ПкВ в зоне присоединения синусов и ЗББВ.
В 25% случаев имеется удвоение ПБВ или ПкВ, возможно пропустить тромбоз в одном из стволов.
В режиме PW оцените фазность потока в ОБВ, чтобы предвидеть тромбоз сегментов выше и ниже.
Выше тромба спектр фазный, синхронный с дыханием; ниже — монотонный, малой амплитуды.
Свежий тромб бывает гипоэхогенный; по мере старения эхоплотность тромба может повышаться.
При тромбозе вена полностью не сжимается от давления датчиком, при ЦДК кровоток с изъяном.
Косвенный признак ТГВ — когда ЛСК на одном уровне БПВ в больной ноге выше, чем в здоровой.
Подкожные вены расширены и извиты, часто служат основным и единственным способом оттока.
Важно установить — имеется сужение или окклюзия просвета, тромб стабилен или флотирующий.
Имеет значимость длина флотирующего сегмента — более 4 см представляет высокий риск ТЭЛА.
В острый период тромбированная вена перерастянута, может казаться крупнее соседней артерии.
Ретракция и лизис уменьшают объем тромба и вены, которая становится мельче близкой артерии.
В подострый период тромб плотно припаян к стенки сосуда, которая склерозирована и ригидная.
Полное растворение тромба бывает в 20% случаев, чаще в вене сохраняются эхогенные останки.
Часто паутина рубцовых синехий; можно увидеть бляшки в стенке вены, иногда с кальцинатами.
Когда реканализация идет в центре сосуда, останки тромба создают маску кругом толстой стенки.
Когда лизис тромба не случился, вена обращается в эхогенный фиброзный тяж малого диаметра.
Когда тромб фиксирован на одной стенке, при реканализации в просвете лежит компактный тяж.
Тромбы зачинаются под клапанами, при реканализации клапанный аппарат неизбежно страдает.
Дефектный клапан имеет толстые створки, подвижность и смыкание ограничены, рефлюкс в PW.
По ходу тромбированной вены или пониже места тромбоза часто бывают венозные коллатерали.
Коллатерали обычно тонкие, извитые, переплетены; можно принять за ствол и упустить тромбоз.
При полной реканализации вены похожи на жесткие трубы без клапанов, кровоток извращенный.
При сокращении мышц кровь стремится к сердцу, к стопе, сквозь перфоранты в подкожную сеть.
При расслаблении мышц кровь стекает обратно — в нижние отделы и в глубокую венозную сеть.
Отек особенный — поражает ткани над и под апоневрозом, объем зависит от степени тяжести ПТБ.
Нарушение микроциркуляции приближает формирование трофических расстройств и язв н/к.
Венозные язвы типичные на внутренней лодыжки; при ПТБ язва образуется быстрее, чем при ВБ.
Другая диагностика тромбоза вен н/к
Доступность глубоких вен н/к трудная при ожирении, выраженном отеке и выше паховой связки.
Магнитно-резонансная флебография информативна при тромбозе вен таза и нижней полой вены.
На голени головоломно оценить данные МРФ из-за компактного уложения артерии и парных вен.
При остром ТГВ и ТЭЛА методом ИФА определяют уровень D-димера в крови — более 500 мкг/л.
Отрицательный результат позволяет с высокой достоверностью исключить реальность ТГВ и ТЭЛА.
Положительный результат не может утверждать тромбоз, требуется дальнейшее дообследование.
D-димер высокий при остром тромбозе, травме, ДВС-синдроме, раке, инфекции, инфекциях и др.
Лечение тромбоза глубоких вен н/к
При тромбофлебите эмболоопасным считается свежий сгусток (от 0 до 7 дней) до 3-х см от СФС.
При ТГВ эмболоопасный свежий тромб в илеофеморальном и бедренно-подколенном сегменте.
Антикоагулянтная терапия — основа лечения больных с ТГВ от подколенно-бедренного сегмента.
Дебютируют с в/м введения гепаринов, следом прибавляют антагонисты витамина К (Варфарин).
За 5 дней до отмены гепарина начинают подбор дозы Варфарина до целевого значения МНО 2-3.
Длительность приема антикоагулянтов устанавливают с оглядкой на отягощающие обстоятельства.
| Тромбоз глубоких вен | Антикоагулянты | Длительность приема |
| Послеоперационный | АВК | 3 месяца |
| Идиопатический | АВК | 6-12 месяцев |
| Онкология | гепарины | 3-6 месяца |
| Тромбофилия | АВК | не менее 12-ти месяцев |
| Рецедивирующий ТГВ | АВК | пожизненно |
Удаление тромба из глубоких вен более эффективно, чем лечение одними лишь антикоагулянтами.
Флотирующий тромб в подвздошно-бедренном сегменте — абсолютное показание к тромбэктомии.
При окклюзии вены вопрос тромбэктомии решают персонально, эффективна лишь в первые 5 суток.
При тромбэктомии желательно сохранять ПБВ, т.к. в 40% случаев ГБВ не имеет прямой связи с ПкВ.
От сбережения клапаного аппарата бедренно-подколенного сегмента зависит тяжесть течения ПТБ.
Когда состояние пациента не допускает тромбэктомию, в нижнюю полую вену ставят кава-фильтр.
У четверти пациентов с кава-фильтром в ближайшие 3 года случается тромбоз нижней полой вены.
Молодым пациентам ставят съемные модели, удаляют спустя 30 суток при устранении угрозы ТЭЛА.
Опыт сын ошибок трудных
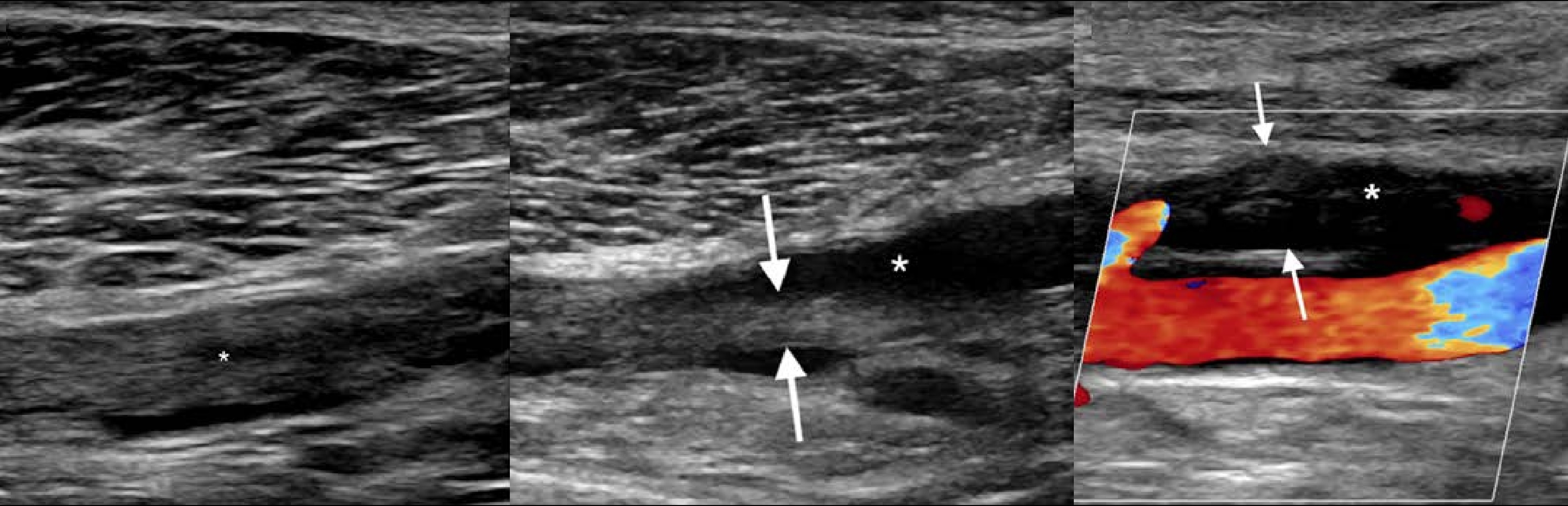
Задача. На УЗИ эффект спонтанного контрастирования над створками клапана (1); при пробе проксимальной компрессии в систолическую фазу поток ускоряется и раскрывает створки (2).
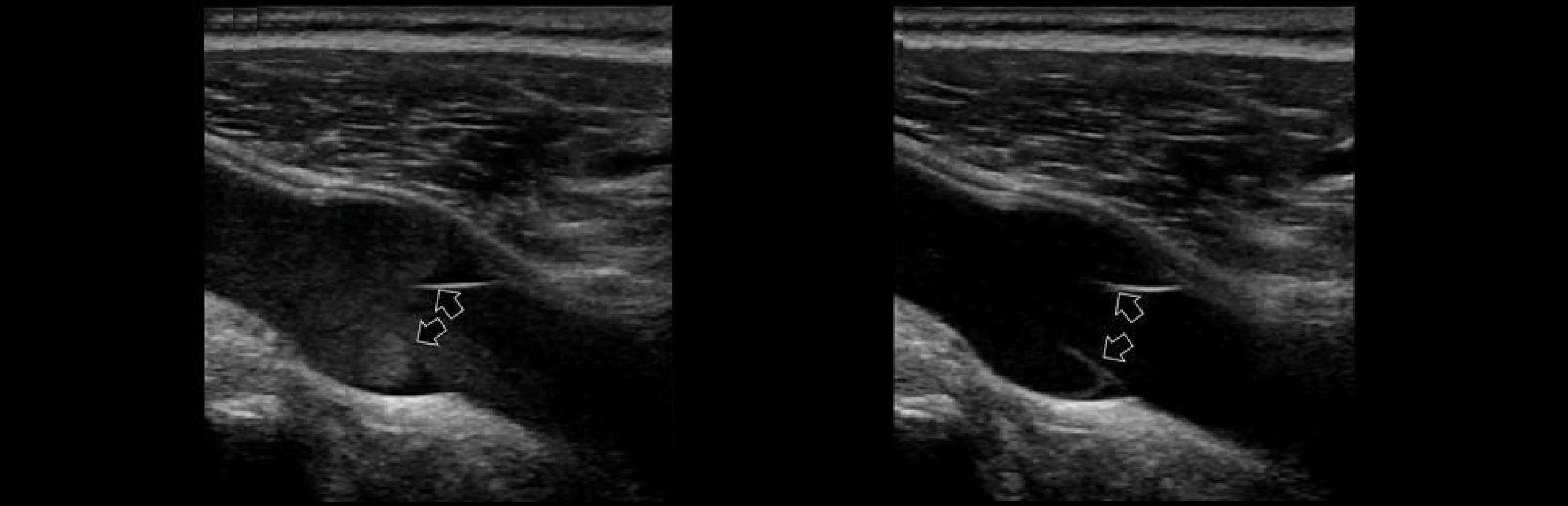
Задача. В PW-режиме фазный спектр синхронный дыханию (1); монотонный спектр указывает на препятствие выше (2).
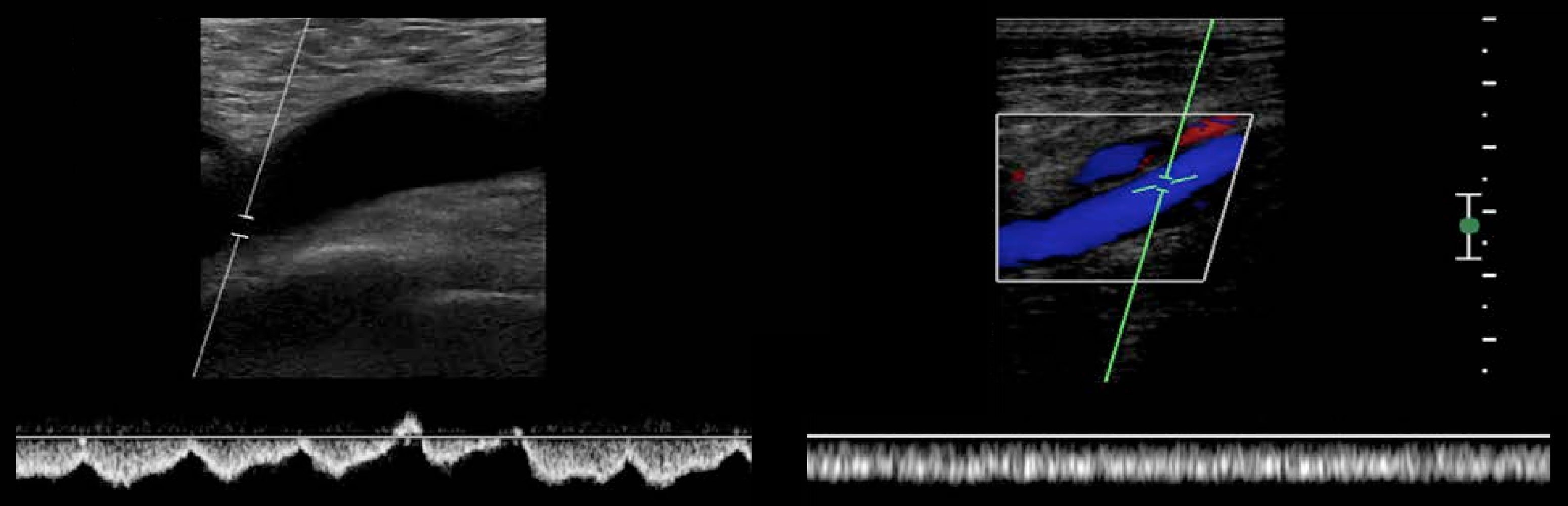
Задача. На УЗИ острый окклюзивный тромбоз ПБВ (1); спустя время ретракция сгустка и частичная реканализация (2).
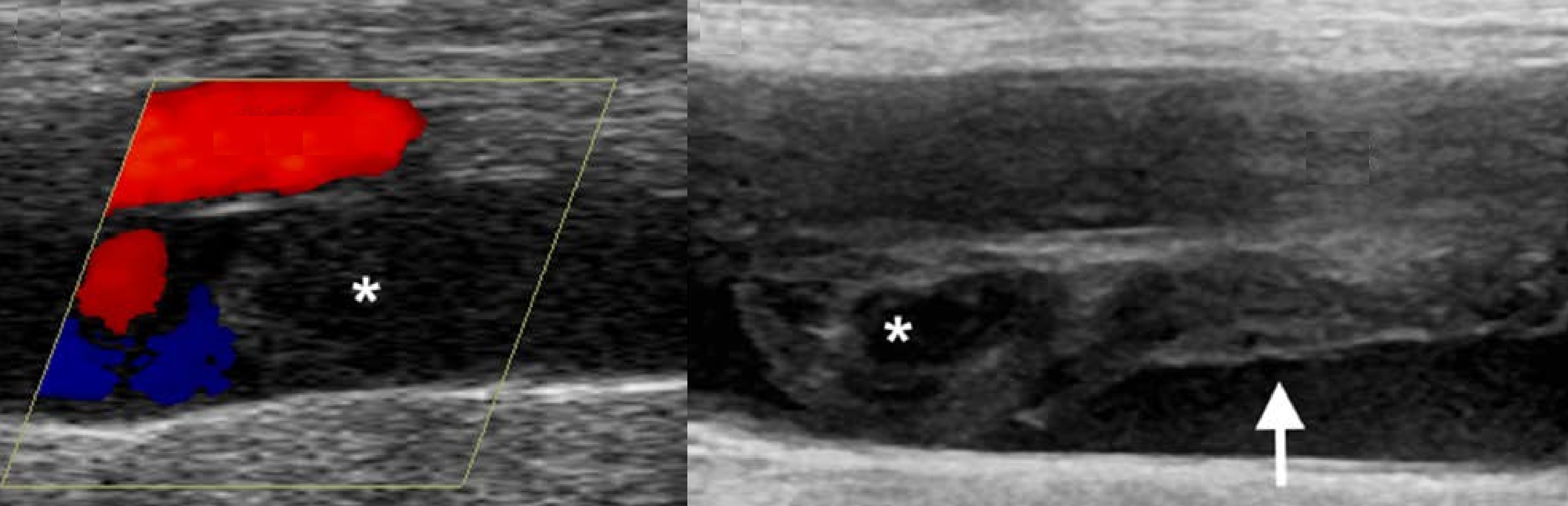
Задача. На УЗИ острый окклюзивный тромбоз ПкВ (1); ретракция сгустка (2); рецидив тромбоза с окклюзией ПкВ (3).
![]()
Протокол и заключение УЗДГ при тромбозе
Пример: Фиксированный флеботромбоз левой голени с проксимальной границей тромба в подколенной вене на уровне щели коленного сустава.
Пример: Флотирующий тромбофлебит БПВ правого бедра, с проксмальной границей тромба на уровне СФС.
Пример: Фокальный пристеночный тромбоз передней большеберцовой вены на уровне средней трети левой голени, стадия организации, полная реканализация.
Пример: Мелкий до 5 мм подклапанный тромб в большой подкожной вене правого бедра, на уровне 2 см выше щели коленного сустава.
Пример: Тотальный тромбоз глубоких вен правой голени, с проксимальной границей на уровне подколенной вены; коллатеральный кровоток по системе подкожных вен.
Пример: Относительная несостоятельность терминального клапана СФС; СПС состоятельно.
Пример: Слева выше уровня лодыжек ПББВ и ЗББВ расширены, не сжимаемы, выполнены гипо- и анэхогенными тромботическими массами; кровоток в режиме ЦДК и ИД в покое и при дистальной компрессии не регистрируется; проксимальная граница тромбоза в подколенной вены на 1 см выше щели коленного сустава; признаков флотации на момент исследования не выявлено; проксимальнее вены проходимы на всем протяжении; СФС состоятельно; СФС не проходимо.
Берегите себя, Ваш Диагностер!


Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Острый венозный тромбоз - распространенное и опасное заболевание. Согласно статистическим данным, его частота в общей популяции составляет около 160 на 100 000 населения [1]. Тромбоз в системе нижней полой вены (НПВ) представляет собой наиболее частую и опасную разновидность этого патологического процесса и является основным источником эмболии легочных сосудов (84,5%). Система верхней полой вены дает 0,4-0,7% тромбоэмболий легочной артерии (ТЭЛА), правые отделы сердца - 10,4%. На долю тромбозов вен нижних конечностей приходится до 95% случаев всех тромбозов в системе НПВ. Диагноз острого венозного тромбоза прижизненно диагностируется у 19,2% больных [2]. В долгосрочной перспективе тромбоз глубоких вен (ТГВ) ведет к формированию посттромбофлебитической болезни, проявляющейся хронической венозной недостаточностью вплоть до развития трофических язв, что существенно снижает трудоспособность и качество жизни пациентов.
Основными механизмами внутрисосудистого образования тромбов, известными со времен R.Virchow, являются замедление тока крови (стаз), гиперкоагуляция, травма стенки сосуда (повреждение эндотелия). Острый венозный тромбоз достаточно часто развивается на фоне различных онкологических заболеваний (злокачественные опухоли желудочнокишечного тракта, женской половой сферы и др.) в силу того, что раковая интоксикация вызывает развитие гиперкоагуляционных изменений и угнетение фибринолиза, а также из-за механического сдавления вен опухолью и прорастания ее в сосудистую стенку. Предрасполагающими факторами ТГВ считаются также ожирение, беременность, прием оральных гормональных контрацептивов, наследственные тромбофилии (дефицит антитромбина III, протеина C и S, лейденовская мутация и др.), системные заболевания соединительной ткани, хронические гнойные инфекции, аллергические реакции [3, 4]. Наибольшему риску развития ТГВ подвержены больные пожилого и старческого возраста и лица, страдающие хронической венозной недостаточностью нижних конечностей, а также пациенты с инфарктом миокарда, декомпенсированной сердечной недостаточностью, инсультом, пролежнями, гангреной нижних конечностей. Особую тревогу вызывают травматологические больные, так как переломы бедренной кости в основном встречаются у лиц пожилого и старческого возраста, наиболее отягощенных соматическими заболеваниями [5]. Тромбозы у травматологических больных могут возникнуть при любой травме нижних конечностей, так как при этом имеют место все этиологические факторы тромбоза (повреждение сосуда, венозный застой и изменения свертывающих свойств крови) [6].
Надежная диагностика флеботромбоза является одной из актуальных клинических задач. Физикальные методы обследования позволяют поставить правильный диагноз лишь в типичных случаях заболевания, при этом частота диагностических ошибок достигает 50% [7]. Так, например, тромбоз вен икроножных мышц при сохраненной проходимости остальных вен нередко протекает бессимптомно. Из-за опасности пропустить острый ТГВ голеней клиницисты зачастую ставят этот диагноз в каждом случае появления болей в икроножных мышцах [8]. Особое внимание заслуживают "травматологические" больные, у которых наличие боли, отека и изменения окраски конечности могут быть следствием самой травмы, а не ТГВ. Иногда первым и единственным проявлением подобного тромбоза служит массивная ТЭЛА.
В задачи инструментального обследования входят не только подтверждение или опровержение наличия тромба, но также определение его протяженности и степени эмбологенности. Выделение эмболоопасных тромбов в отдельную группу и изучение их морфологической структуры имеют большое практическое значение, так как без этого невозможны разработка эффективной профилактики легочной эмболии и выбор оптимальной тактики лечения. Тромбоэмболические осложнения чаще наблюдаются при наличии флотирующего тромба с гетерогенной структурой, неровным гипо- или изоэхогенным контуром в отличие от тромбов, имеющих гиперэхогенный контур и гомогенную структуру. Важным критерием эмбологенности тромба является степень его подвижности в просвете сосуда. Эмболические осложнения чаще отмечаются при выраженной и умеренной подвижности тромбомасс [9, 10].
Венозный тромбоз - достаточно динамичный процесс. С течением времени процессы ретракции, гуморального и клеточного лизиса способствуют уменьшению размеров тромба. Одновременно с этим идут процессы его организации и реканализации. В большинстве случаев проходимость сосудов постепенно восстанавливается, клапанный аппарат вен разрушается, а остатки тромбов в виде пристеночных наложений деформируют сосудистую стенку. Затруднения в диагностике могут быть при возникновении повторного острого тромбоза на фоне частично реканализованных вен у больных с посттромбофлебитической болезнью. В этом случае достаточно надежным критерием является различие вен в диаметре: у пациентов с признаками реканализации тромбомасс происходит уменьшение вены в диаметре вследствие стихания острого процесса; при развитии ретромбоза вновь происходит достоверное увеличение диаметра вены с нечеткими ("размытыми") контурами стенок и окружающих тканей [9]. Этими же критериями пользуются при дифференциальной диагностике острого пристеночного тромбоза с посттромботическими изменениями вен.
Из всех неинвазивных методов, применяемых для диагностики тромбоза, в последнее время все чаще используется ультразвуковое сканирование венозной системы. Метод триплексного ангиосканирования, предложенный Barber в 1974 г., включает исследование сосудов в В-режиме, анализ допплеровского сдвига частот в виде классического спектрального анализа и цветового картирования потока (в скоростном и энергетическом режимах). Использование спектральной допплерографии позволило точно измерять кровоток внутри просвета вен. Применение метода цветового допплеровского картирования (ЦДК) обеспечило возможность быстро отличать окклюзирующий тромбоз от неокклюзирующего, выявлять начальные стадии реканализации тромбов, а также определять местоположение и размер венозных коллатералей. При исследованиях в динамике ультразвуковой метод позволяет обеспечить достаточно точный контроль за эффективностью тромболитической терапии. Кроме того, с помощью ультразвукового исследования можно установить причины появления клинической симптоматики, сходной с таковой при патологии вен, например выявить кисту Бейкера, межмышечную гематому или опухоль. Внедрение в практику ультразвуковых приборов экспертного класса с датчиками частотой от 2,5 до 14 МГц позволило достичь практически 99% точности диагностики.
Обследование включало осмотр пациентов с клиническими признаками венозного тромбоза и ТЭЛА. Больные предъявляли жалобы на отек и боль в нижней (верхней) конечности, боль в икроножной мышце (чаще распирающего характера), "тянущую" боль в подколенной области, боль и уплотнение по ходу подкожных вен. При осмотре выявлялись умеренный цианоз голени и стопы, плотный отек, болезненность при пальпации мышц голени, у большинства пациентов - положительные симптомы Хоманса и Мозеса.
Всем обследуемым проводилось триплексное сканирование венозной системы на современных ультразвуковых аппаратах линейным датчиком с частотой 7 МГц. При этом оценивалось состояние вен бедра, подколенной вены, вен голени, а также большой и малой подкожных вен. Для визуализации подвздошных вен и НПВ использовался конвексный датчик с частотой 3,5 МГц. При сканировании НПВ, подвздошных, большой подкожной вены, бедренных вен и вен голени в дистальном отделе нижних конечностей пациент находился в положении лежа на спине. Исследование подколенных вен, вен верхней трети голени и малой подкожной вены проводилось в положении пациента лежа на животе с валиком, подложенным под область голеностопных суставов. Затруднения в диагностике возникали при визуализации дистального отдела поверхностной бедренной вены у тучных пациентов, визуализации вен голени при выраженных трофических и индуральных изменениях тканей. В этих случаях также использовался конвексный датчик. Глубину сканирования, усиление эхо-сигнала и другие параметры исследования подбирали индивидуально для каждого пациента и сохраняли неизменными во время всего обследования, включая наблюдения в динамике.
Сканирование начинали в поперечном сечении для исключения наличия флотирующей верхушки тромба, о чем свидетельствовало полное соприкосновение венозных стенок во время легкой компрессии датчиком. Убедившись в отсутствии свободно флотирующей верхушки тромба, компрессионную пробу датчиком проводили от сегмента к сегменту, от проксимальных отделов к дистальным. Предлагаемая методика является наиболее точной не только для выявления тромбоза, но и для определения его протяженности (исключая подвздошные вены и НПВ, где проходимость вен определялась в режиме ЦДК). Продольное сканирование вен подтверждало наличие и характеристики венозного тромбоза. Кроме того, продольное сечение использовалось для локации анатомического слияния вен. Во время обследования оценивались состояние стенок, просвет вен, локализация тромба, его протяженность, степень фиксации к сосудистой стенке.
Ультразвуковая характеристика венозных тромбов проводилась по отношению к просвету сосуда: они различались как пристеночные, окклюзирующие и флотирующие тромбы. Признаками пристеночного тромбоза считались визуализация тромба с наличием свободного кровотока в просвете вены, отсутствие полного спадения стенок при компрессии вены датчиком, наличие дефекта заполнения при ЦДК, наличие спонтанного кровотока при спектральной допплерографии (рис.1).
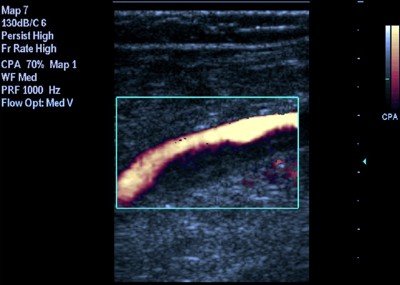
Рис. 1. Неокклюзирующий тромбоз подколенной вены. Продольное сканирование вены. Огибающий кровоток в режиме энергетического кодирования потока.
Ультразвуковыми критериями флотирующих тромбов считали: визуализацию тромба как эхогенной структуры, расположенной в просвете вены с наличием свободного пространства, колебательные движения верхушки тромба, отсутствие соприкосновения стенок вены при компрессии датчиком, наличие свободного пространства при выполнении дыхательных проб, огибающий тип кровотока при ЦДК, наличие спонтанного кровотока при спектральной допплерографии. При выявлении флотирующего тромба оценивалась степень его подвижности: выраженная - при наличии спонтанных движений тромба при спокойном дыхании и/или задержке дыхания; умеренная - при обнаружении колебательных движений тромба в ходе проведения функциональных проб (кашлевая проба); незначительная - при минимальной подвижности тромба в ответ на функциональные пробы.
С 2003 по 2006 г. были обследованы 236 пациентов в возрасте от 20 до 78 лет, из них 214 с клиникой острого тромбоза и 22 с клиникой ТЭЛА.
В первой группе в 82 (38,3%) случаях проходимость глубоких и поверхностных вен не была нарушена и клиническая симптоматика обусловлена иными причинами (табл. 1).
| Патология | Количество больных | |
|---|---|---|
| абс. | % | |
| Травма | 33 | 40,2 |
| Заболевания суставов | 18 | 22,0 |
| Лимфовенозная недостаточность | 12 | 14,6 |
| Киста Бейкера больших размеров | 6 | 7,3 |
| Лимфаденит | 5 | 6,1 |
| Внутримышечная гематома | 4 | 4,9 |
| Экстравазальная компрессия | 4 | 4,9 |
Диагноз тромбоза был подтвержден у 132 (61,7%) больных, при этом в большинстве случаев (94%) тромбоз выявлялся в системе НПВ. ТГВ был обнаружен в 47% случаев, поверхностных вен - в 39%, поражение как глубокой, так и поверхностной венозной системы наблюдалось в 14%, в том числе у 5 больных с вовлечением перфорантных вен.
Вероятные причины (факторы риска) развития венозного тромбоза представлены в табл. 2.
| Фактор риска | Количество больных | |
|---|---|---|
| абс. | % | |
| Травма (в том числе длительная гипсовая иммобилизация) | 41 | 31,0 |
| Варикозная болезнь | 26 | 19,7 |
| Злокачественные новообразования | 23 | 17,4 |
| Операции | 16 | 12,1 |
| Прием гормональных препаратов | 9 | 6,8 |
| Тромбофилии | 6 | 4,5 |
| Хроническая ишемия конечностей | 6 | 4,5 |
| Ятрогенные причины | 5 | 4,0 |
В наших наблюдениях наиболее часто выявлялись распространенная форма тромбоза, а также поражение вен на уровне подколенно-берцового и бедренно-подколенного сегментов (табл. 3).
| Локализация | Количество больных | |
|---|---|---|
| абс. | % | |
| Вены голени | 19 | 14,4 |
| Подколенная вена | 8 | 6,0 |
| Подколенно-берцовый сегмент | 34 | 25,8 |
| Бедренно-подколенный сегмент | 21 | 15,9 |
| Илеофеморальный сегмент | 5 | 3,8 |
| Бедренно-подколенно-берцовый сегмент | 38 | 38,8 |
| Подвздошно-бедренно-подколенно-берцовый сегмент | 7 | 5,3 |
Чаще (63%) имели место тромбозы, полностью окклюзирующие просвет сосуда, на втором месте по частоте (30,2%) были пристеночные тромбы. Флотирующие тромбы диагностированы в 6,8% случаев: у 1 пациента - в сафенофеморальном соустье при восходящем тромбозе ствола большой подкожной вены, у 1 - илеофеморальный тромбоз с флотирующей верхушкой в общей подвздошной вене, у 5 - в общей бедренной вене при тромбозе бедренно-подколенного сегмента и у 2 - в подколенной вене при ТГВ голени.
Протяженность нефиксированной (флотирующей) части тромба, по ультразвуковым данным, варьировала от 2 до 8 см. Чаще выявлялась умеренная подвижность тромботических масс (5 больных), в 3 случаях подвижность тромба была минимальной. У 1 пациента при спокойном дыхании визуализировались спонтанные движения тромба в просвете сосуда (высокая степень подвижности). В наших наблюдениях чаще выявлялись флотирующие тромбы с неоднородной эхоструктурой (7 человек), при этом в дистальном отделе преобладал гиперэхогенный компонент, а в области головки тромба - гипоэхогенный (рис. 2).
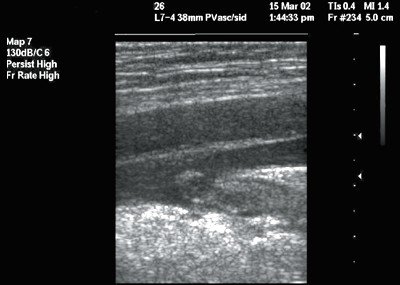
Рис. 2. Флотирующий тромб в общей бедренной вене. В-режим, продольное сканирование вены. Тромб гетероэхогенной структуры с четким гиперэхогенным контуром.
В первом случае зафиксирован изоэхогенный тромб с гиперэхогенным контуром (рис. 3), во втором - гомогенный "организованный" тромб с четким контуром (рис. 4).
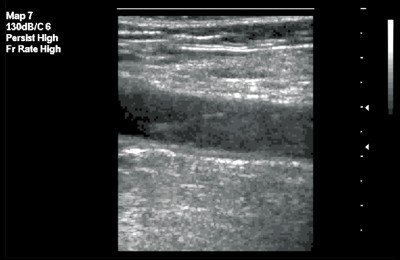
Рис. 3. Флотирующий тромб в поверхностной бедренной вене. В-режим, продольное сканирование вены. Тромб изоэхогенной структуры с гиперэхогенным контуром.
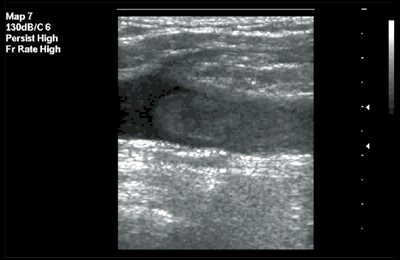
Рис. 4. Флотирующий тромб в поверхностной бедренной вене. В-режим, продольное сканирование вены. Тромб гомогенной эхоструктуры с четким контуром.
В группе пациентов с клиникой ТЭЛА у 5 (22,7%) больных имел место ТГВ различных стадий развития (преимущественно бедренно-подколенный сегмент).
В динамике для оценки течения тромботического процесса были обследованы 82 пациента, из них у 63 (76,8%) отмечалась частичная реканализация тромботических масс. В этой группе у 28 (44,4%) больных наблюдался центральный тип реканализации (при продольном и поперечном сканировании в режиме ЦДК реканализационный канал визуализировался в центре сосуда); у 23 (35%) пациентов диагностирована пристеночная реканализация тромботических масс (чаще кровоток определялся вдоль стенки вены, непосредственно прилежащей к одноименной артерии); у 13 (20,6%) больных выявлялась неполная реканализация с фрагментарным асимметричным окрашиванием в режиме ЦДК. Тромботическая окклюзия просвета вены наблюдалась у 5 (6,1%) больных, в 6 (7,3%) случаях отмечалось восстановление просвета вены. Признаки ретромбоза сохранялись у 8 (9,8%) обследованных.
Комплексное ультразвуковое исследование, включающее ангиосканирование с использованием спектрального, цветового и энергетического допплеровских режимов и эхографию мягких тканей, является высокоинформативным и безопасным методом, позволяющим наиболее достоверно и быстро решать вопросы дифференциальной диагностики и лечебной тактики в амбулаторной флебологической практике. Это исследование целесообразно проводить на амбулаторном этапе для более раннего выявления пациентов, которым не показана (а иногда и противопоказана) тромболитическая терапия, и направления их в профильные отделения; при подтверждении наличия венозного тромбоза необходимо выявлять лиц с высоким риском развития тромбоэмболических осложнений; наблюдать в динамике за течением тромботического процесса и тем самым корректировать лечебную тактику.
- Lindblad, Sternby N.H., Bergqvist D. Incidence of venous thromboembolism verified by necropsy over 30 years. // Br.Med.J. 1991. V. 302. P. 709-711.
- Савельев В.С. Тромбоэмболия легочной артерии - классификация, прогноз и хирургическая тактика. // Грудная и сердечно-сосудистая хирургия 1985. N°5. С. 10-12.
- Баркаган З.С. Геморрагические заболевания и синдромы. Изд. 2-е, перераб. и доп. М.:Медицина 1988; 525 с.
- Bergqvist D. Postoperative thromboembolism. // New York 1983. P. 234.
- Савельев В.С. Флебология. М.: Медицина 2001; 664 с.
- Кохан Е.П., Заварина И.К. Избранные лекции по ангиологии. М.: Наука 2000. С. 210, 218.
- Hull R., Hirsh J., Sackett D.L. et al. Combined use of leg scenning and impedance plethysmography in suspected venous thrombosis. An alternative to venography. // N.Engl.J.Med. 1977. N° 296. P. 1497-1500.
- Савельев В.С., Думпе Э.П., Яблоков Е.Г. Болезни магистральных вен. М., 1972. С. 144-150.
- Альбицкий А.В., Богачев В.Ю., Леонтьев С.Г. и др. Ультразвуковое дуплексное ангиосканирование в диагностике ретромбозов глубоких вен нижних конечностей. // Кремлевская медицина 2006. N°1. С. 60-67.
- Харченко В.П., Зубарев А.Р., Котляров П.М. Ультразвуковая флебология. М.: ЗОА "Эники". 176 с.

Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Читайте также: