У ребенка подвижный сустав коленный сустав
Суставы устроены таким образом, чтобы обеспечить телу человека гибкость и подвижность, но иногда эти свойства становятся чрезмерными. И тогда врачи говорят о синдроме гиперподвижности или гипермобильности суставов.

Определение гипермобильности
Любое сочленение может обеспечивать движения только в определенном объеме. Происходит это из-за связок, которые окружают его, и выполняют роль ограничителя.
В том случае, когда связочный аппарат не справляется со своей задачей, объем движений в суставе значительно возрастает.
Например, коленные или локтевые сочленения при этом состоянии смогут не только сгибаться, но и переразгибаться в другую сторону, что невозможно при нормальной работе связок.
Существуют различные теории развития этого состояния. Большинством врачей и ученых считается, что чрезмерная мобильность сочленений связана с растяжимостью коллагена. Это вещество входит в состав связок, межклеточного вещества хрящей и повсеместно присутствует в человеческом теле.
Когда коллагеновые волокна растягиваются больше чем обычно, движения в сочленениях становятся свободнее. Такое состояние еще называют слабыми связками.
Синдром гипермобильности суставов достаточно распространен среди населения, частота его может достигать 15%. Не всегда он фиксируется врачами ввиду незначительных жалоб. И пациенты нечасто акцентируют на этом внимание, считая, что у них просто слабые связки.
Нередко встречается гипермобильность суставов у детей. Ее связывают с нарушением обмена веществ, недостаточным поступлением витаминов с пищей, быстрым ростом.
В молодом возрасте синдром чаще наблюдается у девушек. Пожилые люди болеют редко.
Виды гиперподвижности сочленений

Синдром гипермобильности суставов – в большинстве случаев врожденная патология. Но при этом его нельзя отнести к самостоятельному заболеванию. Гиперподвижность сочленений – это лишь следствие болезни соединительной ткани, из которой состоят суставы и связки.
Нередко даже при самом тщательном обследовании заболевания соединительной ткани выявить не удается. Тогда врачи ведут речь только о нарушении ее развития. Со стороны суставов проявления будут те же, но прогноз для пациента благоприятнее, осложнений меньше.
Бывает и искусственная чрезмерная подвижность суставов. Встречается она в спорте – гимнастике, акробатике. Для музыкантов и танцоров, балетмейстеров гипермобильные суставы – большое преимущество. В этом случае гипермобильность развивается специально – упорными тренировками, растяжением мышц и связок. Эластичные связки обеспечивают телу нужную гибкость.
Но даже самыми длительными тренировками среднестатистическому человеку сложно добиться больших успехов.
Обычно удается это тем, кто изначально имеет предрасположенность к синдрому гипермобильности. Поэтому искусственная гипермобильность суставов иногда может рассматриваться, как патологический вариант наряду с врожденной.
Заболевания, при которых встречается гиперподвижность
Гипермобильность суставов может быть одним из проявлений других патологий. На сегодняшний день медицине известно несколько таких болезней:

К таким относится и выработка релаксина – специального гормона, увеличивающего эластичность и растяжимость связок.
При этом преследуется благая цель – подготовить лонное сочленение и родовые пути к растяжению во время родов. Но так как релаксин действует не на конкретный сустав, а на всю соединительную ткань, то гиперподвижность появляется и в других сочленениях. После родов она благополучно исчезает.
Симптомы гиперподвижности
Все симптомы, связанные с этой патологией, будут наблюдаться исключительно со стороны суставного аппарата. Люди с синдромом гиперподвижности будут предъявлять такие жалобы:
- Частые боли в суставах, даже после незначительных травм и обычных физических нагрузок. Особенно при этом синдроме страдают коленные и голеностопные суставы.
- Вывихи, подвывихи сочленений.
- Воспаление оболочки, выстилающей полость сустава – синовит. Важно, что при этом всегда можно заметить связь с нагрузкой или травмой.
- Постоянные боли в грудном отделе позвоночника.
- Искривление позвоночника – сколиоз. Даже при обычной нагрузке – ношении сумки на плече, неправильной посадке за столом – сколиоз появится рано, и искривление будет значительным.
- Боли в мышцах.
Диагностика

Гипермобильный синдром распознается внимательным врачом при первом же обращении пациента. Достаточно тщательно расспросить его о жалобах, их связи с нагрузкой и провести простейшие диагностические тесты:
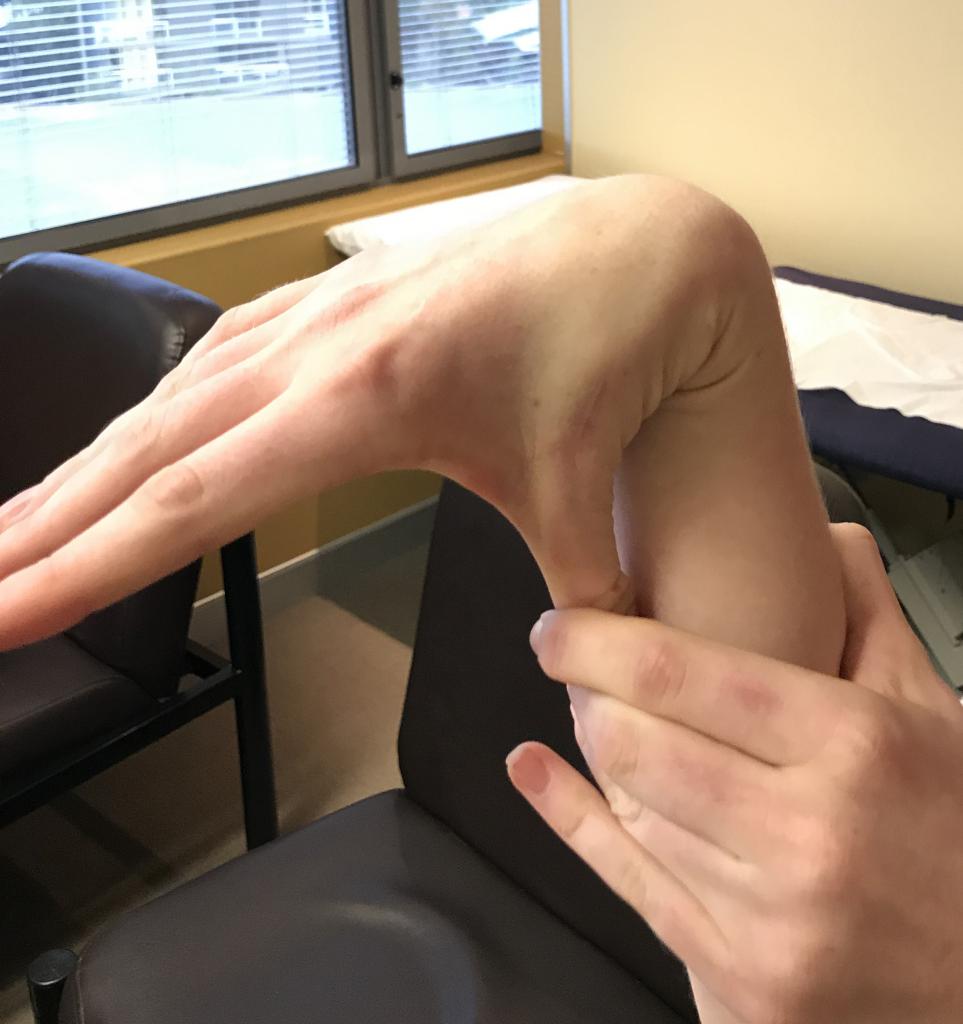
- Попросить дотянуться большим пальцем руки до внутренней части предплечья.
- Предложить привести мизинец к наружной стороне руки.
- Проверить, может ли человек, склонившись, опереться ладонями о пол. Ноги при этом остаются прямыми.
- Посмотреть, что происходит при выпрямлении локтей и коленей. При гипермобильном синдроме они переразгибаются в другую сторону.
Дополнительные обследования нужны в том случае, если врач подозревает какое-то конкретное заболевание соединительной ткани. Тогда используются следующие методы:
- рентгенография;
- компьютерная томография;
- биохимическое исследование крови;
- консультации смежных специалистов – кардиологов, ревматологов, окулистов.
Всегда нужно помнить, что подвижность сочленений – это лишь один симптом заболевания соединительной ткани. А страдать будут все органы, в состав которых она входит.
И часто у таких пациентов отмечаются жалобы со стороны сердца, зрения, головные боли, утомляемость, мышечная слабость, шум в ушах.
Лечение
Метода, который бы устранил причину гипермобильного синдрома, не существует. Но это не значит, что такие люди остаются без медицинской помощи. Терапия в основном направлена на избавление от жалоб.
При выраженных суставных болях используются противовоспалительные средства (Нимесулид, Ревмоксикам).
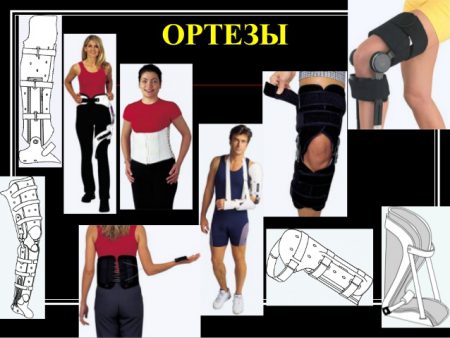
В том случае, когда сочленения очень подвижны, применяются ортезы. Они помогают слабым связкам удерживать суставы. Хорошие результаты дает лечебная физкультура. Ее особенностью является тренировка и укрепление мышц при неподвижном сочленении – изометрические упражнения. В этом случае мышцы, как и ортезы, будут выполнять роль ограничителя.
Людям с гипермобильным синдромом важно помнить, что тяжесть их состояния напрямую зависит от образа жизни. При занятиях физкультурой, избегании травм, выполнении врачебных рекомендаций вероятность осложнений значительно снижается. И качество жизни практически не страдает.
Работа опорно-двигательного аппарата напрямую зависит от состояния соединительных структур, которые находятся рядом с суставами: капсулы, связки и сухожилия. Они отличаются особой крепостью и обеспечивают человеку нормальное передвижение, но вместе с этим обладают гибкостью и эластичностью. Именно такие качества структур помогают сохранить целостность тканей при растяжении под нагрузкой. Синдром гипермобильности суставов у детей - состояние, при котором амплитуда движений в сочленении превышена по сравнению с физиологическими установками.
Причины появления нарушения
Синдром гипермобильности суставов (в МКБ 10 - код М35.7) чаще всего появляется у тех людей, которые обладают сильной растяжимостью связочно-сухожильных волокон, передающейся от родителей. В результате наследуемого нарушения значительно изменяется протеогликан, коллаген, гликопротеид и ферменты, которые обеспечивают их метаболизм. Нарушения при синтезе, созревании и распаде компонентов соединительной ткани приводят к сильной растяжимости суставов.
Все описанные процессы могут воздействовать на организм беременной женщины извне. В большинстве случаев такие изменения происходят на ранних сроках, когда эмбрион только начинает свое развитие и у него формируются органы и системы. На соединительную ткань плода действуют следующие отрицательные факторы:
- загрязнения, поступающие из окружающей среды;
- плохое питание (недостаток витаминов, микроэлементов и полезных веществ);
- инфекционные поражения женщины;
- сильные стрессы, переживания и нагрузки на нервную систему.
Приобретенная форма
Из всего этого следует, что гипермобильный синдром – это врожденное заболевание. Но его важно отличать от остальных наследственных болезней, при которых в строении соединительной ткани происходят некоторые изменения (синдром Марфана или Элерса-Данлоса). Также важно помнить и про природную гибкость, которая не относится к патологической форме. Многие люди даже не догадываются о том, что у них есть такое отличие, с детства считая его вполне обычным.

Приобретенная форма подвижности суставов в большинстве случаев диагностируется у танцоров либо легкоатлетов, но она происходит вследствие тренировок и имеет локальный характер, распространяясь преимущественно на нижней части конечности. Трудности с подвижностью суставов являются необычным поражением, но при этом их сложно определить посредством диагностики.
Особенности развития нарушения у детей
Раньше гипермобильность суставов относили к своеобразной особенности строения опорно-двигательной системы. Очень пластичного ребенка родители всегда старались еще в раннем возрасте отвести в специальную секцию. Считалось, что такое строение скелета обеспечивает быстрое достижение хороших спортивных результатов. Сейчас же гипермобильность суставов у ребенка относится к форме отклонения.

При активном занятии спортом суставы детей и взрослых с таким нарушением испытывают сильные нагрузки, которые значительно превышают разрешенные. У людей с нормальными суставами такая нагрузка приводит к различным травмам – растяжениям либо вывихам. После правильного лечения многие спортсмены быстро возобновляют тренировки. При гипермобильности все происходит по-другому. Даже неопасная травма может сильно изменить строение хрящей, костных тканей, сухожилий и связок, а также привести к остеоартрозу.
Запрещенные виды спорта
Больному малышу запрещено заниматься следующими видами спорта:
- гимнастикой и акробатикой;
- бегом, биатлоном;
- хоккеем, футболом;
- прыжками в длину;
- самбо и карате.
Лечащие специалисты рекомендуют родителям особо пластичных детей не отдавать их в спортивные учреждения сразу. Такой ребенок должен пройти полноценное обследование в больнице. Если у него найдена гипермобильность суставов, то придется отказаться от всех опасных для него видов спорта.

Клиническая картина синдрома
Гипермобильность суставов относят к системному невоспалительному поражению опорно-двигательной системы. У такого состояния существует настолько много симптомов, что может показаться, что пациент страдает совершенно от другого заболевания. Таким больным очень часто ставят неправильные диагнозы.
Специальные диагностические мероприятия в лечебном заведении помогают конкретизировать границы гипермобильности и отличить это поражение от остальных болезней с похожими симптомами. При определении основной симптоматики заболевания важно рассмотреть суставные и внесуставные формы проявления заболевания.
Суставное проявление
Первые признаки поражения в этом случае появляются первый раз в детском либо подростковом возрасте, когда ребенок активно занимается спортом и разными физическими нагрузками. Чаще всего они не рассматриваются как следствие патологических изменений в строении тканей и относятся к вполне привычным, по этой причине заболевание определяется довольно поздно.

На первой стадии развития синдрома гипермобильности суставов у взрослых и детей наблюдаются тихие щелчки либо хруст в суставах, такие звуки возникают произвольно либо при изменении физической нагрузки. С течением времени звуки могут самостоятельно проходить. Но к симптомам прибавляются другие, более тяжелые признаки, которые помогают точно выявить синдром гипермобильности суставов у детей и взрослых:
- болевые ощущения (миалгии либо артралгии);
- рецидивирующие вывихи и подвывихи;
- сколиоз;
- плоскостопие разной степени.
Боль в суставах проявляется после занятий спортом либо в конце дня. В большинстве случаев она распространяется на ноги (синдром гипермобильности тазобедренных суставов у детей), в дополнение могут страдать плечи, локти и поясница. В плечевом поясе могут происходить постоянные миофасциальные боли. В раннем возрасте ребенок с таким синдромом слишком быстро устает и просится обратно на руки.

Опасные осложнения
При чрезмерной активности суставы и близко расположенные ткани повреждаются. Люди, подверженные гипермобильности, рискуют заработать следующие состояния:
- разрывы связок и различные растяжения;
- бурситы и теносиновиты;
- посттравматические артриты;
- туннельные синдромы.
На фоне общей слабости пациент может чувствовать нестабильность в суставах, которая появляется при снижении стабилизирующей роли капсулы и связочного аппарата. Чаще всего это происходит в голеностопах и коленях, которые сильно нагружаются каждый день. В будущем гипермобильный синдром может привести к дегенеративно-дистрофическим заболеваниям суставов, к примеру, к остеоартрозу.
Оценка подвижности суставов
При оценке движения суставов специалист в первую очередь устанавливает их объем. Если он выше нормальных показателей, то можно смело говорить о наличии гипермобильности у пациента. При оценке в основном полагаются на следующие клинические тесты:
- большой палец руки отводится в сторону предплечья;
- разгибается локтевой либо коленный сустав (угол не больше 10 градусов);
- пациент должен коснуться руками пола, не сгибая ноги в коленях;
- разгибаются пястно-фаланговые суставы (угол не должен превышать 90 градусов);
- в сторону отводится бедро (угол около 30 градусов).
Это помогает точно установить высокую гибкость суставов, которая важна при выявлении нарушений в связках, сухожилиях и капсулах. Важно помнить, что чем раньше будут выявлены такие признаки, тем менее опасными будут последствия для опорно-двигательной системы человека.
Суставные признаки синдрома гипермобильности суставов у детей с рождения являются хорошим примером соединительной дисплазии. Но не только они составляют общую симптоматику заболевания.
Внесуставные признаки
Так как гипермобильность обладает системной формой, то для нее характерны внесуставные проявления. Соединительная ткань важна для органов и систем человека, поэтому дисплазия может отрицательно сказаться на всех функциях и даже привести к значительным нарушениям в общей структуре. В большинстве случаев патологические нарушения распространяются на костную систему. Помимо суставных нарушений, врач может заметить некоторые внешние особенности: высокое небо, отставание в развитии верхней челюсти либо нижней, искривление грудной клетки, превышение длины пальцев на ногах либо руках.
Существуют и другие признаки гипермобильности:
- сильная растяжимость кожных покровов, увеличен шанс получить травму и повреждение;
- пролабирование митрального клапана;
- варикозное поражение вен на ногах;
- опущение почек, кишечника, матки, желудка;
- разные формы грыжи (паховая, грыжа пупка);
- косоглазие, эпикант.
Часто люди, страдающие гипермобильностью, жалуются на быструю утомляемость, общую слабость организма, чувство тревоги, агрессию, боли в голове, проблемы со сном.
Лечение заболевания
После установки точного диагноза врачу остается выбрать эффективный метод лечения. Выбор способа лечения гипермобильности суставов у детей и взрослых будет зависеть от причины его появления, основной симптоматики и яркости болевых ощущений.
При этом очень важно, чтобы больной понимал, что привести к инвалидности такое поражение не может, и что при правильно подобранном лечении все отрицательные симптомы быстро уйдут.
Чтобы улучшить свое состояние, пациент должен исключить из своей повседневной жизни любые нагрузки, которые приводят к появлению болевых ощущений либо любого дискомфорта в суставах.
При высокой интенсивности боли в отдельных суставах применяют специализированные эластичные фиксаторы, которые по-другому называются ортезами (можно приобрести налокотники либо наколенники).

При особо сильной болезненности разрешено употреблять медикаментозные средства. В большинстве случаев для устранения боли принимают анальгетики (анальгин, "Дексалгин" и "Кетанов"). Многим больным врачи назначают специальные мази с согревающим действием и мази с нестероидными противовоспалительными компонентами в составе.
Не меньше пользы принесут физиотерапевтические процедуры: лазеротерапия, парафинолечение, лечебная грязь.
Главными же в лечении синдрома гипермобильности считаются специальные упражнения и гимнастика. При их выполнении суставы, связки и мышцы получают нужную стабильность и крепость.
ЛФК при гипермобильности суставов у детей помогает полноценно сгибаться и разгибаться суставам. Лечебная физкультура помогает также хорошо напрягаться всем мышцам. При гипермобильности суставов упражнения могут быть силовыми и статическими, их выполняют в медленном темпе и без специальных утяжелителей. Строго запрещены упражнения на растяжку, так как они только ухудшают состояние суставов.
Точная диагностика
Поставить диагноз врачу помогает осмотр внешнего вида пациента и выслушивание его основных жалоб. Ребенок может говорить о частых травмированиях, появлении на теле синяков после незначительного воздействия извне.
Чтобы отличить синдром гипермобильности от остеоартроза, артрита, коксартроза нужно проводить специальные инструментальные диагностики:
- УЗИ;
- рентгенография;
- магнитно-резонансная либо компьютерная томография.
Переходить к лечению нужно лишь при наличии суставного нарушения, спровоцированного гипермобильностью конечностей. В других ситуациях ребенку либо взрослому рекомендовано укреплять мышцы и связочные сухожилия: заниматься лечебной гимнастикой, плавать или просто гулять.
Облегчение состояния
Значительно облегчить давление на суставы помогают следующие ортопедические изделия:
- эластичные бандажи;
- корректоры осанки;
- вкладыши между пальцами.
Полученные после исследований результаты помогут точно понять степень выраженности повреждения сухожильно-связочного аппарата, а также число полученных осложнений.
Анатомия и физиология суставов скелета человека

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Как уже было сказано выше, сочленения костей скелета называются суставами. Некоторые из них являются неподвижными (кости черепа), другие – почти неподвижными (хрящевые соединения позвоночника), однако большинство подвижно и обеспечивает различные двигательные функции (сгибание, разгибание, разведение и т.д.). Подвижные сочленения называют синовиальными соединениями. Такое название обусловлено анатомическим строением сустава, который представляет собой своеобразный комплекс, включающий следующий состав:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- суставная капсула;
- суставные поверхности;
- суставная полость;
- суставные диски;
- мениски;
- суставные губы.
Суставная капсула – это сложное сочетание коллагеновых и эластиновых волокон и соединительной ткани. В совокупности эти ткани образуют своеобразный фильтр, который обладает огромным количеством разнообразных функций. Суставная капсула пронизана сложной сетью кровеносных сосудов и нервных окончаний, которые обеспечивают питание сустава, его кровоснабжение и сигнализирующую функцию, то есть посылают в головной мозг информацию о его положении.
Суставные поверхности – это гладкие поверхности костей, которые и осуществляют соединение. Концы костей покрыты тонким слоем хрящевой ткани и специальной смазкой, которая уменьшает механическое трение между костями.
Движение в суставе напрямую зависит от того, какова его форма. Существует определенная классификация, согласно которой принято выделять следующие типы суставов:
- цилиндрический (соединяющий два первых шейных позвонка);
- плоский (соединяет предплюсневые кости стопы и запястные кости кисти человека);
- седловидный (большой палец кисти);
- эллипсовидный (соединяет лучевую кость с запястьем);
- шаровидный (плечевой и тазобедренный сустав);
- шарнирный (коленный сустав, локтевой сустав и суставы пальцев).
Суставная полость является закрытым и полностью герметичным щелевидным пространством, которое не сообщается с окружающей средой. Именно суставная полость содержит синовиальную оболочку и синовиальную жидкость. Что это такое? Синовиальная оболочка – это внутренний слой суставной капсулы, который выстилает всю полость сустава, исключая хрящевые его участки. Основная функция синовиальной оболочки – защитная, именно эта структура предотвращает трение и способствует амортизации. Обеспечение защитной функции синовиальной оболочки возможно благодаря тому, что она способна выделять особую смазку, которая и называется синовиальной жидкостью.
Синовиальная жидкость представляет собой особую субстанцию, которая имеет сложное молекулярное строение и химический состав. Не вдаваясь в подробности, отметим, что синовиальная жидкость представляет собой плазму крови и белково-полисахаридный компонент, который обеспечивает вязкость и эластичность этой субстанции. Основная функция синовии – уменьшение трения при нагрузке на суставы и обеспечение оптимального скольжения суставного хряща. В числе прочего синовиальная жидкость обеспечивает питание сустава и предотвращает его изнашивание.
Суставные диски – двояковогнутые пластинки, которые располагаются между суставными поверхностями некоторых суставов и делят его на две полости. Выполняют амортизирующую функцию и обеспечивают устранение несоответствий между суставными поверхностями. Ту же функцию выполняют и мениски – своеобразные хрящевые прокладки. Форма менисков зависит от того, какова форма окончаний костей. Еще одно вспомогательное образование сустава – суставная губа. Это образование является фиброзным хрящом кольцевидной формы. Встречается такое образование лишь в тазобедренном и плечевом суставе.
Коленный сустав содержит еще одну важную структурную единицу – мышцы. Под воздействием нервных импульсов мышцы коленного сустава сокращаются, что обеспечивает двигательную функцию человека, то есть позволяет ему ходить. Коленный сустав имеет мышцы-сгибатели и мышцы-разгибатели. Сгибание происходит благодаря мышцам, расположенным на задней поверхности бедра и области коленного сустава. Разгибание возможно благодаря четырехглавой мышце и надколеннику, который является дополнительной точкой опоры.
Суставы человека бывают простыми (из 2-х костей) и сложными (более 2-х костей). Самыми крупными суставами в скелете человека являются тазобедренный и коленный сустав. Последний имеет достаточно сложное анатомическое строение, а посему заслуживает особого внимания.
Лечение артроза у детей
Лечение данной опасной патологии должно носить комплексный характер. Для лечения и спасения сустава придумано множество методик, которые с успехом применяются. Терапия детского артроза затруднена тем, что многие препараты пагубно воздействуют на организм детей, поэтому лечить их ими запрещено. В этом лечение детей сходно с лечением беременных.
Самое главное для лечащего врача – не допустить закостенение сустава. Также необходимо вернуть подвижность или сохранить ее, обеспечить необходимое кровоснабжение и питание. Для достижения этих целей необходимо назначение:
- Хондропротекторов;
- Физиотерапия;
- Санаторно-курортное лечение;
- ЛФК;
- Народное лечение;
- При необходимости – хирургическое лечение;
- При обострении процесса – медикаментозное лечение.
С помощью физиотерапевтических процедур можно обеспечить нормальную циркуляцию в пораженной суставной сумке. В настоящее время в арсенале медиков множество средств физиотерапевтического лечения: ультразвук, лазерное лечение, электромагнитное излучение, воздействие тока низкой частоты.
Для растущего организма, тем более при наличии такой грозной патологии, огромное значение имеет ЛФК. Лечебная физкультура способствует улучшению кровообращения в пораженной суставной сумке, а также улучшает подвижность в ней. Заниматься лечебной гимнастикой можно вне обострения болезни, когда симптомы мало беспокоят.
Если появилась болезненность во время занятий, упражнения следует прекратить, нельзя заставлять заниматься, преодолевая боль.
Плюсы занятий ЛФК в том, что заниматься можно и в домашних условиях. На данный момент разработаны тренажеры, которые (при наличии возможности) можно приобрести в личное пользование. Это будет большим вкладом в здоровье суставов ребенка. Можно посещать специальные центры, оснащенные такими тренажерами.
Санаторно-курортное лечение также пойдет на пользу детям с данной патологией. В санатории дети получат необходимое для опорно-двигательной системы питание, лечебные процедуры, тренажеры, бассейны. Все это укрепит костно-хрящевую систему.
Так как детскому организму нельзя употреблять лекарственные препараты, предназначенные для лечения артроза, в силу их пагубного воздействия на ребенка, то в этом случае можно прибегнуть к народным методам лечения.
Такой выбор может быть обусловлен и степенью остроты процесса: у детей обычно заболевание не проявляется в острой форме, поэтому лишний раз вредить его организму таблетками нет необходимости.
Конечно, народные средства не так быстро избавят от недуга, как медикаментозные, но они практически не имеют побочных эффектов и противопоказаний.
Начальный эффект будет заметен лишь через несколько недель. Для лечения данной патологии могут быть использованы различные настойки, растирки, компрессы. Обычно таких средств для лечения достаточно.
Для лечения рассматриваемой патологии используются препараты из группы хондропротекторов. Они разрешены для лечения детей. Данные препараты не просто устраняют симптомы, а восстанавливают структуру хрящевой ткани. А если совместно с ними применяется гиалуроновая кислота, то еще будет возвращен и нормальный состав синовиальной жидкости.
Противопоказаний и побочных эффектов немного. Однако их прием ограничивает стоимость лечения и длительность.
Обострение процесса лечится обезболивающими препаратами, противовоспалительными средствами. При наличии спазма мускулатуры имеет смысл назначить миорелаксанты. При обострении процесса у взрослых назначаются стероидные и нестероидные препараты, но детям такие инъекции запрещены. Их можно применять только при очень сильных болях.
Оперативное лечение применяется только в крайних случаях, так как стоимость его высокая (6-15 тыс. евро). Хирургическое вмешательство возможно в объеме полной замены сустава на искусственный, который прослужит не более пятнадцати лет, либо частичной коррекции сустава – артроскопии.
Симптомы и характеристика артроза коленного сустава
Артроз у детей из-за нарушенного кровообращения в синовиальной капсуле и костных тканях может привести к постепенной деформации сустава.
При диагностировании заболевания выделяют основные симптомы для всех стадий развития:
- нестабильный болевой синдром, возникающий при движении в области сгиба колена;
- деформация сустава или отечность в районе поражения;
- увеличение размера хряща;
- возникновение отечности из-за воспалительного процесса в синовиальной оболочке сочленения;
- характерный хруст при движении;
- снижение подвижности и ощущение сковывающего дискомфорта.
Почему хрустят колени
Колено – это самый большой сустав в организме человека. С его помощью мы можем ходить, сгибать ногу, передвигаться и стоять. Внутри сустава находится синовиальная жидкость, которая защищает сам сустав от изнашивания и снижает трение костей и хрящей друг лоб друга. Если человек чувствует хруст в коленях при движении, сгибании и разгибании, это свидетельствует о разрушении сустава. Хруст в коленях может возникнуть на фоне внешних незначительных факторов или может быть связан с внутренними заболеваниями опорно-двигательного аппарата пациента. Итак, попробуем разобраться, из-за чего может возникнуть хруст в коленях.
- Хруст в колене может быть вызван чрезмерной нагрузкой на сустав. Такое происходит, если человек поднимает тяжести. Очень часто подобная проблема возникает у тяжелоатлетов.
- К боли и хрусту в коленях может привести неудобная обувь. Особенно это касается женщин, которые носят высокие каблуки. Свод стопы при ношении подобной обуви меняется, центр тяжести перемещается, коленный сустав вынужден работать в неестественном положении.
- Во многих случаях дополнительную нагрузку создает избыточный вес пациента. При ожирении давление на сустав увеличивается в несколько раз, он постепенно разрушается.
- Хруст в коленях может сопровождать малоподвижных людей с сидячей работой.
- В некоторых случаях причиной хруста в коленях может быть неправильное питание, а именно, потребление сладкой, соленой и острой пищи.
- Хрящи могут быть слабыми из-за недостаточной выработки гормонов.
- Хруст в коленях при сгибании – один из главных признаков недостатка кальция в организме.
- Но чаще всего хруст в коленях возникает на фоне заболеваний. Хруст может проявляться при таких диагнозах, как артрит, артроз, повреждение мениска, гонартроз, бурсит, поражение связок и сухожилий коленного сустава.
- Колени могут хрустеть вследствие вывихов и переломов костей, формирующих коленный сустав.
- В группе риска пожилые люди, поскольку с возрастом количество синовиальной жидкости уменьшается, хрящевой сустав изнашивается, дают о себе знать дополнительные хронические заболевания.
- Нередко хруст в коленях возникает у профессиональных спортсменов, поскольку нагрузка на коленные суставы во многих видах спорта идет колоссальная, к тому же, сказываются интенсивные тренировки и постепенное изнашивание организма.
- Хруст в коленях может быть следствием остеопороза, когда кости становятся пористыми и хрупкими. Такое часто наблюдается у женщин преклонного возраста.
- Колени могут хрустеть вследствие врожденных патологий коленного сустава, разной длины конечностей и даже из-за плоскостопия.
Чтобы определиться с природой симптома, нужно обязательно обратиться к врачу. Как правило, подобными проблемами занимается врач-травматолог, возможно, понадобится помощь ревматолога и даже диетолога, чтобы снизить избыточную массу тела. Постановка верного диагноза зависит от многих факторов. В первую очередь врач проводит осмотр и собирает анамнез. Очень важно рассказать специалисту об условиях своей работы, о физических нагрузках и имеющихся спортивных травмах. Также нужно выявить наследственный фактор и проанализировать сопутствующие заболевания. Для более точной диагностики может понадобиться рентген и ультразвуковое исследование коленных суставов, КТ и МРТ. В некоторых случаях на анализ могут взять даже синовиальную жидкость.
как вылечить артроз коленного сустава
Причины дисплазии
Причинами развития дисплазии у новорожденного могут быть: 1. Наследственность. Наличие у матери или близких родственников диспластических заболеваний.
2. Неправильное питание матери во время беременности. Костно-хрящевой аппарат формируется на всем протяжении беременности, и если в организм ребенка от матери не поступает достаточное количество питательных веществ, то это ведет к нарушению роста опорно-двигательного аппарата ребенка.
3. Вредные привычки матери (курение, алкоголизм). Это приводит к нарушению роста костей, образованию неправильных зон окостенения.
4. Особенности протекания беременности (изменение размеров полости матки (миома матки), маловодие, неправильное положение плода в полости матки, токсикозы). Это приводит к нарушению формирования суставных поверхностей и недоразвитию хрящевой основы сустава.
5. Перенесенные во время беременности вирусные заболевания так же нарушают процесс формирования костно-хрящевых структур сустава.
Что такое вальгусная и варусная деформация коленных суставов
Варусная деформация – это О-образное искривление коленей. Причина его развития в слабости костной системы. Как и вальгусное искривление, варусная деформация может произойти в любом возрасте. При обеих патологиях требуется лечение у ортопеда.
Читайте также:


