Ходьба при остеохондрозе колена
Остеоартрозы – это особая группа гетерогенных дегенеративных заболеваний, которые связаны с поражением хряща и всех его элементов, а также с вовлечением в патологический процесс окружающих тканей (хрящевые части костей, связки, капсула, периартикулярные мышцы). Оба определения в принципе равносильны и описывают один и тот же дистрофический процесс, но с разной локализацией.
Особенности
- Составляет до 60-70% всех суставных поражений.
- В большинстве случаев исход благоприятный, но возможен переход в хронические формы, что резко ограничивает подвижность сустава (вплоть до инвалидности).
- Чаще страдают лица пожилого возраста. Существуют также остеохондропатии, которые включены в классификацию остеоартрозов, и они имеют врожденный характер (Ларсена – Юханссона, Осгуда – Шлаттера).
- Клиническая картина крайне вариабельная и зависит от конкретной формы патологии. Симптомы могут проявляться не сразу, что затрудняет выявление болезни на ранних этапах.
- Для установления точного диагноза часто достаточно рентгенологического исследования без использования высокотехнологических методов (КТ/МРТ).
- Остеохондроз (остеоартроз) коленного сустава по МКБ 10 шифруется как М17.
Классификация
Американской ассоциацией ревматологов представлена классификация всех видов остеоартрозов, в том числе она относится и к поражению коленного сустава. Классификация основана на причине возникновения той или иной формы недуга, а также учитывает особенности ее локализации.
Первичный или идиопатический
Причины возникновения не ясны, разделение возможно только по количеству вовлеченных суставов:
· локальный (стопы, колени, кисти);
· генерализованный (вовлечение нескольких суставов).
По причине возникновения:
· врожденные заболевания или нарушения развития;
· заболевания, сопровождающиеся образованием кальцификатов (например, инфекционного генеза);
· другие поражения костно-суставной системы (например, асептический некроз, болезнь Педжета).
· локальный (сюда можно отнести дисплазию тазобедренных суставов, поражение коленного сустава);
· генерализованный (врожденные хондропатии типа болезни Осгуда – Шлаттера).
Третичный (как симптом основного заболевания)
· эндокринные патологии, приводящие к поражению костей (например, акромегалия);
· нейрогенная артропатия (артропатия Шарко).
Из-за многообразия форм и схожести их клинической картины показана консультация сразу нескольких врачей, среди которых обязательны ревматолог и травматолог.
Степени
Степень остеоартроза коленного сустава можно определить при помощи разных методов (клинически, рентгенологически).
Классификация стадий болезни по Н. С. Косинской:
- Болезнь на начальных этапах развития, незначительные клинические проявления (боль при физических нагрузках). В состоянии покоя человек не испытывает практически никаких неприятных ощущений со стороны колена. Объем движений активных и пассивных сохранен. На снимках в этом периоде можно увидеть незначительное сужение суставной щели и слабовыраженный субхондральный остеосклероз.
- Человек испытывает все классические проявления болезни (боль, ограничение движений, хромота). Характеризуется сужением суставной щели, явными признаками субхондрального склероза. По краям суставных поверхностей происходит разрастание костной ткани (остеофиты).
- Период является своего рода разрешающим. В клинике появляются признаки контрактуры, хромоты и выраженной деформации конечности. На снимках выявляется значительная деформация и склерозирование суставных поверхностей, а также очаги остеопороза. Суставная щель практически не проглядывается (полное заращение суставной поверхности).
Классификация Ahlbäck традиционно используется на западе и выстроена на данных рентгенологических исследований:
- I степень – сужение суставной щели (суставная щель 10 мм).
Перечисленные степени показывают то, как болезнь развивается, т. е. прогрессирующую деформацию суставных тканей в отсутствие должного лечения.
Симптомы
Гонартроз в зависимости от причины возникновения имеет особенности:
- наследственные формы возникают в детстве и больше склонны к формированию деформаций конечностей;
- посттравматические формы, как правило, сочетаются с признаками перенесенной травмы.
Существуют общие клинические симптомы остеохондроза коленного сустава:
- Боль в суставе – это наиболее характерный и классический признак. Интенсивность проявления напрямую зависит от степени.
- Местные проявления. Может возникнуть незначительный отек и припухлость сустава. Гиперемия, покраснение и другие признаки воспаления, как правило, отсутствуют.
- Ограничение движений. Имеет прямую взаимосвязь со степенью болезни. Первыми ограничиваются активные движения пациента (ходьба, бег), а чуть позднее подключаются и пассивные (невозможность лечащим врачом согнуть или разогнуть конечность).
- Хруст при ходьбе. Возникает чаще после сна и исчезает в течение дня.
- Хромота, которая изначально носит преходящий характер. По мере прогрессивного поражения приобретает постоянный характер (основная причина в возникновении сгибательно-разгибательных контрактур).
Поражает хрящ с образованием очагов некроза. В дальнейшем участки умершей ткани отделяются от суставной поверхности и приводят к возникновению всех характерных симптомов заболевания, но в более ярком проявлении.
Болезнь Ларсона – Юханссона
Относится к остеохондропатиям и связана с окостенением надколенника. Вызывает водянку сустава (скопление жидкости в суставной полости). Клиническая картина очень скудная.
Болезнь Осгуда – Шлаттера
Является одним из видов остеохондропатий, связана с разрастанием бугристости большеберцовой кости. Приводит к появлению костных разрастаний и утолщению хрящей. Клиническая картина, в первую очередь, представлена болью.
Эти заболевания вынесены в отдельную группу, так как их можно условно отнести к истинным остеохондрозам.
Как лечить
Лечение остеохондроза коленного сустава может проводиться консервативными или хирургическими методами.
Нестероидные противовоспалительные средства
Снимают отек и воспаление, что приводит к нормализации кровообращения и запуску регенеративных процессов. Обладают выраженным анальгезирующим эффектом.
Обеспечивают защиту хрящевых поверхностей от разрушения. Оказывают слабое действие на регенерацию.
Снимают болевой синдром на некоторое время (более эффективны НПВС).
Местная терапия (гели и мази с НПВС, раздражающего или обезболивающего действия)
Найз, 911 с бишофитом.
Позволяют несколько улучшить общее состояние пациента, но особого лечебного эффекта не оказывают.
Общеукрепляющее действие, улучшение обменных процессов в тканях.
- Физиотерапия (фонофорез, ионофорез, магнитотерапия, УВЧ, миостимуляция). Основное действие направлено на ликвидацию воспаления в тканях. Обеспечивает более быстрый реабилитационный период.
- ЛФК. Специальный комплекс упражнений, направленный на восстановление двигательной функции. Метод особенно актуален при возникновении контрактур.
К оперативным методам лечения прибегают в крайних случаях:
- отсутствие эффекта от консервативной терапии на протяжении 2-4 месяцев;
- некупируемый болевой синдром;
- прогрессивное истончение костной ткани и выраженная утрата двигательной функции.
Применяемые хирургические методики:
- Пункция сустава. Основная цель заключается в снижении давления в суставной полости. Аспирированную жидкость отправляют на исследование для выявления характера процесса (асептический, гнойный) и дифференциальной диагностики.
- Артроскопия. Относится к малоинвазивным техникам, которые позволяют без особого вмешательства в анатомическую целостность сустава произвести иссечение пораженного хряща или удалить остеофиты.
- Остеотомия. Проводится при помощи широко доступа с тотальным иссечением всех пораженных тканей. Относится к травматичным видам операций.
- Эндопротезирование. Применяется как логическое продолжение остеотомии в случае выраженного разрушения костных элементов и хрящей. Заключается в замене разрушенного сустава искусственным, тем самым позволяя вернуть конечности подвижность. Требует длительной реабилитации.
Профилактика
Специфической профилактики нет, но снизить риск возникновения заболевания можно, соблюдая общие правила:
- Регулярные профилактические осмотры людям, входящим в группу риска (особенно лицам пожилого возраста).
- Профилактический курс витаминно-минеральных комплексов.
- Нормализация веса.
Установление сбалансированного рациона. Рекомендуется дробное питание с преобладанием растительно-молочной пищи. - Умеренная и регулярная физическая нагрузка.
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Образование: Ростовский государственный медицинский университет, специальность "Лечебное дело".
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его "мотор" остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Наши почки способны очистить за одну минуту три литра крови.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Беременность – прекрасный, но крайне ответственный период в жизни женщины. Часто радость от зарождения новой жизни омрачают страхи и тревоги за здоровье малыша.
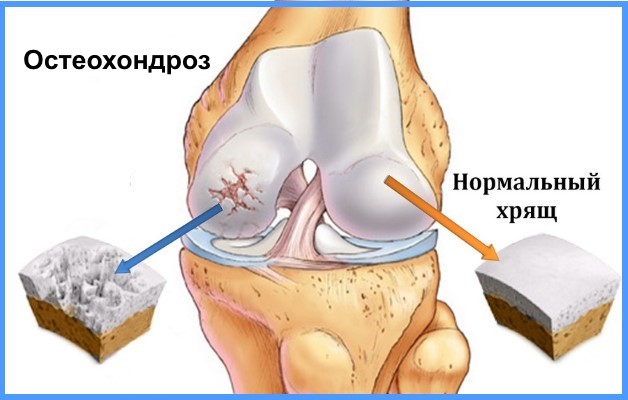
Остеохондроз коленного сустава – это дегенеративное заболевание, поражающее хрящи и костные ткани. По МБК 10 классифицируется как рассекающий остеохондрит с кодом 93.2. (сюда входят все поражения суставов). Может развиться в любом возрасте, диагностируется и у молодого населения.
Содержание:
Остеохондроз колена развивается по причине травм, излишнего веса, повышенных физических нагрузок. Сначала человек чувствует дискомфорт при ходьбе, постепенно развивается болевой синдром, который проходит в состоянии покоя. Дальнейшие разрушительные процессы вызывают острую боль, которая отдает в колено, начинается деформация суставов. Ранняя диагностика и лечение позволяют избежать негативных последствий и остановить патологический процесс.
Остеохондропатия колена: формы, причины, признаки
Развитие заболевания начинается из-за истончения хрящевой ткани. Недостаток полезных микроэлементов, витаминов и минералов приводит к ее усыханию и хрупкости. Постоянные движения провоцируют образование мелких трещинок и частички хрящевой ткани начинают отслаиваться.
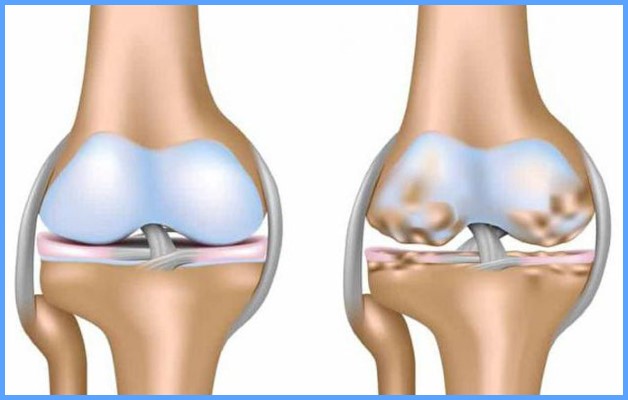
В медицине разделяют 3 формы коленного остеохондроза:
На заметку. Болезни в подростковом возрасте проходят к завершению формирования костей (25 годам). Заболевание развившееся после 50 лет с трудом поддается лечению.
Наиболее распространенные причины патологии – это большой вес, возраст и гормональные нарушения. По мере старения организм изнашивается, замедляются обменные процессы, ухудшается кровообращение, хрящевые ткани подвергаются возрастной нагрузке. Избыточная масса тела оказывает высокое давление на суставы при любых движениях. Более 50 процентов пациентов с лишним весом обращаются к врачу с проблемой коленного остеохондроза.

Причины развития патологии:
- наследственная предрасположенность;
- сосудистые заболевания;
- длительный авитаминоз;
- механические травмы;
- тяжелые виды спорта.
Симптомы остеохондроза коленного сустава зависят от вида патологии и ее степени. На ранних этапах заболевания пациент не обращает внимания на незначительный дискомфорт при длительной ходьбе, списывая все на усталость ног. Тревогу начинают бить, когда боль в колене при остеохондрозе становится постоянной и невыносимой.

В медицине принято различать 3 степени патологического процесса:
- Остеохондроз колена 1 степени – начинается развитие болезни. Симптомы практически отсутствуют. Пациент может жаловаться на болезненные ощущения в суставе при длительной ходьбе или активной физической нагрузке. Хрящевая ткань только начинает деформироваться, и выявить отклонения при помощи рентгена сложно.
- При остеохондрозе коленного сустава 2 степени происходит разрушение хрящевых тканей, болезненность усиливается. Околосуставные мышцы ослабевают и спазмируются. Наступает чувство скованности ноги, деформация колена видна невооруженным глазом. Человек чувствует боль и хруст при ходьбе.
- Для остеохондроза коленного сустава 3 степени характерны сильные боли, хрящевая ткань практически отсутствует, оголяя кости. Пациент вынужден ставить ногу в определенном положении, двигательная активность нарушена. Боль постоянно сопровождает человека, не принося облегчения даже в состоянии покоя.
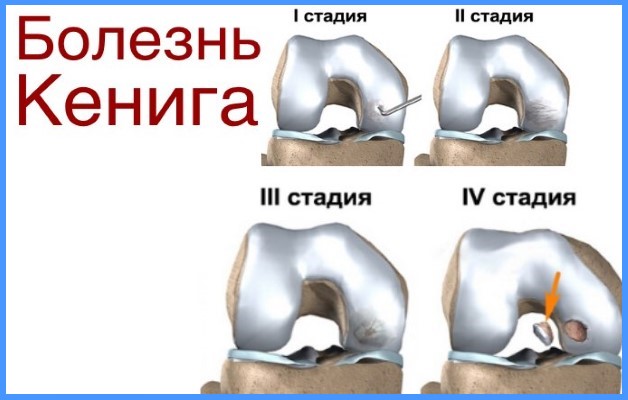
На заметку. При затяжном процессе происходит атрофирование четырехглавой мышцы бедра, болезненность при пальпации колена, плоскостопие, инвалидизация.
Лечение
Для обследования и подтверждения диагноза применяют рентгенографию. Снимок делают в 2 проекциях. На нем видна деформация суставов, костей, сужение кровеносных сосудов.
Лечение остеохондроза коленного сустава на начальной степени патологии проводят консервативными методами. В комплексе назначают:
- медикаментозную терапию;
- физиопроцедуры;
- массаж;
- лечебную гимнастику.
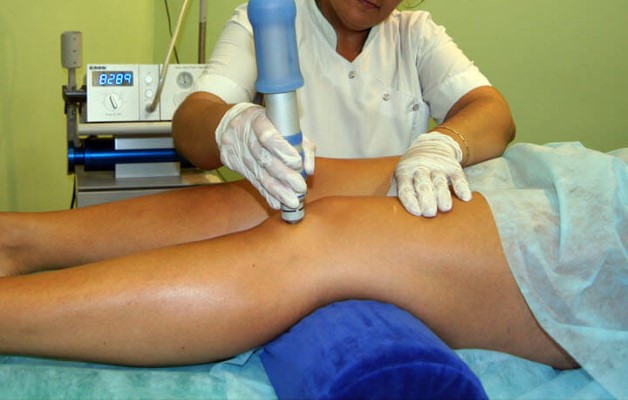
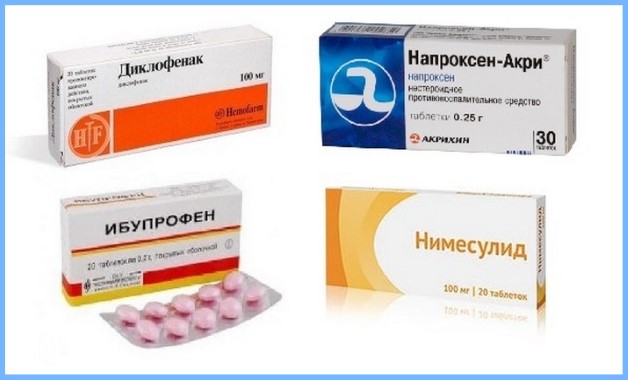
Как лечить остеохондроз колена 1, 2 и 3 степени? Необходимо предотвратить разрушение хрящевых тканей и восстановить эластичность суставов. Для устранения дискомфорта и снятия отеков применяют нестероидные противовоспалительные средства при остеохондрозе в виде кремов и таблеток.
К ним относятся:
- Диклофенак;
- Ксефокам;
- Нимесулид;
- Тексамен и другие.
На заметку. НПВП при длительном приеме обостряют желудочно-кишечные заболевания. При язвенной болезни желудка и гастрите врачи стараются избегать назначения нестероидных средств.
Мази НПВС от остеохондроза коленного сустава проникают в глубокие слои эпидермиса, обезболивают, снимают воспаление. Наиболее популярные: Ибупрофен, Долгит, Найз.
Для 2 степени заболевания характерны болевые синдромы. Чтобы купировать боль назначают анальгезирующие средства. К наиболее доступным и распространенным относится Анальгин при остеохондрозе. Курс лечения дополняют противовоспалительными препаратами и витаминами. Для улучшения регенерации хрящевых тканей назначают хондропротекторы.
Снять болевые синдромы и улучшить кровообращение в суставных тканях позволяют физиопроцедуры. Назначают:
- Электротерапию – направленное воздействие тока на пораженный участок оказывает согревающий эффект и улучшает кровоток.
- Ударно-волновую терапию – точечные акустические волны стимулируют обменные процессы, уменьшают отеки.
- Вибротерапию – создает направленную вибрацию на пораженный сустав. Применяют только на 1 и 2 степени остеохондроза.
- Лазеротерапию – воздействие лазером на больные структуры, улучшает микроциркуляцию крови, снимает воспалительные процессы.
- Электрофорез – воздействие постоянным током с лекарственными препаратами позволяет добраться активным веществам до пораженных тканей, эффективно обезболивает, снимает отеки, ускоряет обменные процессы.
На заметку. Физиопроцедуры позволяют ускорить процесс выздоровления и сократить прием лекарственных препаратов.
Можно ли вылечить остеохондроз коленного сустава на последней степени заболевания? Если применение консервативных методов не позволяет улучшить состояние пациента, назначают хирургическое вмешательство. Обычно операцию проводят при 3 степени патологии. Ее задачей является закрепление хрящевых фрагментов и сохранение физиологических функций сустава.
В зависимости от величины отошедших хрящевых структур и их подвижности используют различные операционные методики:
- При неподвижном фрагменте проводят высверливание пораженных частей. Процедура выполняется только при отсутствии воспаления и имеет высокий процент эффективности.
- Полуподвижный фрагмент фиксируют винтами к кости, при этом существует высокий риск осложнений.
- Крупные куски закрепляются различными методами. Врачи используют артропластику из собственных хрящей пациентов, хондропластику из современных искусственных материалов, имплантацию хондроцитов.
Народные средства
В качестве вспомогательного метода проводят лечение остеохондроза коленного сустава народными средствами. Существует много действенных способов уменьшить боль и облегчить состояние.

К ним относятся:
- компрессы;
- растирки;
- примочки;
- отвары из лекарственных трав;
- лечебные ванны.
Эффективно народное лечение продуктами пчеловодства. Мед обладает антибактериальным, противовоспалительным и успокаивающим действием. Его принимают внутрь и используют наружно.
На заметку. Перед тем, как лечить медом, проконсультируйтесь с апитерапевтом.
Рецепты медовых компрессов:
- Редьку протрите через терку, добавьте немного меда, водки и ложку соли, Смешайте ингредиенты и накладывайте на ночь на больное колено.
- 20 грамм эвкалипта залейте стаканом кипятка, нагревайте на водяной бане 25 минут, остудите, процедите, добавьте столовую ложку меда. Смачивайте марлю и накладывайте на колено, обернув для утепления целлофаном.
- Слепите лепешку из меда и муки в пропорции 1:1. Наложите на сустав, оберните пленкой и теплым шарфом. Процедуру выполняйте на ночь.

Травяные отвары помогают снять воспалительные процессы, выводят из организма излишки солей, укрепляют иммунитет и насыщают дополнительными витаминами.
Народные целители рекомендуют принимать сборы из:
- душицы;
- березы;
- зверобоя;
- брусники;
- лопух;
- ромашки;
- шиповника.
Монастырский чай от остеохондроза содержит большое количество трав, необходимых для улучшения самочувствия и восстановления организма. Все растения можно собрать самостоятельно и готовить целебные напитки.
Лечение остеохондроза коленного сустава в домашних условиях должно сопровождаться диетой и приемом медикаментозных препаратов. Только комплексная терапия сможет эффективно и за короткие сроки избавить от заболевания.
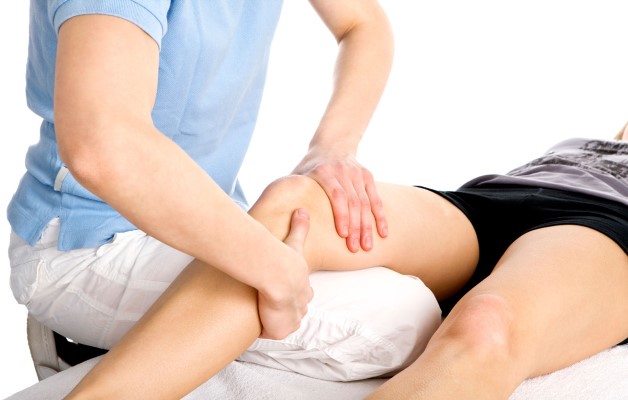
ЛФК и массаж при коленном остеохондрозе
Особое место в борьбе с болезнью уделяется физкультуре. Лечебная гимнастика при остеохондрозе коленного сустава улучшает кровообращение и обменные процессы, снимает спазмы мышц, укрепляет связки и мускулатуру. Упражнения делают в подострый период, когда боль ослабевает. Для пораженных суставов не желательны резкие движения, монотонные нагрузки, езда на велосипеде.
Упражнения при остеохондрозе коленного сустава можно делать на кровати или мягком ковре лежа на спине:
Упражнения, сидя на стуле или кровати:
- Подтяните согнутую ногу руками к груди, зафиксируйте положение, медленно опустите на пол. Повторите движение другой конечностью.
- Плавно выпрямите ноги в коленях, задержитесь на несколько минут, спокойно верните ступни на пол.
В завершении сделайте самомассаж крестцового отдела, бедер и затем больного колена, поглаживая, пощипывая и растирая кожный покров и мышцы. Массаж при коленном остеохондрозе усилит положительный эффект от гимнастики. Также он дополнительно расслабит напряженные гладкую мускулатуру.
Остеохондроз коленного сустава — серьезное заболевание, которое доставляет боль, дискомфорт и может привести к инвалидности. При первых симптомах следует обратиться за помощью к доктору, провести своевременную диагностику и лечение. Чем раньше выявлена патология, тем больше шансов на полное выздоровление.


Артроз соединения считается самым популярным типом воспаления внутри соединения. Поражение теперь фиксируют даже у молодых пациентов. Риск развития болезни припадает на возраст после 45 лет. Множественные исследования показали, что к развитию артрозов склонны женщины. Рассмотрим признаки патологии, а затем узнаем, как лечить остеохондроз коленного сустава.
Причины возникновения

Основным провоцирующим фактором для развития рассматриваемой патологии левого, правого колена считается возраст. Именно с возрастом в каждом организме происходят необратимые изменения. Среди них и дегенеративные. Но врачи часто фиксируют и юношеский остеохондроз коленного сустава. Повысить риск развития остеохондроза в молодом возрасте способен целый ряд дополнительных провоцирующих факторов:
- Лишний вес.При избыточных килограммах повышается в несколько раз нагрузка на соединение колена. Оказывается, что каждый килограмм веса повышает нагрузку на 3 – 4 кг. Также патологическая жировая ткань способна производить вещества, проникающие внутрь сочленения через кровь. При этом они повреждают хрящевую ткань.
- Диабет.
- Гормональный сбой.
- Атеросклероз. При этом поражении отмечается ухудшение кровоснабжения тканей кости.
- Пол. Женщины после 55 лет страдают от остеохондроза чаще мужчин этого же возраста.
- Наследственный фактор. Ему отведена весьма важная роль. При наличии поражений тканей хряща у родителей, риск появления болезни у детей выше. Также возможно наследование неправильной оси ноги. Из-за нее коленный отсек перегружается.
- Возраст.
- Травмирование, перегрузки. Дегенеративные изменения чаще отмечаются у людей, которые во время работы сидят на корточках, стоят на коленях, поднимают тяжести.
- Занятие спортом. Остеохондроз колена чаще развивается у спортсменов, занимающихся следующими видами спортивных игр: теннис, футбол, баскетбол. Также проблемы с коленами наблюдаются у бегунов.
Стадии развития

На развитие остеохондроза может указывать даже не боль, а неприятное ощущение, возникающее при касании к сочленению. Подобные признаки характеры начальным стадиям развивающейся патологии. Остальные признаки присоединяются, ярче проявляются в зависимости от стадии болезни:
- Остеохондроз коленного сустава 1 степени;
- 2 степени;
- остеохондроз коленного сустава 3 степени;
- 4 стадия.
На развитие рассматриваемой патологии указывают специфические симптомы. Они заметны при 2 степени болезни. При остеохондрозе коленного сустава симптомы будут такие:
- Отек колена. Его провоцирует воспаление синовиальной оболочки, что может быть вызвано ее травматизацией посредством остеофитов;
- боль сочленения колена. Она обычно усиливается при активности. На период отдыха отмечается уменьшение выраженности болевого синдрома;
- чувство тепла в зоне соединения;
- хрусть, своеобразный скрип колена. Обычно он возникает при выполнении внезапных движений;
- жесткость колена. Скованность. Она ощущается утром, а также после того, как соединение оставалось неподвижным на протяжении определенного времени;
- уменьшение диапазона движений колена;
- метеочувствительность. Многие пациенты указывают, что болезненность, функциональность соединения меняется при смене погоды.
Диагностические мероприятия
Чтобы поставить диагноз остеохондроза колена врачу необходимо изучить все жалобы пациента, провести ортопедическое обследование. Врачу важно уточнить моменты, при которых болезненность сочленения усиливается. Также он может поинтересоваться, когда боли проходят, стихают. Он уточняет наличие болезней сочленений у старших родственников пациента.
Чтобы назначили лечение, необходимо обратиться к хирургу-ортопеду. Специалист направит пациента на ряд дополнительных исследований. Среди них:
- УЗИ.
- Рентген. Указанный метод помогает определить степень поражения тканей, размер щели сочленения, наличие остеофитов. С помощью рентгена обнаруживаются такие состояния: неправильная ось кости, заострение межмыщелкового возвышения.
- МРТ. Указанная методика исследования назначается в случаях, когда вышеуказанные методы неспособны отразить точную причину болей, возникающих в сочленении.
- Анализ крови. Его проводят с целью исключения ряда других патологий (болезнь Лайма, ревматоидные поражения).
Лечение
Вариантов терапии рассматриваемой болезни много. Помимо использования медпрепаратов, физиотерапевтических процедур, средств народной терапии, витаминных комплексов, важно следить за образом жизни. Врачи отмечают, что при поражении сочленения колена, важно исключить лишние нагрузки на соединение, следить за рационом, снизить вес (при необходимости), выполнять назначенные упражнения при остеохондрозе коленного сустава.
Иногда единственным выходом считается лечение патологии хирургическим путем.
Главная цель лечения предполагает сохранение проф. деятельности, способность пациента вести полноценную жизнь. Для этого необходимо приостановить патологические изменения хрящей сочленения, субхондральной кости. Также важно остановить воспаление, понизить силу болезненного синдрома.
Специалисты рассматривают остеохондроз, как хроническую болезнь. Вылечить остеохондроз коленного сустава невозможно. Они акцентируют внимание на том, что пациент должен научиться правильно, жить с этой патологией. Ему необходимо улучшить физическую активность, эмоциональный настрой.
Медикаментозная терапия предполагает применение ряда медпрепаратов для лечения рассматриваемой болезни. Обычно курс включает следующие лекарства:



Физиотерапия
Чтобы снять состояние обострения рекомендована физиотерапия при остеоартрозе. Его целью считается снижение спазмов мышц, уменьшение болей, снятие скованности сочленений, устранение контрактур. В зависимости от вида воздействия физиотерапии при остеохондрозе их делят на следующие процедуры:
- Общего действия. В группу включены иглорефлексотерапия, электросон;
- местные. Предполагает воздействие на зону сочленения. Эта группа включает электрофорез с медпрепаратами, лазеротерапию, термотерапевтический методод воздействия на сустав, диадинамотерапией, магнитотерапию, введение медикаментозных противовоспалительных препаратов под влиянием ультразвукового воздействия;
- способствующие избавлению от реактивного синовита. В группу включены воздействие на организм пациента высокочастотного электромагнитного поля, метод электротерапии, заключающийся в воздействии на организм гальванизации и медикаментов, а также ультрафиолетовое воздействие;
- устраняющие тугоподвижность соединения. Группа включает такие процедуры: ультрафонофорез, электромиостимуляция, лекарственный электрофорез, тракционная терапия.
- Также важное место отводится массажу. Он оказывает обезболивающий эффект, снимает воспаление, способствует восстановлению функций сочленения. Также благодаря массажу понижается напряжение мышц, улучшается их трофика, повышается сила, тонус.
При остеохондрозе можно использовать лечебную физкультуру. Важно помнить, что ЛФК при остеохондрозе коленного сустава имеет свои особенности. Назначать занятия должен специалист. Также он обязан проследить за тем, чтобы пациент выполнял упражнения при остеохондрозе коленного сустава правильно.
Упражнения при остеохондрозе коленного сустава способствуют укреплению мышечных волокон. Одновременно физическая нагрузка на соединения колена должна быть умеренной.
Важно: Двигательная активность в этот период должна быть легкой. Упражнения не должны вызывать болезненность. Нагрузку и количество упражнений необходимо увеличивать постепенно. Выполняются упражнения при поражении колена в приседе или в горизонтальном положении туловища.
Желательно исключить подвижные игры и упражнения с отягощением больших весов. Убрать из жизни быстрое перемещение в пространстве.
Также нужно подумать о том, чтобы меньше использовать длительное время некомфортное положение тела. Неудобные позы нарушают циркуляцию крови в пораженном сочленении. Значит, сухожилие недополучит питательных вещества. Врачи рекомендуют во время лечения остеохондроза проводить занятия по 30 – 40 мин. за день. Рекомендовано разделить упражнения при остеохондрозе коленного сустава на несколько подходов, чтобы каждое занятие составляло 10 – 15 мин.
Народные средства
Также используют народные средства от остеохондроза:
- Мумие;
- притирка на основе скипидара;
- компресс с хреном;
- настой одуванчика;
- компресс с лопухом.
Операция
В некоторых случаях из-за разрушения сочленения возможно только эндопротезирование. Чтобы новое сочленение работало, как родное, следует тщательно подготовиться к операции. Нужно укрепить мышцы. Также важен послеоперационный период. В это время также следует выполнять упражнения на тренажерах под присмотром специалиста.
У хирургического лечения есть достоинства и недостатки. Улучшение наблюдается быстрее, но все же есть определенный риск.
Чаще всего операции проводят такими методами:
- Артроскопия. Процедура считается малоинвазивной эндоспокической. Восстановление внутрисуставных структур обычно проходит быстро, без осложнений.
- Остеотомия. Предполагает урезание кости, коррекцию оси конечности, сращивание костей. На сращивание костей уходит много времени. Достоинством процедуры считается откладывание на будущее эндопротезирования.
- Протезирование. Операция считается большой. Концы суставных костей вырезают, поверх них располагают металлические части протеза. Процедура позволяет устранить боль, восстановить большую мобильность сочленения.
Возможные осложнения
Развитие патологии опасно осложнениями. Самым частым считается ущемление суставной мыши (фрагмент между поверхностями соединений. При этом наблюдается блокада с усилением болей. Пациенту невозможно выполнять малейшие движения без боли.
Вторым осложнением считается реактивный синовит. Боли постоянные при нем, а колено увеличивается в размере.
Запущенные стадии опасны необратимыми изменениями сочленений, которые грозят инвалидностью. Поэтому лучше вовремя распознать патологию и провести ее адекватную терапию.
Читайте также:


