Двигательная активность и плоскостопие
Видеть красивого, умного, здорового ребенка – желание каждого, кто находится с ним рядом, кого волнует и заботит его будущее. Родители стремятся заниматься с ребенком, научить его ходить, говорить, читать, считать и писать. Эти заботы порой мешают заметить рядом верного и надежного помощника. Название ему – движение. Без движения ребенок не может вырасти здоровым, движение – это преграда любой болезни. Дефицит движения приводит к нарушениям сердечно – сосудистой, дыхательной, нервной системы, снижает силу и работоспособность скелетной мускулатуры.
Установлено, что на двигательную активность ребенка влияет множество факторов, в том числе и форма стопы. Современная медицина отмечает увеличение у детей такого заболевания, как плоскостопие. Это заболевание опорно- двигательного аппарата, при котором стопа соприкасается с полом почти всеми точками и след лишен внутренней выемки. При такой стопе формируется неправильная походка, увеличивается нагрузка на позвоночник, что может привести к нарушению осанки, болям в спине и шейном отделе, артритам, артрозам, остеохондрозам.
До возраста 2 – 3 лет, у многих детей наблюдается плоскостопие, из – за жировой подушки, покрывающей подошвы ног. Когда ребенок начинает ходить, эта подушка постепенно исчезает, и появляется углубление в сводах стопы. При слабости мышц и сильной утомляемости этого не происходит, что и приводит к плоскостопию. Но как родителям провести диагностику, не имея для этого специальных знаний?
Первое на что следует обратить внимание, это не жалуется ли ребенок на боль и судороги в ногах при ходьбе. Следует так же внимательно следить за обувью ребенка. При плоскостопии, как правило, стаптываться внутренние края обуви, пятка сильно выступает назад. Определить формы стопы можно так: нужно смазать стопу ребенка подсолнечным маслом и поставить его на лист белой бумаги, хорошо впитывающей масло. Через 1 – 1,5 минуты снять его с бумаги и рассмотреть отпечаток ноги. Если следы в форме боба, это признак нормальной стопы. Своды стоп приподняты и при ходьбе выполняют рессорную функцию. Если же отпечаталась вся стопа, это свидетельствует о начинающемся или уже имеющемся плоскостопии. Если при длительной ходьбе ребенок жалуется на боль в ногах, следует обратиться за помощью к специалисту- ортопеду. Измерив самую широкую и самую узкую часть стопы, можно определить, имеется ли у ребенка нарушение в своде стопы.
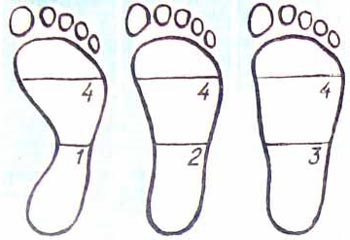
По соотношению самой широкой и самой узкой части следа считается свод нормальным: 1:4, уплощенным- 2:4, плоским- 3:4.
Следует заметить, что случаи врожденного плоскостопия очень редки (от 3- 10%), чаще всего это заболевание приобретенное, а, следовательно, его можно предупредить. Поэтому организация профилактики плоскостопия в раннем детстве имеет особое значение и должна проводиться как в детском саду, так и родителями дома.
Чрезвычайно важна для полноценного развития стопы ребенка правильно подобранная обувь, обувь должна быть не тесной и не слишком просторной, необходимо, что бы между концом самого длинного пальца и носком обуви было расстояние в один сантиметр. Задник обуви должен быть достаточно жестким, подошва – эластичной, чтобы не препятствовать колыханию стопы при ходьбе. Каблучок необходим широкий, высотой до двух сантиметров.
Предупредить плоскостопие можно так же подбором специальных упражнений, способствующих развитию и укреплению мышц голени, стопы и пальцев. Чтобы исключить статическую нагрузку на ослабленные мышцы, лучше начинать с упражнений,
выполняемых в положении сидя на стуле:
1. Сгибание и разгибание стоп.
2. Сжимание и разжимание пальцев, при этом пятки стоят на полу.
3. Круговые движения стопами, по окружности в обе стороны.
4. Поворот стоп ног, подошвами внутрь.
5. Захват и удерживание округлого предмета (пластмассового мячик), подошвами ног.
6. Сжимание резинового мячика подошвами.
7. Пальцами ног приподнять и удерживать платок, кусочки ткани, лежащие на полу.
8. Переносить рассыпанные предметы (пуговица, бусинки) из одного места в другое пальцами ног, меняя ноги. Одна нога при этом прижата к полу.
9. Сидя на стуле, голени стоят ровно, стопы прижаты к полу. Развести максимально в сторону носки ног.
10. Носки держать вместе, пятки врозь. Поднять и опустить пятки поочередно.
11. Катание маленького резинового мячика с шипами стопами ног, поочередно.
1. Подъем на пальцы и опускание на пятки.
2. Полуприседания на пальцах.
3. Ходьба на носках, сохраняя хорошую осанку.
4. Ходьба с разными положениями стоп – на внешней стороне стопы, со сведенными носками ног, пятки раздвинуты, с сильно развернутыми носками ног.
5. Ходьба на месте, не отрывая носки от пола, стараясь поднимать выше пятки.
6. Ходьба перекатом с пятки на носок. Туловище прямо, смотреть вперед.
7. Перекаты с носка на пятку стоя на полу.
8. Подняться на носки и выполнять приседание, держась за опору.
9. Ходьба с высоким подниманием ног, согнутых в коленях.
10. Ходьба по следовой дорожке, по нарисованным следам.
11. Ходьба по ребристой доске.
Упражнения с палкой:
1. Сидя на полу упираясь ладонями за спиной, катать палку ногами поочередно.
2. Исходное положение такое же: захватить палку пальцами ног, приподнять и удерживать.
3. Ребенок сидит с согнутыми ногами, придерживает палку руками, пытается вращать ее вокруг своей оси стопами.
4. Ходьба боком по гимнастической палке вправо и влево.
5. Приседание на гимнастической палке, опираясь на спинку стула.
Эти упражнения необходимо обыгрывать, иначе они быстро наскучат малышу. Придумайте игровые образы: мишка косолапый идет на наружных краях стопы, лисичка крадется на цыпочках, синичка бегает по палочке в право и в лево, гуси переступают с пяточки на носочек, и т.п.
Для предупреждения плоскостопия, укрепления здоровья, так же необходимо делать с ребенком утреннюю гимнастику, проводить закаливающие процедуры. Полезны активные игры на открытом воздухе, бег, прыжки. А в летнее время ходить босиком по траве, песку, мелкой гальке.
Однако, если ребенок жалуется на усталость и боли в ногах и голени, после игры или прогулки, стоит обратиться к специалисту. Лечение плоскостопия направлено на устранение болевого синдрома, укрепление мышечно-связочного аппарата, восстановления функции стоп. Лечебная гимнастика, массаж, ножные ванны, физиотерапии, ортопедическая обувь, ортопедические стельки. С помощью консервативного лечения, возможно, устранить уже имеющиеся нарушение строения стоп при плоскостопии, оно направлено на устранение болевого синдрома, и предотвращения прогрессирования.
Все знают прописную истину: предотвратить легче, чем лечить. Играйте, делайте зарядку и получайте удовольствие от общения со своим малышом. Здоровья Вам и вашим деткам!
Министерство образования и науки Российской Федерации
Рязанский государственный радиотехнический университет
Особенности физической нагрузки при плоскостопии
Основные аспекты физического состояния людей с плоскостопием
Комплекс упражнений при плоскостопии
Плоскостопие в наше время весьма серьезное заболевание, с которым часто сталкиваются люди. Так как целью данного реферата является рассмотрение особенностей физической нагрузки при плоскостопии, следует понять, что это за заболевание.
Плоскостопие – это уплощение свода стопы, при котором она перестает выполнять функцию амортизатора и становится плоской (теряя вид свода). Кроме того, стопа помогает человеку держать равновесие при ходьбе и набирать нужный темп движения.
Стопа имеют поперечный и продольный свод, потому плоскостопие также делится на:
1. Продольное плоскостопие – приобретенное в результате ослабления мышц голени и стопы, связочного аппарата. Для него характерно:
- снижение внутреннего продольного свода;
- поворот пяточной кости внутрь;
- поворот передней части стопы наружу;
- стопа становится длинной, ее средняя часть расширяется;
- при погодке носки сильно разведены наружу;
- на внутренней части стопы выпирает ладьевидная кость.
2. Поперечное плоскостопие встречается чаще, возникает из-за ослабления сухожильного растяжения стопы, которое поддерживает ее арку (кости плюсны). При этом виде:
- передняя часть стопы распластывается;
- большой палец отклоняется внутрь, ложится под соседний;
- уменьшается слой жира на стопе, чаще появляются натоптыши.
Для достижения цели поставленной в реферате нам необходимо решить следующие задачи:
1. Рассмотреть плоскостопие как заболевание;
2. Понять на какие функции организма оно влияет;
3. Изучить особенности физических нагрузок при данном заболевании.
Основные аспекты физического состояния людей с плоскостопием
Чаще всего плоскостопие развивается из-за снижения тонуса мышц. Это поперечное плоскостопие, оно занимает примерно 80% всех случаев. Причинами плоскостопия можно назвать:
- тесная обувь, узкий носок;
- слабые мышцы ног.
Также на развитие плоскостопия влияют:
- повреждения тканей стоп;
- переломы голеностопного сустава;
- паралич или парез мышц;
- заболевания спинного мозга;
- некачественное питание, голодание;
- слишком большие физические нагрузки[3].
Различают врожденное и приобретенное плоскостопие. Врожденное плоскостопие встречается редко, в основном это продольное плоскостопие с пронацией стопы — так называемая плосковальгусная стопа.
Причиной врожденного плоскостопия являются пороки развития структурных элементов стопы во внутриутробном периоде. Лечение этой деформации консервативное. С первых дней жизни накладывают этапные гипсовые повязки, проводят редрессации, назначают ортопедическую обувь, лечебную гимнастику и массаж.
При продольном плоскостопии I степени или слабовыраженном плоскостопии больных беспокоят усталость в нижних конечностях и боли в стопах при нагрузках. Опускание продольного свода происходит главным образом при нагрузке. Стопа внешне не деформирована, походка может терять упругость. Затруднений в подборе обуви нет. На плантограмме закрашенная часть распространяется на 1/3 подсводного пространства. На профильной рентгенограмме стоп, произведенной стоя, угол наклона пяточной кости составляет 11—15°, а таранный угол увеличивается до 100°[4].
При II степени продольного плоскостопия (умеренно выраженное плоскостопие) боли интенсивнее и носят более постоянный характер, их отмечают не только в стопах, но и в голенях. Понижение продольного свода определяют уже и без нагрузки, но стоя оно более выражено. Походка теряет упругость и плавность. Подбор обуви несколько затруднен. На плантограмме закрашенная часть распространяется на 2/3 подсводного пространства. На профильной рентгенограмме стоп угол наклона пяточной кости уменьшается до 6—10°, таранный угол увеличивается до 110°[4].
При III степени плоскостопия (резко выраженное продольное плоскостопие) имеются жалобы на постоянные боли в стопах, голенях, а также в пояснице, значительно усиливающиеся после нагрузки. Клинически продольный свод стопы не определяется. Пятка округлой формы, контуры ахиллова (пяточного) сухожилия сглажены. Ходьба затруднена. Постепенно нарастает тугоподвижность в суставах стоп и голеностопных суставах. Возможно появление отека стоп и области голеностопных суставов. Подбор обуви затруднен, а иногда и невозможен. На плантограмме закрашенная часть распространяется на все подсводное пространство. На профильной рентгенограмме угол наклона пяточной кости от 5 до 0°. Таранный угол доходит до 125°[4].
Деформация стоп при любой степени продольного плоскостопия может быть не фиксированной, если возможна пассивная коррекция, и фиксированной, если она невозможна. Кроме того, продольное плоскостопие может сочетаться с вальгусным отклонением заднего отдела или всей стопы, с приведением или отведением переднего ее отдела, а очень редко даже с варусным отклонением заднего отдела или всей стопы. Опускание продольного свода может происходить не только за счет средней части так называемого подсводного пространства, но и за счет главным образом переднего, заднего или обоих отделов стопы. Продольное плоскостопие может сочетаться с любой степенью поперечного плоскостопия.
При I степени поперечного плоскостопия (слабо выраженное плоскостопие) отмечают повышенную утомляемость нижних конечностей после длительной ходьбы или стояния. Возможны периодические боли в переднем отделе стопы. Распластывается передний отдел стоп за счет отклонения I плюсневой кости медиально или V плюсневой кости латерально или веерообразного расхождения всех плюсневых костей. Кожа под головками II, III, IV плюсневых костей грубеет. Отмечают некоторое увеличение медиального края головки I плюсневой кости, огрубение и частое воспаление кожи в этой области. На тыльной поверхности переднего отдела стопы контурируются сухожилия разгибателей пальцев. На плантограмме и рентгенограмме стоп, произведенной в фасной проекции, определяется отклонение I пальца кнаружи до 29°[4].
При II степени поперечного плоскостопия (умеренно выраженное плоскостопие) при нагрузке появляется боль под головками средних плюсневых костей, чувство жжения, а также боли в области головки I плюсневой кости по медиальному ее краю, в положении стоя, особенно в обуви. Поперечная распластанность становится значительной либо за счет веерообразного расхождения всех плюсневых костей, либо отклонения медиально I плюсневой кости или латерально V плюсневой кости. Встречаются также варианты поперечного плоскостопия, при котором нормально расположены плюсневые кости, а головки средних плюсневых костей опущены в подошвенную сторону. В этом случае под головками II, III, IV плюсневых костей определяют омозолелость кожи. Головка I плюсневой кости увеличена за счет костно-хрящевых разрастаний по медиальному ее краю, отмечается омозолелость кожи, возможно воспаление подкожных синовиальных сумок (бурсит). Сухожилия разгибателей пальцев на тыле стопы натянуты. Часто развивается молоткообразная деформация II, III, IV пальцев с омозолелостью кожи на межфаланговых суставах, деформация пассивно устраняется. На плантограмме и рентгенограмме определяют отклонение I пальца кнаружи до 39°[4].
При III степени поперечного плоскостопия (резко выраженное плоскостопие) при нагрузке отмечают сильные и постоянные боли под головками плюсневых костей, боли в области деформированных головок первых и возможно пятых плюсневых костей в положении стоя. Резко выражена распластанность переднего отдела стоп. Под головками средних плюсневых костей формируются значительные натоптыши. Головка I плюсневой кости деформируется и выступает медиально, I палец значительно отклонен кнаружи, иногда он находится в положении вывиха (в плюснефаланговом суставе). Часто рецидивируют бурситы в области головок первых плюсневых костей. Сухожилия разгибателей пальцев как и при II степени плоскостопия, сильно натянуты, II, III, IV пальцы молоткообразно деформированы, но деформация уже пассивно не устраняется. Формируются вывихи пальцев. Обычно также наблюдаются болезненные мозоли и бурситы на межфаланговых суставах. На рентгенограмме и плантограмме первые пальцы отклонены кнаружи более чем на 40°[4].
Поперечное плоскостопие любой степени, также как и продольное плоскостопие, может быть нефиксированным, если при сжатии плюсневых костей в поперечном направлении они легко сближаются, и фиксированным или жестким, если это невозможно[3].
Следует помнить, что встречается поперечное и продольное плоскостопие со значительным нарушением формы стопы, которое не сопровождается жалобами на боли и нарушение функции стоп.
Лечение плоскостопия, в основном, консервативное. Оно направлено на устранение болевого синдрома, укрепление мышечно-связочного аппарата, улучшение трофики тканей и восстановление функции стоп — лечебная гимнастика, массаж, ножные ванны, физиотерапия, ортопедические стельки, ортопедическая обувь, корригирующие ортезы (резиновые манжеты с валиком со стороны подошвы, защитники для головки I плюсневой кости. П-образные прокладки из поролона при молоткообразных пальцах). Если консервативное лечение не эффективно и деформация прогрессирует, то показана операция[4].
В современном мире сверхскоростей и постоянных стрессов все большее число людей сталкивается с проблемами, так или иначе связанными с болезнями опорно-двигательного аппарата (ОДА). К несчастью, эти заболевания не зависят ни от возраста, ни от социального статуса человека. Среди таких проблем и заболеваний чаще остальных встречаются остеохондроз межпозвонковых дисков (иногда с грыжами), болезни суставов (в том числе болезнь Бехтерева и ревматоидный артрит), а также, последствия перенесенных ранее операций и травм. Не последнее место занимают заболевания грудного отдела позвоночника, лечение и диагностика которых заслуживают внимания.
Трудно представить, что лечение позвоночника, лечение суставов при таком подходе будет результативным!
При этом, почему-то все забывают, что самой опасной нагрузкой для человека, страдающего слабыми мышцами туловища, является перемещение собственного веса в пространстве!
При принятии решения, какое именно необходимо лечение позвоночника или лечение суставов крайне важно учитывать состояние мышечной ткани пациента. Именно мышцы питают позвонки и суставы всем необходимым, поскольку в мышцах проходят сосудисто-нервные пучки. И, естественно, что при нарушении питания позвоночника и суставов нарушается их функция.
Отсюда и боли в спине, нарушение подвижности суставов, остеохондроз и т. д.
Но как ни странно, лекарственная медицина не уделяет внимания этой, очень важной соединительной ткани организма.
Возможно ли эффективное лечение позвоночника и лечение суставов без операций и медикаментов?
Уже более 20 лет проблемы лечения заболеваний опорно-двигательного аппарата успешно решаются в клиниках, работающих по методикам профессора Бубновского более, чем в пятидесяти городах России, СНГ и дальнего зарубежья.
Профессор Бубновский, основоположник современной кинезитерапии, является создателем принципиально иного подхода к вопросу, как проводить лечение позвоночника и лечение суставов. Лечение по его уникальной системе - без лекарств и операций, - позволяет людям вновь обрести достойное качество жизни и возвращает полноценную трудоспособность.
Лечение суставов, лечение позвоночника по системе профессора Бубновского
Лечение позвоночника, лечение суставов при помощи кинезитерапии — это лечение движением. Недостаточная подвижность нашего образа жизни изменяет состояние глубоких мышц, приводя к их атрофии, из-за чего, в свою очередь, нарушается система питания суставов через кровоток.
Важнейшей составляющей лечения по системе С.М. Бубновского при помощи кинезитерапии являются специальные лечебные упражнения, безопасные для суставов и позвоночника, которые выполняется пациентом на многофункциональных декомпрессионных и антигравитационных тренажерах Бубновского (МТБ). Сочетание специализированной гимнастики, русской бани и криопроцедур составляют основу системы профессора Бубновского.
Эффективное лечение позвоночника и лечение суставов по методу Бубновского происходит за счет включения в активную деятельность и восстановление глубоких мышц, снабжающих всем необходимым суставы и позвоночник. Сергей Михайлович доказал, что фундаментальным основанием лечения большинства проблем с суставами и позвоночником является именно активизация неработающих мышц. Неработающие мышцы со временем атрофируются, и это только затрудняет лечение суставов, лечение позвоночника.
Основным критерием выздоровления по системе профессора Бубновского является восстановление мышечной константы пациента, которая характеризуется возможностью выполнения упражнений с отягощениями (упражнений безопасных, носящих лечебный характер) без болевых ощущений.
Сотням тысяч людей, пришедшим в Центры Бубновского, мы предлагаем принципиально другой подход, делающим успешным как лечение суставов, так и лечение позвоночника. Подход индивидуальный, не признающий стандартных решений, т. к. мы убеждены, что даже при аналогичных диагнозах не существует одинаковых пациентов!
Клиника доктора Бубновского оснащена всем необходимым для комфортного прибывания пациентов, в вашем распоряжении уютные раздевалки, душевые кабины, гардероб. У нас есть сауна и кабинеты массажа.
Только движение способно подарить Вам полноценную жизнь!
Плоскостопие - это заболевание опорно-двигательного аппарата человека, которое характеризуется изменением, или деформацией формы стопы. При такой деформации, стопы полностью теряют свои рессорные и амортизирующие способности.
Плоскостопие - заболевание, следствием которого является быстрое утомление при ходьбе, боли в с стопах, коленях, бедрах и пояснице.
При плоскостопии форма стопы характеризуется опущением её продольного и поперечного сводов. Стопа человека состоит из множества костей, суставов и связок, которые осуществляют важную функцию удержания веса человека и ходьбы. Соединяясь между собой, элементы стопы образуют две дуги, которые называются сводами стопы: продольные (по внутреннему краю стопы) и поперечный (между основаниями пальцев). Благодаря наличию этих сводов, стопа опирается не всей поверхностью, а тремя основными точками: пяточная кость и основания 1 и 5 пальцев стопы. При выпрямлении этих дуг (или сводов) стопа опирается о пол всей своей поверхностью, что приводит к ухудшению амортизирующих свойств и развитию симптомов плоскостопия.
Боли начинают проявляться тогда, когда у организма уже не хватает сил обеспечивать нормальное и безопасное передвижение. Именно из-за плоскостопия страдают голеностопный, коленный и тазобедренный суставы, а также развивается патологическая осанка. Что в конечном итоге, в результате нарушения опорной системы, может привести к артрозу и сколиозу. Также с плоскостопием связано развитие варикозного расширения вен (рисунок 1).

Рис.1. Влияние плоскостопия на организм человека
По статистике, у 60-70% детей именно плоскостопие является причиной искривления позвоночника и других серьезных нарушений осанки.
Поэтому очень важно чтобы мышцы и связки стоп были сильными и поддерживали стопу в приподнятом состоянии, убирая нагрузку с суставов ног и позвоночника.
Существует несколько основных типов плоскостопия, к ним относятся:
Статическое плоскостопие - это наиболее частый тип плоскостопия, развитие которого связано с ослаблением мышц и растяжением связок, что приводит к опущению внутреннего края стопы и развитию плоскостопия. К причинам слабости мышц при статическом плоскостопии относят повышенную массу тела, наследственные факторы (нарушение тонуса мышц и слабый связочный аппарат), перегрузку стоп, ношение некачественной обуви (тесная, резиновая обувь, слишком высокий каблук или его отсутствие).
Врожденное плоскостопие развивается во внутриутробном периоде и связано с аномалиями развития опорно-двигательного аппарата.
Рахитическое плоскостопие. Рахит - это заболевание, которое характеризуется снижением уровня витамина Д в организме ребенка и является это одной из причин развития плоскостопия в детском возрасте.
Травматическое плоскостопие. Травмы стопы, включая неправильно сросшиеся переломы костей стопы, приводят к развитию плоскостопия.
Паралитическое плоскостопие (паралитическая плоская стопа) может развиться после перенесенного полиомиелита, который приводит к параличу мышц стопы и голени.
В зависимости от того, какой свод стопы уплощен, различают три типа плоскостопия:
При продольном плоскостопии стопа всей своей поверхностью соприкасается с полом, в результате чего увеличивается длина стопы. Основной признак продольного плоскостопия - это сокращение расстояния между внутренним краем стопы и поверхностью пола. При продольном плоскостопии развивается косолапость, что приводит к изнашиванию обуви по всей длине подошвы и каблука с внутренней стороны.
Степень плоскостопия зависит от степени деформации стопы. Выделяют 3 степени плоскостопия:
При первой степени плоскостопия (слабовыраженное продольное плоскостопие) отсутствует видимая деформация стопы. Чувство усталости в ногах появляется после физической нагрузки, длительной ходьбы или бега. При надавливании в области стопы появляются болезненные ощущения. К вечеру стопы могут отекать, нарушается плавность походки.
Вторая степень плоскостопия (умеренно выраженное продольное плоскостопие) характеризуется исчезновением свода стопы. Боль при 2 степени плоскостопия более сильная, частая, распространяется от стоп к лодыжкам и голени. Мышцы стопы утрачивают эластичность, нарушается плавность походки.
Третья степень плоскостопия характеризуется резко выраженной деформацией стопы. Отмечается постоянная боль и отечность в стопах, голенях, коленных суставах. При 3 степени продольного плоскостопия появляется боль в пояснице и мучительная головная боль. Снижается трудоспособность, даже непродолжительная ходьба затруднена. Человек с 3 степенью продольного плоскостопия не может ходить в обычной обуви.
При поперечном плоскостопии длина стопы уменьшается в результате расхождения костей стопы, отклонения большого пальца кнаружи и деформации среднего пальца, который приобретает молотообразную форму. У основания большого пальца появляется болезненное костное утолщение в виде шишки.
Различают три степени поперечного плоскостопия в зависимости от степени искривления первого пальца стопы:
Первая степень (слабовыраженное поперечное плоскостопие). Угол отклонения первого пальца стопы составляет менее 20 градусов. После длительной ходьбы или стояния появляется утомление. На стопе в области 2-4 пальцев появляются натоптыши (утолщение кожи), а также покраснение и незначительная болезненность в области первого пальца стопы.
При 2 степени плоскостопия (умеренно выраженное поперечное плоскостопие) угол отклонения первого пальца стопы составляет 20-35 градусов. При нагрузке появляется боль и жжение в области стопы и в первом пальце, особенно в обуви. Появляется распластанность в области пальцев стопы. Натоптыши увеличиваются в размере.
Третья степень плоскостопия (резко выраженное поперечное плоскостопие). Угол отклонения первого пальца стопы составляет более 35 градусов. При нагрузке отмечают сильные, постоянные боли в области стопы. Распластанность переднего отдела стопы резко выражена. На стопе в области пальцев формируются значительные натоптыши. Первый палец находится в положении вывиха, возможно развитие бурсита (воспаление околосуставной сумки), сильной деформации 2-4 пальцев стопы (молотообразной формы).
Смешанное плоскостопие включает продольное и поперечное плоскостопие и отличается более выраженными симптомами.
Плоскостопие находится в прямой зависимости от массы тела: чем больше масса и, следовательно, нагрузка на стопы, тем более выражено продольное плоскостопие.
Ребенок развивается нормально и в соответствии с возрастом лишь при наличии таких обязательных условий, как удовлетворительное состояние физического и психического здоровья; благоприятная социально-педагогическая среда, способствующая его двигательному, познавательному, коммуникативному, эмоциональному развитию; активность самого ребенка.
Все дети рождаются с мнимым плоскостопием, что объясняется обилием подкожного жира в стопе. Особенностью мнимого детского плоскостопия является то, что по мере взросления дети естественным путем избавляются от плоскостопия: с развитием ходьбы и бега мышцы развиваются, и стопа ребенка принимает привычные очертания. Полноценное формирование сводов стопы завершается к 3 годам. В связи с этим, плоская стопа у детей до трех лет не может быть отнесена к истинному плоскостопию.
У детей с плоскостопием нарушается важная функция стопы - амортизация. В результате этого, вибрация тела во время ходьбы и бега передается на голень, тазобедренные суставы, позвоночник и т.д. Длительное раздражение суставов приводит к их воспалению - артрозам. Влияние плоскостопия на позвоночник заключается в развитии искривления позвоночника, или сколиоза у детей. Такие симптомы плоскостопия, как боль в ногах, усталость, головные боли приводят к сниженной успеваемости в школе.
Врожденное плоскостопие как результат недоразвития мышц, отсутствия малоберцовой кости, других пороков развития, встречается не часто (примерно 11% всех врожденных деформаций стопы). Но в целом наследственный фактор играет большую роль. Если отец или мать страдают плоскостопием, нужно заранее готовиться, что тот же диагноз будет и у ребенка.
Способствовать деформации стопы может рахит. При тяжелом гиповитаминозе D кости становятся мягкими, слабеет костно-мышечный аппарат. Плоскостопие в данном случае нередко сочетается с другими костными изменениями, характерными для рахита.
Полиомиелит благодаря вакцинации стал редким виновником плоскостопия - стопа деформируется чаще в результате паралича большеберцовой мышцы.
В более старшем возрасте плоскостопие может быть вызвано травмами - переломом костей переднего отдела стопы, но чаще всего бывает итогом неправильно сросшихся переломов лодыжек.
Самый распространенный вид плоскостопия - статический, он возникает у детей, потому что их мышцы по природе еще слабы и порой не выдерживают нагрузки. Главная сила, поддерживающая свод стопы на нормальной высоте, - мышцы-супинаторы. Они начинаются от костей голени, их сухожилия проходят сзади от внутренней лодыжки. Если эти мышцы плохо выполняют свою работу, свод стопы опускается, кости стопы и голени смещаются. В результате стопа удлиняется и расширяется в средней части, а пятка отклоняется наружу.
Лечить это с виду простое заболевание довольно сложно. Плоскостопие дается один раз и на всю жизнь. С помощью специальных мероприятий можно только укротить болезнь, не дать ей существенно влиять на повседневные будни.
При врожденном плоскостопии необходим массаж, в сложных случаях стопы ребенка фиксируются в правильном положении специальными гипсовыми повязками. В дошкольном возрасте основное лечение должно заключаться в укреплении свода стоп с помощью массажа и гимнастики, а использование стелек-супинаторов назначается в этом возрасте реже.
У школьников, наоборот, особое значение придается подбору хорошей ортопедической обуви с выкладкой свода и поднятием внутреннего края пятки. Здесь есть важный момент: стопа ребенка быстро растет, поэтому обувь нужно часто менять. Небольшая ошибка в конструкции башмака может не помочь, а, наоборот, увести в сторону патологии.
У подростков при тяжелом плоскостопии, сопровождающемся резкими болями, лечение начинается с наложения гипсовых повязок. После исчезновения болевых ощущений назначаются ортопедическая обувь, массаж, гимнастика. И только если все это ни к чему не привело, возможна операция.
Гимнастика должна стать повседневным и привычным занятием для больного плоскостопием. Делать ее лучше не раз, а 2-3 раза в день.
У детей 8-9 лет, имеющих плоскостопие, отмечаются следующие психофизиологические особенности [5, 16]:
Общая физическая ослабленность, недостаточная сформированность двигательных навыков и физических качеств, низкая моторная обучаемость.
Наблюдаются различные хронические заболевания, снижение сопротивляемости к инфекционным и простудным заболеваниям, особенно к заболеваниям верхних дыхательных путей.
Низкая двигательная активность детей, связанная с поражением центральной нервной системы, вегетативной нервной системы (при ДЦП), с частыми поражениями дыхательных функций.
Дети плохо адаптируются к изменяющимся условиям внешней среды и прежде всего к температурным и атмосферным изменениям.
Отмечаются апатичное отношение к ограниченности своих двигательных возможностей, отсутствие инициативы в овладении движением, активного стремления к общению с окружающими.
Отсутствие адекватной коррекционной помощи детям с нарушением опорно-двигательного аппарата в сенситивные периоды их возраста приводит к возникновению вторичных нарушений в развитии - социальных.
Причины двигательных нарушений в большинстве случаев являются приобретенными в результате: ослабления здоровья детей, ассенизации; уменьшением двигательной активности детей, ограничений пребывания на свежем воздухе, сидячего образа жизни; информационных перегрузок (игр на компьютере, просмотра телепередач); асоциальной среды, окружающей детей; некомпетентности родителей в вопросах здоровья и др.
Читайте также:


