Травматология и ортопедия голеностопного сустава

- Информация о Центре
- История ЦИТО
- ЦИТО сегодня
- Руководство
- Информация для пациентов
- Законодательство о медицине
- Документы и лицензии
- Медицинский туризм
- СМИ о нас
- Вакансии
- Новости
- Для благотворителей и партнеров
- Отделения
- Услуги и цены
- Врачи ЦИТО
- Наука
- Диссертационный совет Д208.112.02
- Члены диссертационного совета Д208.112.02
- Диссертационный совет Д208.112.01(Архив)
- Конкурсы на замещение научных должностей
- Статьи
- Журнал
- Клинические рекомендации
- Академия ЦИТО
- Образование
- Сведения об образовательной организации
- Документы. Приказы по учреждению
- Законодательные и нормативные правовые акты
- ПРИЁМНАЯ КАМПАНИЯ-2020
- Кафедра травматологии и ортопедии
- Дополнительное профессиональное образование
- Требования к государственной итоговой аттестации
- Бально-рейтинговая система оценки знаний ординаторов
- Телемедицина
- Для врачей
- Для пациентов
- Центры компетенций
- Центр инфекционной патологии
- Центр онкологической ортопедии
- Отзывы и вопросы
- Контакты
Травматолого-ортопедическое отделение №15
Травматолого-ортопедическое отделение №15
Опорно-двигательный аппарат человека - это сложная биомеханическая система. Это ОРГАН ДВИЖЕНИЯ с динамично связанными между собой многообразными костями, суставами, связками, мышцами. Работа каждого звена зависит от кровоснабжения, иннервации. Все звенья опорно-двигательного аппарата выполняя специализированную работу служат единой цели. И эта цель - передвижение в пространстве. Движение - есть жизнь, жизнь - есть движение!
И именно эту цель ставит перед собой 15 травматолого-ортопедическое отделение!
Наша цель - восстановление движения, улучшение качества жизни пациента. Максимальное сохранение собственных тканей и суставов.
Отделение специализируется на выполнении высокотехнологических операций на крупных суставах при их травмах, последствиях травм и заболеваниях. Костно-пластические и реконструктивные операции с использованием современных методик реконструкции дефектов и деформаций.
Тотальное, одномыщелковое и ревизионное эндопротезирование суставов.
Артроскопические и другие методики современного малоинвазивного лечение травм и заболеваний крупных суставов. Современные методы остеосинтеза переломов с применением малоинвазивных технологий и методик компьютерного моделирования и навигации. Лечение последствий травм опорно-двигательного аппарата.
Отдельного внимания заслуживают пациенты с последствиями политравмы, где борясь за жизнь пациента, лечение повреждений стопы и голеностопного сустава уходят на второй план. Несмотря на блестяще проведенные операции, сохранившие жизнь пациенту, без восстановления голеностопного сустава и стопы, без радости ходьбы, невозможно говорить о полном восстановлении пациента после перенесенной травмы.
Перечень медицинских услуг, оказываемых в рамках ВМП
Спектр медицинской помощи 15-го травматолого-ортопедического отделения включает современные методы лечения от малоинвазивной хирургии с максимальным сохранением здоровых тканей при ранних стадиях остеоартроза различной этиологии до оперативных вмешательств при сложных случаях, поздних стадиях заболевания.
Восстановительно-реконструктивные оперативные вмешательства:
- Реконструктивные операции на голеностопном суставе, стопе,
- Эндопротезирование голеностопного сустава
- Тотальное эндопротезирование тазобедренного сустава
- Тотальное/одномыщелковое эндопротезирование коленного сустава
- Эндопротезирование голеностопного сустава
- Корригирующие остеотомии суставов и при околосуставных деформациях
- Артроскопическая пластика ПКС (передней крестообразной связки);
- Артроскопическая пластика ЗКС (задней крестообразной связки);
- Артроскопическая резекция и шов мениска;
- Артроскопическая санация, моделирующая коаблация (аблация) внутрисуставных структур;
- Артроскопическая мозаичная аутохондропластика при травматических дефектах и на последних стадиях болезни Кёнига;
- Артроскопическая туннелизация и микрофрактурирование локальных хрящевых дефектов;
- Стабилизация надколенника при привычном вывихе и травматических повреждениях медиального удерживается надколенника;
- Транспозиция бугристости надколенника;
- Артроскопическая стабилизация плечевого сустава;
- Артроскопический шов ротаторной манжеты;
- Артроскопический тенодез бицепса плечевого сустава;
- Артроскопическая субакромиальная декомпрессия;
- Артроскопический артролиз коленного сустава;
- Оперативное и консервативное лечение хронических поражений синовиальный оболочки коленного сустава (синовит, киста Бейкера и т.п.);
- Артроскопическое удаление внутрисуставных, в т.ч. хондромных тел.;
- Диагностическая артроскопия коленного, плечевого и голеностопного суставов;
- Пункция, дренирование полостей и кист в области коленного сустава;
- Пункция суставов с введением лекарственных препаратов;
- PRP - терапия (лечение плазмой);
- SVF - терапия (лечение стволовыми клетками).
Хирургическое лечение патологий голеностопного сустава и стопы:
- Посттравматические деформации стопы и голени;
- Перелом лодыжки (наружной внутренней);
- Перелом таранной кости;
- Перелом плюсневых костей
- Перелом ладьевидной кости;
- Перелом плюсневой кости;
- Перелом пяточной кости;
- Поло-варусные деформации стоп;
- Плоско-вальгусные деформации стоп;
- Артроз голеностопного сустава (артродез подтаранного и голеностопного сустава);
- Вальгус и варус артрозы голеностопного сустава;
- Рассекающий остеохондрит голеностопного сустава (болезнь Диаса);
- Передний большеберцово-таранный импиджмент;
- Задний большеберцово-таранный импиджмент (синдром триагулярной кости);
- Разрыв Ахиллова сухожилия(острый, застарелый);
- Повреждение связок голеностопного сустава;
- Hallux Limitus et Rigidus;
- Hallux Valgus- и varus- деформация первого пальца стопы;
- Болезнь Келлера I и II;
- Болезнь Хаглунда;
- Когтеобразные и молоткообразные деформации пальцев стоп;
- Неврома Мортона;
- Нейропатии, болезненные невромы.
При себе необходимо иметь на госпитализацию:
1. Группа крови, Rh-фактор, Kell-антиген (в НМИЦ ТО им Н.Н. Приорова)
2. Анализ крови на гепатиты А.В.С, ВИЧ, RW. NB! В случае обнаружения положительного результата анализов на вирусы гепатита В,С, необходима консультация инфекциониста для заключения о возможности нахождения в стационаре общего профиля и отсутствии противопоказаний к операции.
3. Флюорография или рентгеноскопия грудной клетки (заключение)/ Заключение действительно в течении 3 месяцев.
4. УЗАС вен нижних конечностей – при обнаружении патологии – заключение ангиохирурга о возможности выполнения операции и рекомендации по применению антикоагулянтов
5. Консультация эндокринолога (при наличии показаний с рекомендациями)
7. КТ (по показаниям)
8. Консультация стоматологом, гинекологом (женщины).
9. Эхо-КГ (старше 50 лет, а так же пациентам с инфарктом миокарда, нарушениями сердечного ритма в анамнезе).
11. При имеющемся хроническом сопутствующем заболевании - заключение специалиста об отсутствии противопоказаний для оперативного лечения
12. У пациентов с сахарным диабетом необходимо: консультация эндокринолога.
Пункты с №1 по № 12 действительны 3 месяца.
12. Общий анализ крови +тромбоциты
13. Общий анализ мочи
14. Биохимический анализ крови (общий белок, мочевина, креатинин, билирубин, АЛТ, АСТ, щелочная фосфотаза, электролиты, глюкоза)
15. Коагулограмма (АЧТВ, МНО, фибриноген), ВСК, ВК
16. Показатель гликированного гемоглобина у пациентов с сахарным диабетом.
Пункты № 13 по № 17 действительны 14 дней.
17. Выписки из больниц
18. Выписка из амбулаторной карты
19. Направление на госпитализацию № 057
20. Справка об инвалидности (при наличии)
21. Паспорт, полис медицинского страхования, (для протезирования карточка гос. пенсионного страхования)
22. Предметы личной гигиены
23. Личные вещи (полотенца, халат, тапочки)
24. Эластичные бинты х2 по 5 метров
26. Лекарственные препараты, принимаемые по поводу сопутствующих заболеваний.
Стопа современного человека редко бывает полностью здоровой. Ритм жизни, неудобная обувь, неправильная осанка и неравномерная физическая нагрузка отражаются не только на общем состоянии здоровья, но и на состоянии ног. Постоянная боль и скованность могут свидетельствовать о начале развития патологий голеностопа и голеностопных суставов. Своевременная диагностика позволяет быстро начать лечение, тем самым минимизировав риски усугубления проблемы. Отделение травматологии Юсуповской больницы занимается диагностикой и лечением проблем голеностопных суставов. Наши ортопеды, опираясь на свой многолетний опыт работы, грамотно определят характер проблемы и назначат корректное лечение.
Во многом на развитие проблемы оказывает влияние генетическая закладка, качество обуви, а также уровень физической активности человека. Существует несколько видов плоскостопия:
- врожденное (анатомическое) – редкое явление, заключающееся в определенном размещении кости, лечится только оперативным путем;
- приобретенное или травматическое – возникает на фоне ношения неправильной обуви или различного рода травм.
Еще одной распространённой проблемой голеностопа является возникновение шишек на ступнях и суставах. Причины их развития схожи с причинами появления плоскостопия: ношение неудобной обуви, линий вес, постоянная ходьба, а также гипергидроз и остеопороз.
Ранняя диагностика способствует скорейшему назначению лечения и быстрому выздоровлению пациента. Основными диагностическими методиками, применяемыми в Юсуповской больнице, являются: МРТ, УЗИ, КТ, а также при необходимости пункция. Современное оборудование нашей клиники позволяет провести исследования с наибольшей точностью в минимальные сроки.
Лечением суставных шишек и плоскостопия в нашей больнице занимаются лучшие доктора столицы, применяющие в своей практике самые современные и высокоэффективные методики.
К числу проводимых терапевтических манипуляций относятся:
- физиотерапия;
- ЛФК;
- медикаментозное лечение;
- массажи.
В запущенных случаях шишки на суставах лечатся путем хирургического вмешательства, а также более новыми методиками – криодеструкцией, лазерным воздействием или ударно-волновой терапией. Врачи клиники ортопедии и травматологии Юсуповской больницы подбирают оптимальный вариант консервативного или хирургического лечения исходя из анамнеза и личных особенностей каждого пациента.
Наши специалисты
Цены на услуги *
Лечение стоп и голеностопных суставов (шишки, плоскостопие)
Большинство заболеваний стоп обусловлено анатомическими изменениями или нарушениями функций суставов и внесуставных структур. Несколько реже данная патология развивается на фоне системных заболеваний.
Отделение травматологии и ортопедии Юсуповской больницы находится на высочайшем уровне, благодаря высокотехнологичным методикам диагностики и лечения. Многие известные люди, в том числе спортсмены и артисты, успешно восстанавливались после тяжёлых травм с помощью наших специалистов.
Врачи Юсуповской больницы осуществляют операции по корректировке костей, суставов и мягких тканей после различных травм. Специалисты используют современные методики хирургии, чтобы полностью восстановить дееспособность стопы и голеностопного сустава, и сократить реабилитационный период.
В Юсуповской больнице проводятся операции по лечению всевозможных заболеваний. К их числу относятся приобретенные и врожденные патологии. Для лечения используются преимущественно малоинвазивные методики хирургического вмешательства (требующие минимального травмирования внешних тканей).

Патологии стопы и голеностопного сустава
Лечение вальгусной деформации стопы в Юсуповской больнице может быть, как консервативным, так и хирургическим. Выбор тактики устранения патологии основывается на результатах комплексного обследования и зависит от степени тяжести недуга.
Главной причиной возникновения вальгусной деформации считается врожденное плоскостопие. Также существует ряд сопутствующих факторов, которые провоцируют искривление большого пальца: неудобная обувь, частое и длительное ношение обуви на высоком каблуке. Патология развивается постепенно и проявляется следующими симптомами:
В тяжелых случаях вальгусная деформация вызывает нарушение привычного ритма жизни и утрату трудоспособности.
Консервативная терапия проводится лишь в случае незначительных изменений со стороны стопы и большого пальца. Ее эффективность скоротечна и со временем пациентам необходимо оперативное вмешательство.
Показаниями к хирургическому лечению данной патологии считаются:
- Интенсивный болевой синдром, который ограничивает подвижность и не купируется медикаментозными средствами;
- Жалобы пациента на наличие стойких побочных эффектов после приема лекарств (стероидные гормоны, анальгетики и противовоспалительные средства), тяжесть которых превышает эффективность лечения;
- Выраженное искривление: когда отклонение большого пальца от анатомической оси стопы превышает 20 градусов;
- Если подвижность сустава ограничена либо вовсе отсутствует;
- Частые рецидивы воспаления в области сустава;
- Проблемы с ношением привычной обуви.
Для подтверждения диагноза вальгусной деформации и оценки тяжести патологии специалисты Юсуповской больницы применяют:
- Плантографию — с помощью специальных датчиков делают отпечаток стопы и определяют ее реакцию на нагрузку;
- Рентгенографию — устанавливают степень отклонения плюсневых костей и первого пальца;
- КТ и/или МРТ — для изучения стопы в объемном изображении и в разных срезах.
В зависимости от запущенности патологического процесса и пожеланий пациента используются следующие варианты оперативного вмешательства:
- Реконструкция сухожилий и связок плюснефалангового сустава: используется как самостоятельный вид терапии (предотвращает патологическую подвижность большого пальца) и в качестве одного из элементов комплексного хирургического лечения;
- Артродез сустава большого пальца: во время операции удаляют измененные ткани, очищают суставные поверхности и выполняют жесткую фиксацию фаланг в их физиологическом положении;
- Экзостозэктомия: данная методика подразумевает удаление костного выступа с внутренней стороны стопы. Это вмешательство используется для устранения косметического дефекта и не имеет терапевтической направленности;
- Резекция сустава: в ходе оперативного вмешательства удаляют деформированный участок межфалангового или/и плюснефалангового суставов. Этот вариант хирургического лечения используется при рецидиве патологии у пациентов, которые в прошлом уже оперировались по поводу халюс вальгус;
- Остеотомия: процедура подразумевает репозицию (восстановление) деформированных костных структур, их фиксацию и наложение гипсовой повязки. Зачастую эта операция сочетается с экзостэктомией и коррекцией структуры связок.
Оперативные вмешательства могут проводиться как открытым способом, так и с применением эндоскопической аппаратуры. Во втором случае контроль за проводимыми манипуляциями осуществляется с помощью гибкой оптоволоконной камеры, реже используется рентгеноскопия.
Плоскостопие – это заболевание, характеризующееся деформацией стопы и сопровождающееся понижением сводов. В зависимости от изменения продольного или поперечного свода выделяют, соответственно, продольное и поперечное плоскостопие. В тяжелых случаях может встречаться смешанное плоскостопие. Бывает и так, что стопа отклоняется кнаружи. Такое состояние называется вальгирование.
Кроме того, плоскостопие может быть врожденным и приобретенным.
Главная опасность данного заболевания состоит в том, что стопа перестает выполнять амортизационную функцию, что может привести к болезням позвоночника (сколиоз, грыжи, остеохондроз), артрозам, неврологическим расстройствам, гнойным повреждениям стопы, варикозному расширению вен и болезненному сокращению мышц нижних конечностей. Все эти проявления возникают вследствие перераспределения нагрузки со стопы на суставы (тазобедренный, коленный) и позвоночник, которые не приспособлены к таким нагрузкам и начинают страдать от излишних нагрузок.
Основными причинами развития плоскостопия являются:
- Значительное увеличение массы тела;
- Наследственная предрасположенность;
- Ношение неудобной, не по размеру подобранной обуви;
- Травматическое повреждение стопы;
- Избыточные физические нагрузки;
- Малоподвижный образ жизни, сидячая работа.
И продольное, и поперечное плоскостопие довольно распространенные заболевания, но поперечное все же встречается несколько чаще. И здесь крайне важно диагностировать плоскостопие и начать лечение на ранних стадиях заболевания.
Для назначения лечения при плоскостопии предполагается проведение тщательных предварительных диагностических мероприятий с целью выявления причин и стадии заболевания.
При 1-2 степени плоскостопия лечение может быть ограничено консервативными методами, включающими процедуры по нормализации биомеханики стопы. Важным аспектом является ношение специальной ортопедической обуви, позволяющей поддерживать физиологический свод стопы. По мере привыкания мышц и связок к ортопедическим стелькам нормализуется распределение нагрузок на подошву.
Применение физиотерапевтических процедур помогает снять отёк и воспаление в области подошвы, а противовоспалительные мази и обезболивающие средства не только облегчают состояние, но и помогают справиться с осложнениями в виде бурситов и артрозов. Массаж стопы помогает восстановить иннервацию и нормализовать кровоснабжение стопы.
Если же за медицинской помощью Вы обратитесь на 3 стадии заболевания, тут уж никак не избежать хирургического вмешательства. К нему прибегают в случае невозможности снять болевой синдром консервативными методами лечения, поскольку он является следствием сдавления нервных волокон.
С целью недопущения рецидивирования заболевания врачом-ортопедом производится тщательное диагностическое обследование пациента для выработки наиболее оптимальной тактики лечения.
В отделении травматологии и ортопедии Юсуповской больницы выполняются следующие виды операций:
- Операции на мягких тканях (Мак-Брайда, Шеде, Сильвера) – производятся с целью отсечения сухожилия приводящей мышцы первого пальца стопы. Одновременно может производиться транспозиция и капсулопластика, при необходимости дополненные удалением воспаленной подкожной слизистой и костно-хрящевого нароста, которые образуют болезненную шишку. Такой вид оперативного вмешательства, как правило, показан лицам молодого возраста, у которых первый межплюсневый угол нормальный либо незначительно увеличенный;
- Операции на костях;
- Комбинированные операции.
Второй и третий вид операций производится в том случае, если первый межплюсневый угол значительно увеличен, первая плюсневая кость пациента удлинена, а стопы ригидны. При этом в большинстве случаев прибегают к выполнению остеотомий (рассечению костей).
Кроме того, хирургическое вмешательство помогает минимизировать последствия воспалительных процессов, поскольку во время проникновения внутрь врач имеет возможность провести асептическую обработку ступни и дренаж полостей.

Лечение в Москве
Если у Вас есть дефекты в области стопы, голеностопного сустава – приходите на консультацию в отделение травматологии и ортопедии Юсуповской больницы. Мы осуществляем не только постановку диагноза и лечение заболеваний, но и обеспечиваем поддержку в постоперационный период.
Преимущества Юсуповской больницы:
- Наличие собственной лаборатории;
- Действующее отделение реабилитации пациентов;
- Квалифицированные врачи;
- Современное оборудование.
Пациенты обращаются в Юсуповскую больницу с различными симптомами. Первые стадии заболеваний могут практически не проявляться, всё начинается с простого дискомфорта в области стопы. Но уже это может послужить поводом для начала немедленного обследования. Чем раньше Вы обратитесь к специалистам – тем эффективнее будет лечение.
Эндопротезирование голеностопного сустава в России можно пройти в Москве в Клиническом госпитале на Яузе. Эта довольно редкая на сегодняшний день операция по замене голеностопного сустава успешно проводится в нашей клинике.
Эндопротезирование голеностопного сустава – операция по замене повреждённого травмой или болезнью сустава на эндопротез. Замена голеностопного сустава в России, как и во всём мире, проводится гораздо реже, чем эндопротезирование, например, коленного и тазобедренного суставов. Это связано с большой и разнообразной нагрузкой на этот сустав, затрудняющей реабилитацию, и анатомической сложностью его строения.
То, что эндопротезирование голеностопного сустава в клиниках России теперь возможно – настоящий прорыв в отечественной медицине, возвращающий людям достойное качество жизни – возможность ходить, кататься на велосипеде, плавать и т.д.
Ведь в довольно недавнем прошлом основным хирургическим методом лечения при тяжелых поражениях голеностопа был артродез – удаление поражённых тканей и фиксация сустава в анатомически правильном, но неподвижном положении.
Показания к эндопротезированию
- Длительный болевой синдром в области голеностопного сустава.
- Выраженное ограничение подвижности в суставе, контрактура.
Противопоказания
- Необратимое разрушение сустава, выраженная деформация костей стопы, не позволяющие правильно установить эндопротез.
- Острые воспалительные заболевания (инфекционные и асептические) в зоне планируемой операции (в костях, мягких тканях, на коже).
- Остеопороз (разреженность костной ткани) в нижних отделах ноги.
- Значимые нарушения кровоснабжения и иннервации оперируемой конечности.
- Длительная гормонотерапия накануне операции.
- Острые инфекционные заболевания в недавнем прошлом.
- Состояние иммунодефицита.
- Декомпенсированные соматические заболевания (сердечная недостаточность, сахарный диабет и пр.)
- Детский возраст (из-за продолжающегося роста ребёнка).
Консультация ортопеда-травматолога
В первую очередь необходима очная консультация ортопеда-травматолога. Только опытный травматолог, специализирующийся на лечении патологии стопы и голеностопного сустава, может правильно оценить его состояние и возможности лечения – консервативного или оперативного, определить необходимость и возможность эндопротезирования. Для этого нужно провести рентгенографию сустава в 2х проекциях и компьютерную томографию голеностопного сустава.
Если принято решение о замене сустава, пациент проходит предоперационное обследование (лабораторное – анализы крови, мочи; ЭКГ, флюорографию, консультации смежных специалистов – стоматолога, уролога/гинеколога, терапевта), а доктор планирует операцию.
Как проходит операция
- Разрезав мягкие ткани, хирург бережно отодвигает в сторону нервы, сосуды и связки, не пересекая их, но обеспечивая доступ к суставу.
- Далее врач удаляет суставную сумку, рубцово изменённые ткани и очень экономно иссекает деформированные участки большеберцовой и таранной костей, формирующих голеностопный сустав.
- Затем в подготовленное ложе устанавливает все компоненты искусственного сустава, в том числе полимерный вкладыш, служащий прокладкой между металлическими деталями.
- Установка эндопротеза производится методом пресс-фит (плотной посадкой в кость). Имплант имеет особое покрытие, облегчающее его врастание в костную ткань. Это позволяет эндопротезу прочно фиксироваться в кости.
- Затем хирург накладывает швы на мягкие ткани.
После операции делается рентгеновский снимок для контроля правильности установки протеза.
По окончании операции сустав фиксируется ортезом. Пациент переводится в стационар госпиталя.
Стационар
- В стационаре пациент находится под круглосуточным медицинским наблюдением.
- Он располагается в 1-2 местной палате, с душевыми, с удобными функциональными кроватями, к которым подведен кислород.
- У каждого пациента имеется индивидуальный монитор состояния жизненно важных функций.
- В первые дни проводится антибактериальная, антикоагулянтная и обезболивающая терапия.
- Пациенты обеспечены вкусным питанием, учитывающим рекомендации лечащего врача.
- В стационаре пациент остаётся 5-6 дней после операции.
Реабилитация после эндопротезирования голеностопного сустава
Ортез носят 4-6 недель, в зависимости от исходного состояния сустава и костной ткани. Он обеспечивает суставу неподвижность и время на приживание эндопротеза.
Вставать разрешается на 2-й день после операции.
Ходить с помощью костылей без нагрузки на прооперированную ногу можно на 2-3-й день после операции.
Активная реабилитация начинается после снятия ортеза и включает:
- Регулярное ежедневное аккуратное выполнение упражнений для разработки сустава.
- Физиотерапевтические процедуры для стимулирования регенеративных процессов, улучшения кровоснабжения и питания тканей, рассасывания отёков и гематом.
- Периодические осмотры врачом-ортопедом с проведением контрольных рентгеновских снимков через 3, 6 и 9 месяцев после операции. Далее ежегодно.
Длительность послеоперационного восстановления зависит от многих факторов – состояния костной ткани, объёма операции, возраста и соматического здоровья пациента, выполнения им всех рекомендаций врача и др. У некоторых практически полное восстановление функций сустава происходит уже через 3 месяца, у других – функция восстанавливается частично и через более длительное время (до года).
Замена голеностопного сустава – отзывы пациентов
Эндопротезирование голеностопного сустава по отзывам большинства пациентов:
- избавляет от болей,
- возвращает способность к передвижению,
- улучшает походку,
- расширяет спектр доступных движений в голеностопном суставе,
- восстанавливает трудоспособность,
- повышает качество жизни.
Сколько стоит замена голеностопного сустава
Эндопротезирование голеностопного сустава по квоте в нашей клинике не проводится. Выбирая клинику для проведения эндопротезирования голеностопного сустава в Москве, обращайте основное внимание не на цену, а на уровень квалификации врачей, оснащённость клиники и отзывы пациентов.
Наши специалисты
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.

Фотографии
нашей клиники

--> 
Артроз голеностопного сустава
Основной причиной развития артроза голеностопного сустава являются травмы. В результате переломов лодыжек, повреждений связок голеностопного сустава запускаются процессы, приводящие к разрушению суставного хряща, что со временем проявляется значительной болью и ограничением движений в суставе. Значительно реже артроз в голеностопе может вызывать ревматоидный артрит, различные инфекции, остеонекроз, а также некоторые виды артропатий.
Артроз голеностопного сустава — достаточно распространенная патология. Бурное развитие хирургии в последние десятилетия, внедрение в практику малоинвазивных операций, разработка новых лекарственных препаратов и методов консервативного лечения позволило врачам значительно улучшить качество жизни пациентов с артрозом и вернуть многих из них к полноценной повседневной деятельности и спорту.
В этой статье мы расскажем вам о причинах и факторах, способствующих развитию артроза голеностопного сустава, о его основных симптомах и способах диагностики. Подробно остановимся на консервативных и оперативных методах лечения этого заболевания, в том числе наиболее современных и малоинвазивных.
Голеностопный сустав образован соединением малоберцовой, большеберцовой и таранной кости. Образно голеностопный сустав можно сравнить с вилкой, сформированной лодыжками, внутри которой находится блок таранной кости.
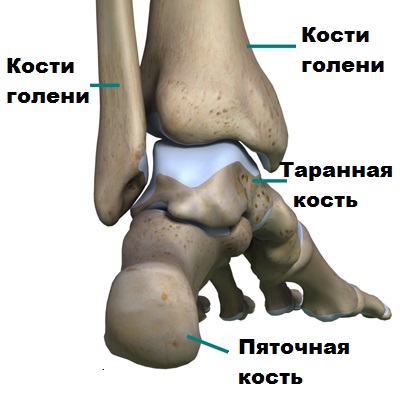
Благодаря такой анатомии голеностопный сустав и стопа функционируют вместе как одно целое, обеспечивая надежную опору телу человека. Стабильность голеностопа создают мощные боковые связки, расположенные по внутренней и наружной поверхности сустава. Связки прочно удерживают кости голени и стопы вместе.
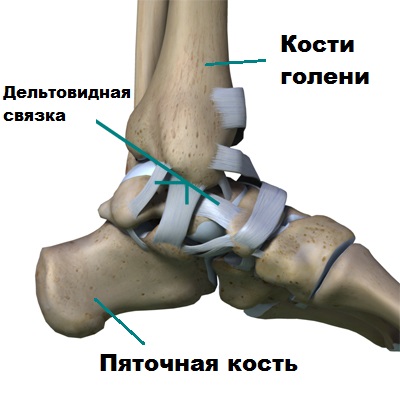
Разрывы связок голеностопа или их постоянные растяжения увеличивают подвижность блока таранной кости в вилке сустава, что со временем приводит к повреждению суставного хряща и развитию артроза.
Суставной хрящ покрывает сочленяющиеся концы таранной кости и лодыжек и обеспечивает плавные и безболезненные движения в суставе. Суставной хрящ по строению очень прочный и гладкий. Для улучшения скольжения костей в суставе, хрящ дополнительно смазывается специальной жидкостью, которая называется синовиальной.
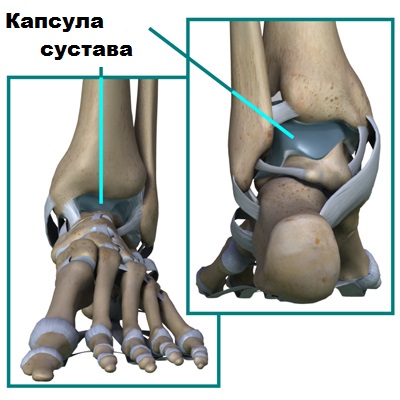
Синовиальную жидкость продуцирует синовиальная оболочка, которая выстилает изнутри капсулу сустава.
Больные обычно предъявляют жалобы на боль в области голеностопа без четкой локализации, которая развивается постепенно и нарастает в зависимости от степени повреждения суставного хряща.

Обычно пациент сообщает врачу о ранее перенесенных травмах и даже операциях на голеностопном суставе. Некоторые больные отмечают наличие у них системных заболеваний, таких как сахарный диабет, аутоиммунные и воспалительные болезни.
На начальных стадиях артроза боли у пациента возникают после длительной нагрузки и проходят в покое.
При выраженном артрозе пациент испытывает нестерпимую боль в покое и даже во сне. Больные могут отмечать щелчки или хруст при движениях. В запущенных случаях артроза обращает на себя внимание деформация голеностопного сустава.
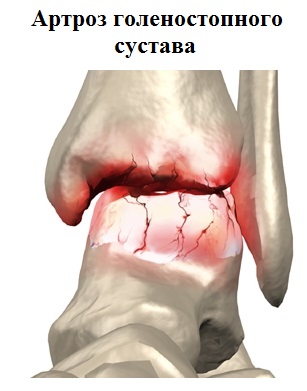
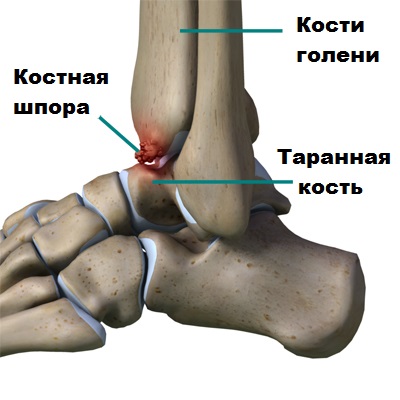
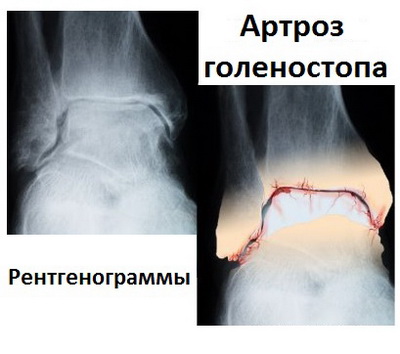
Обычные рентгенограммы дают возможность наилучшим образом увидеть деформацию голеностопного сустава и позволяют оценить стадию артроза. При артрозе суставная щель постепенно сужается, а также формируются разрастания костной ткани (остеофиты) по краям берцовой и таранной кости.
Нередко наряду с остеофитами на снимках выявляются кисты и участки склероза костей. Это свидетельствует о тяжелой степени дегенерации сустава.
Отличным дополнением к рентгенографии, особенно при планировании операции, служит компьютерная томография, позволяющая получить 3D-изображение сустава.
Больному с артрозом голеностопного сустава, особенно на начальных стадиях, необходимо проведение консервативного или безоперационного лечения. Консервативное лечение включает в себя назначение противовоспалительных и обезболивающих препаратов. Также пациенту необходимо изменить свою повседневную физическую активность. Следует ограничить осевую нагрузку на сустав, особенно связанную с бегом и прыжками. Это поможет уменьшить болезненность в области сустава. Также важно подобрать пациенту удобную ортопедическую обувь, изготовить индивидуальные стельки и зафиксировать голеностопный сустав специальной ортезной повязкой.
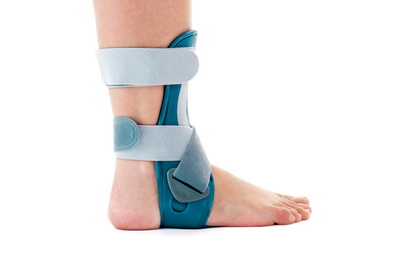
Все эти несложные процедуры позволят разгрузить голеностопный сустав при ходьбе и уменьшить проявления артроза. Применение внутрисуставных инъекций препаратов гиалуроновой кислоты, введение в полость сустава обогащённой тромбоцитами плазмы (PRP), особенно на начальных стадиях артроза, может облегчить симптомы поражения голеностопного сустава.
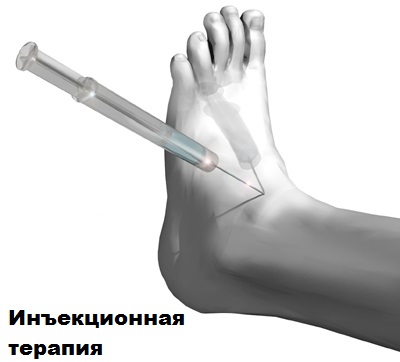
При сильном воспалении допускается введение в полость сустава глюкокортикоидов. Глюкокортикоиды способны значительно уменьшить воспаление и боль в голеностопном суставе.
При отсутствии эффекта от проводимого консервативного лечения, а также при наличии признаков тотального разрушения голеностопного сустава может быть показана операция.
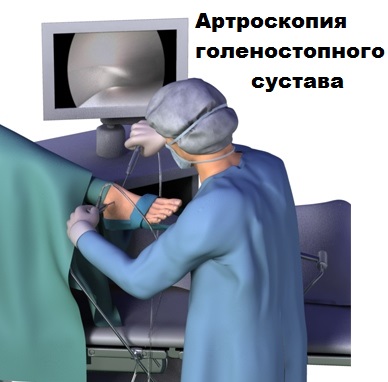
На голеностопном суставе при определенных стадиях артроза могут выполняться малоинвазивные оперативные вмешательства с применением метода артроскопии.
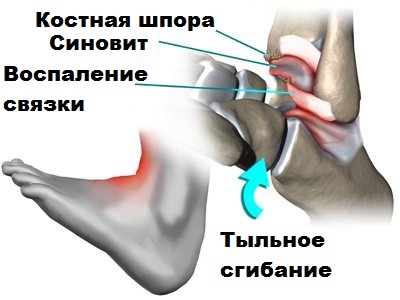
Как говорилось ранее, при артрозе голеностопного сустава по краям костей формируются костные шипы или остеофиты. Крупные остеофиты при движениях в стопе и голеностопе могут соударяться друг с другом и вызвать болевой синдром у пациента. Подобные остеофиты обычно образуются по передней поверхности сустава.
Современное оборудование позволяет нам через прокол кожи ввести в полость голеностопа небольшую видеокамеру и осмотреть сустав изнутри. При выявлении костных разрастаний, остеофитов, с помощью специального костного микро-бора так же через проколы кожи врачи могут удалить лишнюю костную ткань.
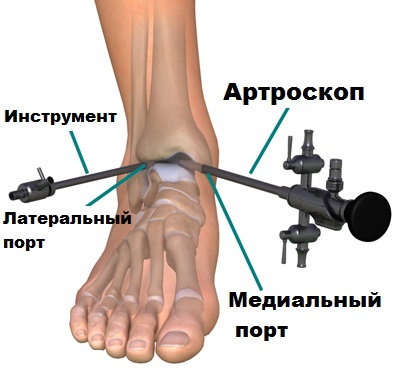
Во время операции из полости сустава удаляются свободные хрящевые и костные тела, которые образуются в голеностопном суставе при артрозе и вызывают боли и периодические блокады при движениях.
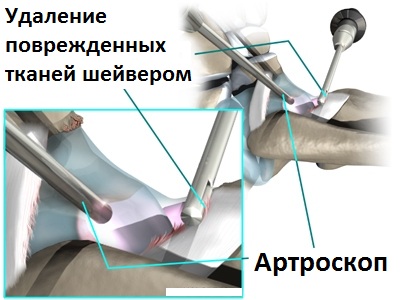
Проведение санационной артроскопии голеностопного сустава в комбинации с последующим введением в его полость препаратов гиалуроновой кислоты может облегчить состояние пациента с артрозом на срок вплоть до 3-5 лет. Операция очень хорошо переносится пациентом и практически не требует нахождения пациента в стационаре.
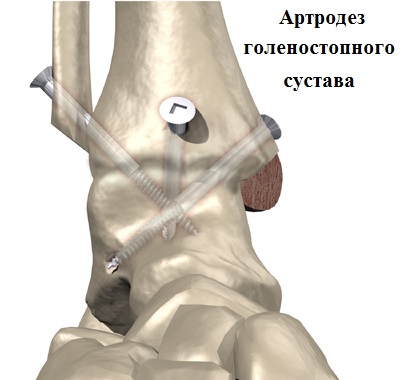
При тотальном поражении хряща голеностопного сустава (артрозе четвертой стадии), нередко сопровождающимся сильной деформацией сустава, приходится прибегать к операции по артродезу сустава.
Преимуществом артродеза голеностопного сустава является возможность значительного уменьшения выраженности болевого синдрома при артрозе с возвращением больного к нормальной повседневной жизни.
Недостатком артродеза голеностопного сустава является потеря подвижности в нем. Функция голеностопного сустава после артродеза переносится на другие суставы стопы.
В общем, даже несмотря на то, что голеностопный сустав в результате операции замыкается, долгосрочные результаты подобного хирургического вмешательства, согласно современным исследованиям, более чем хорошие.
Ранее операция по артродезу голеностопного сустава выполнялась открыто, с использованием широких кожных разрезов, иногда даже нескольких, и сопровождалась сильным болевым и отечным синдромом в послеоперационном периоде. Эволюция хирургических технологий закономерно привела к тому, что сегодня операция по артодезированию голеностопного сустава может выполняться малоинвазивно, или артроскопически, через небольшие проколы кожи.
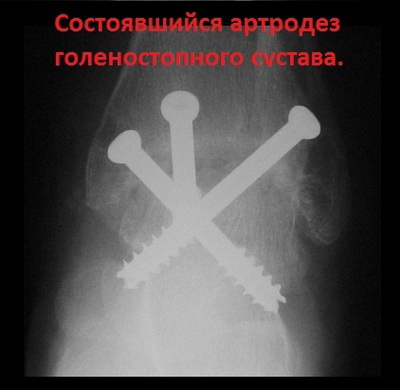
Преимущества артроскопического артродеза голеностопного сустава очевидны. Это и менее выраженный болевой синдром после операции, и более приемлемые, с косметической точки зрения, разрезы, и относительно меньшая травма здоровых мягких тканей во время операции.
Однако артроскопический артродез по сравнению с открытой операцией является гораздо более сложным, с технической точки зрения, вмешательством и требует высокой квалификации хирурга.
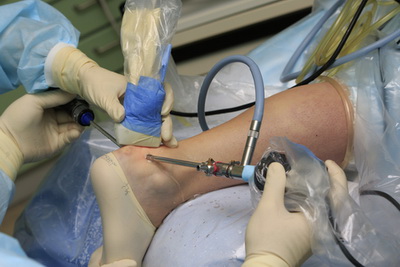
После операции пациенту рекомендуется возвышенное положение конечности и фиксация стопы и нижней трети голени в специальном бандаже. Нагрузка на конечность исключается в течение 8-10 недель.
Клиника травматологии и ортопедии — это центр инновационных технологий, помогающий пациентам со всей России и стран ближнего зарубежья. Мы сотрудничаем с кафедрами лучших медицинских ВУЗов Москвы, а также профессорами клиник Европы. Наша клиника использует новейшие разработки и достижения в области медицины. Специалисты клиники обеспечивают оказание медицинских услуг на самом высоком уровне по специальностям травматология-ортопедия и артрология.
Клиника травматологии и ортопедии оснащена самой современной аппаратурой от компаний с мировым именем.
Для диагностики и проведения лечебных процедур и операций мы используем оборудование экспертного уровня. Стационар клиники состоит из стандартных четырехместных и улучшенных одно- и двухместных палат с опытным и вежливым персоналом.
Клиника травматологии и ортопедии — это высокое качество медицинских услуг и профессионализм специалистов.
Артроскопический артродез голеностопного сустава при тяжелом артрозе
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
- Местная анестезия
- Локальное введение расствора глюкокортикоида (Дипроспан)
PRP-терапия, плазмолифтинг при заболеваниях и травмах голеностопного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Артроскопическое лечение артроза голеностопного сустава — 39500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция, хондропластика, коабляция поврежденных участков хряща при необходимости
- Расходные материалы
* Анализы для операции в стоимость не входят
Артроскопический артродез голеностопного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция
- Расходные материалы
- Импланты (винты и пластины) от ведущих зарубежных производителей
* Анализы для госпитализиации и послеоперационный ортез в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Перевязка, снятие послеоперационных швов
Читайте также:


