Упражнения для коленного сустава при разрыве передней крестообразной связки
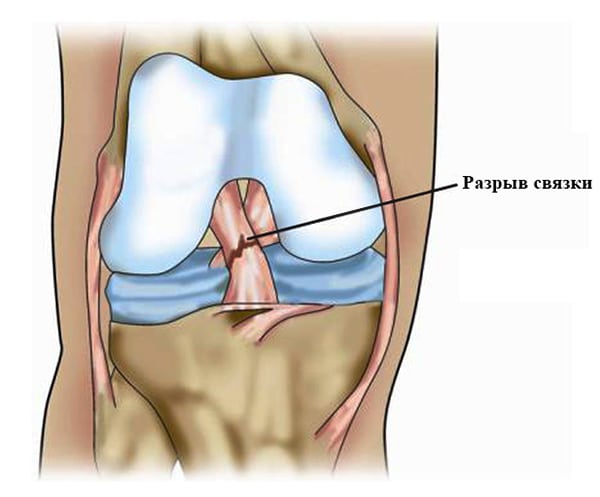
Разрывы связок колена диагностируются редко, даже если сустав подвергается серьезным нагрузкам. Он оснащен мощным связочно-сухожильным аппаратом, стабилизирующим сочленение при движении. Поэтому колено повреждается обычно во время интенсивных спортивных тренировок, в результате сильного удара или падения с высоты. После проведения всех необходимых лечебных мероприятий — консервативных или оперативных — пострадавший выписывается из больницы для реабилитации после разрыва связок коленного сустава. Ему показаны физиотерапевтические процедуры, массаж, курсовой прием хондропротекторов и витаминов, соблюдение щадящей диеты. Но самый эффективный метод восстановления связок — ежедневные занятия лечебной физкультурой и гимнастикой.
Длительность реабилитации
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Длительность восстановительного периода зависит от вида травмы. Связки — соединительнотканные тяжи, объединяющие кости и предназначенные для укрепления сустава, направления или ограничения движения в колене. При их частичном разрыве используются консервативные методы лечения, а при полном отрыве от костного основания — оперативные. Иногда вместе со связкой отрывается кусочек кости, что значительно осложняет терапию, требует длительной реабилитации.
При незначительном травмировании молодым пациентам накладывается гипсовый лангет примерно на 20 дней, а колено пожилых людей чаще иммобилизуется ортезами.
Реабилитация продолжается в течение 1,5-3 месяцев в зависимости от особенностей организма пострадавшего. Важен и возраст человека:
- у молодых людей регенеративные процессы в суставах протекают значительно быстрее, в них поступает достаточное количество питательных веществ для всех биохимических реакций;
- связки пожилых пациентов будут восстанавливаться медленнее, так как с возрастом в организме снижается выработка коллагена — строительного материала для всех соединительнотканных структур.
При полном отрыве связок от кости пациентам показана пластика, или восстановление с помощью хирургического вмешательства. В этом случае период реабилитации от 4 месяцев до полугода.
При отсутствии противопоказаний пациентов направляют на физиотерапевтические мероприятия, а после окончания иммобилизации — к врачу ЛФК. Он разрабатывает комплекс упражнений для наращивания мощного мышечного корсета. Это поможет избежать избыточных нагрузок на колено, способствуя правильному сращению связок. Именно от состояния скелетной мускулатуры зависит функционирование сустава. Если он ослаблена, то вся нагрузка во время движения ложится на колено, провоцируя быстрое изнашивание хрящевых тканей, выстилающих костные головки. А при иммобилизации мышцы длительное время не сокращаются, что может стать причиной их атрофии и развития посттравматического гонартроза. Реабилитологи отмечают, что для потери мышечного объема достаточно 2 недель.
Общие принципы реабилитации
Фармакологические препараты (НПВС, миорелаксанты, глюкокортикостероиды) устраняют симптомы воспаления, поэтому необходимость их использования вскоре пропадает. Но прием следующих средств показан на протяжении всего реабилитационного периода:
- сбалансированные комплексы витаминов и микроэлементов — Витрум, Центрум, Селмевит, Мультитабс, Компливит. Для ускоренного восстановления целостности разорванных связок необходимы витамины группы B, микроэлементы медь, сера, железо, молибден, кальций, фосфор. В лечебные схемы обязательно включается рыбий жир с большим содержанием полиненасыщенных жирных кислот (омега-3, омега-6), жирорастворимых витаминов;

- хондропротекторы — Терафлекс, Структум, Хондроксид, Артра, Хондроитин-Акос. Единственная группа препаратов, активные ингредиенты которых восстанавливают поврежденные хрящевые, костные, соединительные ткани. После недельного приема хондропротекторы начинают оказывать противоотечное, анальгетическое, противовоспалительное действие;

- мази с разогревающим эффектом — Скипидарная, Апизартрон, Випросал. Применяются в первые 2-3 недели реабилитации для улучшения микроциркуляции, регенерации поврежденных в момент травмирования мелких кровеносных сосудов.
После купирования воспалительного процесса пациенту показаны физиотерапевтические процедуры. Это УВЧ-терапия, лазеротерапия, магнитотерапия, электрофорез с растворами кальция, анестетиками, анальгетиками. Несмотря на различные физические факторы (электрические импульсы, тепло, магнитное поле), воздействующие на коленный сустав, целью всех лечебных мероприятий становится улучшение кровообращения. Нормализуется выведение конечных и промежуточных продуктов воспалительного процесса, устраняется дефицит питательных и биоактивных веществ. Регенерация связок значительно ускоряется, снижается вероятность формирования рубцов на соединительнотканных структурах.
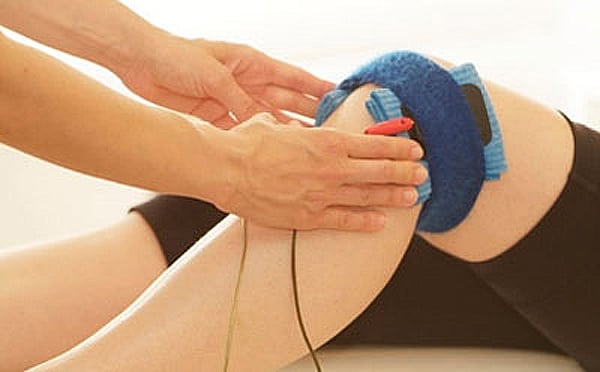
Пассивный этап реабилитации
В этот период, который длится около 10-14 дней, исключаются любые нагрузки на поврежденное колено. В течение 2 недель активно используются физиопроцедуры, холодовые компрессы, кинезиотейпирование для устранения воспалительного отека мягких тканей. С помощью лимфодренажного массажа уменьшается мышечный спазм, возникающий обычно на фоне болей. Основными задачами реабилитации в этот период становятся улучшение пассивного диапазона движений в колене, его подготовка к дальнейшему восстановлению. Минимизировать вероятность мышечной атрофии помогает миостимуляция — процедура воздействия на скелетную мускулатуру электрическим током малой мощности.
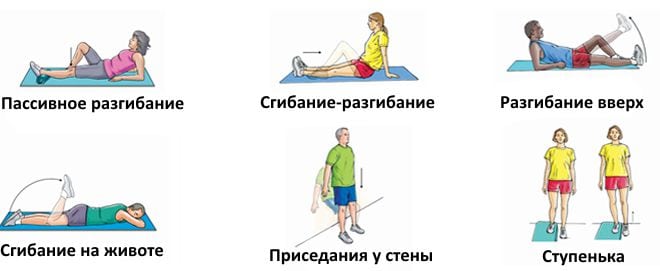
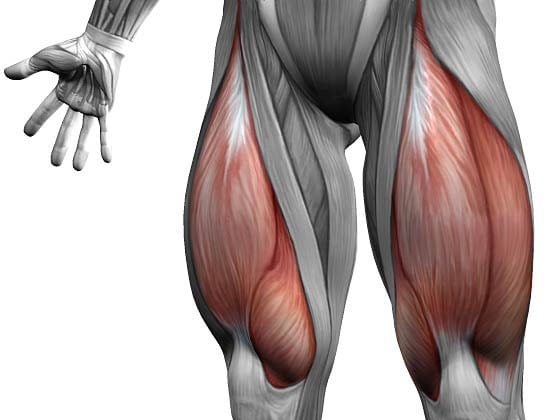
Единственным упражнением, разрешенным в первые две недели, является статическое напряжение квадратной мышцы бедра (четырехглавая мышца бедра, квадрицепс), которая занимает практически всю его переднюю часть. Она отвечает за разгибание ноги, а ее изометрическое напряжение способствует сохранению мышечного тонуса, улучшению кровообращения в поврежденном колене.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Пассивная разработка квадрицепса также обеспечивает снабжение сустава питательными и биологически активными веществами, необходимыми для ускоренной регенерации и профилактики гонартроза. Как правильно выполнять упражнение:
- сидя на полу, завести руки назад, опереться на них, принять устойчивое положение. Вытянуть вперед поврежденную ногу, а здоровую конечность оставить выпрямленной или согнуть;
- напрячь четырехглавую мышцу, направляя носок поврежденной ноги к корпусу. При правильном выполнении движения коленная чашечка смещается вверх;
- задержаться в этом положении на 5 секунд, расслабиться;
- сделать 2-3 подхода по 20 повторений.
Если при выполнении упражнения выраженных болезненных ощущений нет, то количество подходов можно увеличить. Врачи ЛФК также рекомендуют частые покачивания стопой вправо и влево, движение носком стопы вверх и вниз. Упражнения способствуют сохранению мышечного тонуса голени.
Оказывать нагрузки на сустав разрешается только физически крепким пациентам с легкими травмами, когда разрывается меньше 25% мышечных волокон. Допускаются сгибания и разгибания колена, медленное хождение по комнате с частичным упором на больную ногу. При появлении дискомфортных ощущений или усталости следует отдохнуть в течение часа. Когда пациент быстро идет на поправку, врач-реабилитолог дополняет лечебный комплекс подъемами на носки, неполными приседаниями с упором на спинку стула.
Первый активный этап реабилитации
На третьей неделе периода восстановления связок коленного сустава после травмы системные фармакологические препараты обычно уже не используются. За счет устранения воспалительного отека, сдавливающего нервные корешки, исчезают и интенсивные боли. Травматологи назначают гели с нестероидными противовоспалительными средствами и мази с разогревающим эффектом для улучшения кровообращения.

На этом этапе реабилитации усиливается нагрузка на поврежденный сустав. Она помогает восстановить утраченный контроль над мышцами колена, голени, бедра. Отрабатывается правильная походка, сустав подготавливается к более активным фазам восстановления разорванных связок. Во время тренировок упражнения необходимо выполнять в щадящем режиме. Врачи ЛФК рекомендуют акцентировать внимание на возникающих ощущениях, чаще повторять движения, способствующие напряжению квадрицепса. Какие упражнения наиболее терапевтически эффективны:
- лечь на спину, выпрямить ноги, руки вытянуть вдоль тела. Отвести ногу в сторону на 40-50 см, принять исходное положение;
- повернуться на бок, плавно приподнимать и опускать поврежденную ногу, не сгибая колена;
- лежа на спине, согнуть здоровую ногу, уперев стопу в пол. Поврежденную конечность оставить выпрямленной. Тянуть ее носок к корпусу, напрягая четырехглавую мышцу. Поднять травмированную ногу на 45°, удерживать в этой позиции 3-5 секунд.

Многие реабилитационные центры оснащены орбитреками – эллиптическими тренажерами. Они предназначены как для кардиотренировок, так и для восстановления после различных травм опорно-двигательного аппарата. В этих устройствах совмещены функции беговой дорожки и степ-тренажера, что обеспечивает щадящую нагрузку на колено. Тренировки проходят под присмотром врача ЛФК, контролирующего выполнение упражнений.
Передвигаться по комнате уже можно без костылей, разрешается пользоваться только тростью. На этом этапе реабилитации рекомендуется плавание, неполные приседания, занятия на велотренажерах, подъем и спуск по лестнице, прогулки на свежем воздухе.

Второй активный этап реабилитации
Через 3-4 месяца после пластики связок или спустя месяц после получения травмы легкой степени тяжести используются силовые тренажеры для полного восстановления функций колена. Такие тренировки способствуют укреплению мышц, повышению их силы и выносливости. Регулярные занятия позволяют постепенно возвратиться к обычным физическим нагрузкам и двигательной активности. Сустав начинает полноценно сгибаться и разгибаться, мышечный объем травмированной ноги становится равным объему мышц здоровой конечности. Через 2 недели занятий на силовом тренажере проводится функциональное тестирование для установления готовности пациента к бегу и прыжкам.

При наличии тренажера можно тренироваться и в домашних условиях. Но наилучший терапевтический результат дают занятия под контролем врача-реабилитолога. Он подбирает объем нагрузок индивидуально для пациента, определяет темп работ. В лечебный комплекс наиболее часто включаются такие упражнения:
- разгибание ног. Сесть ровно, прижать спину к сиденью, завести ноги под валики. Поднять и распрямить ноги, опираясь руками на расположенные по бокам тренажера рукоятки. Задержаться в этом положении на 2-3 секунды. Плавно, без порывистых движений опустить ноги;
- сгибание ног лежа. Лечь на живот так, чтобы колени находились за краями скамьи, а ее излом — в области пояса. Согнуть ноги, подвести валики к нижней части спины, задержаться в этой позиции на несколько секунд, принять исходное положение.
Врачи ЛФК рекомендуют совершать по 2-4 подхода, повторяя упражнения 15-25 раз. Перерыв между подходами — 2-3 минуты. Если во время тренировки возникает ощущение жжения в области колена, то это признак правильного выполнения упражнений. Статико-динамические занятия проводятся от 2 до 3 раз в неделю. Примерно через месяц пациентам показаны бег, прыжки в длину и высоту. Целью конечного этапа реабилитации становится снижение вероятности вторичного разрыва связок. Именно из-за неправильно сформировавшегося двигательного стереотипа происходит повторное травмирование коленного сустава.
Разрыв передней крестообразной связки совершенно не означает, что единственным возможным методом лечения такой травмы будет операция.
Показанием к операции является не сам факт разрыва передней крестообразной связки, а развившаяся вследствие разрыва передне-внутренняя нестабильность голени в коленном суставе.
Частичные разрывы передней крестообразной связки в большинстве случаев не приводят к нестабильности голени, поскольку оставшаяся часть связки может вполне успешно стабилизировать голень в коленном суставе.
Полные разрывы также не всегда приводят к нестабильности. Например, оторвавшаяся передняя крестообразная связка может подпаяться к задней крестообразной связке и при не спротивных нагрузках в таком случае нестабильности не будет, и, соответственно, такое состояние не будет требовать операции.
Стоит еще раз отметить, что передняя крестообразная связка хоть и главный стабилизатор, но не единственный (существуют и другие связки, мышцы, капсула сустава), и даже при полном разрыве оставшиеся неповрежденными структуры могут обеспечивать стабильность при определенном уровне физических нагрузок.
- Консервативное лечение
- Хирургическое лечение
- Осложнения
- Прогноз
- Программа послеоперационной реабилитации
Прежде чем мы поговорим о лечении, стоит разделить повреждения и разрывы передней крестообразной связки по давности. Можно выделить свежие повреждения, когда после травмы колена прошло несколько дней, в колене имеется кровь (гемартроз) и еще ярко выражена боль. Несвежие случаи (до 3-5 недель), когда отек спадает, но связка еще не срослась (имеется ввиду возможность "подпаивания" передней крестообразной связки к задней или срастание частичного микроразрыва). И, наконец, спустя 3-5 недель после травмы можно выделить период, когда все нарушения функции сустава обусловлены только недостаточностью поврежденной передней крестообразной связки, а не болью или отеком острой травмы.

В остром периоде , когда повреждение (растяжение, частичный или полный разрыв) передней крестообразной связки свежее, лечение направлено на снятие боли и отека (гемартроза) коленного сустава. Сразу после травмы не пытайтесь передвигаться без посторонней помощи, желательно вообще не наступать на травмированную ногу - ведь нагрузка может усугубить внутрисуставные повреждения.
Сразу после травмы (и в первые 2-3 суток) нужно прикладывать холод, применять противовоспалительные препараты (обезболивающие таблетки, капсулы). Важен покой для коленного сустава - который подразумевает ограничение и осевой нагрузки на ногу (нельзя наступать на ногу или можно наступать с частичной опорой), и амплитуды движений. Для ограничения амплитуды движений может использоваться гипсовая лонгета, которая полностью исключит движения к коленном суставе, или ортез, который позволяет как полностью запрещать движения, так и ограничивать их в заданной амплитуде за счет специальных регулируемых шарниров. При наличии выраженного гемартроза необходимо отсасывать шприцом скапливающуюся в коленном суставе кровь - это позволит значительно снизить боль.
Во втором периоде (несвежий разрыв) , который начинается после купирования острой боли в коленном суставе и гемартроза, начинают постепенно восстанавливать движения и приступают к тренировке мышц. Физические упражнения, которые укрепляют подколенные мышцы и четырехглавую мышцу бедра, помогут быстрее возвратить нормальную подвижность в суставе. Тренированные мышцы сами по себе могут стабилизировать коленный сустав, что очень важно при повреждении передней крестообразной связки. Если нет каких-либо других повреждений (связок, менисков), то упражнения выполняют с нарастающей амплитудой и интенсивностью, исключая только лишь те движения, которые провоцируют нестабильность. Для ограничения этих движений целесообразно все время использовать ортез для коленного сустава. Спустя 3-5 недель после травмы, после восстановления амплитуды движений и силы мышц, ортез снимают и еще больше увеличивают активность.
Широко распространенная практика полного обездвиживания коленного сустава гипсовой лонгетой на 5-6 недель неправильна, так как она может привести к стойкому ограничению движений в суставе (контрактуре), атрофии мышц. Конечно же, если повреждению передней крестообразной связки сопутствуют другие травмы структур колена (мениски, другие связки), то тактика лечения во втором периоде может быть другой, например, врач может обоснованно полностью запретить движения в коленном суставе или, наоборот, рекомендовать безотлагательную операцию.
В третьем периоде сустав оценивают с "чистого листа" . Грубо говоря, если на нужном уровне физической активности нет признаков нестабильности, то консервативное лечение можно считать успешным. Если при нужном уровне физической активности имеются признаки нестабильности (боль, непослушность колена, выскальзывание, подкашивание и т.д.), то переднюю крестообразную связку можно признать несостоятельной и выходом в такой ситуации может быть операция. Однако важно понимать, что уровень физической активности после прекращения второго периода, когда проводилась иммобилизация, т.е. полное или частичное обездвиживание ортезом, восстанавливается не сразу, а за несколько недель. При этом важно продолжать тренировать передние и задние мышцы бедра, которые могут компенсировать разорванную переднюю крестообразную связку. Если после всего этого сохраняется нестабильность коленного сустава при нужных физических нагрузках, то ставится диагноз хронической передне-медиальной нестабильности, которая лечится только операцией.
Консервативное, т.е. безоперационное лечение изолированных повреждений передней крестообразной связки рекомендуется или может быть эффективным в случаях, когда:
- при частичных разрыв без признаков нестабильности в остром периоде
- при полных разрывах без признаков нестабильности в повседневной жизни у спортсменов, которые более не планируют возвращаться в спорт
- при низких физических запросах (малоподвижный образ жизни).
- у детей и подростков с незакрытыми зонами роста кости
- у пожилых людей (разрывы связки у детей и у пожилых встречаются редко - около 5% случаев от числа всех разрывов)
Консервативное лечение травм передней крестообразной связки обычно не дает хороших результатов у людей, возвращающихся к интенсивным спортивным занятиям. Боль, отек и нестабильность периодически возникают у 56—89% спортсменов с разрывами передней крестообразной связки после консервативного лечения. Важно отметить, что нестабильность увеличивает риск последующих травм внутрисуставных структур (менисков, других связок). Кроме того, в нестабильном коленном суставе сильнее изнашивается хрящ, что приводит к развитию артроза коленного сустава. Без операции вероятность возвращения в профессиональный спорт после полных разрывов передней крестообразной связки составляет не более 20%.
У профессиональных спортсменов операция по восстановлению передней крестообразной связки может быть выполнена и сразу после травмы, т.е. без этапа консервативного лечения. Кроме того, безотлагательная операция может быть целесообразной и в том случае, если разрыву передней крестообразной связки сопутствует и повреждение других внутрисуставных структур. Например, при сопутствующем разрыве мениска его оторванный и болтающийся лоскут может блокировать движения в коленном суставе и, соответственно, полноценное консервативное движение в таком случае не возможно в принципе.
Хирургическое лечение
Операцию делают в том случае, если после консервативного лечения стабильность сустава не соответствует требованиям физической активности. Стоит отметить, что операция дает наилучшие результаты на фоне хороших движений в коленном суставе и сильных мышц, что еще раз подчеркивает важность консервативного этапа лечения. В среднем операции по восстановлению передней крестообразной связки у неспортсменов делают через 6 месяцев после разрыва, но это не значит, что позже операцию делать не нужно. Бывает, что ее делают и через 5-7 лет после травмы. В принципе операция может быть выполнена на любом сроке после травмы, за исключением тех случаев, когда в коленном суставе на фоне разрыва передней крестообразной связки и последовавшей за ним нестабильности коленного сустава развился выраженный артроз.
Идеальный кандидат на операцию — это молодой подвижный человек с объективными (т.е. обнаруживаемыми врачом) и субъективными (ощущаемыми пациентом) признаками нестабильности, желающий заниматься спортом, где необходимы частые рывковые движения и прыжки. Напротив, для больных постарше, с имеющимся дегенеративными изменениями в суставе, не участвующих в соревнованиях и без жалоб на нестабильность сустава больше подходят консервативное лечение, лечебная физкультура.
Сшить разорвавшуюся переднюю крестообразную связку невозможно - для ее восстановления используются трансплантаты, т.е. другие сухожилия (аутотрансплантат из связки надколенника, аутотрансплантат из подколенных сухожилий, аллотрансплантаты) или синтетические протеы. Исключение, пожалуй, только одно - перелом Сегонда (отрыв межмыщелкового возвышения). В таком случае оторвавшийся вместе со связкой костный блок можно фиксировать на свое место.
Еще при первых попытках хирургического восстановления передней крестообразной связки было замечено, что простое сшивание не дает хороших результатов, да это часто и невозможно технически. Начались поиски оптимального способа реконструкции с помощью различных материалов: от искусственных до ауто- и аллотрансплантатов. Аутотрансплантаты - это связки или сухожилия, которые берутся у самого пациента из другого места (связка надколенника, сухожилия хамстринг-мышц и др.). Аллотрасплантаты - специально обработанные связки или сухожилия других людей.
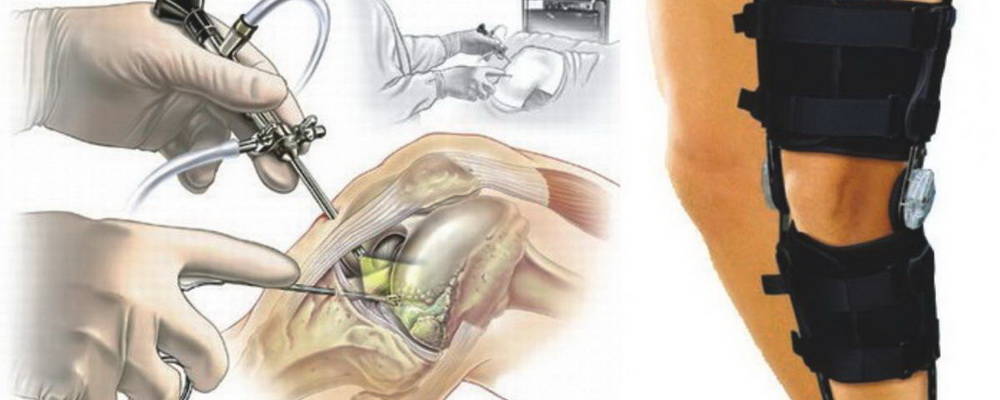
Операцию по восстановлению передней крестообразной связки называют "пластикой передней крестообразной связки" или "стабилизацией коленного сустава". Суть операции заключается в том, что разорвавшуюся связку убирают, а вместо нее ставят заменитель. Сейчас такие операции выполняются малотравматично благодаря артроскопии. Суть артроскопических операций заключается в том, что их выполняют без разрезов, а через маленькие проколы длинной по 1-2 сантиметра. Через один из проколов в сустав вводят артроскоп (оптическую часть видеокамеры), что позволяет осматривать коленный сустав изнутри. Во время операции хирург смотрит на монитор и видит все, что происходит в данный момент в суставе, с большим увеличением – от 40 до 60 раз. Через другой прокол вводят миниатюрные инструменты, которыми и выполняют операцию. Артроскопия позволяет выполнять тончайшие манипуляции на коленном суставе с минимальным повреждением окружающих структур и самого сустава (например, сшивание или удаление части менисков, пересадка хряща, реконструкция связок). Во время операции хирург смотрит на монитор и видит все, что происходит в данный момент в суставе, с большим увеличением – от 40 до 60 раз. Использование современных инструментов и высокочувствительной оптики позволяет выполнять тончайшие манипуляции на коленном суставе с минимальным повреждением окружающих структур и самого сустава (например, сшивание или удаление части менисков, пересадка хряща, реконструкция связок) – и все это через 2–3 небольших разреза.
Восстановленная передняя крестообразная связка в идеале должна по прочности, расположению и функции соответствовать неповрежденной. Проблема прочности решается за счет адекватного выбора материала для пластики, и первостепенным становится расположение трансплантата. Обычно его проводят через каналы в большеберцовой и бедренной костях таким образом, чтобы позиция трансплантата максимально точно соответствовала нормальной связке.
Для успешной реконструкции необходимо подобрать правильную степень натяжения трансплантата и прочно фиксировать его. Натяжение трансплантата определяет его функциональность: слабо натянутый трансплантат не обеспечивает стабильности коленного сустава, туго натянутый — может порваться или ограничить амплитуду движений в коленном суставе.
Реконструкция связкой надколенника. Эта связка соединяет надколенник с большеберцовой костью. Аутотрансплантат отсекают от большеберцовой кости и надколенника с костными фрагментами, таким образом получается связка с костными блоками на концах. В большеберцовой и бедренной костях просверливаются каналы, выходящие в полость коленного сустава. Внутренние отверстия этих каналов в суставе находятся в тех же самых местах, где находились места прикрепления передней крестообразной связки. Трансплантат связки проводится в полость сустава через канал большеберцовой кости. Концы трансплантата протеза фиксируются в костных каналах при помощи специальных металлических или биополимерных рассасывающихся винтов.
Титановый винт очень прочный, но он не рассасывается, что при возможных последующих операциях будет создавать технические трудности. В целом у молодых пациентов мы считаем более предпочтительными рассасывающиеся винты. Иногда такой трансплантат называют BTB-трансплантатом от английской аббревиатуры BTB: bone-tendon-bone (кость-сухожилие-кость). Именно эти костные блоки трансплантата фиксируются в каналах бедренной и большеберцовой кости винтами. Такая фиксация имеет важное преимущество: костный блок трансплантата быстрее срастается со стенками канала - за 2—3 недели, что значительно меньше срока прочного прирастания сухожилия к кости, что требуется, например, у трансплантата из подколенных сухожилий. Края разрезанной связки надколенника, откуда был взят трансплантат, зашиваются.

Аутотрансплантат из подколенных сухожилий. Иногда этот трансплантат называют еще хамстринг-трансплантатом. В качестве материала для пересадки используется сухожилие полусухожильной мышцы бедра, которое забирают специальным инструментом (стриппером) через разрез длинной 3-4 сантиметра.
После забора сухожилия полусухожильной мышцы его складывают пополам, прошивают и, точно также как и при описанном выше BTB-трансплантате, просверливают каналы в бедренной и большеберцовой костях, через которые проводят новую связку, натягивают и фиксируют ее. Иногда для пластики забирают не одно сухожилие, а два (из полусухожильной, нежной или полуперепончатой мышц). Вариантов фиксации такого трансплантата больше, чем BTB - скобы, пуговицы, пины, винты и т.д.
Среди травматологов до сих пор не существует единого мнения о том, какой аутотрансплантат лучше. Реконструкция аутотрансплантатом из связки надколенника травматичнее и восстановление после такой операции протекает сложнее из-за травмирования данной связки. Но зато считается, что такая операция надежнее, костные блоки трансплантата быстрее срастаются со стенками каналов, колено более стабильно, лучше выдерживает нагрузки. Хотя если хирург хорошо освоил технику выполнения операции по реконструкции из подколенных сухожилий, получаются сравнимые результаты. При второй методике операции (из сухожилия полусухожильной мышцы) получается меньше разрезов и в будущем будет практически незаметно, что была операция на колене. При первой методике (из связки надколенника) об операции будет напоминать 5-сантиметровый рубец на месте разреза, через который забирали часть связки надколенника. Но и он часто малозаметен.
Аллотрансплантаты - это ткани, полученные от донора. После смерти человека передняя крестообразная связка или другая связка забирается и отсылается в банк тканей. Там она проверяется на все инфекции, стерилизуется и замораживается. Когда необходима операция врач отправляет запрос в банк тканей и получает нужный аллотрансплантат. Источником аллотрансплантата могут быть связка надколенника, подколенные сухожилия или ахиллово сухожилие. Преимущество этого метода заключается в том, что хирургу не приходится вырезать трансплантат из организма пациента, нарушая его нормальные связки или сухожилия. Такая операция длится меньше, т.к. не тратится время на выделение трансплантата. У аллотрансплантатов существует риск неприживления. В нашей стране такие операции практически не выполняются.
Для лучшего восстановления двухпучковой структуры передней крестообразной связки существуют и методики двухпучковой реконструкции, когда устанавливаются два трансплантата или один, состоящий из двух пучков.
Осложнения
Вероятность успеха при реконструкции передней крестообразной связки очень высока, тем не менее осложнения все же возможны. Одно из наиболее частых — ограничение подвижности коленного сустава (контрактура). Для профилактики сустав полностью разгибают сразу после операции и поддерживают в разогнутом состоянии. Как можно раньше начинают упражнения, увеличивающие амплитуду движений, стараясь достигнуть 90° сгибания за неделю. Кроме того, важно сохранить подвижность надколенника, чтобы по возможности уменьшить рубцевание связок, соединяющих его с бедренной костью. Другое возможное осложнение — боль в переднем отделе коленного сустава (пателло-феморальный артроз), которая возможна после забора BTB-трансплантата. Также после забора BTB-трансплантата бывают редкие переломы надколенника или разрывы его связки, откуда забирался трансплантат.
Кроме того операция может быть неуспешной -трансплантат может порваться или от может вырваться из костных каналов. В таком случае приходится делать еще одну операцию, ревизионную. Для предотвращения этого осложнения важно тщательно выбирать места проведения костных каналов и жестко фиксировать трансплантат, а сам пациент должен четко соблюдать все рекомендации в послеоперационном периоде, во время реабилитации. В литературе описаны единичные случаи компартмент синдрома после пластики передней крестообразной связки.
Прогноз
Цель операции по пластике восстановления передней крестообразной связки — как можно быстрее вернуть больного к желаемому уровню физической активности и избежать осложнений, к которым в первую очередь относится артроз. Совершенствование хирургической техники и методов реабилитации привело к тому, что более 90% больных продолжают заниматься спортом и полностью удовлетворены результатами лечения. Средний срок реабилитации составляет 4—6 месяцев, но некоторые профессиональные спортсмены с успехом приступают к соревнованиям и через 3 мес. Критерии допуска к спортивным занятиям могут отличаться, но всегда ориентируются в той или иной мере на результаты функциональных проб, ощущения больного и данные осмотра. Наиболее общепринятые критерии следующие: восстановление амплитуды движений, увеличение смещаемости голени по данным гониометрии не более чем на 2—3 мм по сравнению со здоровой ногой, сила четырехглавой мышцы не менее 85% от нормы, восстановление силы задней группы мышц бедра, все функциональные показатели составляют не менее 85% нормы.
Программа послеоперационной реабилитации после пластики передней крестообразной связки сухожилиями подколенных мышц
Те же упражнения, что и в IV фазе, но с большей интенсивностью. Если для реабилитации доступен аппарат Biodex, то изокинетические упражнения на нем начинают выполнять со средней скоростью (180-240 градусов в секунду): разгибание (90-30 градусов) и сгибание (0-90 градусов)
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Читайте также:


