Что такое дисплазия голосовых связок
Кератоз нередко сочетается с дисплазией различной степени выраженности. Известно, что в этой анатомической области дисплазия может предшествовать карциноме in situ и инвазивному раку. Вместе с тем установлен факт обратного развития и исчезновения дисплазии приустранении вызвавших ее причин, например при прекращении курения. При легкой, умеренной и тяжелой степени дисплазии инвазивный рак развивается у 2; 13; 23 % больных соответственно.
Под микроскопом легкая степень дисплазии характеризуется увеличением количества ядер в базальном слое эпителия и небольшим полиморфизмом эпителиоцитов. Умеренная степень дисплазии документируется наличием у клеток эпителия более крупных ядер неправильной формы, с глыбчатым и неравномерно распределенным хроматином, ядрышками неправильной формы. Количество фигур митоза в базальном слое эпителия резко увеличено. Тяжелая степень (син. карцинома in situ) дисплазии отличается атипией и полиморфизмом клеток во всей толще эпителиального пласта, наличием дискератоза и фигур атипичного (патологического) митоза в поверхностных слоях эпителия,
Инвазивный плоскоклеточный рак в типичной форме распознается легко. Он встречается как в гортани, трахее, так и в носоглотке. Рак гортани составляет 1—5 % от находок всех ежегодно диагностируемых злокачественных новообразований (это 3—8 случаев на каждые 100 000 человек). Мужчины болеют в 8 раз чаще женщин, при этом пик заболеваемости приходится на возраст 60—70 лет. В последние годы отмечено увеличение заболеваемости у женщин. Изредка такой рак встречается в молодом возрасте и связан с малигнизацией папилломы. Факторами риска являются курение, особенно сигарет без фильтра, и употребление алкоголя. Вероятность возникновения карциномы гортани у курильщиков в 6—39 раз больше, чем у некурящих. Некоторые исследователи обнаружили связь рака гортани с профессиональными вредностями. Как правило, 67 % случаев рака гортани относятся к голосовой щели (причем 95 % из них возникают на истинных голосовых связках), 31 % опухолей возникают выше голосовой шел и, 2 % — под голосовой щелью.

Плоскоклеточный рак гортани.
Рак голосовых связок распознается рано в связи с изменением тембра голоса. Он растет медленно и имеет благоприятный прогноз. Рак истинных голосовых связок, благодаря быстро появляющейся осиплости, как правило, дает возможность не только визуально, но и гистологически оценить форму роста, степень дифференцировки опухоли и глубину ее инвазии. Что касается рака надсвязочного отдела гортани, то он, напротив, протекает агрессивно, быстро распространяясь на соседние участки гортани и прилежащие ткани. Среди опухолей надсвязочного отдела бывают и такие, которые поражают надгортанные, черпалонадгортанные складки, ложные голосовые связки и желудочки. При них, наряду с изменением голоса, появляются симптомы затруднения глотания и «ощущения инородной массы в горле. По мере роста эти опухоли способны распространяться на грушевидный синус и основание языка. Рак надсвязочной области редко имеет тенденцию расти вниз и поражать истинные голосовые связки. Относительно крайне редкого рака подсвязочной зоны следует сказать, что, ввиду отсутствия вовлечения в процесс голосовых связок, он распознается поздно. По мере роста такой опухоли возникают симптомы поражения дыхательных путей со стридором и удушьем. Эти симптомы быстро прогрессируют и требуют срочной трахеотомии.
Характер роста и метастазирования рака гортани определяется ее особенностями. Рак голосовых связок обычно диагностируется на доинвазивной стадии. Из-за малого количества лимфатических узлов в связках он крайне редко сопровождается метастазами. Иадсеязонныи рак к моменту обнаружения почти в половине случаев дает метастазы. Подсвязочный рак нередко проникает за эластический каркас гортани и поражает шейные и трахеальные лимфатические узлы. Кроме того, такая опухоль часто прорастает в щитовидную железу.
При локализации в носоглотке плоскоклеточный рак, чаше всего, возникает в области ямки Розенмюллера, реже в зоне глоточной миндалины. При этом отмечаются потеря слуха, носовые кровотечения, головные боли, невралгия. Характерны рост опухоли по евстахиевой трубе и врастание ее в среднее ухо. Кроме того, такой рак способен распространяться по лимфатическим путям и периневральным тканям с разрушением клиновидной кости и прорастанием опухоли в полость черепа. Обширная инвазия и метастазирование свидетельствуют о высокой злокачественности опухоли, наиболее характерной для лимфоэпителиом.
Под микроскопом при высокодифференцированном типе рака (син. эпидермоидный рак), как и аналоге других локализаций, хорошо выражена вертикальная анизоморфность эпителиоцитов в пластах раковой паренхимы, имеются признаки ороговения, в том числе раковые жемчужины. Высокая гистологическая дифференцировка опухоли не исключает ни атипии, ни полиморфизма отдельных раковых клеток, которые могут превращаться в одноядерные гиперхромные гигантские элементы. Приумеренной гистологической дифференцировке раковые клетки обладают более выраженным полиморфизмом, но вертикальная анизоморфность в пластах малигнизированного эпителия менее заметна. Плоскоклеточная дифференцировка подтверждается наличием незначительного пара- и дискератоза. Отмечается также более высокая митотическая активность. Низкодифференцированный рак состоит из мелких гнезд опухолевых клеток, в которых осталось мало сходства с плоскоклеточным эпителием. Однако эпидермоидную дифференцировку все же удается обнаружить в некоторых очажках со слабо выраженной вертикальной анизоморфностью и паракератозом. Для такого рака характерны также очаги некроза, сильно выраженная воспалительная инфильтрация и многочисленные, иногда патологические фигуры митоза. Низкодифференцированный рак (син.: лимфоэпителиома, лимфоэпителиальный рак) особенно характерен для носоглотки. Его паренхима не имеет каких-либо специфических черт строения, а строма обладает признаками лесмопластики и инфильтрирована лимфоцитами, плазматическими клетками, эозинофилами. Выделяют два типа такого рака: тип Рего и тип Шминке. Для них характерно особое состояние стромы, характеризующееся своеобразной трансформацией с атипией плазматических и ретикулярных клеток. Встречаются многоядерные гигантские клетки.
Доброкачественные и предраковые заболевания гортани
- Национальная ассоциация оториноларингологов
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- 6. Дополнительная информация, влияющая на течение и исход заболевания
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
Ключевые слова
- гортань
- хроническое заболевание
- доброкачественное образование
- предраковые новообразования
- хронический гиперпластический ларингит
- дискератозы
- папилломатоз гортани
Список сокращений
ВОЗ – Всемирная организация здравоохранения
ЛИН – ларингеальная интраэпителиальная неоплазия
NBI эндоскопия - narrowbandimaging (узкоспектральная эндоскопия)
МРТ – магнитно – резонансная томография
КТ – компьютерная томография
NdYag лазер - твердотельный неодимовыйлазер, в качестве активной среды используется алюмо-иттриевый гранат
KTP лазеры - твердотельный лазер, калий-титанил-фосфатный лазер
PDL - PulseDyeLaser - лазер на красителях
СО2 лазер – газовый (углекислотный) лазер
Термины и определения
Хроническое заболевание гортани - хроническое воспалительное заболевание слизистой оболочки и подслизистого слоя гортани
Доброкачественные заболевания гортани - любое объемное образование в гортани, не имеющее свойства озлокачествления.
1. Краткая информация
1.1 Определение
Доброкачественные заболевания гортани по определению Hollinger (1951) - это любое объемное образование в гортани, не имеющее свойства озлокачествления.
В гортани сравнительно часто встречаются доброкачественные новообразования различного гистологического строения, что в известной степени объясняется постоянным его механическим раздражением, связанным с функцией этого органа. Доброкачественные новообразования гортани нередко приводят к нарушениям фонаторной и дыхательной функций. [1]
Предраковое заболевание, предраковое состояние или предрак гортани – понятие собирательное, так как оно включает несколько нозологических форм.
Изучение предракового состояния заслуживает большого внимания, оставаясь чрезвычайно важной проблемой в оториноларингологии. Своевременное выявление предракового процесса может, в известной степени, предрешать развитие злокачественного образования и, в некоторой степени объясняет причины, условия возникновения и роста опухоли гортани
В вопросах терминологии предопухолевых заболеваний гортани наблюдаются определенные сложности. Вопросы малигнизации предраковых заболеваний гортани и диагностика раннего рака гортани еще не решены. По данным О.В. Черемисиной и Е.Л. Чайнозова диагностические ошибки на догоспитальном уровне продолжают составлять 30-35% случаев, а у госпитализированных пациентов 22,4-35%. Рак insitu выявляется только 2.3-6% случаев, 1 стадия процесса- 23,9%, а 3-4 стадии заболевания составляют 55-60% от первично выявленных опухолей гортани. Ошибочная диагностическая тактика приводит к длительному (от 2 до 8 мес.) неадекватному ведению больных с предраком и ранним раком гортани [7].
1.2 Этиология и патогенез
Среди наиболее частых причин хронического ларингита необходимо выделить длительные голосовые нагрузки, неправильное пользование голосом, фаринголарингеальный рефлюкс, профессиональные вредности, вредные привычки, хронические заболевания легких и инфекционные факторы [9].
В результате продолжительного воздействия приведенных выше факторов нарушается трофика тканей, изменяется их реактивность, развивается дистрофический процесс. В зависимости от глубины этого процесса хронический ларингит подразделяют на катаральный, гиперпластический (гипертрофический) и атрофический.
У больных катаральным ларингитом на первый план выступают расстройства местного кровообращения и изменения со стороны покровного эпителия, который на отдельных участках может метаплазироваться из цилиндрического в плоский, разрыхляется и облущивается. В подэпителиальном слое обнаруживают круглоклеточную инфильтрацию.
Морфологическая сущность гиперпластического ларингита характеризуется разрастанием соединительной ткани в собственном слое слизистой оболочки за счет появления экссудата, что обусловливает утолщение мягких тканей.
Хронический гиперпластический ларингит может быть диффузным и ограниченным. При ограниченном гиперпластическом ларингите различают ограниченные гиперплазии в области голосовых и предцверных складок, гортанных желудочков, меж- черпаловидного пространства.
У больных атрофическим ларингитом наблюдают более глубокие изменения, которые проявляются гиалинизацией соединительной ткани преимущественно в стенках вен и капилляров. В железах также наблюдаются патологические процессы вплоть до жирового перерождения и распада. Нередко выводные протоки слизистых желез сдавливаются гиперплазированной соединительной тканью.
1.3 Эпидемиология
Хронические воспалительные процессы в гортани составляют 8,4 % всех заболеваний JIOP-органов. При этом доброкачественные новообразования гортани встречаются в 55-70% случаев среди всех продуктивных процессов верхних дыхательных путей, а при отсутствии своевременного лечения в 3-8% могут озлокачествляться. Из всех доброкачественных новообразований гортани, по данным различных авторов, полипы составляют 39-68%, папилломы - 24-59%, отек Реинке? 5,5%, кисты 5%, неспецифические гранулемы 3%. [8, 10]
1.4 Кодирование по МКБ 10
J37.0 - Хронический ларингит
J37.1 - Хронический ларинготрахеит
J38.0- Паралич голосовых складок и гортани
J38.1- Полип голосовой складки и гортани
D14.1- Доброкачественное новообразование гортани
D14.2- Доброкачественное новообразования трахеи
1.5 Классификация
Важно различать доброкачественные заболевания гортани и опухолеподобные заболевания гортани.
К первым относятся:
- Эпителиальные опухоли (аденомы, аденолимфомы);
- Соединительнотканные опухоли (фиброма, ангиома, хондрома, липома, фибропапиллома);
- Неврогенные опухоли (невринома и нейрофиброма);
- Миогенныеопухоли.
Ко второй группе наиболее часто относят:
- Голосовые узелки и полипы (встречается менее чем у 1% населения, соотношение мужчин и женщин 2:1);
- Отек Рейнке (2,5-3,0% от всех доброкачественных заболеваний гортани);
- Амилоидоз гортани (встречается крайне редко, менее 1% от всех доброкачественных заболеваний гортани);
- Кисты и гранулемы (контактные и интубационные).
По классификации ВОЗ от 2003г предраковые заболевая гортани делятся на две большие группы: облигатный и факультативный предрак.
Облигатные предраковые заболевания гортани – это заболевания, с течением времени обязательно переходящие в злокачественное заболевание гортани. К ним относятся: хронический гиперпластический ларингит, дискератозы (лейкоплакия, лейкокератоз, пахидермия и так далее), папилломатоз гортани (в зависимости от типа вируса).
Факультативные предраковые заболевания гортани – заболевания, малигнизация которых возможна, но не является обязательной. К ним относятся: гранулема, рубцовые изменения гортани.Особое внимание следует обратить на случаи, когда заболевание сопровождается дисплазией слизистой оболочки (то есть цитологическими и структурными изменениями эпителия). В настоящее время имеется три наиболее широко применяемые классификации изменений многослойного плоского эпителия гортани (Таблица № 1).
Таблица № 1 Классификация изменений многослойного плоского эпителия гортани
Классификация ВОЗ (2005)
Ларингеальнаяинтраэпителиальная неоплазия плоскоклеточного эпителия (ЛИН) Париж, 2005
Люблянская классификация плоскоклеточных иинтраэпителиальных нарушений
Голосовые связки представляют собой 2 складки слизистой оболочки гортани, которые визуализируются в ее полости между черпаловидным и щитовидным хрящом. Они состоят из мышцы и непосредственно связок.
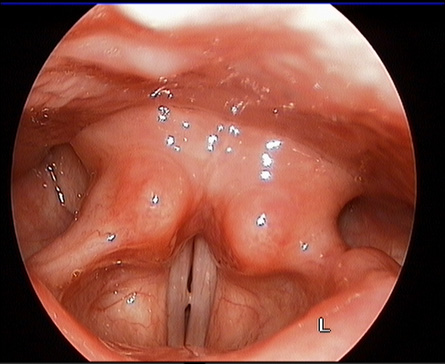
Болезни голосовых складок
Как и любой другой орган, голосовые складки подвержены различным заболеваниям. Наиболее частыми являются инфекционные процессы и опухолевидные. Последние можно разделить на:
- доброкачественные;
- злокачественные.
Новообразования любого происхождения такой локализации требуют ранней диагностики и своевременной терапии из-за нарушения речевой функции и возможности формирования онкологического процесса.
Относятся к очень распространенным доброкачественным новообразованиям, которые могут развиваться на слизистой оболочке голосовых складок. Часто являются профзаболеванием у лиц речевых профессий (учителя, певцы).
К формированию фибром также склонны мужчины 40–50 лет. Причиной является длительное напряжение голоса.
Фиброма чаще всего представлена одиночным образованием на свободном крае складки или ее поверхности.
Она может иметь тонкую ножку или сформироваться на широком основании. Фиброма чаще всего имеет размеры от пары миллиметров до сантиметра. Узлы фибром растут достаточно медленно. Если образование имеет тонкую длинную ножку, то во время разговора оно может приходить в движение и нарушать речевую функцию, приводить к возникновению кашля, иногда даже затруднять дыхание.
Полипы также возникают в результате перенапряжения голоса. Однако есть данные о том, что в некоторых случаях причиной формирования полипов может стать длительное курение или вдыхание загрязненного воздуха. Они имеют соединительнотканное происхождение, но в отличие от фибромы, имеют более бледную окраску.
Чаще всего полипы имеют одностороннюю локализацию, но возможно возникновение и парных образований.
Полипы всегда располагаются ножке и выглядят как узелки на голосовых связках, располагающихся группами.
Рак голосовых связок является одним из вариантов злокачественных опухолей, локализующихся в гортани. Преимущественно возникает в возрасте от 45 до 70 лет, но может встречаться и в других возрастных категориях.
Для рака голосовых связок характерно относительно благоприятное течение.
Онкологический процесс в области средней трети складок растет довольно медленно и поздно дает метастазы.
Основные симптомы
Клиническая картина как доброкачественных (полипы, фибромы), так и злокачественных новообразований такой локализации очень сходна, поэтому правильная дифференциальная диагностика имеет очень важную роль.
На ранних этапах заболевания симптомы могут отсутствовать и больные приходят к врачам тогда, когда опухолевидное образование достигает значительных размеров и начинает причинять дискомфорт.
Являются самым ранним симптомом. Больные могут жаловаться на то, что им что-то мешает в горле и пытаться избавиться от этого. Состояние может сопровождаться попёрхиванием, болезненностью во время глотания, кашлем.
Очень часто на этом этапе больные приходят к терапевту и могут долго получать лечение из-за инфекционных заболеваний верхних дыхательных путей.
При злокачественном процессе в область складок опухоль может распространяться из гортани. В таких случаях первым симптомом будет нарушение глотания, к которому постепенно присоединяется охриплость.
Возникновение безболезненной охриплости — самый распространенный симптом опухолевых болезней голосовых складок. Причиной становится неравномерность вибрации из-за наличия образований на их поверхности или в области свободного края. Характрны такие проявления:
- Охриплость, имеющая стойкий характер, часто является единственным признаком рака голосовых связок.
- Постепенно она переходит в афонию (исчезновение звучности голоса при сохранении шепотной речи).
Для полипов и фибром больше характерна прерывистость голоса, особенно если образование прикрепляется к поверхности складок при помощи тонкой ножки.
Клиническая картина может включать кровоточивость и неприятный запах. Чаще всего это грозные признаки, которые свидетельствуют о тяжести и злокачественности процесса. Это признак поздних стадий, для которых характерно изъязвление и метастазирование. К счастью, большая часть пациентов обращаются к специалистам клиник до появления подобных симптомов.
Лечение любых опухолевых образований, которые развиваются на голосовых складках, может быть только оперативным.
В связи с возможностью развития злокачественного процесса заниматься самолечением недопустимо. Если вышеуказанные симптомы не исчезают в течение двух или трех недель следует незамедлительно обратиться за консультацией к врачу.
Существуют предраковые заболевания гортани.
В группе этих заболеваний выделяют:
облигатные (с высокой частотой озлокачествления),
факультативные (с малой частотой озлокачествления).
К облигатным предраковым заболеваниям относятся: дискератозы гортани (лейкоплакия, лейкокератоз), пахидермия, папиллома у взрослых. Данными заболеваниями страдают чаще мужчины в возрасте старше около 40 лет.
К факультативным предраковым заболеваниям относятся: контактная фиброма, рубцовый процесс после хронических специфических инфекций гортани (туберкулез, сифилис, склерома) и ожогов гортани.
Лейкоплакия при осмотре имеет вид ограниченного пятна белесоватого цвета, размером от 2 до10 мм. Они практически не возвышаются над поверхностью слизистой оболочки. Эти образования чаще бывают одиночными, хотя изредка бывают и множественными.
Лейкокератоз – это ороговение эпителия слизистой оболочки. Поражение при лейкокератозе имеет вид бляшки серовато-белого цвета. Поверхность его неровная, ворсинчатая. Проявления этих заболеваний гортани весьма скудны. Больные отмечают першение, сухость и легкое жжение в горле, покашливание, периодическую охриплость. Все больные, как правило, - хронические курильщики. Указанные ощущения они относят к последствиям курения, и только постоянство этих симптомов заставляет их обратиться к врачу.
Пахидермия – это эпидермоидные наросты, располагающиеся вблизи голосовых отростков черпаловидных хрящей или в межчерпаловидной области (так называемые мозоли гортани). По своему внешнему виду – это образование бляшковидной или складчатой формы. Окраска ее разнообразна: от бледно-сероватой до желтой и розоватой. Пахидермии бывают одиночными или множественными, различными по величине и протяженности. Как правило, пахидермия слизистой оболочки развивается на фоне воспалительного процесса. Жалобы пациентов при пахидермии более определенны, все они в той или иной степени страдают охриплостью.
Папилломы гортани имеют вид сосочкового разрастания, с различной степенью ороговения и склонностью к рецидивированию после их удаления. Проявления папиллом зависят, прежде всего, от их локализации. При локализации в области голосовой щели появляется охриплость, продолжительное изменение голоса, иногда голос вообще пропадает. При развитии папиллом в надскладочном отделе больные отмечают ощущение инородного тела. Поражение, локализующееся под голосовыми складками, вызывает легкое першение, щекотание и покашливание, в дальнейшем могут наблюдаться затруднения при дыхании. Предложено много способов лечения папиллом. В настоящее время эффективными являются эндоларингеальное удаление опухоли.
При метастазировании рака гортани метастазы чаще всего сперва попадают в лимфоузлы в области шеи. Такие метастазы называются регионарными. Кроме того, метастазы могут образоваться в корне языка, других частях гортани, глотки и шеи, легких и в других органах. Метастатические опухоли обычно состоят из той же опухоли, что и первичная опухоль в гортани. Например, если при опухоли гортани образуется метастаз в легких, то эта опухоль называется не рак легких, а метастатическая опухоль гортани
ДИАГНОСТИКА РАКА ГОРТАНИ
Прежде всего, диагностика рака гортани заключается в опросе врачом пациента, сборе его жалоб и анамнеза. Это означает, что врач собирает информацию о прошлых болезнях пациента, возможных факторах риска, то есть уточняет, курит ли он, употребляет ли алкоголь, а также уточняет характер работы и профессии пациента.
Далее врач проводит осмотр пациента. Вначале проводится обычный физикальный осмотр, который проводит любой врач при любом заболевании. Для этого он осматривает шею пациента, проверяет щитовидную железу, а также проверяет увеличенные лимфатические узлы и любые припухлости на шее. Кроме того, врач осматривает горло пациента с помощью шпателя. Далее врач проводит ларингоскопию. Ларингоскопия может быть как непрямой, так и прямой.
Непрямая ларингоскопия заключается в том, что для осмотра гортани врач вводит в горло пациента маленькое круглое зеркальце на длинной ручке. При этом шпателем отодвигается язык. Для устранения рвотного рефлекса перед этой процедурой врач опрыскивает горло пациента анестетиком.
Прямая ларингоскопия производится с помощью тонкого гибкого ларингоскопа. Этот метод также называется фиброларингоскопия. При этом ларингоскоп вводится в гортань через носовой ход. Перед этим носовая полость опрыскивается анестетиком. С помощью фиброларингоскопа врач может осмотреть стенки гортани, голосовые связки.
Биопсия – это основной метод диагностики всех опухолей. Он заключается во взятии маленького кусочка ткани опухоли и дальнейшее его гистологическое исследование под микроскопом. Биопсия позволяет уточнить характер опухоли и ее строение. Она проводится во время ларингоскопии. Для ее проведения также используется местная анестезия в виде опрыскивания раствором анестетика либо может применяться общее обезболивание. Вид биопсии, обезболивания, а также длительность проводимой процедуры и ее возможные осложнения Вы можете обсудить с врачом
30.Травмы гортани. Клиника, диагностика, первая помощь.
Травмы гортани и трахеи в зависимости от повреждающего фактора могут быть механическими, термическими, лучевыми и химическими.
Травмы гортани и трахеи в мирное время встречаются сравнительно редко. Они делятся на открытые и закрытые.
Открытые травмы или ранения гортани и трахеи, как правило, носят комбинированный характер: повреждаются не только собственно гортань, но и органы шеи, лица, грудной клетки. Различают резаные, колотые и огнестрельные ранения. Резаные раны возникают вследствие нанесения повреждения различными режущими орудиями. Чаще всего их наносят ножом или бритвой с целью убийства или самоубийства (суицид). По уровню расположения разреза различают:
1) раны, находящиеся под подъязычной костью, когда разрезается щитоподъязычная мембрана;
2) ранения подголосовой области.
В первом случае вследствие сокращения перерезанных мышц шеи рана, как правило, широко зияет, благодаря чему можно осмотреть через нее гортань и часть глотки. Надгортанник при таких ранениях всегда отходит кверху, дыхание и голос сохраняются, но речь при зияющей ране отсутствует, так как наступает разобщение гортани от артикуляционного аппарата. Если в таком случае сдвинуть края раны, закрыв тем самым ее просвет, речь восстанавливается. При проглатывании пищи она выходит наружу через рану.
При расположении раны в подголосовой области, когда травмируется коническая связка и кольца трахеи, ведущим симптомом является затрудненное дыхание.
Клиника.Общее состояние больного в значительной мере нарушается. Кровяное давление падает, пульс учащается, повышается температура тела. При ранении щитовидной железы наступает значительное кровотечение. Сознание в зависимости от степени и характера травмы может быть сохранено или спутано. При ранении сонных артерий смерть наступает сразу. Однако сонные артерии при суицидных ранениях пересекаются редко; самоубийцы сильно запрокидывают голову кзади, выпячивая шею, артерии при этом смещаются кзади и не повреждаются.
Диагностикане представляет затруднений. Необходимо определить уровень расположения раны. Осмотр через рану и зондирование позволяет определить состояние хрящевого скелета гортани, наличие отека, кровоизлияний.
Лечениехирургическое, включает остановку кровотечения, обеспечение адекватного дыхания, восполнение кровопотери и первичную обработку раны. Особое внимание следует обращать на дыхательную функцию. Как правило, производится трахеостомия (желательно нижняя).
Если рана расположена в области щитоподъязычной мембраны, следует послойно ушить рану с обязательным подшиванием гортани к подъязычной кости хромированным кетгутом. Перед зашиванием раны необходимо самым тщательным образом остановить кровотечение путем перевязки сосудов. Чтобы уменьшить натяжение и обеспечить сближение краев раны, голову больного во время накладывания швов наклоняют кпереди. При повреждении и деформации стенок гортани производят ее возможное ушивание, формирование ларингостомы и введение Т-образной трубки. Питание больного с целью предохранения от инфицирования обеспечивается с помощью желудочного зонда, вводимого через нос или рот. Одновременно назначается противовоспалительное и общеукрепляющее лечение, включающее введение массивных доз антибиотиков, антигистаминных средств, дезинтоксикационных препаратов, гемостатиков, противошоковую терапию.
Огнестрельные повреждения гортани и трахеи редко бывают изолированными. Чаще они комбинируются с повреждениями глотки, пищевода, щитовидной железы, сосудов и нервов шеи, позвоночника, спинного и головного мозга.
Огнестрельные ранения гортани и трахеи делятся на сквозные, слепые, касательные (тангенциальные).
При сквозном ранении имеется два отверстия - входное и выходное. Необходимо учитывать, что входное отверстие редко совпадает с ходом раневого канала, местом повреждения гортани и выходным отверстием, так как кожа и ткани на шее легко смещаются.
При слепых ранениях осколок или пуля застревают в гортани или в мягких тканях шеи. Попадая в полые органы - гортань, трахею, пищевод - они могут быть проглочены, выплюнуты или аспирированы в бронх.
При касательных (тангенциальных) ранениях поражаются мягкие ткани шеи, не нарушая целостности слизистой оболочки гортани, трахеи, пищевода.
Клиниказависит от глубины, степени, вида и поступательной силы ранящего снаряда. Тяжесть ранения может не соответствовать величине и силе ранящего снаряда, так как сопутствующая контузия органа, нарушение целостности скелета, гематома и отек внутренней выстилки усугубляют состояние больного.
Раненые пребывают часто в бессознательном состоянии, нередко наблюдается шок, так как травмируются блуждающий и симпатический нервы и, кроме того, при ранении крупных сосудов возникает большая кровопотеря. Наблюдается почти постоянный симптом - затруднение дыхания вследствие повреждения и сдавления дыхательных путей отеком и гематомой. Эмфизема возникает в тех случаях, когда раневое отверстие небольших размеров и быстро слипается. Глотание всегда нарушено и сопровождается сильной болью, пища, попадая в дыхательные пути, способствует возникновению кашля и развитию воспалительного осложнения в легком.
Диагностикаосновывается на данных анамнеза и осмотра. Шейная рана большей частью бывает широкой, с разорванными краями, со значительной потерей тканей и наличием инородных тел -
металлических осколков, кусочков тканей, частичек пороха в ране и др. При ранении на близком расстоянии края раны обожжены, вокруг нее имеется кровоизлияние. У некоторых раненых определяется эмфизема мягких тканей, которая свидетельствует о проникновении ранения в полость гортани или трахеи. Об этом же может свидетельствовать и кровохаркание.
Ларингоскопия (прямая и непрямая) у раненого часто практически невыполнима из-за резкой болезненности, невозможности открывания рта, переломах челюсти, подъязычной кости и т.д. В последующие дни при ларингоскопии необходимо определить состояние области преддверия гортани, голосовой щели и подголосового пространства. Выявляют гематомы, разрывы слизистой оболочки, повреждения хрящей гортани, ширину голосовой щели.
Информативны в диагностике рентгенологический метод исследования, данные компьютерной томографии, с помощью которых можно определить состояние скелета гортани, трахеи, наличие и локализацию инородных тел.
Лечениепри огнестрельных ранениях включает две группы мероприятий:
1) восстановление дыхания, остановку кровотечения, первичную обработку раны, борьбу с шоком;
2) проведение противовоспалительной, десенсибилизирующей, общеукрепляющей терапии, противостолбнячной (возможно и другие) прививки.
Для восстановления дыхания и профилактики дальнейшего нарушения дыхательной функции, как правило, производится трахеотомия с формированием трахеостомы.
Кровотечение останавливают наложением лигатур на сосуды в ране, а при повреждении крупных сосудов производится перевязка наружной сонной артерии.
Борьба с болевым шоком предусматривает введение наркотических анальгетиков, проведение трансфузионной терапии, переливание одногруппной крови; сердечные средства.
Первичная хирургическая обработка раны, помимо остановки кровотечения, включает щадящее иссечение размозженных мягких тканей, удаление инородных тел. При обширном повреждении гортани следует сформировать ларингостому с введением Т-образной трубки. После экстренных мероприятий необходимо ввести по схеме
противостолбнячную сыворотку (если ранее перед операцией сыворотка не вводилась).
Вторая группа мероприятий включает назначение антибиотиков широкого спектра действия, антигистаминных препаратов, дегидратационную и кортикостероидную терапии. Питание больных производится через носопищеводный зонд. При введении зонда следует остерегаться попадания его в дыхательные пути, что определяется по возникновению кашля, затруднению дыхания.
Закрытые травмы гортани и трахеи возникают при попадании различных инородных тел в полость гортани и подголосовое пространство. Нередко слизистая оболочка гортани травмируется ларингоскопом или интубационной трубкой при даче наркоза. На месте повреждения обнаруживается ссадина, кровоизлияние, нарушение целостности слизистой оболочки. Иногда на месте ранения и вокруг него появляется отек, который может распространяться, и тогда он представляет угрозу для жизни. При попадании инфекции на месте ранения может появиться гнойный инфильтрат, не исключается возможность развития флегмоны и хондроперихондрита гортани.
При длительном (более 3 дней) или грубом воздействии интубационной трубки на слизистую оболочку в ряде случаев образуется так называемая интубационная гранулема. Наиболее частым местом расположения ее бывает свободный край голосовой складки, так как в этом месте трубка наиболее интимно контактирует со слизистой оболочкой.
Клиника.При закрытой травме слизистой оболочки гортани и трахеи инородным телом возникает резкая боль, усиливающаяся при глотании, и кашель. Вокруг раны развиваются отек и инфильтрация тканей, которая может приводить к затруднению дыхания. Из-за резких болевых ощущений больной не может проглотить слюну, принимать пищу. Присоединение вторичной инфекции характеризуется появлением болезненности при пальпации шеи, усилением кашля и болей при глотании, повышением температуры тела. При наружной тупой травме отмечаются припухлость мягких тканей гортани снаружи и отек слизистой оболочки чаще в ее вестибулярном отделе.
Диагностикаскладывается из анамнеза и объективных методов исследования. При ларингоскопическом осмотре можно увидеть отек, гематому, инфильтрат или абсцесс в месте травмы. В грушевидном синусе или валлекуле на стороне поражения может скапливать-
Лечение.Тактика ведения больного зависит от данных осмотра больного, характера и площади повреждения слизистой оболочки, состояние просвета дыхательных путей, ширины голосовой щели и др. При наличии абсцесса необходимо произвести его вскрытие гортанным (скрытым) скальпелем, после предварительной аппликационной анестезии. При выраженных нарушениях дыхания (стеноз II-III степени) необходима экстренная трахеостомия.
При отечных формах для ликвидации стеноза назначают медикаментозное дестенозирование (кортикостероидные, антигистаминные, дегидратационные препараты).
Во всех случаях закрытых травм гортани, протекающих на фоне вторичной инфекции, необходима антибактериальная терапия, антигистаминные и дезинтоксикационные средства
Последнее изменение этой страницы: 2016-08-15; Нарушение авторского права страницы
Читайте также:


