Классификация остеохондроза классификация а и осна
Остеохондроз - это дегенеративно-дистрофическое заболевание межпозвоночных дисков, сопровождающееся биохимическим изменением ткани позвонков. При остеохондрозе ухудшается фиксирующая способность позвоночника, то есть состояние околопозвоночных мышц и связок, особенно при нагрузке.
Под воздействием многих факторов (механическая перегрузка позвоночника, постоянная его травматизация в неблагоприятных условиях труда и быта, нарушение осанки, нарушения обмена веществ) происходит разрушение и распад межпозвоночного диска. Эластичность хряща снижается, создается впечатление, что межпозвонковый диск как бы усыхает. Этот процесс особенно быстро прогрессирует при недостаточной подвижности позвоночника, так как ухудшается местное кровообращение. В результате компоненты межпозвоночного диска подвергаются дегенерации и постепенно разрушаются, а вокруг них развивается воспалительная реакция и впоследствии образуются так называемые краевые остеофиты. Все это вызывает уменьшение расстояний между позвонками. Но дуги позвонков образуют спинномозговой канал и поэтому повреждаются пучки нервных волокон (корешки), отходящие от спинного мозга.
Сдавление сосудов и нервных корешков, во-первых, является причиной возникновения острых болей в самом позвоночнике, (так называемый корешковый синдром), особенно при резком повороте или наклоне головы или туловища либо при физической нагрузке, и, в конечном счете, приводит к развитию вторичного радикулита. Во-вторых, из-за того, что происходит сдавление нервных корешков, выходящих из спинного мозга, нарушается функция и внутренних органов, которые тоже частично иннервируются от корешков.
Чаще всего остеохондроз начинается в шейном и поясничном отделе. Объясняется это тем, что межпозвонковые диски обычно повреждаются на границах подвижной части позвоночника с относительно неподвижным его отделом (поясничный по отношению к крестцовому, шейный по отношению к грудному).
Нейрохирург А. И. Осна предложил классификацию стадий остеохондроза (1971 год) на основании длительного опыта его изучения и хирургического лечения:
- I стадия - происходит внутридисковое перемещение ядра больше чем в норме. что приводит к растяжению или сжиманию фиброзного кольца.
- II стадия - возникают трещины фиброзного кольца и нестабильность пораженного сегмента.
- III стадия - наблюдается полный разрыв диска с выпадением грыжи, воспалительным процессом с возможным сдавливанием нервов и сосудов.
- IV стадия - имеется дистрофическое поражение прочих составля-ющих межпозвонкового диска с присоединением спондилеза, спондилоартроза и других компинасторных изменений.
Спондилоартроз (артроз суставов позвоночника) возникает от неправильного распределения вертикальной нагрузки из-за снижения высоты межпозвонкового диска. Уплощенный диск уменьшает расстояние между дугоотростчатыми суставами. Они перегружаются, разрушаются с развитием артроза. Результат остеоартроза - ущемление менисков суставов позвоночника, что блокирует сустав и вызывает боль.
Спондилез - обызвествление передней продольной связки позвоночника. Спондилез фиксирует участок, подвергающийся перегрузке, вызывая раздражение нервных окончаний связки. Пациенты испытывают тупую, ноющую локальную боль и тяжесть в позвоночнике. Спондилез сопровождается напряжением мышц вокруг двигательного сегмента, и тогда эти два фиксирующих механизма не только усугубляют боль, но ухудшают амортизационную функцию позвоночника, выпрямляя его физиологические изгибы. На ранних стадиях остеохондроза мышцы напрягаются, обездвиживая и защищая его позвоночник, создавая локальный мышечный корсет. В поздних стадиях обездвиженность поддерживается уже необратимыми изменениями в мышцах, окружающих тканях и спондилезом.
Мышечный синдром при остеохондрозе связан с тем, что из пораженного двигательного сегмента в мышцы идут патологические раздражающие импульсы, что наряду с их динамической перегрузкой вызывает тонический спазм. Эти нервные импульсы вызывают спазм сосудов, и вначале возникает боль, а затем мышцы изменяются сами вследствие нарушения их кровоснабжения. Появляются уплотненные тяжи, содержащие плотные и болезненные узелки (Корнелиуса), участки гипертонуса (Мюллера) и плотные миогелозы. Образуются так называемые триггерные зоны, надавливание на которые вызывает резкую распространенную боль.
При остеохондрозе сначала происходит ослабление фиксирующих способностей межпозвонкового диска, которое компенсируется мышцами и связками. Если в дальнейшем неблагоприятные факторы продолжают свое разрушающее действие, то компенсаторные возможности фиксирующих элементов оказываются недостаточными. В этом случае на поздних стадиях заболевания мышечная фиксация снижается, связки растягиваются, и формируется избыточная подвижность в позвоночно двигательном сегменте.
Излишняя подвижность вызывает большее, чем в норме, перемещение смежных позвонков по отношению друг к другу (например, в момент разгибания туловища вышележащий позвонок смещается кзади, чего не бывает в здоровом позвоночнике). Такая патологическая подвижность смежных позвонков из-за остеохондроза называется псевдоспондилолистез.
Из-за патологической подвижности, травмирующей тела позвонков, и грубо натягивающей связки замыкательные пластинки тел позвонков уплотняются и развивается их склероз. В результате происходит хроническое разрастание костной ткани тел позвонков, которое компенсаторно увеличивает их поверхность и уменьшает нагрузку. Эти разросшиеся костные шипы называются остеофитами.
Спондилоартроз, спондилез, псевдоспондилолистез и остеофиты свидетельствую о поздних стадиях остеохондроза.
Грыжи межпозвоночных дисков
Вначале происходит обезвоживание пульпозного ядра и нарушение обмена веществ в хряще. В результате диск теряет свою упругость, усыхает, уменьшается в размерах и не может противодействовать физической нагрузке. Фиброзное кольцо также утрачивает свою эластичность, что вызывает его трещины и разрывы. В образовавшиеся дефекты выпячивается, а затем и выпадает (частично или полностью) пульпузное ядро. Это и есть грыжа межпозвонкового диска.
Если ядро выходит в сторону фиброзного кольца, то формируются средние и боковые грыжи диска.
Переднебоковая грыжа раздражает симпатический ствол вегетативной нервной системы, который лежит на переднебоковой поверхности тел позвонков, что приводит к нарушению функции внутренних органов и спазму сосудов.
Боковая грыжа в шейно отделе вызывает сдавление позвоночной артерии, питающей головной мозг.
Если пульпозное ядро проникает в тело позвонка, уходя вверх или вниз через разрыв в гиалиновой пластинке, то образуется центральная грыжа Шморля. При грыже Шморля никакие структуры нервной системы не сдавливаются, поэтому она проявляется только неловкостью, болью и дискомфортом с ограничением подвижности в зоне пораженного позвоночно-двигательного сегмента.
Указанные выше процессы дистрофии межпозвонкового диска в ходе дальнейшего развития остеохондроза влекут за собой компенсаторные изменения тел, суставов, связок с вовлечением в патологический процесс сосудов, мышц и нервов.
Дополнительные статьи
- 3d анимация формирования избыточной подвижности позвонков в поясничном отделе позвоночника
- 3d анимация начальной дегенерации межпозвонкового диска поясничного отдела позвоночника L4-L5 (видео)
- Причины болей в спине (видео)
Видео материал медицинского центра "Жизнь Без Лекарств" с доктором Владимиром Шолоховым. Наглядно рассказывается о стадиях заболевания межпозвоночного диска и на примере настоящего позвоночника человека, показывается разрастание костной ткани (остеофиты, срастание двух близлежащих позвонков).
Остеохондроз можно классифицировать по отделам позвоночника, в которых он возникает:
Шейный
Грудной
Поясничный
Крестцовый
Распространенный – когда заболевание охватывает два и более отделов позвоночника
Также остеохондроз подразделяется на несколько стадий:
Первая стадия: основные симптомы – нестабильность позвоночных дисков, легкое недомогание и дискомфорт в соответствующей области.
Вторая стадия: основной признак – протрузия дисков, уменьшение расстояний между позвонками, защемление нервов с соответствующими болями
Третья стадия: основной признак – появление межпозвонковых грыж и существенная деформация позвоночника
Четвертая стадия характеризуется трудностями даже в простом перемещении – любое малейшее движение становится причиной сильных болей. Это связано с разрастанием костной ткани и уменьшением подвижности позвоночника. При такой стадии остеохондроза положена инвалидность.
Нейрохирург А. И. Осна предложил в 1971 году классификацию стадий остеохондроза на основании длительного опыта его изучения и хирургического лечения.
Классификация стадий остеохондроза по А. И. Осна
I стадия — происходит внутридисковое перемещение ядра больше, чем в норме, что приводит к растяжению или сжиманию фиброзного кольца.
II стадия — возникают трещины фиброзного кольца и нестабильность пораженного позвоночного сегмента.
III стадия — наблюдается полный разрыв диска с выпадением грыжи, воспалительным процессом с возможным с давлением нервов и сосудов.
IV стадия — имеется дистрофическое поражение прочих составляющих межпозвонкового диска с присоединением спондилеза, спондилоартроза и других компенсаторных изменений.
Дорсопатии в МКБ10 разделяются на деформирующие дорсопатии, спондилопатии, другие дорсопатии (дегенерации межпозвонковых дисков, симпаталгические синдромы) и дорсалгии. Во всех случаях основанием для диагноза должны быть данные клинического обследования и лучевой диагностики (спондилография, рентгеновская компьютерная томография или магнитно-резонансная томография позвоночника). Дорсопатии характеризуются хроническим течением и периодическими обострениями заболевания, при которых ведущими являются различные болевые синдромы.
В дегенеративный процесс могут вовлекаться различные структуры позвоночно_двигательных сегментов: межпозвонковый диск, дугоотростчатые суставы, связки и мышцы. В случаях сопутствующего поражения спинномозговых корешков или спинного мозга могут быть очаговые неврологические синдромы.
Деформирующие дорсопатии
В раздел "деформирующие дорсопатии (М40-М43)" включены:
# М40 Кифоз и лордоз (исключен остеохондроз позвоночника)
# М41 Сколиоз
# М41.1 Юношеский идиопатический сколиоз
# М41.4 Нервно-мышечный сколиоз (вследствие церебрального паралича, полиомиелита и других заболеваний нервной системы)
# М42 Остеохондроз позвоночника М42.0 Юношеский остеохондроз позвоночника (болезнь Шейермана)
# М42.1 Остеохондроз позвоночника у взрослых
# М43 Другие деформирующие дорсопатии
# М43.1 Спондилолистез
# М43.4 Привычные атланто-аксиальные подвывихи.
Выделяют несколько стадий дегенеративно–дистрофических изменений межпозвонкового диска [B.L. Sachs et al., 1987]:
• Стадия 0. Диск не изменен.
• Стадия 1. Небольшие разрывы внутренних 1/3 кольцевых пластин фиброзного кольца.
• Стадия 2. Происходит значительное разрушение диска, однако сохраняются наружные кольца фиброзного кольца, которые предотвращают грыжеобразование. Компрессии корешков нет. На этом этапе помимо болей в спине может наблюдаться ее иррадиация в ноги до уровня коленного сустава.
• Стадия 3. Наблюдаются трещины и разрывы по всему радиусу фиброзного кольца. Диск пролабирует, вызывая разрывы задней продольной связки.
В настоящее время эта классификация несколько изменена, поскольку она не предусматривала компрессионных синдромов.
Попытки создания настоящей классификации, основой для которой являлись данные компьютерной томографии, предпринимались с 1990 года и завершились в[b] 1996 году (Schellhas):[/b]
• Стадия 0. Введенное в центр диска контрастное вещество не покидает границ пульпозного ядра (рис. 7).
• Стадия 1. На этом этапе контраст проникает до внутренней 1/3 фиброзного кольца.
• Стадия 2. Контраст распространяется на 2/3 фиброзного кольца.
• Стадия 3. Трещина по всему радиусу фиброзного кольца. Контраст проникает до внешних пластин фиброзного кольца. Полагают, что на этом этапе возникает болевой синдром, поскольку лишь внешние слои диска иннервированы.
• На 4–й стадии наблюдается распространение контраста по окружности (напоминает якорь), но не более чем на 30°. Это связано с тем, что радиальные разрывы сливаются с концентрическими.
• На 5–й стадии происходит проникновение контраста в перидуральное пространство. По–видимому, это провоцирует асептическое (аутоиммунное) воспаление в рядом расположенных мягких тканях, что иногда вызывает радикулопатию даже без явных признаков компрессии.
Остеохондроз позвоночника и связанные с ним болезни занимают третье место в общей структуре заболеваемости взрослого населения после гриппа и бытового травматизма и первое среди хронических заболеваний.
Несмотря на это, относительно четкая классификация поражений позвоночника появилась лишь в середине 80-х годов XX века.
Классификация эта весьма удобна и понятна даже неспециалисту.
I. Проявления остеохондроза позвоночника.
1. Шейный уровень.
1.1. Рефлекторные синдромы.
1.1.3. Цервикобрахиалгия с мышечно-тоническими или вегетативно-сосудистыми, или нейродистрофическими проявлениями.
1.2. Корешковые синдромы.
1.2.1. Дискогенное (вертеброгенное) поражение (радикулит) корешков (указать, каких именно).
1.3. Корешково-сосудистые синдромы.
2. Грудной уровень.
2.1. Рефлекторные синдромы.
2.1.1. Торакалгия с мышечно-тоническими или вегетативно-висцеральными, или нейродистрофическими проявлениями.
2.2. Корешковые синдромы.
2.2.1. Дискогенное (вертеброгенное) поражение (радикулит) корешков (указать, каких именно)
3. Пояснично-крестцовый уровень.
3.1. Рефлекторные синдромы.
3.1.1. Люмбаго (прострел) – допускается использовать как первоначальный диагноз в амбулаторной практике.
3.1.3. Люмбоишиалгия с мышечно-тоническими или вегетативно-сосудистыми, или нейродистрофическими проявлениями.
3.2. Корешковые синдромы.
3.2.1. Дискогенное (вертеброгенное) поражение (радикулит) корешков (указать, каких именно, исключая синдром конского хвоста).
3.3. Корешково-сосудистые синдромы (радикулоишемия).
Классификаций много, и рентгенологических и клинико-морфологических.
Имеющиеся классификации, основанные на данных морфологических и рентгенологических исследований, не могут удовлетворить практического врача главным образом из-за отсутствия клинико-рентгенологических параллелей.
Проблема дегенеративных поражений позвоночника - прежде всего проблема патологии дисков и суставов и в меньшей мере тел позвонков. Реактивные (компенсаторные) явления со стороны тел позвонков и суставов чаще всего представляют собой ответ на поражения диска.
По классификации Шморля различают следующие дегенеративные поражения позвоночника: 1) хрящевые узлы тел позвонков и дисков; 2) остеохондроз; 3) спондилез; 4) спондилоартроз.
Некоторые авторы (А. Д. Динабург, А. Е. Рубашева и др.) представляют хрящевые узлы, остеохондроз и спондилез как три самостоятельных, исключающих друг друга процесса. Если условно признать возможность изолированного дегенеративного поражения каждого из элементов диска, то следует считать, что в основе остеохондроза лежит первичная патология пульпозного ядра, в основе спондилеза - патологический процесс в фиброзном кольце и передней продольной связке, в основе выпячивания диска кзади - патологический процесс в фиброзном кольце и задней продольной связке, а в основе узлов Шморля - первичный патологический процесс в гиалиновой пластинке или фиброзном кольце. Однако на практике установить первоначальную локализацию процесса почти невозможно. Кроме того, в процесс развития заболевания обязательно вовлекаются и другие элементы диска, а в завершающей стадии они нередко заканчиваются одинаково (Н. С. Косинская, 1961).
Правильнее, конечно, выделение двух стадий заболевания:
I стадия - хондроз, когда патологический процесс ограничивается диском (пульпозным ядром, фиброзным кольцом, гиалиновыми пластинками и связочным аппаратом). В этом случае клинические симптомы начинают проявляться при вовлечении B процесс нервных элементов.
II стадия - остеохондроз. Характеризуется дальнейшим переходом процесса на костную основу позвоночника: тела смежных позвонков и межпозвонковые суставы. При этом к клиническим проявлениям присоединяется синдром функциональной несостоятельности позвоночника.
Из этих соображений совершенно не обоснованно выделение хрящевых узлов (трыжи диска) и спондилоартроза как самостоятельных форм болезни.
По мнению авторов, придерживающихся классификации Шморля, любые формы дегенеративных поражений позвоночника, за исключением остеохондроза, протекают при полном сохранении тургора и целости пульпозного ядра. Однако любое выпадение пульпозного ядра, будь то через поврежденную гиалиновую пластинку в тело позвонка или через разрывы фиброзного кольца в сторону спинномозгового канала всегда сопровождается деформацией и дегенерацией этого ядра. Мы считаем, что пролабированное ядро - это уже не нормальное ядро, а проявление остеохондроза, поэтому нет никаких данных для выделения хрящевого узла как отдельной нозологической единицы. Деформирующий артроз суставов позвоночника (сиондилоартроз), если не считать обычные возрастные диффузные изменения, является результатом статических расстройств (И. Л. Тагер, 1949), где на первом месте стоит остеохондроз.
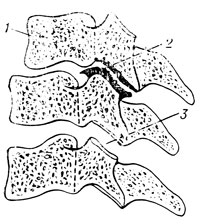
Рис. 25. Вторичный спондилоартроз на почве остеохондроза (схема). 1 - подвывих тела позвонка; 2 - деформирующий артроз с остеофитами суставного отростка; 3 - нормальный межпозвонковый сустав
Уменьшение высоты межпозвонкового пространства и патологическая подвижность между телами позвонков (дегенеративный спондилолистез) ведут к подвывиху суставных отростков на данном сегменте. Вследствие постоянной травматизации этих отростков неминуемо развивается сиондилоартроз (Н. С. Косинская, 1961). Такое развитие характерно для любого отдела позвоночника, особенно шейного (рис. 25).
Таким образом, из приведенной классификации выпадают две нозологические единицы - хрящевой узел и сиондилоартроз, да и сами авторы, придерживающиеся классификации Шморля, указывают, что эти поражения почему-то очень часто сочетаются с остеохондрозом. Все становится ясным, если принять их, как оно и есть на самом деле, за следствие остеохондроза.
Несколько по-другому характеризуется спондилез. Некоторые авторы считают, что при этом первично поражаются наружные волокна фиброзного кольца при сохранении упругости пульпозного ядра. Появление остеофитов, которые чаще располагаются не параллельно, а в виде клювов, по мнению Н. С. Косинской, является следствием обызвествления передней продольной связки. И. Л. Клионер и Т. П. Виноградова убедительно доказали, что остеофиты являются продолжением тел позвонков и состоят из такой же губчатой ткани.
Для классического спондилеза характерны отсутствие склероза замыкательных пластинок, сохранение высоты межпозвонкового пространства, фиксирующие остеофиты в виде скоб.
Н. С. Косинская считает спондилез медленно протекающим процессом локального старения. Несмотря на большие анатомические изменения, являющиеся приспособительной реакцией, клинически спондилез почти никогда не проявляется.
Фиксирующий лигаментоз (болезнь Форестье) можно рассматривать, по-видимому, как разновидность спондилеза. Мы наблюдали 3 больных, у которых в анамнезе отмечен незначительный болевой синдром, бесследно исчезнувший через 2 - 3 года. Остались лишь явления ограничения подвижности позвоночника. На рентгенограммах (рис. 26) определялись отслоение и оссификация передней продольной связки на протяжении многих сегментов. Поражения мелких суставов и крестцово-подвздошных сочленений, характерных для болезни Бехтерева, не было выявлено.
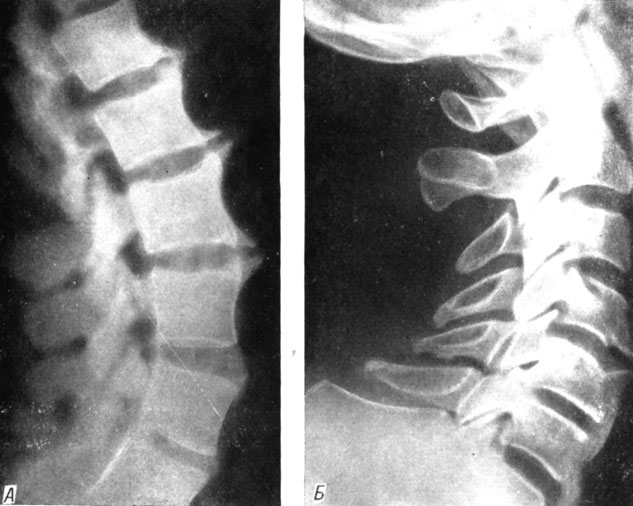
Рис. 26. Рентгенограмма больного, страдающего болезнью Форестье (фиксирующий лигаментоз) в поясничном (А) и шейном (Б) отделах позвоночника
Большинство авторов относят к спондилезу и унковертебральные разрастания, и задние остеофиты, и сужения просвета межпозвонковых отверстий, также ссылаясь на приспособительные реакции, несмотря на то, что перечисленные факторы (в частности, остеофиты) сами по себе часто вызывают тяжелые клинические синдромы.
Расхождение во взглядах среди различных специалистов особенно выявляется при интерпретации рентгенограмм. Нередко одну и ту же картину одни авторы считают спондилезом, а другие - остеохондрозом. Такое различие во взглядах привело к статическому разнобою. Так, например, М. Е. Альховский наблюдал спондилез в шейном отделе в 66 - 87%, Н. С. Косинская (1961) - всего в 3% случаев.
По нашим наблюдениям, наряду с выраженной картиной остеохондроза, но вместе с тем на тех же уровнях или на соседних сегментах могут встретиться признаки спондилеза. Кроме того, при выраженном спондилезе могут быть обнаружены и уменьшение высоты диска, и склероз замыкательных пластинок, и другие (признаки остеохондроза (рис. 27).
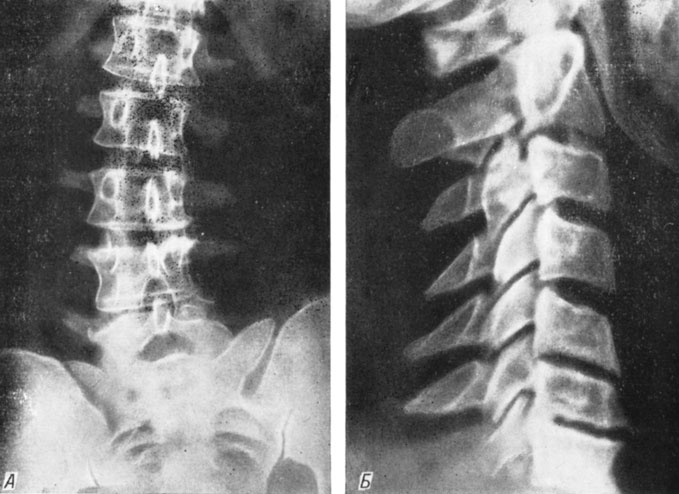
Рис. 27. Сочетание рентгенологических признаков остеохондроза и спондилеза в поясничном (А) и шейном (Б) отделах позвоночника
С. А. Рейнберг еще в 1934 г., т. е. через 2 года после публикации работ Шморля, выступил против взаимоисключаемости спондилеза и спондилоартроза. Такого же мнения придерживается и И. Л. Тагер по отношению к спондилезу и остеохондрозу, остеохондрозу и хрящевому узлу и т. д.
В пользу единства дегенеративного процесса выступают А. И. Арутюнов, В. Т. Виноградова, А. И. Осна, Я. Ю. Попелянский, Sicard, De Seze и др. Высказывания В. Д. Чаклина о том, что деформирующий спондилоартроз захватывает более обширные участки, чем остеохондроз, не противоречит этому процессу. Некоторые авторы предлагают единое наименование - остеохондроз.
В современной зарубежной литературе подавляющее большинство хирургов, занимающихся данной проблемой, вообще не пользуются терминами "остеохондроз", "спондилез" и т. д. Наиболее часто они употребляют термин "дегенерация диска" (Bailey, 1960; Harris, 1963; Connoly, 1965, и др.), что соответствует, на наш взгляд, термину остеохондроз, применяемому в широком, собирательном понятии. Термин "спондилез с грыжей диска" (Abbott, 1963) не совсем удачен. На операциях мы не раз убеждались, что грани между элементами пораженного диска как бы стираются, и трудно высказаться о первоначальной локализации процесса.
По данным Я. Ю. Попелянского (1966), у 55% больных точный рентгенологический диагноз был невозможен, так как обнаруженную картину можно было отнести в равной степени и к остеохондрозу, и к спондилезу, и к хрящевому узлу. Но самые большие затруднения возникли при анализе данных, касающихся 45% больных, у которых рентгенологически была точно установлена соответствующая форма: у всех больных имелись выраженные клинические синдромы остеохондроза.
Некоторые авторы фиксируют внимание на количественной стороне рентгенологических признаков остеохондроза, разделяя его на легкие, средние и тяжелые изменения (Saker, 1952). Нейрохирурги при определении стадии процесса учитывают лишь выраженность дискорадикулярного конфликта. Не принимая в расчет другие факторы (в частности, нестабильность позвоночника), процесс при этом делят на три стадии: I -выпячивание диска без разрыва фиброзного кольца; II - разрыв фиброзного кольца с выпадением пульпозного ядра; III - невправляемая грыжа с реактивным рубцово-спаечным эпидуритом. При всей механичности таких воззрений на причины разнообразия клинических проявлений заболевания сам по себе учет состояния диска крайне важен (Я. Ю. Попелянский, 1971).
Таким образом, классификацию Шморля по-разному приняли рентгенологи; для клиники она мало приемлема.
Формы поражения позвоночника не могут иметь такие четкие грани еще и потому, что патогенез всех этих форм один и тот же - дегенеративный процесс в дисках (Saunders, 1940; Frykholm, 1951; И. Л. Клионер, 1957; А. И. Арутюнов, М. К. Бротман, 1960; Я. Ю. Попелянский, 1961; А. И. Осна, 1963; Г. С. Юмашев, М. Е. Фурман, 1966, и др.), а "чистые" формы встречаются редко и их не всегда возможно установить даже рентгенологически.
Вызванный общими этиопатогенетическими предпосылками, остеохондроз, однако, имеет излюбленные локализации, обусловленные анатомо- физиологическими и биомеханическими особенностями каждого отдела позвоночника. Так, например, грудной отдел, фиксированный ребрами, нагружается более равномерно и менее значительно, чем смежные шейные и поясничные сегменты, и в этом отделе остеохондроз встречается реже. Чаще всего поражаются поясничный и шейный отделы позвоночника (табл. 3).
| Отдел позвоночника | Число больных | |
| абс. | % | |
| Поясничный | 605 | 49,55 |
| Шейный | 360 | 29,49 |
| Грудной | 86 | 7,04 |
| Копчик | 34 | 2,78 |
| Распространенный остеохондроз | 136 | 11,14 |
| Всего | 1221 | 100 |
В зависимости от локализации остеохондроза имеются особенности в клиническом проявлении заболевания, его течении и в проведении лечебных мероприятий, поэтому целесообразно выделять остеохондроз шейного, грудного, поясничного и копчикового отделов позвоночника. Особое место занимает распространенный остеохондроз.
На основании изложенного выше мы предлагаем классификацию дегенеративных поражений позвоночника, основанную на клинико-рентгенологпческих данных. В этой классификации фигурируют две нозологические единицы: спондилез и остеохондроз.
Спондилез - дегенеративно-дистрофическое изменение позвоночника, возникающее в процессе естественного старения организма. Его характерными рентгенологическими признаками являются костные краевые, иногда сливающиеся разрастания, ведущие к образованию блока между телами позвонков на данном сегменте. При этом сохраняется нормальная высота диска, а склероз замыкательных пластинок отсутствует. Развидностью спондилеза является фиксирующий лигаментоз.
Так как спондилез, несмотря на выраженные рентгенологические изменения, клинического значения почти не имеет, диагноз ставят главным образом на основании рентгенологических данных. При этом достаточно указать только соответствующий отдел позвоночника. Например: спондилез нижнегрудного и верхнепоясничного отделов позвоночника; фиксирующий лигаментоз шейного отдела позвоночника.
Остеохондроз - дегенеративно-дистрофическое поражение межпозвонкового диска, при котором процесс, начинаясь чаще всего в пульпозном ядре, прогрессивно переходит на все элементы диска, а в дальнейшем вовлекает весь сегмент (тела смежных позвонков, межпозвонковые суставы и связочный аппарат).
Рентгенологические признаки в начальной стадии остеохондроза (вернее, хондроза) немногочисленны и носят рефлекторный характер (выпрямление лордоза, сколиоз).
Точный рентгенологический диагноз в этой стадии возможен только на основании данных контрастных и в меньшей степени функциональных исследований. При этом выявляются дегенерация пульпозного ядра, разрывы фиброзного кольца, грыжевые выпячивания и нестабильность данного сегмента. В последующем на обычных спондилограммах обнаруживаются уменьшение высоты диска, склероз замыкательных пластинок, остеофиты, псевдоспондилолистез и спондилоартроз.
Клиническая картина остеохондроза характеризуется хроническим течением заболевания с различной длительностью периодов обострения и ремиссий. Главенствующими синдромами являются болевые, статические (вертебральпые), неврологические, вегето-сосудистые и висцеральные, синдром нестабильности позвоночника. Параллелизм между интенсивностью клинических симптомов и рентгенологическими признаками имеется не всегда.
При сочетании рентгенологических признаков спондилеза и остеохондроза, а также при наличии соответствующей клинической картины целесообразно ставить диагноз остеохондроза. Этот диагноз должен быть развернутым с включением следующих данных: 1) локализация соответствующего отдела позвоночника (шейный, грудной, поясничный, распространенный) ; 2) локализация соответствующих сегментов (например, С5-6, L4-5); 3) отображение основного клинического синдрома (корешковый, дискальгический, висцеральный и др.); 4) клиническая фаза заболевания (обострение, ремиссия); 5) особые клинико-рентгенологические данные (грыжа диска, псевдоспондилолистез, спондилоартроз и др.).
Приводим примеры нескольких диагнозов с учетом указанных требований.
Шейный остеохондроз с синдромом плече-лопаточного периартрпта в стадии обострения; гиперэкстензионная сублюксация и спондилоартроз С4-5.
Шейный остеохондроз с синдромом позвоночной артерии в подострой стадии; ункоартроз С5-6.
Шейный остеохондроз с синдромом цервпкальной миелопатии в стадии обострения; задний остеофит тела С6.
Грудной остеохондроз Th4-5, Th5-6 и Th6-7 с корешковым и кардиальным синдромами в подострой стадии; обызвествление диска Th6-7.
Грудной остеохондроз с синдромом функциональной недостаточности позвоночника в стадии ремиссии; множественные внутрителовые узлы Шморля на уровне Th8 - Th12.
Поясничный остеохондроз с корешковым и вертебральным синдромами в стадии резкого обострения (люмбаго) с задне-боковой грыжей диска L5 - S1.
Поясничный остеохондроз с явлениями нестабильности позвоночника и дискальгическим синдромом в стадии ремиссии; псевдоспондилолистез и спондилоартроз L4-5 и L5 - S1.
Для распространенного остеохондроза достаточно указать соответетствующий отдел позвоночника без перечисления всех сегментов.
Распространенный остеохондроз шейного (дискальгический синдром) и поясничного (синдром компрессии конского хвоста) отделов позвоночника в стадии обострения; срединная грыжа диска L4-5.
Таким образом, предлагаемая нами классификация довольно проста и практична. Она устраняет терминологическую путаницу в литературе, посвященной заболеваниям позвоночника. Развернутый диагноз позволяет ориентироваться в каждом конкретном случае, что облегчает тактику врача при проведении лечебных и профилактических мероприятий, а также при экспертизе трудоспособности больных остеохондрозом.
Читайте также:


