Кашель с болями в спине и подреберье
Возникновение кашля привыкли связывать с простудными болезнями или проникновением инфекции в организм, но это не всегда правильный вывод. Иногда больной ощущает различной интенсивности боль при кашле в груди, спине, под ребрами, наблюдается повышение температуры – это может быть проявлением или следствием серьезных заболеваний внутренних органов.
Что такое боль при кашле
К возникновению неприятного симптома – боли при кашле – нужно отнестись ответственно. Кашель различают влажный и сухой (лающий), приступообразный, с выделением мокроты, с одышкой. Иногда кашлевой рефлекс сопровождается болью, которая локализуются в:
- грудине;
- левом или правом боку;
- спине;
- животе;
- висках, голове;
- под ребрами справа или слева.

Причины
Часто состояние, когда больно кашлять, дополняется одним или комплексом симптомов: повышением температуры, ознобом, одышкой, выделением мокроты, насморком, слабостью. По наличию других проявлений, по локализации и характеру болезненных ощущений определяют причины дискомфорта. Состояние больного может быть результатом серьезных патологий:
- органов отдела грудной клетки;
- органов брюшной полости;
- опорно-двигательной системы.
К заболеваниям, которые сопровождаются болевыми ощущениями, кашлевым рефлексом и другими симптомами относятся:
- Пневмония. В периоде воспаления легких наблюдается повышенная температура, ощущаются покалывания в груди.
- Плевриты. После пневмонии воспалительный процесс способен распространяться на оболочку бронхов или грудной полости, что может послужить причиной возникновения воспаления плевры. Длительный период наблюдается постоянный надсадный кашель в сочетании с нарушениями дыхания, субфебрильной (37-38 градусов) температурой, слабостью, потливостью. В положении лежа на правом боку боль может уменьшаться. Нарушения грудного дыхания более заметны на стороне поражения.
- Хронический или острый бронхит. Возникает после осложнения ОРВИ. Проявляется повышением температуры, слабостью, низким грудным кашлем с выделением мокроты. При хроническом бронхите кашлевой рефлекс усиливается ночью, для острой формы характерны приступы кашля, свистящие хрипы.
- Туберкулез легких. Болят легкие при кашле, наблюдается повышение температуры, выделение мокроты с примесями крови.
- Простудные, инфекционные заболевания (ОРВИ, грипп). Болевой синдром возникает на фоне простуды вследствие накопления молочной кислоты в межреберных мышцах при частом резком сокращении их при кашле. Наблюдается повышение температуры, слабость. Царапание в горле является признаком трахеита (воспаления трахеи).
- Пневмоторакс. Больные испытывают интенсивную боль при кашлянье или глубоком вдохе воздуха, причиной этому могут быть: переломы ребер, огнестрельные ранения. Воздух выходит из поврежденных легких, накапливается вокруг них и оказывает давление на дыхательные органы.
- Перикардит (воспаление оболочки сердца). Становится больно кашлять из-за сдавливания сердечной мышцы. При сухом перикардите характерно усиление интенсивности боли во время кашлевого рефлекса, вдоха, чихания или надавливания на грудную клетку. Перечисленные симптомы сопровождаются одышкой.
- Опухоли. Симптомом рака легких являются приступы острой боли: режущей, колющей, опоясывающей. Из-за наличия опухоли, поражения позвоночника кашлять становиться больнее.
- Нарушение подвижности реберного каркаса или грудного отдела позвоночника. Болезнь возникает из-за травмы позвоночника или при опухолях плевры.
- Травмы грудной клетки или плечевого сустава. Вследствие травмы ребер или повреждения плеча болеть может грудь во время движения и кашлянья.
- Заболевания опорно-двигательной системы. При наличии остеохондроза грудного отдела становится больно кашлять.
- Невралгия. По наличии мучительной стреляющей боли в груди, которая усиливается при кашлевом рефлексе и вдохе, можно диагностировать межреберную невралгию.
- Укорочение межплевральной связки. Является следствием воспалительных процессов. Вызывает ограничение подвижности диафрагмы. При укорочении связки наблюдается незначительное покашливание и покалывание. Симптомы усиливаются, когда увеличивают физическую нагрузку, вдыхают воздух, разговаривают.
- Заболевания мочевыводящей системы. При наличии почечной колики больной ощущает резкую боль в пояснице, под ребром, в области живота, под ложечкой и в груди при кашле, иногда может отдавать под лопатку или предплечье.

Появление резких болевых ощущений справа под ребрами, тошноты, рвоты или отрыжки – такие симптомы характерны для:
- язвы желудка или двенадцатиперстной кишки;
- панкреатита;
- холецистита.
- Как научиться целоваться парню или девушке - фото и видео
- Электрофорез - что это за метод лечения
- Лечение уха борной кислотой
Мучительно болеть может при невралгии или опухоли легких. Болевые ощущения в виде покалываний, сопровождающиеся повышением температуры, затруднением дыхания свойственны:
- пневмонии;
- туберкулезу легких;
- бронхиту.
Состояние, когда при кашле болит левый бок под ребрами, может быть результатом заболеваний: поджелудочной железы, сердца, почек, легких, желудка, позвоночника, нервных тканей. Болевые ощущения в виде покалываний могут свидетельствовать о развитии пневмонии, бронхита; в виде тяжести – о предынфарктном состоянии. Невыносимо сильно болит бок при межреберной невралгии.
Возникающая боль в грудной клетке при кашле может свидетельствовать о наличии одной из болезней:
- пневмонии;
- туберкулеза;
- бронхита;
- плеврита;
- межреберной невралгии;
- перитонита;
- простуды или гриппа;
- перикардита;
- травмы ребер или плечевого сустава;
- опухоли органов и тканей грудной клетки.
Тупая боль или в виде покалываний характерна для пневмонии, бронхита, туберкулеза, простуды. Очень больно кашлять при:
- перитоните;
- невралгии;
- опухолях легких и позвоночника.
Часто болевые ощущения, сопровождающиеся сухим кашлем и одышкой, беспокоят при перикардите. Без выделения мокроты больные кашляют при остеохондрозе грудного отдела позвоночника, межреберной невралгии, травмах ребер и плечевого сустава, опухолях легких и плевры. Эти заболевания сопровождаются сильной болью в груди во время кашлевого рефлекса.
Покалывания в спине могут сигнализировать о пневмонии. Возникновение резких болевых ощущений в спинной области свидетельствует о наличии других заболеваний:
- почечной колики (болит внизу);
- межреберной невралгии;
- остеохондроза;
- плеврита (болит между лопатками);
- злокачественных опухолей органов и тканей грудной полости (легких, плевры, позвоночника).
Ощущение боли говорит о развитие патологического процесса в организме человека. Иногда люди жалуются, что у них при кашле болит правый бок. Однозначно причину такого симптома назвать сложно, но без внимания его оставлять нельзя.
Необходимо обратиться к врачу, нельзя заниматься самодиагностикой и самолечением, боль может говорить о развитии серьезного заболевания, ведь справа у человека находятся внутренние органы. Боль, усиливающаяся при кашле, может возникать при бронхите, плеврите, туберкулезе и развитии онкологии.
Причины боли
Если при кашле болит правый бок, может быть несколько причин, основные из них – это болезни органов дыхания и травмы:
- При правосторонней пневмонии развивается патология правого легкого, и во время кашля боль возникает под ребрами справа. Если при этом сильный кашель, следует немедленно обратиться к врачу и начать лечение. Характерные признаки пневмонии – высокая температура и ноющая боль в области грудной клетки справа (при правосторонней). При кашле выделяется гнойная слизь. Боль в правом боку и сильный кашель – основные спутники правосторонней пневмонии, если ощупать больного, боли он не почувствует. Такого больного следует срочно госпитализировать, в домашних условиях пневмонию не лечат.
- Если при кашле болит в правом боку под ребрами, можно заподозрить развитие правостороннего плеврита. Обычно, если лечь на правый бок, боль исчезает. Спровоцировать его может острое респираторное воспаление органов дыхания, оставшееся без лечения. Диагностировать патологию можно только с помощью рентгена. Настораживающим симптомом является боль справа под ребрами, которая усиливается при кашле и отдает в область брюшной полости. Также для этой болезни характерно вздутие живота и другие признаки. Если к таким симптомам присоединяется повышенная потливость в ночное время и температура, можно предварительно диагностировать туберкулез.
- Боль в правом боку при кашле может возникать из-за травмы ребер, расположенных справа. Боль обычно бывает ноющего характера и развивается из-за нарушения целостности мышечного корсета. Отличительная черта – боль при травме имеет небольшую область локализации, а при болезни легких она может носить разлитый характер. Во время кашля, на вдохе, при малейшем движении боль при переломе ребер усиливается, становится резкой и сильной. Такое состояние требует немедленного рентгенографического исследования, сломанное ребро может повредить легкое, что вызовет проблемы с дыханием.

Межрёберное защемление
При кашле боль в правом боку может возникать и при патологиях, не связанных с дыхательными путями:

Язва так же может давать боль в боку
- Язвенная болезнь вызывает боль справа под ребрами, усиливающуюся при кашле и отдающую в спину и поясницу. Характерный признак – при надавливании боль стихает. Также больному становится легче если лечь на живот или присесть на корточки.
- Панкреатит провоцирует болевой синдром справа. Характерен резкими интенсивными болями, усиливающимися при кашле. Приступ могут вызвать разные причины – нарушение режима питание, нарушение работы органов, отвечающих за метаболизм, хронические болезни органов пищеварения, употребление алкогольных напитков в большом количестве.
- Желчнокаменная болезнь сопровождается не только болями справа, но и в эпигастральной области с иррадиированием под лопатку. При кашле болевые ощущения усиливаются. Если боль распространяется ниже, в подреберье, может быть приступ острого холецистита.
- Болезни печени проявляются тупой ноющей болью, усиливающейся при сильном кашле. Если при этом наблюдается желтушность склер и кожного покрова, можно не сомневаться – патология развивается в печени. Гепатит тоже вызывает такую боль, но заболевание сопровождается рвотой, поносом, вздутием живота и отрыжкой. При таких симптомах нельзя заниматься самолечением, необходим визит к доктору.
- При воспалительных процессах в кишечнике боль справа под ребрами возникает внезапно, локализуется в основном внизу. Если боль резкая и проявляется не зависимо от кашля, нужно срочно вызывать скорую помощь – это аппендицит.
При возникновении боли с правой стороны во время кашля нужно обратиться к терапевту. Врач назначает анализы и все необходимые диагностические мероприятия. Своевременно выявленное заболевание поможет избежать осложнений.
Что делать если возникает боль в правом боку при кашле?
Кашель не является отдельным заболеванием, это симптом развития патологии в органах дыхания и проникновения патогенной микрофлоры. Лечить его требуется в любом случае, чтобы избежать хронических форм различных болезней, но изначально следует выяснить причину кашля. До приезда врача или визита к нему в домашних условиях можно облегчить свое состояние некоторыми средствами:
- если боль сопровождается повышенной температурой, можно принять аспирин, он не только снизит температуру, но и облегчит болевой синдром;
- при воспалительных процессах, простудных заболеваниях можно применять Спазмолгон, он не только облегчит боль, но и снимет спазмы мышц, что значительно улучшит состояние больного;
- можно применять Нурофен, он использовался не только как жаропонижающее средство, он обладает ярко выраженным обезболивающим эффектом и рекомендуется при лихорадке, простуде, заболеваниях суставов и мышц;
- наиболее эффективное обезболивающее средство – Миг, подходит для устранения любой боли.

Мукалтин – недорогой и действенный препарат
- антибиотики – при присоединении бактериальной инфекции;
- противовирусные средства – при ОРВИ и гриппе;
- мукалитические препараты для разжижения и вывода мокроты;
- жаропонижающие средства при высокой температуре;
- бронхолитики – при обструкции для расширения бронхов и устранения проблем с дыханием.
Можно применять сборы из лекарственных трав для облегчения кашля и очищения дыхательных путей.
Если у больного развилась межреберная невралгия, при острой боли ставится блокада новокаином и применяются успокоительные лекарства. Также полезно соблюдать постельный режим и провести несколько физпроцедур.
Необходимо помнить, что при боли неясной этиологии нельзя греть больное место, это может вызвать ускорение воспалительного процесса и значительно ухудшить состояние больного. Категорически запрещено принимать желчегонные средства, они могут осложнить течение болезни.
Даже если больной принял обезболивающий препарат и ему стало легче, нельзя откладывать визит к врачу, болезнь может на время отступить, но затем снова обостриться. Каждое заболевание имеет свою схему лечения.
- Причины
- Опоясывающая боль под ребрами и в спине
- Болят ребра на спине с обеих сторон
- Боль в подреберье сзади со спины
- Боли в правом подреберье и спине
- Боли в левом подреберье и спине
- Видео по теме
Опоясывающая боль под ребрами и в спине, дискомфортные ощущения с правой или левой стороны — признаки протекающего в организме патологического процесса. Это может быть сбой в работе опорно-двигательной системы, почек, поджелудочной железы, пищеварительного тракта. Избавиться от острых или тупых, давящих болей позволит полное обследование позвоночника и внутренних органов.
Причины
Причины любого болевого синдрома в подреберье со стороны спины бывают естественными и патологическими. К последним относятся острые, подострые и хронические заболевания, поражающие позвоночник и внутренние органы, а также травмы различной степени тяжести. Выставить начальный диагноз, быстро обнаружить причину болезненности врачу помогает не только ее локализация, но и комплекс сопутствующих симптомов. Например, тугоподвижность, повышение местной температуры тела, хруст при наклонах и поворотах корпуса явно указывает на прогрессирующий остеохондроз.
Физиологичных причин болей под ребрами, отдающих в спину, не так уж и много. Они естественны для начинающих спортсменов, сразу приступивших к активным тренировкам. Неподготовленные мышцы не успевают адаптироваться к повышенным нагрузкам, поэтому болят на протяжении нескольких дней. Подобный дискомфорт характерен и для всего периода вынашивания ребенка.
Провоцируют его различные факторы:
- постоянные колебания гормонального фона;
- дефицит в рационе питания продуктов с высоким содержанием витаминов и минералов;
- сдавление растущей маткой органов, расположенных в брюшной полости.
В клинической практике отмечены случаи возникновения болей на фоне стрессов, эмоциональных потрясений, депрессий. Чтобы избавить от них пациентов, врачи включали в лечебные схемы не анальгетики, а нейролептики, транквилизаторы, антидепрессанты.

Опоясывающая боль под ребрами и в спине
Боль в спине в области ребер сзади, которая распространяется на живот и (или) нижнюю часть грудной клетки, — ведущий симптом многих патологий. Чаще всего это признак воспалительного или дегенеративно-дистрофического процесса в грудном или поясничном отделе позвоночника. Дискомфортные ощущения значительно усиливаются при наклонах и даже перемене положения тела. Они могут быть вызваны и недавно перенесенными травмами: ушибами, падениями, направленными ударами. К их появлению предрасполагает и снижение функциональной активности одного из органов мочевыделительной системы.
С возрастом скорость течения восстановительных процессов в организме снижается. На фоне уменьшения выработки коллагена это приводит к медленному, но упорному разрушению хрящевых межпозвонковых дисков. Они утрачивают прочность, эластичность, смещаются за пределы позвоночного столба. Формируется грыжа, ущемляющая кровеносные сосуды и чувствительные нервные корешки. Помимо опоясывающих болей на нее указывают такие симптомы:
- тоническое мышечное напряжение;
- ограничение движений в пораженном участке позвоночника.
Подобное патологическое состояние настолько болезненно, что требует незамедлительного использования мощных анальгетиков. Причинами становятся травмы, остеохондроз, злокачественные и доброкачественные новообразования, активизация герпесвирусов, интоксикации, желудочно-кишечные патологии. Сильное сдавливание нервного окончания воспалительным отеком, костным наростом, мышечным спазмом проявляется такими симптомами:
- постоянными острыми болями, жжением, покалыванием;
- их усилением при кашле или чихании, поворотах корпуса;
- вынужденным положением тела для облегчения болей;
- потерей чувствительности;
- сильной потливостью;
- резкими скачками артериального давления.
Болезненность спины с обеих сторон, иррадиирущая в переднюю часть тела, может свидетельствовать о поражении почек пиелонефритом. Так называется неспецифическая инфекционная патология, спровоцированная внедрением бактерий. Для острой формы характерны повышение температуры, боли в области поясницы, озноб, лихорадочное состояние. О развитии хронического пиелонефрита свидетельствует слабость, нарушение аппетита, учащение мочеиспусканий и неинтенсивные опоясывающие боли. Для лечения применяются антибактериальные препараты, к которым чувствителен данные вид патогенных микроорганизмов.
Болят ребра на спине с обеих сторон
Боли в спине под ребрами — специфический симптом поясничного, пояснично-крестцового или грудного остеохондроза. Они возникают время от времени после травм, если пострадавший не обращался за медицинской помощью. Разорванные связки, сухожилия, мышцы спины срослись неправильно, поэтому не справляются с возникающими при ходьбе нагрузками. Боль во всем подреберье указывает и на развитие почечных патологий.
Он возникает из-за повышенных физических нагрузок, малоподвижного образа жизни, естественного старения организма, нарушений кроветворения, эндокринных расстройств. Межпозвонковый диск разрушается, утрачивает свои амортизирующие свойства. Он уже не смягчает удары позвонков друг о друга, что приводит к их деформациям. Костные структуры разрастаются с образованием наростов — остеофитов. Боли в подреберье сзади со спины являются закономерным последствием их сдавления спинномозговых корешков. Для поясничного и пояснично-крестцового остеохондроза характерны следующие симптомы:
Клиника грудного остеохондроза значительно разнообразнее. На приеме у врача пациенты жалуются на сухой непродуктивный кашель, ощущение нехватки воздуха при вдохе, першение в горле. Сдавление кровеносного сосуда остеофитом на уровне грудных позвонков может стать причиной кислородного голодания грудного мозга. Человек страдает от головокружений, сильных головных болей, нарушений координации движений, ухудшения памяти, снижения умственной работоспособности.
Мочекаменная болезнь — патология, проявляющаяся формированием конкрементов в органах мочевыделительной системы. На начальном этапе развития она протекает бессимптомно. Изредка возникают слабые дискомфортные ощущения, которые быстрые исчезают. Но с течением времени из микроскопических песчинок формируются камни, серьезно нарушающие мочеиспускание.
В клинической картине преобладают такие симптомы:
- болезненность в области поясницы, которая при обострении ощущается и спереди;
- отделение небольших порций мочи;
- ощущение неполного опорожнения мочевого пузыря;
- появление в моче примесей крови, ее сгущение;
- отечность лодыжек, голеней, лица.
Если мочеточник закупорен крупным камнем, то в лоханке почки происходит резкое повышение давления. Эта почечная структура оснащена множеством болевых рецепторов, которые задействуются при ее растяжении. Они ущемляются и при отхождении камня, а его попадание в мочеточник чревато разрывами, опасными для жизни человека.
Боль в подреберье сзади со спины
Если болят ребра только со стороны спины, то требуется проведение тщательной диагностики органов брюшной полости и позвоночника. Они могут свидетельствовать об инфекционном и неинфекционном поражении почек, проблемах с мочевым пузырем, почками, мочевыводящими путями. Частые причины болевого синдрома подобной локализации — радикулит, остеохондроз, ревматизм средней или умеренной степени тяжести. Также следует сообщить врачу о недавних травмах, особенно пожилым пациентам. Ведь в этом возрасте даже незначительная трещина в позвонке не исчезает в течение длительного времени.
Если пациент жалуется, что боль отдает в спину, то врач подозревает ревматизм. Это воспалительная инфекционно-аллергическая патология, поражающая соединительные ткани. Повреждаются не только позвоночные и суставные структуры, но и сердце с кровеносными сосудами.
Причиной ревматизма становится генетическая предрасположенность к формированию неадекватного иммунного ответа на внедрение в организм стрептококков. Каждое последующее проникновение болезнетворных бактерий приводит к ревматическим атакам. Их специфические признаки:
- повышение температуры тела;
- множественные симметричные артралгии;
- острый болевой синдром в поясничной области.
Лечение ревматизма длительное с использованием иммунодепрессантов, глюкокортикостероидов, нестероидных противовоспалительных средств. Но окончательно справиться с ним пока не удается. Поэтому важная часть комплексной терапии — профилактика стрептококковых инфекций.
Радикулопатия — заболевание, возникающее в результате поражения спинномозговых корешков. В основе его патогенеза лежат дегенеративно-дистрофические изменения позвоночника. Они всегда рано или поздно приводят к деформации тел позвонков, истончению и хрупкости межпозвонковых дисков.
При ущемлении нервного окончания, расположенного около позвоночного столба, появляется сильнейшая, пронизывающая боль, отдающая в бедра, бока и даже голени. Он иррадиирует по ходу нерва, чей корешок сдавлен остеофитом.
Радикулопатия проявляется следующим образом:
- уменьшением мышечной силы;
- выпадение чувствительности;
- изменением походки;
- вынужденным положением тела.
Боли в подреберье сзади со спины характерны и для грудной радикулопатии, опасной вовлечением в патологический процесс симпатических нервов. Отмечаются различные вегетососудистые нарушения. Человек страдает от избыточной потливости, похолодания конечностей, отечности. Из-за общности иннервации нередки боли в кардиальной области, одышка, кашель.
Боли в правом подреберье и спине
Болевой синдром такой локализации всегда становится причиной тщательного обследования почек. А при его частом появлении под лопаткой врач подозревает поражение легких. Обычно это указывает на развитие воспалительного процесса бактериального, вирусного или грибкового происхождения. Но не исключено и формирование в них злокачественных новообразований, снижающих функциональную активность.
Боли под правым ребром возникают далеко не сразу. Проходит несколько суток с момента проникновения в легочную плевру инфекционных возбудителей. Пневмония часто становится последствием не обращения к врачу при трахеитах, бронхитах, тонзиллитах, гриппе. К ней также предрасполагает застойная сердечная недостаточность хронические бронхиты, хроническая носоглоточная инфекция, врожденные пороки развития легких, тяжелые иммунодефицитные состояния, длительная иммобилизация, пожилой и старческий возраст. Заболевание проявляется такими симптомами:
- Повышением температуры.
- Сильными болями за грудиной справа.
- Одышкой, ощущением нехватки воздуха при вдохе.
- Бледностью кожи, посинением носогубного треугольника.
- Избыточным потоотделением.
У детей и ослабленных больных нередки расстройства пищеварения и перистальтики — диарея, приступы тошноты и рвоты, угнетение аппетита.
Болезненность внизу ребер, расположенных справа, может указывать на плеврит — формирование воспалительного очага в зоне плевральных листков. Это приводит к отложению волокон фибрина на плевре с дальнейшим образованием спаек. Возможно и скопление внутри плевральной полости гнойного, серозного или геморрагического выпота.
В большинстве случаев у пациентов диагностируется инфекционный плеврит: паразитарный, бактериальный, грибковый, вирусный. Но он развивается и вследствие злокачественных опухолей плевры, рака молочной железы, лимфомы, опухолей яичников, системного васкулита, красной волчанки, ревматоидного артрита, инфаркта миокарда. Помимо болей с правой стороны плеврит характеризуется:
- кашлем;
- повышением температуры до значительных цифр;
- снижением аппетита;
- землистым оттенком кожи;
- неприятным запахом изо рта.
Проводится одновременная терапия и плеврита, и спровоцировавшей его патологии. Применяются системные антибиотики, антимикотики или противовирусные средства. При тяжелой форме используются глюкокортикостероиды в виде инъекционных растворов.
Боли в левом подреберье и спине
Боли в спине и под левым ребром встречаются значительно реже и характерны для патологий внутренних органах. На начальных этапах их развития они локализованы только на определенном участке. Но по мере прогрессирования воспалительного или дегенеративного процесса боли иррадиируют в грудной или поясничный отдел позвоночника. О возникновении каких патологий может свидетельствовать постоянные или временные боли в левом боку:
- панкреатита;
- гломерулонефрита;
- стенокардии;
- абсцессе селезенки.
Болезненность слева — один из типичных симптомов предынфарктного состояния. Поэтому необходима незамедлительная госпитализация человека, иначе высок риск тяжелого, необратимого поражения сердечной мышцы.
Даже слабая, редко возникающая боль в подреберье и спине должна стать сигналом для обращения к врачу. Патология, обнаруженная на начальной стадии, значительно легче поддается лечению. Если человек заглушает боли приемом анальгетиков, игнорирует их усиление, то развиваются осложнения. Поэтому вскоре врачу приходится лечить не только патологию высокой степени тяжести, но и избавляться от ее последствий.
Боль является защитным механизмом, направленным на сохранность целостности органов и тканей организма. Появление боли в органе всегда свидетельствует о возникновении патологических процессов в нем. Появление боли в грудной клетке, подреберье или боку или усиление ее при кашле встречается при различных заболеваниях внутренних органов, а не только органов дыхания.
- Почему может появиться боль в боку?
- Как установить причину заболевания при болях в подреберье?
- Опрос и осмотр пациента
- Физикальное обследование
- Дополнительные методы исследования
- Как лечат патологии с болью при кашле?
Почему может появиться боль в боку?
Боль в груди, подреберье или боку может иметь особенности, по которым можно заподозрить определенную патологию, но чаще она не имеет специфичных особенностей. Так, например:
- боль под ребрами, усиливающаяся при кашле или других движениях грудной клетки, бывает при ушибах ребер или травмах грудного отдела позвоночника;
![]()
если болят ребра при кашле, возможно, это указывает на межреберную невралгию или грудной радикулит;- боль под ребрами при кашле или после кашля может указывать на болевую форму остеохондроза или другого хронического заболевания позвоночника;
- если при кашле болят оба бока, можно заподозрить патологию грудных межпозвоночных дисков;
- возникновение болей при кашле на фоне ОРВИ или пневмонии может быть признаком развившегося осложнения – сухого плеврита или пневмоторакса;
- боль в боку при кашле может быть также вызвана односторонней долевой пневмонией при вовлечении наружного плеврального листка;
- боль за грудиной, которая отдает под левую лопатку, характерна для острого инфаркта миокарда;
- заподозрить патологию желчного пузыря можно, если при кашле болит правый бок под ребрами и эпигастральная область справа;
![]()
острые неврологические заболевания часто возникают резко и могут проявляться в виде боли в правом боку (при поражении правой почки) или боли в левом боку (при поражении левой почки), отдающей в поясницу и пах;- новообразования в грудной клетке или брюшной полости могут вызывать боли в любой части грудной клетки (спереди, сзади, сбоку справа или слева), которые могут быть локальными или отдавать в поясницу или, наоборот, шею. Они возникают при значительном распространении опухолевого процесса, раздражении опухолью нервов.
Кашель, сопровождающийся болью в грудной клетке, не является физиологичным состоянием. Их появление всегда свидетельствует о развитии патологического процесса в грудной клетке.
Как установить причину заболевания при болях в подреберье?
Чтобы выяснить, почему при кашле появляется боль во внутренних органах, необходима консультация врача. Учитывая множество заболеваний, при которых болит бок при кашле, пациент может обратиться к:
![]()
терапевту;- пульмонологу;
- кардиологу;
- невропатологу;
- хирургу;
- травматологу;
- онкологу.
Чаще всего при появлении сильной боли в подреберье пациенты обращаются в больницу или вызывают доктора на дом. Если боли носят умеренный или непостоянный характер, то чаще всего больные попадают на консультацию к участковому терапевту или семейному врачу.
Чтобы поставить диагноз, врач опросит больного, проведет осмотр, физикальные обследования (пальпацию, перкуссию, аускультацию, болевые симптомы и функциональные пробы), по результатам которых назначит дополнительные (лабораторные и инструментальные) методы исследования.
Предполагаемую причину заболевания может выявить тщательный опрос больного и уточнение анамнеза его жизни. Наличие хронических или острых заболеваний, профессиональных вредностей, вредных привычек, пребывание пациента в местах лишения свободы, условия его проживания и питания, травмы, аварии могут являться факторами риска развития тех или иных патологий, сопровождающихся болью в подреберье при кашле.
На причину боли может указать положение больного во время осмотра. Вынужденное положение тела с ограничением движений грудной клетки во время дыхания указывает на вовлечение плевры в патологический процесс (плеврит, пневмоторакс).
Во время осмотра можно обнаружить признаки, указывающие на возможную причину болей:
- желтушность или синюшность кожных покровов;
- следы травм на ребрах;
- сыпь или кровоизлияния;
- форма и симметричность грудной клетки (втяжение межреберных промежутков с одной стороны, втяжение или выпячивание области под ребрами).
Пальпация дает возможность оценить температуру и влажность кожи, установить болевые симптомы, которые указывают на вероятную причину боли. При перкуссии и аускультации выявляются патологические очаги и определяются их границы, выслушиваются патологические шумы над ними.

Многие заболевания, которые протекают с болевым синдромом, имеют патогномоничные, то есть характерные только для них, симптомы, например:
- усиление боли при движениях грудной клетки (кашле, чихании, глубоком вдохе) и наклоне пациента в сторону, противоположную больной (симптом Шепельмана при сухом плеврите);
- усиление боли в правом подреберье (в месте проекции желчного пузыря) при пальпации во время глубокого вдоха (симптом Мерфи при желчнокаменной болезни).
Подобных симптомов множество, но, как правило, клиническая картина проявляется не только болевым синдромом, поэтому исключительно характеристиками и особенностями боли при постановке диагноза не руководствуются.
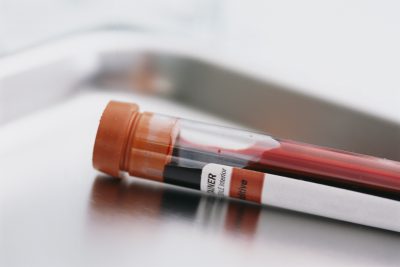
Для постановки диагноза больному назначаются дополнительные методы исследования, которые помогут определить причину заболевания с большой долей вероятности. К таким дополнительным диагностическим методам относятся:
- общий анализ крови (обнаруживает острое воспаление, анемию);
- биохимический анализ крови (определяет нарушение обмена веществ, пигментного обмена, ферментов, азотистых веществ);
![]()
общий анализ мочи (белок, кровь, лейкоциты);- биохимический анализ мочи (пигменты, ферменты, азотистые вещества).
- рентгенография органов грудной клетки и брюшной полости;
- электрокардиография;
- ультразвуковое обследование органов грудной клетки и брюшной полости;
- пункционные методы диагностики;
- компьютерная или магнитно-резонансная томография.
По данным комплексного обследования и результатам проведенных дополнительных методов исследования врач может установить диагноз или направить пациента для консультации к смежному врачу-специалисту.
Как лечат патологии с болью при кашле?
После проведения полного комплекса обследований определяется тактика ведения больного. Методы лечения могут быть консервативными или хирургическими.
Комплекс лечебных процедур для пациентов, у которых от кашля болят ребра, зависит от причин, вызывающих боль.
Если пациенту поставлен диагноз острого воспалительного или нагноительного заболевания органов дыхания, то алгоритм ведения такого больного может выглядеть таким образом:

Лечебное питание.
- антибиотики широкого спектра действия;
- бронхолитики, муколитики;
- бронхорасширяющие препараты;
- противовоспалительные средства;
- иммуномодуляторы, адаптогены;
- дезинтоксикационная терапия;
- витаминотерапия.
Фитотерапия.
- Лечебная бронхоскопия.
- Трансторакальная пункция.
- Вскрытие абсцесса.
- Удаление части или целого органа.
Если у пациента диагностирован острый инфаркт миокарда, его необходимо немедленно госпитализировать в отделение реанимации для экстренного купирования болевого синдрома и проведения тромболитической терапии.
При межреберных невралгиях и грудных радикулитах больному в зависимости от интенсивности боли назначаются обезболивающие средства или блокада нервных корешков.

При заболеваниях желудочно-кишечного тракта (печени, поджелудочной железы) или почек выбор тактики лечения зависит от степени нарушения функции органа. При возможности восстановления функции органов лечение может ограничиться консервативными методами (медикаментозными или немедикаментозными). Если функция органа нарушена в значительной степени, решается вопрос о методе оперативного вмешательства (паллиативном или радикальном).
Только врач может установить истинную причину болей, возникающих при кашле, и назначить правильное лечение. Поэтому, чтобы не пропустить возникновения патологии и предупредить развитие осложнений, при появлении кашля, сопровождающегося болевыми ощущениями в грудной клетке, необходимо своевременно проконсультироваться у квалифицированного специалиста.
Читайте также: