Хондрома крестца кто лечить
- Виды опухолей позвоночника
- Причины новообразований
- Симптомы рака крестца
- Гигантоклеточная опухоль
- Вторичный рак крестца
- Диагностика первичного рака крестца
- Лечение первичного заболевания и прогнозы
Тот факт, что рак беспощаден ко всем органам человека, известен всем. Новообразованиям подвержена и костная ткань, в том числе рак крестца — злокачественное заболевание, которое может возникнуть у людей любого возраста.
Крестец — это отел позвоночника, который находится между копчиком и поясничным отделом. Крестцовая кость состоит из 5 сросшихся позвонков, причем конечное формирование этой части позвоночника заканчивается только к 30 годам. К этому возрасту к 3 уже сросшимся позвонкам добавляется еще 2. Болевые ощущения в крестце просто так никогда не возникают — они могут появиться только в результате травмы, инфекции или же новообразования.
Врачи говорят, что боль в крестце чаще всего свидетельствует о наличии опухоли. Нередко опухоль расположена в другом органе, но так как крестец находится в непосредственной близости ко многим жизненно важным органам, то метастазирование опухоли может быть направлено на него. Если у человека наблюдаются боли в крестце, то опухоль может быть в органах малого таза, в предстательной железе, желудке, легких, в молочных железах и щитовидке.
Виды опухолей позвоночника
- Хондросаркома. Образование локализуется между позвонками в хрящевой ткани. Это самая распространенная опухоль позвоночника.
- Остеосаркома — опухоль в костной ткани.
- Миелома — опухоль, которая поражает нервную ткань и спинной мозг, при этом позвонок разрушается. Опухоль может быть как одиночной, так и множественной.
- Хондрома — злокачественное поражение хорды; чаще всего возникает у людей среднего или пожилого возраста.
- Саркома Юнга — детская онкология, при которой поражаются клетки спинного мозга.
- Гигантоклеточная опухоль.
- Болезнь Педжета.
Все эти виды опухолей растут очень быстро и в короткие сроки поражают метастазами органы, которые расположены поблизости.
Причины новообразований
По какой причине появляется опухоль на крестце, на сегодняшний день выяснить пока не удалось. Точно так же, как неизвестно, почему возникает злокачественный процесс в других органах. Онкологи выделяют только факторы риска, которые могут спровоцировать возникновение заболевания. Это могут быть:
- высокие дозы излучения;
- контакт с канцерогенными веществами (работа на вредном производстве);
- неправильное питание;
- курение;
- злоупотребление ультрафиолетом (солярии).
К тому же считается, что риск возникновения злокачественного процесса в крестце повышается у людей, которые перенесли травмы позвоночника или операцию.
Симптомы рака крестца
Заметить начальные стадии заболевания затруднительно, в этом и заключается коварство заболевания. Симптоматика заболевания проявляется тогда, когда болезнь уже находится в активной стадии.
Первыми признаками являются болевые ощущения. Изначально боль появляется периодически, ее характер напоминает перенапряжение мышц. Если нащупать бугорок на кости в месте болевых ощущений, то боль усиливается. Также отмечается нарастание боли в положении лежа и в ночное время. С развитием болезни боли становятся сильнее, вплоть до нестерпимых.Никакие обезболивающие средства снять эту боль не могут. Иногда может подниматься температура.
Опухоль на крестце сильно давит на нервные окончания, в результате чего может возникнуть онемение в ногах. В пальцах может появляться жар, холод, зуд, а потом уже онемение. Отмечается снижение чувствительности ягодичной области, голеностопа, задней части бедра.
Двигательный аппарат при раке нарушает свою работу: движения больного становятся ограниченными, изменяется походка. Так как мышцы претерпевают атрофию, человек часто падает.
На последних стадиях рака позвоночник деформируется, у больного отмечается неконтролируемое опорожнение мочевого пузыря и кишечника. Вкусовые пристрастия меняются, больной отказывается от мясных блюд, резко теряет в весе, его мучает бессонница, наблюдается холодный пот.
Гигантоклеточная опухоль
Научное название — остеобластокластома. Гигантоклеточная опухоль — это доброкачественное образование, которое может перерождаться в злокачественный процесс при определенных обстоятельствах. Начинается это заболевание в конечных костных отделах, а затем оно переходит и на другие области.
Чаще всего это образование сначала никак не проявляется, и в связи со своим доброкачественным характером даже метастазирование никаких признаков не дает. Позже появляются болезненные ощущения в костях.
Диагностируется это заболевание во многих случаях при переломах костей, так как опухоль хорошо видно на рентгеновских снимках. И даже если перелом был в другой кости, то по метастазам несложно найти узел образования (при условии, конечно, что метастазы уже имеются).
Лечение гигантоклеточного образования — хирургическое. При этом проводится полная резекция поврежденной кости и замена протезами (если область поражения слишком обширная). После операции пациенты должны постоянно находиться под контролем врача. 1 раз в 3 месяца необходимо проводить обследование на возможный рецидив заболевания. Если рецидив все же случится, то, скорее всего, это будет уже злокачественный процесс. Однако при правильно выполненной операции и при иссечении всех поврежденных тканей такое случается нечасто. Главное после операции — это обязательно пройти курс лучевой терапии, чтобы оставшиеся клетки опухоли погибли.
Исход заболевания при доброкачественной гигантоклеточной опухоли в большинстве случаев благоприятен, как правило, через 3-4 месяца после операции пациенты возвращаются к нормальной жизни. С таким диагнозом довольно часто к хирургам обращаются беременные женщины. Нужно учитывать, что для лечения заболевания беременность приходится прерывать.
Вторичный рак крестца
Нередко рак крестца развивается в результате метастазирования в него злокачественных клеток из других органов. Такое явление существенно осложняет и без того трудное течение и лечение онкологических заболеваний. В определенных стадиях болезни атипичные клетки разносятся кровяным и лимфоидным током по всему организму, и очаги патологии могут возникнуть в различных местах. Для развития онкологии достаточно всего 1 клетки, которая в кратчайшие сроки разделится на огромное количество таких же дефектных клеток.
Найти первичное образование при вторичном раке крестца — это довольно сложная задача, тем более что лечение должно начинаться незамедлительно. В костных тканях выделяют 2 типа метастазов — остеокластические и остеобластические. Что касается морфологии вторичных опухолей, то их довольно много, чаще всего это карциномы и плоскоклеточный рак.
Симптомы вторичного рака крестца идентичны первичному. План лечения составляется врачом, который учитывает и первичный очаг поражения.
Диагностика первичного рака крестца
Рак крестца на ранних стадиях практически никогда не диагностируется. Это связано, во-первых, с отсутствием яркой симптоматики, а во-вторых, со сложностью инструментальной и клинической диагностики. Причина заключается в анатомических особенностях: в крестцовой области имеется резервное пространство, поэтому симптомы появляются в поздних стадиях заболевания. Чаще всего диагноз ставится тогда, когда опухоль уже имеет значительный размер.
Диагностика заключается в следующем:
- проверка двигательных рефлексов, серозных показателей, мышечного тонуса. Эти сведения дадут представление о степени неврологической возбужденности;
- рентген позвоночника позволяет обнаружить деформационные процессы в дисках и разрушенные участки костной ткани;
- МРТ необходимо для детального осмотра новообразования, кроме того, это исследование позволяет точно определить локализацию опухоли и наличие метастазов;
- биопсия позволяет определить степень злокачественности опухоли;
- радиоизотопное сканирование;
- лабораторные исследования крови и мочи.
Лечение первичного заболевания и прогнозы
Самым распространенным методом лечения рака является лучевая терапия. Кроме того, онкологи назначают сильные медикаменты, которые разрушают клетки рака. Они изолируют опухоль, и со временем она начинает погибать.
Операцию назначают при потере чувствительности, опухоль удаляется, и давление на нервные окончания прекращается. Операция проводится с использованием микроскопов, так как это дает возможность хирургу отличить атипичные клетки. В ходе хирургического вмешательства применяются электроды, которыми проверяется чувствительность нервов. Хирурги иссекают ткани, пораженные злокачественным процессом, и стараются максимально сохранить позвоночник. При необходимости ткани заменяются собственными здоровыми тканями, которые берутся из подвздошной кости. В некоторых случаях применяется донорский материал или металлические имплантаты.
На ранней стадии заболевания еще есть возможность победить его, поэтому человек должен внимательно прислушиваться к сигналам, которые подает его организм и своевременно обращаться к врачу.
Еще не так давно прогноз при онкологических заболеваниях позвоночника был неблагоприятный: пятилетняя выживаемость отмечалась только в 5%. Сейчас появились новые подходы к лечению (химиотерапевтические и хирургические), поэтому этот процент заметно увеличился. Прогноз, конечно, во многом зависит от локализации опухоли, общего состояния пациента, его возраста и настроя.
Рак — это не приговор. И чем раньше будет выявлено заболевание, тем успешнее будет лечение. Но даже на поздних стадиях при правильном лечении жизнь может быть продлена на 5 лет. Ученые постоянно работают над новыми методиками, и кто знает: вполне возможно, что за эти 5 лет будет найдено новое эффективное средство борьбы с недугом.
Опухолевые заболевания крестца – крупной кости в виде треугольника – встречаются редко, составляют менее семи процентов от всех случаев развития новообразований в позвоночной зоне. Диагностировать и лечить подобные заболевания довольно сложно. Невозможно выявить причину возникновения многих из них, и доступ для исследования затруднен из-за мышечной массы, которая защищает крестцовые кости. Точное заключение можно сделать лишь по результатам биопсии опухоли крестца. Все эти моменты касаются и хордомы, которая не заметна визуально и не прощупывается.
Виды новообразований крестца
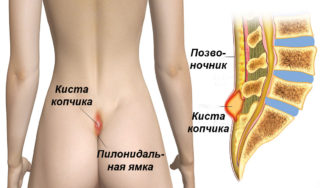
Как и в других отделах организма, все образования здесь подразделяются на злокачественные и доброкачественные. Появление припухлости на пояснице чуть выше копчика совершенно не означает, что у человека рак крестца. Возможных причин множество. Это может быть отечность вследствие травматического повреждения. Если отек долго не спадает, на этом месте образуется разрастание фиброзной ткани или развивается абсцессивный процесс.
Вероятен и дермоидный характер шишки на крестце, когда она становится последствием гнойного воспаления волосяных фолликулов кожи. У мужчин эта зона может воспаляться, гноиться и опухать из-за эпителиального копчикового хода. У ребенка возможен дермальный синус – скрытый спинальный порок развития, представляющий свищевой канал от кожного покрова до спинномозгового отдела.
Часто регистрируют липомы или жировики в крестцово-поясничной зоне – незлокачественные формирования, которые образуются в жировой клетчатке и крайне редко переходят в раковую форму.

Возникновение припухлости в зоне ниже пояса возможно вследствие различных кистозных образований. Это может быть киста Тарлова, арахноидальный ликворный дефект, периневральная киста в области крестца. Для них характерно уплотнение тканей, иногда жидкое содержимое, возможность прощупывания и болезненные проявления при разрастании из-за давления на спинномозговые корешки. Шишка на крестце у женщин чаще всего возникает по причине увеличения периневральной кисты.
Доброкачественные новообразования выявляют и в тканях кости и хрящей. Их можно заметить обычно только после проведения рентгена, поскольку неприятные синдромы в виде давящей боли, мурашек, чувства онемения конечностей и поясницы возникают лишь при серьезном увеличении образования в размерах. К основным болезням относят:
- остеому;
- хондрому;
- остеохондрому;
- гемангиому;
- хондробластому;
- энхондрому;
- сакральную нейрофиброму;
- гигантоклеточную опухоль;
- эозинофильную гранулему.
Остеохондромы во множественных количествах регистрируют как отдельное заболевание – остеохондроматоз. На костных структурах также могут развиваться кистозные наросты.
Достаточно частым поражением крестца являются солитарные и аневризмальные костные кисты. Обычно регистрируются у подростков, бессимптомны и при благоприятном течении недуга способны пройти самостоятельно в течение двух лет.
Злокачественные образования отличаются от малоопасных тем, что вокруг них обычно не образуется капсульной оболочки, но в некоторых случаях она присутствует. Опухоль интенсивно растет, проникает в близлежащие ткани. Мутировавшие клетки стремительно делятся и распространяются по телу. Метастазы способны проявиться где угодно, даже в дальних от крестца зонах организма.
Не только крестцовые опухоли способны разрастаться в окружающие ткани. Есть вероятность, что метастазы возникнут в крестце вследствие рака органов малого таза или брюшной полости.
Часто встречающиеся образования онкологической природы:
- саркома Юинга;
- остеосаркома;
- злокачественная лимфома (ретикулосаркома);
- плазмацитома (миелома);
- хордосаркома;
- хордома.
По МКБ-10 последний недуг имеет код С 71. В двух из трех случаев хордомы злокачественного характера в районе копчика и крестца развивается классический тип болезни с характерной узловатостью, некротическими очагами и наличием капсулы. Он способен протекать в различной степени тяжести – высокой, средней и низкой. Оказывает негативное влияние на сосуды, вызывая кровоизлияния.
Течение болезни без симптомов опасно переходом на стадию метастазирования.
Хондроидный вариант заболевания обычно поражает женщин и не распространяется в виде метастазов. Опаснее всего дифференцированная хордома, имеющая при биопсийном исследовании признаки сразу нескольких раковых недугов и разрастающаяся крайне быстро. Мутировавшие клетки проникают в лимфатические узлы, органы брюшной полости, легкие.
Факторы риска и характерные симптомы
Этиологию опухолевых процессов определить непросто. К вероятным факторам риска относят:
- экологическое неблагополучие;
- работу на вредных производствах;
- пристрастие к спиртному, сигаретам, наркотикам;
- гиподинамию.
Клиническая картина меняется по мере разрастания. Костные новообразования отличает длительная бессимптомность. Опухолевые ткани между позвонками или в канальной зоне выявляются, когда им перестает хватать места в соответствующей полости. Первым признаком является локальная боль в районе поражения.
Симптомы хордомы зависят от размеров и степени сдавливания нервных корешков. У человека болит крестцовая зона, немеют ноги. Дополнительными признаками являются проблемы с мочеиспусканием и дефекацией, половые трудности.
Методы диагностики
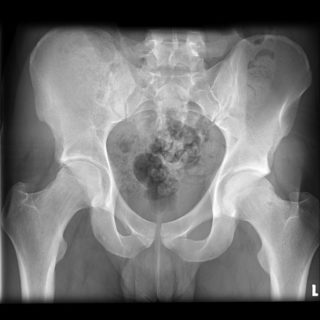
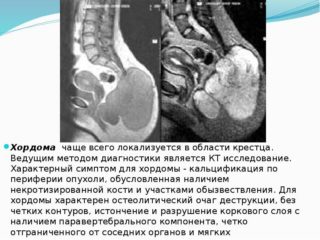
Диагностика включает сбор анамнеза, общий и неврологический осмотр с обязательной пальпацией болезненного участка.
Пациентам делают рентгеновские снимки в прямой и боковой проекции. При наличии опухолевых тканей в кости будут видны крупные очаговые разрушения. Иногда в области, охваченной хордомой, заметны тонкие перемычки, разбивающие полость кости на отсеки. Крестец обычно увеличивается в переднезаднем направлении.
Чтобы четко локализовать хордому и обнаружить возможные метастазы, применяют КТ и МРТ соответствующего отдела позвоночника.
Для выявления вовлеченности аорты и иных сосудов назначают ангиографию. Окончательное заключение дается только по результатам биопсии под рентгенологическим контролем и последующей гистологии. Пункцию берут с заднебокового доступа, чтобы добраться до центра образования.
Состояние лимфатических узлов оценивают с учетом показаний УЗИ пораженной области. Для обнаружения метастаз делают рентгенологические, томографические исследования легких, брюшины и печени. Также обязательно проводят расширенные анализы крови и мочи.
Дифференциальную диагностику хордомы проводят с такими заболеваниями, как саркома Юинга, хондросаркома крестца, а также опухолями репродуктивной системы и раком толстой кишки, метастазирующим в область позвоночного столба.
Лечебные мероприятия
Избавление даже от доброкачественных образований проводится обычно путем оперативного вмешательства, когда опухоль удаляют вместе с капсулой, иначе высок риск рецидивов. При кистозных разрастаниях возможно медикаментозное и физиотерапевтическое лечение.
В тяжелых случаях проводится тотальное удаление крестца с установкой на месте кости особых прямых и поперечных стержней.
При хондроме поможет только хирургия. Радиотерапевтические манипуляции снижают болезненные ощущения и слегка уменьшают размер опухоли, но полного излечения не дают. Облучение ведут с помощью гамма-аппарата либо рентгеновского устройства. Наряду с привычными способами лучевой терапии используют стереотаксическое хирургическое лечение. Оно заключается в том, что на зону опухоли воздействуют тонкие пучки гамма-лучей.
Химиотерапевтические методы при избавлении от хордомы не применяют – этот тип новообразований устойчив к воздействию препаратов.
Что касается народного лечения, то различные сборы могут использоваться по согласованию с врачом в качестве поддерживающей терапии. Настойки донника или пиона уклоняющегося помогают улучшить самочувствие при лучевой терапии, а измельченная скорлупа куриных яиц с лимонным соком полезна для укрепления костной ткани.
Возможные осложнения и прогноз
Тяжелыми последствиями крестцовых опухолей являются:
- кратковременные онемения либо параличи ног, ведущие к двигательной дисфункции и утрате возможности ходить;
- недержание мочи и кала или, наоборот, сильные запоры и проблемы с мочеиспусканием;
- болевой синдром в позвоночной зоне различной силы, характера и продолжительности;
- хрупкость костных структур, ведущая к риску патологических переломов.
Все эти осложнения способны привести к инвалидизации с полным обездвиживанием.
Большинство доброкачественных образований дают благоприятный прогноз для здоровья пациента. Опасны они лишь в том случае, если пролегают глубоко в позвоночных тканях, возле крупных сосудистых и нервных ответвлений. Тогда иссечь их бывает невозможно.
Клинический прогноз при раковых опухолях, в том числе хордоме крестца определяется уровнем патологического влияния, обширностью онкопроцесса и успешностью первой операции.
Продолжительность жизни пациентов с хордомой находится в диапазоне 5–10 лет. При агрессивных типах недуга в первые пять лет умирает почти 70 процентов пациентов. Рецидив считается неблагоприятным симптомом.
На последних стадиях хордома достаточно быстро прогрессирует, метастазирует в другие органы с возникновением инфильтрации. Ткань кости интенсивно разрушается. В этом случае заболевание становится неизлечимым и приводит к летальному исходу.
Профилактика патологии
Специальных превентивных мер для предотвращения хордомы не существует – ее точные причины пока не выявлены. Врачи дают только общие советы по сохранению здоровья:
- нормализовать режим дня;
- организовать сбалансированное питание, богатое витаминами и минералами;
- употреблять больше клетчатки для профилактики запоров;
- отказаться от вредных привычек;
- не забывать о регулярной двигательной активности;
- соблюдать правила гигиены.
Людям с проблемами крестцово-копчиковой зоны важно ограничивать время, проведенное в сидячем положении. Те, кто не может решить эту проблему в силу рабочих обстоятельств, дают хорошие отзывы об использовании подушек-пончиков при длительном сидении. Такие ортопедические приспособления можно найти в отделах фармации и медтехники.
Чтобы не довести разрастание возможного образования в крестцовой зоне до критического состояния, при возникновении неприятных симптомов обращайтесь к врачу. На ранней стадии при оперативном удалении даже агрессивной хондромы есть хорошие шансы на благоприятный исход.
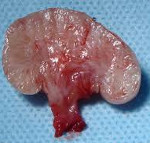
Хондрома – это доброкачественное новообразование, состоящее из клеток зрелого хряща (как правило, гиалинового). Может развиваться на любых костях, однако чаще всего поражаются трубчатые кости кисти. Склонна к медленному росту, течение благоприятное. На начальных этапах клиника скудная или отсутствует, поэтому небольшие хондромы часто становятся случайной находкой при проведении рентгенографии по другому поводу. По мере роста возникает деформация, при расположении в области сустава возможны артралгии, реже – синовит. Диагноз выставляется на основании рентгенологического исследования и данных биопсии. Лечение оперативное – иссечение опухоли.
МКБ-10
- Причины хондромы
- Патанатомия
- Классификация
- Симптомы хондромы
- Осложнения
- Диагностика
- Лечение хондром
- Цены на лечение
Общие сведения
Хондрома – это доброкачественная опухоль, состоящая из зрелых хрящевых клеток. Обычно растет медленно, и долгое время может оставаться бессимптомной. Симптомы обычно появляются при сдавлении расположенных поблизости анатомических структур. Течение благоприятное, однако, возможно перерождение в злокачественную опухоль (хондросаркому), поэтому требуется хирургическое удаление. Лечение осуществляется в плановом порядке в условиях стационара. Опухоли склонны к рецидивированию.
В практике специалистов в сфере ортопедии и травматологии хондромы встречаются достаточно часто. Они составляют примерно 10-12% от общего числа новообразований скелета. Страдают преимущественно пациенты молодого возраста (от 10 до 30 лет), пик заболеваемости приходится на 11-16 лет.

Причины хондромы
Причины развития неизвестны. Обычно хондромы бывают солитарными (одиночными). При наличии диспластических процессов возможно образование множественных вторичных опухолей. Источником хондромы может являться нормальный хрящ (ростковый, суставной), участки дистопированного (расположенного в нетипичном месте) хряща или очаги эмбрионального неокостеневшего хряща.
Патанатомия
Чаще всего хондрома возникает на костях фаланг пальцев, пястных костях кисти и метатарзальных костях стопы. Из длинных трубчатых костей наиболее часто поражается бедренная кость, реже – плечевая кость и кости голени. Может также развиваться на плоских костях, в мягких тканях, хрящах гортани и околоносовых пазух. Представляет особую опасность при образовании в области основания черепа, поскольку при интракраниальном расположении сдавливает мозговые структуры.
При локализации в области носовых пазух вызывает затруднение носового дыхания, при образовании в области эпифизов трубчатых костей может стать причиной синовита. В отдельных случаях возможны патологические переломы. Хондромы проксимальных отделов плечевой и бедренной костей, а также хондромы грудины, лопатки и таза достаточно часто подвергаются злокачественному перерождению. При этом озлокачествление хондром коротких трубчатых костей (стопы, кисти) встречается чрезвычайно редко и считается казуистическим случаем.
Классификация
В зависимости от расположения хондромы по отношению к кости в ортопедии и клинической онкологии выделяют два вида опухолей:
- Энхондрома. Образуется внутри кости. В процессе роста энхондрома деформирует кость, как бы распирая ее изнутри.
- Экхондрома. Образуется на наружной поверхности кости, растет в сторону мягких тканей.
Симптомы хондромы
Клиническое течение в значительной степени зависит от локализации неоплазии. Как правило, на начальных стадиях заболевание протекает бессимптомно. Чрезвычайно медленный рост, характерный для этого новообразования, приводит к тому, что с момента образования хондромы до появления первых признаков болезни может пройти несколько лет или даже десятилетий. Однако, возможны и исключения (при расположении в области трахеи, околоносовых пазух, основания черепа и т. д.), поскольку при такой локализации хондромы рано начинают сдавливать расположенные рядом анатомические образования.
При локализации в области мелких трубчатых костей (кисть, стопа) в ходе пальпации в некоторых случаях выявляется небольшое безболезненное утолщение. Боли могут возникать в тех случаях, когда новообразование достигает значительных размеров и начинает сдавливать нервные стволы, расположенные по боковым поверхностям пальцев. При образовании хондромы в метафизо-диафизарной и метафизо-эпифизарных областях длинных трубчатых костей симптомы на начальных стадиях также отсутствуют. По мере роста опухоли появляются проходящие артралгии (боли в суставе без признаков воспаления). Если хондрома достигает достаточно крупных размеров, возможно развитие синовита.
При локализации хондромы в области грудной клетки в 90% поражаются ребра. В подавляющем числе случаев хондрома образуется в месте перехода костной части ребра в хрящевую и чаще всего обнаруживается в области II-IV ребра. На начальных стадиях течение бессимптомное. По мере роста опухоли вначале возникает косметический дефект, а уже через некоторое время (иногда – несколько лет) присоединяется болевой синдром. Несмотря на то, что хондрома является доброкачественной опухолью, она проявляет тенденцию к прорастанию внутреннего листка надкостницы и плевры. При вовлечении в процесс плевры у больного появляется боль в грудной клетке, усиливающаяся при дыхании.
Осложнения
Увеличиваясь в размере, хондрома может прорастать значительную часть поперечника кости. При этом прочная костная ткань замещается более мягкой и нежной хрящевой, поэтому опухоли больших размеров, вне зависимости от их локализации, могут становиться причиной патологических переломов. Характерными признаками таких переломов являются резкая боль, крепитация и патологическая подвижность в области повреждения в отсутствие травмы или после незначительной травмы.
Хондромы, растущие из основания черепа и расположенные в его полости, рано начинают сдавливать головной мозг. Опухоль увеличивается медленно, поэтому симптомы сдавления возникают постепенно. Возможны головокружения, головные боли, нарушения координации движений (вестибулярная атаксия), параличи и парезы конечностей. Рост хондромы в области околоносовых пазух становится причиной затрудненного дыхания через нос.
Диагностика
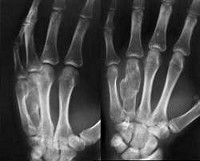
Диагностику осуществляют врачи-онкологи и травматологи-ортопеды. Из-за скудной и неспецифической симптоматики основным методом диагностики хондром являются дополнительные инструментальные исследования. Эндохондромы в области костей скелета (кроме основания черепа) можно обнаружить в ходе обычного рентгенологического исследования. Для постановки диагноза экзохондромы, как правило, приходится применять другие методики, поскольку хрящевая опухоль не рентгеноконтрастна и не видна на фоне мягких тканей.
Для эндохондромы в области коротких трубчатых костей (кисти, стопы) характерно ограниченное гомогенное просветление, которое зачастую занимает весь поперечник кости. На рентгенограммах длинных трубчатых костей хондромы выглядят, как облаковидные просветления неправильной формы, иногда – с тенями обызвествления. Рентгенологическая картина хондромы в ряде случаев может напоминать однокамерную костную кисту, локализованный очаг фиброзной дисплазии и гигантоклеточную кистозную опухоль. Необходимо также исключить признаки озлокачествления хондромы. Для уточнения диагноза выполняют биопсию с последующим гистологическим исследованием материала.
Типичная хондрома из гиалинозной хрящевой ткани представляет собой лакуны, в центре которых лежат одиночные клетки, разделенные нормальным, миксоматозным или отечным веществом. При изменении межклеточного вещества клетки часто имеют звездчатую или веретенообразную форму. В межклеточном веществе обычно обнаруживаются очаги кальцификации.
При выявлении хондром основания черепа и околоназальных синусов рентгенография также малоинформативна, поэтому в таких случаях используется КТ или МРТ. Перед началом инструментальной диагностики врач-невролог или нейрохирург проводит неврологическое обследование для уточнения локализации поражения. В ходе КТ черепа и МРТ головного мозга осуществляется точное определение местонахождения хондромы, ее формы, размеров и отношения к соседним органам и тканям. В заключение для уточнения диагноза выполняется биопсия (если это возможно при данном месторасположении хондромы).
Лечение хондром
Лечение оперативное, осуществляется в плановом порядке в условиях специализированного отделения (обычно онкологического). Тактика и объем хирургического вмешательства определяются с учетом локализации опухоли и ее влияния на соседние органы и ткани. Хондромы, расположенные в области коротких трубчатых костей стопы и запястья, удаляются в пределах здоровых тканей. При необходимости проводится пластика костного дефекта гомо- или аллотрансплантатом. Хондромы в области длинных трубчатых костей, а также грудины, лопатки и таза необходимо удалять радикально, следуя принципам оперативного лечения пациентов со злокачественными новообразованиями (хондросаркомами), поскольку в этом случае достаточно велик риск озлокачествления опухоли.
Тактика лечения хондромы в области основания черепа выбирается с учетом ее локализации, размеров, отношения к соседним тканям, наличия сопутствующих заболеваний, общего состояния больного и риска развития осложнений. Стандартом является хирургическое лечение. Возможно традиционное хирургическое удаление опухоли костей черепа, малоинвазивное оперативное вмешательство (с использованием эндоскопа, введенного через носовые ходы) или радиохирургическая операция.
При лечении хондром основания черепа также может использоваться лучевая терапия. Обычно она применяется на этапе подготовки к оперативному вмешательству для уменьшения размера новообразования или в послеоперационном периоде для полного уничтожения клеток опухоли, которые могли остаться после операции. Вместе с тем, в ряде случаев лучевая терапия становится основным методом лечения хондром основания черепа. Это происходит при наличии противопоказаний и проведению хирургического вмешательства, например, при наличии серьезных соматических заболеваний или тяжелом общем состоянии больного.
Читайте также:


