Что такое лазерная реконструкция межпозвонковых дисков
Постоянное развитие технологий в медицине коснулось и оперативного вмешательства при грыжах межпозвонковых дисков. Основные приоритеты развития — это малоинвазивность и быстрота возвращения пациента к активной жизни. Постепенно отходят в прошлое дискэктомия открытым доступом, травматичные операции, связанные с удалением дужек позвонков, например, ламинэктомия. Им на смену пришло следующее поколение операций: микродискэктомия, которая проводится с помощью операционного микроскопа с минимальным разрезом.
Но есть и методы оперативного лечения, которые позволяют обойтись вообще без разрезов. Это эндоскопическая дискэктомия, микроэндоскопическое вмешательство, а также лечение грыжи позвоночника лазером. О чём идёт речь? В чём состоит смысл этого метода, каковы его преимущества и недостатки? Кому он показан и противопоказан, как готовиться к процедуре, и как проводится лечение грыжи диска лазером?
Суть методики
Нужно помнить, что лазеротерапия с целью воздействия на грыжу на самом деле является частью малоинвазивной хирургии. И те, кто думают, что, применяя этот вид лечения, можно вообще обойтись без операции, неправы. Как можно говорить о консервативном способе лечения, когда межпозвонковая грыжа или ее фрагменты превращаются в пар, и этот пар под высоким давлением выводится наружу?
Выпаривание грыжи — настоящее оперативное вмешательство. Но лазерные способы деструкции грыж дисков или изменения их структуры не требуют основных атрибутов обычных операций, и протекают без разрезов, без кровопотери и боли, и поэтому не требуют введения эндотрахеального или внутривенного наркоза. Вполне достаточно местного обезболивания.
Далее будет рассмотрено лечение межпозвонковой грыжи с помощью лазерного излучения подробно. Но вначале следует выяснить, какие у этого метода есть преимущества и недостатки.
Видео процедуры
Достоинства лазерного воздействия
Следующие показатели и аргументы делают лазерные методы влияния на патологически измененный диск одними из лучших в наше время:
Однако у этих методов существуют и определенные недостатки.
Недостатки
Прежде всего, отсутствует большой объём научных данных, который позволяет уверенно говорить об отдаленном периоде, поскольку методика применяется сравнительно недавно. Никто не знает, как повлияет лазерное лечение на структуру диска у пациента через 30, 40, и более лет. Также:
-
этот вид лечения не является радикальным. Так, если говорить о протезировании диска, который с большим успехом проводят в странах Западной Европы, например в Чехии, Германии, то можно считать, что человек получает практически новый диск и возврат к свободе движений. После лазерных манипуляций у него остаётся старый диск, и зачастую с измененной структурой;
Показания к лазерным методам лечения
В различных статьях, посвящённых лечению осложнений компрессионно-ишемических проявлений остеохондроза, то есть протрузий и грыж, можно прочитать, что показанием к оперативному вмешательству являются:
- устойчивые боли, которые не купируются лекарственными препаратами;
- прогрессирование нарушений чувствительности с расширением зон;
- прогрессирующая слабость в мышцах, их гипотрофия, то есть развитие пареза, например, слабость в стопе, хлопающая или свисающая стопа, необходимость поднимать высоко ногу. В более мягком варианте — это снижение сухожильных рефлексов, ахиллова и коленного, если речь идёт о грыжах пояснично-крестцового отдела позвоночника.
- грыжа старше 6, максимум 7 месяцев, уже застаревшая, и количество воды в ней уже недостаточное для вапоризации и деструкции с помощью лазера;
- размер её не должен превышать 6 мм.
На практике нейрохирурги в России сталкиваются, как правило, с запущенными ситуации и чаще всего – с застарелыми и множественными, обызвествленными грыжами. В таком случае будут показаны традиционные виды лечения, и из малоинвазивных оперативных вмешательств следует рассматривать микродискэктомию и эндоскопическое удаление грыжи.
Противопоказания
Существует ряд состояний, когда лазерное излучение может принести больше вреда, чем пользы. Противопоказаны лазерные методики лечения грыж дисков в том случае, если:
- в этом сегменте существует аномалия костной структуры позвонков, например, наличие двусторонних грыж Шморля;
- при значительном сужении, или стенозе спинномозгового канала в месте предполагаемого вмешательства;
- по данным рентгеновского исследования, МРТ в межпозвонковом диске есть признаки дисцита, то есть воспаления, а в окружающей костной ткани позвонков имеются признаки спондилита.
Наконец, не используется лазерная технология в случае секвестрированной грыжи. Крайне нежелательно использовать лазерные методы, как уже говорилось выше, при больших размерах грыж, превышающих 6 мм. Конечно, никто не запрещает пациенту настаивать на этом методе лечения, но есть риск неполного удаления грыжи, и особенно в том случае, если пациент старше 50 лет, и у него есть разрывы в фиброзном кольце, то есть имеется высокий риск появления повторных протрузий и грыж в этом сегменте.
Безусловное противопоказание к лечению грыж лазером — это смещение позвонков и их выраженная нестабильность, опухоль в данном сегменте, даже доброкачественная гемангиома. С полным перечнем противопоказаний пациент знакомится на первичном приеме нейрохирурга, когда подбирается вид оперативного лечения. Как следует готовиться к лазерному лечению?
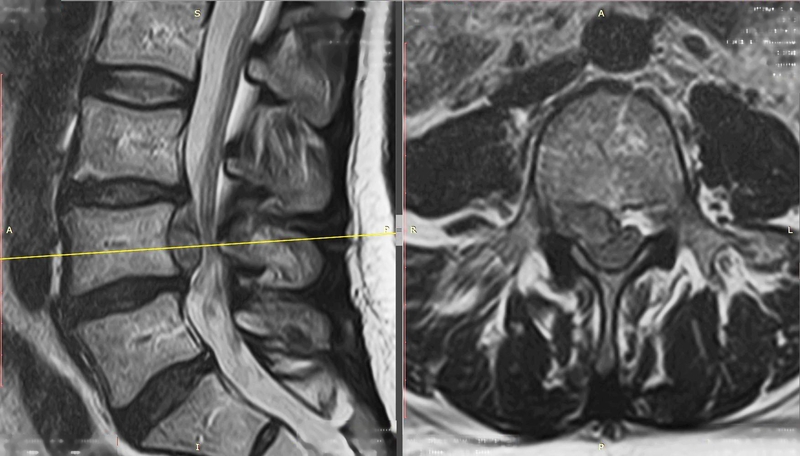
Секвестрированная грыжа на мрт.
Подготовка к процедуре
Прежде всего, стоимость одного койко-дня в странах с высоким уровнем развития медицины довольно высокая, и поэтому все анализы и исследования пациент выполняет амбулаторно. К ним относится выполнение компьютерной и магнитно-резонансной томографии с нужным разрешением, ЭКГ, общий анализ крови и мочи, исследование глюкозы крови, необходимые анализы на ВИЧ и сифилис.
Если нужно, то при наличии сопутствующих хронических заболеваний может потребоваться и разрешение соответствующих специалистов. Затем терапевт, выдает заключение о возможности проведения вмешательства на межпозвонковых дисках (в плане отсутствия противопоказаний).
Пациент приходит в клинику с соответствующим нейрохирургическим отделением, причём за час-полтора до оперативного вмешательства. Затем предстоит приём лечащего нейрохирурга, а также анестезиолога, несмотря на отсутствие общего наркоза. Накануне поступления в клинику пациенту нужно не есть и не пить с вечера, это оправданная мера предупреждения. Даже при отсутствии общего обезболивания может быть непредсказуемая реакция на местный анестетик, например, тошнота или даже рвота.
Затем пациент переодевается в стерильное белье и доставляется в операционный зал. Примерно через час, после окончания лазерного вмешательства он транспортируется в палату наблюдения, где и находится в течение 24 часов. Вставать и ходить можно уже в конце первого дня, то есть в день операции. Как правило, на следующий день пациент выписывается домой.
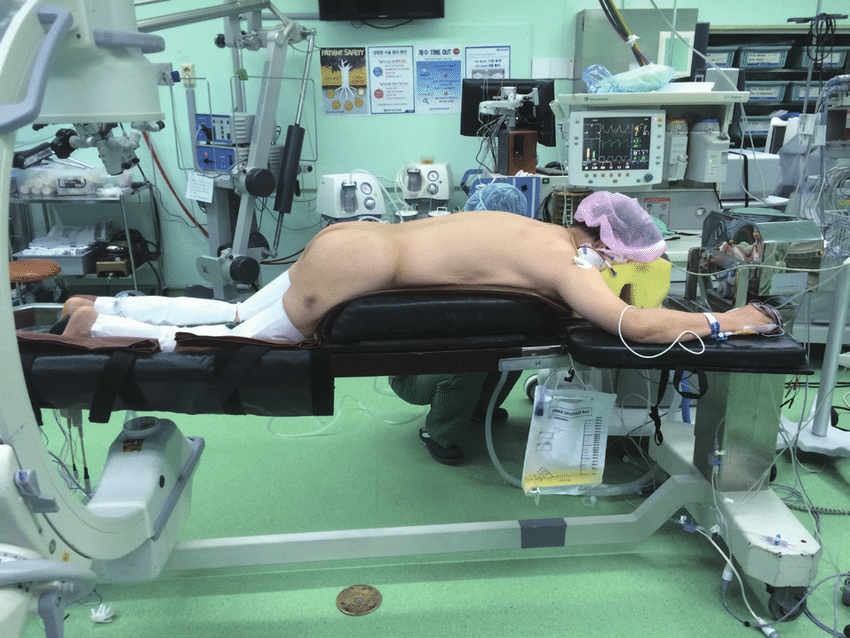
Положение пациента на операционном столе.
Подробности вмешательства
В настоящее время во всех странах с развитой медициной, например, США, Израиле, Германии, Чехии существуют три основных способа лазерного лечения грыж межпозвоночных дисков. Это:
- лазерная вапоризация, при которой испаряется часть диска, представляющая собой грыжу, или анатомический дефект.
При проведении лазерной вапоризации обезболивают кожу, подкожную клетчатку, поверхностные мышцы и связки позвоночника в необходимом сегменте. Затем производится прокол мягких тканей, и полую полужесткую, иглу, закрытую мандреном и способную изгибаться, проводят через межпозвонковое отверстие к необходимому диску.
После того, как под оптическим контролем достигнуто необходимое место, по ней проводят тонкий лазерный светодиод, на конце которого находится мощный инфракрасный лазер, излучающий определённое количество энергии. В этой же трубке есть и свободный канал, по которому должны обратно отводиться возникающее пары после закипания воды, входящей в хрящи диска. Проводя аналогию с огнестрельным оружием — это канал для отвода пороховых газов. Он нужен, чтобы не повышалось давление в зоне работы высокоэнергетического лазера.
В итоге размеры грыжи уменьшаются, внутридисковое давление тоже снижается, и зачастую прямо на операционном столе пациент говорит о полном исчезновении болевого синдрома.
Говоря простым языком, вапоризация — это высушивание грыжи мощным лазером, и уменьшение ее объема, при этом давление и уровень боли уменьшается.
- Второе вид малоинвазивной лазерной хирургии — лазерная реконструкция.
При этом не создаётся такого высокого энергетического излучения, и грыжа не испаряется, а только лишь изменяет структуру диска. Лазер умеренно нагревает хрящевую ткань примерно до 70 градусов по Цельсию.
Реконструкция — это лечебная попытка восстановить диск под действием лазерного излучения низкой мощности. Поэтому в том случае, если грыжа большая, или обызвествилась, или уже произошел разрыв фиброзного кольца, то этот метод будет бесполезен.
Послеоперационный период
Несмотря на то, что пациента на следующий день выписывают, он должен придерживаться как можно тщательно рекомендаций нейрохирурга, невролога, специалиста по лечебной физкультуре, врача-терапевта. Основные рекомендации сводятся к следующему:
- в течение 10 дней, при отсутствии противопоказаний, необходимо профилактировать воспалительный процесс в зоне лазерного воздействия.
Для этого применяются препараты из группы НПВС, из группы желательно селективных ингибиторов циклооксигеназы 2 типа. Обычно это (по МНН) кетопрофен, мелоксикам, нимесулид. Но во время приема следует помнить о противопоказаниях, при наличии обострения эрозивного гастрита и язвенной болезни желудка и двенадцатиперстной кишки, поскольку эти средства увеличивают риск эрозии и кровотечения;
- в течение месяца после операции запрещаются полностью любые физиопроцедуры, проводятся только лишь рассасывающие методики, например, магнитотерапия;
- физические упражнения можно применять только через месяц-полтора, следует также отказаться от посещения бассейна, как минимум в течение 4 недель после оперативного вмешательства;
- запрещаются интенсивные нагрузки на оперированный отдел позвоночника, такие как перенос тяжелых вещей, ремонт автомобиля, работа в саду;
- обычные нагрузки в виде работы по дому возможны, но при этом очень желательно в течение месяца после операции носить полужесткий корсет (при операциях на грыжах грудного и поясничного отдела). Его роль — не ограничивать обычный объем движений, но препятствовать случайным резким и быстрым наклонам и поворотам, которые могут ухудшать процесс восстановления тканей после лазерного вмешательства.
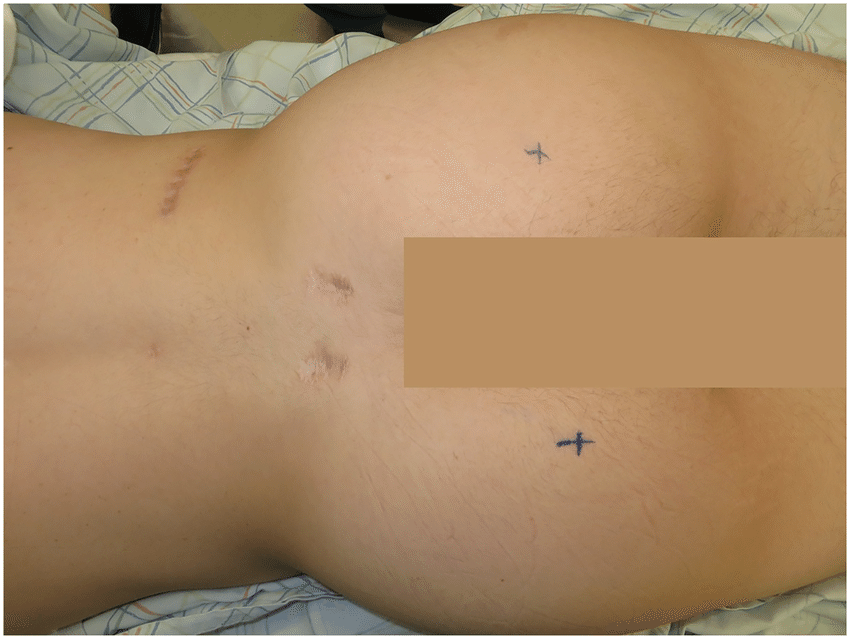
Шрамы после операции на спине.
Как показывает клиническая практика, именно несоблюдение этих правил, ощущение себя полностью здоровым и приводит к тому, что пациенту требуется повторное оперативное вмешательство на оперированном сегменте.
Плановый визит к нейрохирургу, к неврологу, обычно назначается через 2 месяца, так же, как и последующие визуализирующие обследования. Это связано с тем, что около 8 недель после операции проходит процесс организации фиброзного кольца, а внутри диска нормализуется физиологическое давление. Что касается рекомендации по соблюдению правил здорового образа жизни, то они очень просты. Это нормализация массы тела, укрепление мышц спины и брюшного пресса, то есть занятия лечебной гимнастикой и плаванием, регулярное прохождение курсов физиотерапевтических процедур и массажа.
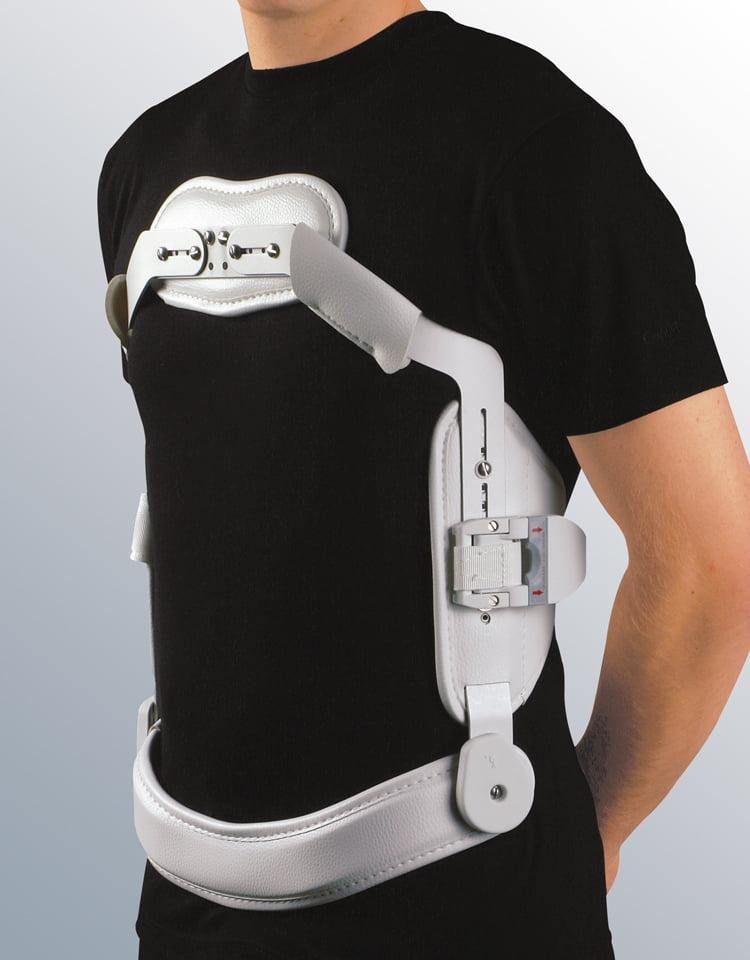
Корсет для спины.
В том случае, если пациент хочет дополнительно поберечься, то ношение полужесткого корсета или воротника Шанца в случае грыж шейного отдела будет показано при планировании значительных нагрузок, например во время мытья окон, или хозяйственных работ. Эти несложные устройства предохранят спину или шею от чрезмерных движений, которые могут быть угрожающими по развитию вторичных, рецидивирующих протрузий и грыж.
Стоимость проведения лазерного лечения
Какова же стоимость этой современной операции на позвоночнике? Конечно, в ценообразовании играют роль множество факторов. На них влияет квалификация и опыт врача, сложность случая и наличие дополнительных факторов риска, необходимость использования тех или иных импортных приборов, а также количество дней, проведенных на стационарном лечении.
Гораздо выше цены в столицах, Москве и Санкт-Петербурге, но можно сказать, что чрезкожная вапоризация пораженного межпозвонкового диска, в среднем составляет от 150 до 250 тысяч рублей, в зависимости от сложности случая и выбранной клиники.
В заключение следует немного сказать об отзывах пациентов. Читать отзывы других пациентов перед тем, как лечь на операцию, даже такую малоинвазивную — весьма пагубная практика. Каждый человек представляет собой отдельный и уникальный клинический случай, и любой отрицательный отзыв никогда не будет сопровождаться рассказом о том, как пациент нарушал предписание врача. Может быть, он и не осознавал, что он в раннем послеоперационном периоде ведёт себя не так как нужно. В результате отзыв получится отрицательным, хотя лечение было проведено правильно, и по показаниям.
С другой стороны, положительные отзывы могут побудить пациента выбрать именно эту клинику и этого врача, но его личная ситуация будет изначально отличаться от тех пациентов, у которых не возникло риска рецидива. Поэтому на основе отзывов делать выводы можно только в том случае, когда всем предлагается совершенно одинаковый товар, и этот метод вряд ли будет полезен в медицине.






- Назад
- 1
- 2
- 3
- Вперед

повышение квалификации по терапии – в 2008, 2013гг.
Наличие сертификатов специалиста:

Член Российской Ассоциации интервенционного лечения боли.


Окончил в 2007 г. Южно-Казахстанскую государственную медицинскую Академию по специальности: "Лечебное дело".
В 2009 г. окончил РязГМУ им. академика И.П Павлова
Факультет: Интернатура, Специальность: Врач-дерматовенеролог
Дополнительное образование:
2016 г. - Факультет: По дополнительной профессиональной программе профессиональной
переподготовки Специальность: "Косметология" (в обьеме 576 часов).
Первый Московский государственный медицинский университет им. И. М. Сеченова, Москва.
2016г. -Факультет: По дополнительной профессиональной программе Специальность:
"Деструктивные методы лечения в дерматовенерологии и косметологии" (в обьеме
36 часов). ФГБОУ ДПО РМАНПО МИНЗДРАВА РОССИИ
2012г. - Факультет: По тематическим курсам повышения квалификации врачей
Специальность: "Дерматоскопия как современный метод визуальной диагностики
заболеваний кожи. (в обьеме 72 часа).
ФГБОУ ВПО "Тульский государственный университет"

2008 г. – окончила Российский государственный медицинский университет, г. Москва
2016 год – защитила диссертацию на соискание ученой степени кандидата наук
С 2012 по 2016 гг научный сотрудник лаборатории клинической психологии в Московском клиническом научно-практическом центре (ЦНИИГ), г Москва
С 2016 по 2019 гг – психотерапевт Московский институт психосоматического здоровья, г. Москва
Основное место работы: КГУ им. К.Э. Циолковского, доцент кафедры внутренних болезней, г. Калуга



Рязанский государственный медицинский университет им. И. П. Павлова, г. Рязань
В 2017 г. проходил интернатуру по Психиатрии в Рязани.
В 2019 г. - 101-й курс трансактного анализа.

Область научных и практических интересов сконцентрирована, главным образом, на артроскопии и различных методах малоинвазивного лечения при повреждениях и заболеваниях суставов.

Закончила Смоленский государственный медицинский университет в 1995г.
1996-1998гг – ординатура, затем в 1999-2001г. аспирантура на кафедре госпитальной хирургии №1 Российского государственного медицинского университета (РНИМУ им Н.И.Пирогова) г.Москва.
2001- 2013 работала ассистентом, доцентом кафедры госпитальной хирургии №1 Российского государственного медицинского университета (РНИМУ им Н.И.Пирогова) г.Москва. В это-же время работала Врачом-хирургом ГКБ №15 им. О.М.Филатова, г.Москвы.
С 2013 по настоящее время врач – хирург Калужской областной клинической больницы
С 2013 по 2019г - заместитель главного врача Калужской областной клинической больницы.
С 2013 по настоящее время – заведующая кафедрой хирургии медицинского факультета Института естествознания КГУ им К,Э.Циолковского.
В 2001г защитила кандидатскую, в 2011- докторскую диссертацию по хирургии. Темы диссертаций связаны с гастроэнтерологией.
Доктор медицинских наук, профессор. имеет более 70 печатных работ по различным областям хирургии и медицины.
Постоянный участник и докладчик на Российских и международных конференциях.
Член 3-х Российских медицинских обществ.
Прошла стажировки в ведущих Российских и зарубежных клиниках.
Имеет действующие сертификаты по хирургии, пластической и реконструктивной хирургии, организации здравоохранения.

Окончил Ярославскую Государственную Медицинскую Академию в 2009 г.
Проходил ординатуру по специальности травматология ортопедия на базе кафедры травматология-ортопедия ЯГМА под руководством профессора Ключевского Вячеслава Васильевича с 2009 по 2011 гг.
Проходил заочную аспирантуру на базе кафедры травматология-ортопедия ЯГМА под руководством профессора Ключевского Вячеслава Васильевича с 2011 по 2015 гг.
Работал травматологом в отделении множественной и сочетанной травмы в клинической больнице скорой медицинской помощи им. Н.В. Соловьева г. Ярославль с 2011 г.
С марта 2020 года работает в Калужской Клинике Боли.
2015 г. сертификационный цикл по специальности травматология ортопедия на базе ЯГМУ, кафедра травматологии, ортопедии и ВПХ.

В 2013 году окончила Смоленскую государственную медицинскую академию.
2013-2014 гг. интернатура по терапии.
С 2014 г. работала терапевтом в КБСМП г. Смоленска.
В 2014 г. профессиональная переподготовка по специальности "Функциональная диагностика".
В 2015 г. профессиональная переподготовка по специальности "Кардиология".
Обучался в Клинической ординатуре по эндокринологии до 2001 года.
В 2004 году прошел специализацию по лечению "Диабетической стопы". Участвовал во многих Российских и международных конгрессах.
В 2004 году году международный эндокринологический конгресс. В 2018- принял участие в 8съезде Эндокринологов России.
В 2019 году участвовал в международной конференции КУРСОР (современное лечение диабета второго типа).

2000-2001 – интернатура на базе Калужской областной больницы, по окончании присвоено звание акушер-гинеколог
В 2013 году присвоена высшая категория врача по специальности "Гинекология".

С отличием окончил Смоленский государственный медицинский институт по специальности "Лечебное дело" в 1986г.

Окончил в 2008 году Тверскую государственную медицинскую академию по специальности "Лечебное дело".
В 2009г интернатура по специальности "Травматология"
2009-2011 ординатура по специальности "Травматология и ортопедия".
2011-2013 Работал травматологом-ортопедом в Калужская областной клинической больнице скорой медицинской помощи им. К. Н. Шевченко.


В 2004 году с отличием окончила Смоленскую государственную медицинскую академию.
2004-2006гг. - ординатура по анестезиологии и реаниматологии (СГМА).
С 2006г по 2015г. работала в Калужской областной больнице.
Окончил в 2011 году Ярославскую государственную медицинскую академию по специальности "Лечебное дело". Прошел ординатуру по специальности "Челюстно-лицевая хирургия" в Ярославской государственной медицинской академии в 2013 году.
Прошел обучение в 2016 году в Первом московском государственном медицинском университете им. И.М. Сеченова по специальности "Эстетическая хирургия головы и шеи".
Окончил в 2000 году Смоленскую государственную медицинскую академию по специальности "Лечебное дело".
В 2001 году - Смоленская государственная медицинская академия по специальности "Хирургия", тогда же прошел курс обучения по эндопротезированию в Новокузнецком государственном институте по совершенствованию врачей.
В 2005 году получил квалификационную категорию по специальности нейрохирургия. Обучение по нейрохирургии и хирургии сочетанных повреждений проходил в 2006, 2008, 2011.
В 2012 году получил высшую квалификационную категорию по специальности нейрохирургия.
В 1996 году закончил РГМУ (Российский Государственный Медицинский Университет им. Пирогова Н.И.)
Обучение в Клинической Ординатуре с 1996 по 1998 год при Кафедре Факультетской хирургии РГМУ.
С 1998 по 2001 год- Клиническая Аспирантура при Кафедре Факультетской хирургии РГМУ.
С 2001 года по настоящее время работает в Калужской Областной Клинической больнице врачом- хирургом.
В 1995 году окончил Смоленскую государственную медицинскую академию по специальности "Лечебное дело".
В 1996 году окончил интернатуру по специальности "Хирургия".
В 2014 году прошел обучение в Северо-западном государственном медицинском университете им.И.И. Мечникова по специальности "Хирургия".
В 2014 году прошел обучение в Российской государственной академии последипломного образования Министерства здравоохранения Российской федерации по специальности "Колопроктология".
В 1987 году с отличием окончила Ярославский Государственный медицинский институт по специальности лечебное дело.
Имеет сертификат специалиста по остеопатии.
С 1991 года по 2011 год– заведующая отделением в Первой Городской больнице г.Костромы.
С 2014 года по настоящее время работает врачом – остеопатом в г. Кострома.
Ежегодно с 2014 года проходит обучение по биодинамическому направлению в остеопатии в школе Джеймса Джелоуса (США).

1991-1997 – РГМУ, Москва, лечебный факультет, специальность – лечебное дело.
1997-1999 – Российская медицинская академия последипломного образования, Москва, Клиническая ординатура по специальности оториноларингология.
1999-2002 – РМА ПО, аспирантура, кафедра оториноларингологии.
2006 – РМА ПО, повышение квалификации, сертификационный цикл.
2011 – РМА ПО, повышение квалификации, специализация по эндоскопии носа.
2013 – Лазерная академия наук, Калуга, курс по лазерной медицине.
2016–НГМУ, Новосибирск, повышение квалификации по специальности оториноларингология, сертификационный цикл.
1998-2000 – врач-оториноларинголог ГКБ №59 г. Москвы.
2000-2002 – врач-оториноларинголог ГКБ №71 г. Москвы.
2000-2002 – врач-оториноларинголог Поликлиника №6 г. Москвы.
2006-2011 – врач-оториноларинголог ГУЗ ГП №153 СВАО г. Москвы.

В 2008 году прошел специализацию по медицинскому массажу на базе ГОУ Ярославской области в Центре повышения квалификации. Работал с разными категориями пациентов. Проводил сеансы медицинского массажа у детей с нарушением функции опорно-двигательного аппарата и нервной системы, у травматологических и нейрохирургических больных. В том же году повышение квалификации по мануальному антицеллюлитному массажу и СПА-уходу.
В 2012 году тематическое усовершенствование на базе Российской медицинской академии постдипломного образования по теме Экстрапирамидные расстройства. Клиника, диагностика и лечение.
В 2014 году прошел узкую специализацию по теме Локальная инъекционная терапия болевых синдромов (проведение блокад).
В 2015 году специализация Кинезиотейпинг (функционалное тейпирование)
В 2016 году прошел сертификационный курс по специальности Неврология на базе Российской медицинской академии постдипломного образования.
В 2016 году прошел обучение по специальности "Реабилитология" на базе Новосибирского медицинского университета.
Также имеет сертификат по специальности Мануальная терапия.
Регулярно посещает неврологические конференции, съезды и конгрессы.

1969 г. – окончила первый Ленинградский медицинский институт имени академика И.П. Павлова.
1969-1970 г.г. – интернатура по специальности хирургия
До 1973 г. – хирург узловой больницы ст. Бабаево Вологодской области
1973-1975 г.г. – Клиническая ординатура по специальности хирургия в первом Ленинградском медицинском институте имени академика И.П. Павлова
1975-1977 г.г. – хирург отделенческой больницы им К.Э. Циолковского г. Калуги
1977-2017 г. – Калужский областной онкологический диспансер – хирург абдоминального, с 1988 г. – торакального отделений.
1987-2010 г. – заместитель главного врача по медицинской части.
С 1997 г. – высшая квалификационная категория.
Читайте также:


