Что делать если выпадают позвонки
Позвоночный столб – это сложная структура, состоящая из отдельных тел позвонков, соединенных между собой межпозвоночными суставами, короткими и длинными связками. Стабильность позвоночному столбу придают хрящевые межпозвоночные диски и паравертебральные мышцы, обеспечивающие гибкость и подвижность тела человека.
Перед тем, как лечить смещение позвонков, необходимо уточнить этиологию патологического процесса. По какой причине возникла нестабильность их положения и какое заболевание спровоцировало создание таких условий, при которых позвонок может смещаться относительно центральной оси позвоночного столба.
Смещение позвонков – это опасное для здоровья и жизни человека состояние. Дело в том, что каждый позвонок вместе с дугообразными отростками создает овальное отверстие. Все вместе позвонки создают спинномозговой канал. Внутри него располагается спинной мозг. Это основной орган вегетативной нервной системы. С помощью спинного мозга и отходящих от него корешковых нервов происходит управление всеми функциями тела. Это работоспособность сосудистого русла, пищеварение, дыхание, работа сердца и т.д. Поддержка температуры тела, потоотделение, все движения конечностями – это далеко не полный перечень того, за что отвечает вегетативная нервная система. При любом патологическом нарушении в ней возникают серьезные соматические заболевания. Так, большинство случаев развития дискинезии желчевыводящих путей, которая практически всегда приводит к желчнокаменной болезни, связано с патологиями позвоночника на уровне грудопоясничного отдела.
Лечить смещение позвонков в домашних условиях можно разнообразными способами. Распространена практика ношения ортопедических жестких корсетов. Хотелось бы предостеречь вас от их использования. Они создают неблагоприятные условия для работы мышечного каркаса спины, воротниковой зоны и поясницы. Так как основную физическую нагрузку на себя принимает корсет, то мышечный каркас спины не работает. А при отсутствии регулярных сократительных движений мышцы подвергаются дистрофии и атрофии. В результате этого происходит множество патологических изменений в организме человека:
- наблюдается нарушение углеводного обмена веществ, поскольку скелетные мышцы туловища являются мощными депо гликогена – вещества, которое продуцируется клетками печени из избыточного количества поступающих с пищей углеводов;
- происходит снижение диффузного обмена между паравертебральными мышцами и хрящевыми тканями межпозвоночных дисков, в результате чего развивается остеохондроз (дегенеративные дистрофические изменения фиброзного кольца и пульпозного ядра) с последующими осложнениями в виде протрузии, экструзии и грыжи диска;
- снижается кровоток по спинномозговым артериям и может развиваться ишемия в отдельных очагах;
- может развиваться синдром задней позвоночной артерии;
- искривляется позвоночный столб и нарушается осанка;
- разрушаются межпозвоночные суставы (унковертебральный, фасеточный, дугоотросчатый).
Это далеко не полный перечень тех осложнений, которые могут развиваться при ношении ортопедического корсета. Поэтому стоит выбрать другие, боле безопасные и эффективные способы восстановления стабильности положения тел позвонков.
Для того, чтобы понимать процесс терапии, предлагаем разобраться в том, какие именно факторы могут спровоцировать нестабильность положения тел позвонков и их периодическое смещение.
Причины смещения позвонков
Потенциальные причины смещения позвонков относительно центральной оси позвоночного столба можно условно разделить на врожденные и приобретенные. Врожденные факторы негативного влияния – это неполное развитие костной ткани позвоночника, дисплазия хрящевой ткани, нарушение структуры связочного аппарата и т.д.
К приобретенным факторам негативного влияния на стильность положения тел позвонков относятся:
- травматическое воздействия, такие как компрессионные переломы тел позвонков, трещины отростков, растяжения и разрывы связочного и сухожильного волокна, разрывы мышц и т.д.);
- воспалительные процессы, которые приводят к разрушению тканей позвоночного столба (асептический некроз);
- нарушение кальциевого и фосфорного обмена в организме человека, приводящее к развитию остеомаляции или остеопороза (заболевания кишечника, дефицит витамина D, климактерическая менопауза, период беременности и лактации и т.д.);
- дегенеративные дистрофические изменения в хрящевой ткани межпозвоночных дисков, которые приводят к развитию протрузии (снижению их высоты);
- разрешение межпозвоночных суставов (деформирующий остеоартроз фасеточных, дугоотросчатых, унковертебральных сочленений);
- нарушение осанки и искривление позвоночного столба;
- рубцовая деформация окружающих мягких тканей;
- опухолевые процессы и серьезные инфекции, которые могут нарушать структуру тканей.
Существуют факторы риска, при которых высока вероятность развития нестабильности положения тел позвонков. Необходимо для понимания разобраться в строении и физиологии позвоночника. В целом он состоит из тел позвонков, которые не самые главные составные части. Помимо тел позвонков есть дугообразные отростки. Они крепятся к боковым поверхностям тел позвонков. Так формируется спинномозговой канал. Из расположенного в нем спинного мозга отходят корешковые парные нервы. Они отвечают за определённые участки тела и их иннервацию. Для того, чтобы тела позвонков не оказывали компрессионного влияния на корешковые нервы, между ними располагаются хрящевые упругие прокладки – межпозвоночные диски.
Каждый такой диск состоит из плотной оболочки (фиброзного кольца) и внутреннего студенистого тела (пульпозного ядра), которое отвечает за поддержание нормальной высоты и формы диска. При движениях или даже при статичном положении тела на межпозвоночный диск оказывается амортизационная и механическая нагрузка. Он её равномерно распределяет, не допуская при этом сближения тел позвонков.
Также в позвоночном столбе есть связочный аппарат. Это продольные длинные связки, которые начинаются возле затылка и заканчиваются в районе копчика. Они обеспечивают общую стабильность позвоночника как единой структуры. Между соседними телами позвонков находятся короткие поперечные связки. Они отвечают за стабильность положения этих позвонков.
Что происходит в случае снижения высоты межпозвоночного диска (протрузии)? Тела позвонков сближаются и межпозвоночный промежуток уменьшается. Но при этом как продольные, так и поперечные связки сохраняют свою прежнюю длину. Создается возможность свободного смещения позвонков относительно друг друга. При этом периодически возникает стеноз спинномозгового канала и появляются характерные неврологические симптомы.
Как лечить смещение диска позвоночника
О том, как лечить смещение позвоночника, поговорим в этом материале. Но важно понимать, что смещаться со своего физиологического места могут не только позвонки. Также может происходить ротация или торсия межпозвоночных дисков. Они не связаны с телами позвонков связками и сухожилиями. Поэтому при уменьшении их высоты часто происходит частичное выпадение диска в ту или иную сторону. Это связано с тем, что при оказании высокой амортизационной нагрузки на один из секторов межпозвоночного диска, пораженного дегенеративными дистрофическими изменениями может наблюдаться нарушение целостности противоположного сегмента. Часто при такой нагрузке развивается межпозвоночная грыжа.
Перед тем, как лечить смещение диска позвоночника, необходимо поставить его на место. Эта задачи по силам для мануального терапевта или остеопата. Специалист сначала проводит расслабляющий мышцы массаж, затем ставит сместившийся элемент позвоночного столба на его законное место. Следующим шагом будет повышение тонуса определённых мышц каркаса спины для того, чтобы они поддерживали нормальное положение межпозвоночного диска.
Это так называемые меры первой помощи, позволяющие купировать острый болевой синдром, ускоряющие последующий процесс регенерации. Ено останавливаться на этом этапе нельзя. Если не начать проводить лечение остеохондроза или другого заболевания, которое спровоцировало нестабильность позвоночника, то при первой же более или менее заметной физической нагрузке вновь произойдет смещение межпозвоночного диска.
Какой врач лечит смещение позвонков поясничного отдела
Очень часто пациенты не знают о том, какой врач лечит смещение позвонков и обращаются на приём к участковому терапевту. Это оправдано в том случае, если необходим лист временной нетрудоспособности. Участковый терапевт не обладает достаточной профессиональной компетенцией для того, чтобы проводить правильное и безопасное лечение этого состояния. По киническим симптомам он поставит ошибочный диагноз – остеохондроз пояснично-крестцового отдела позвоночника. Если будут присутствовать симптомы стеноза спинномозгового канала, то в диагнозе будет добавлена строка о том, что остеохондроз сопровождается корешковым синдромом или радикулитом. Будет назначено лечение нестероидными противовоспалительными средствами, миорелаксантами и хондропротекторами. Все это может привести к тому, что болевой синдром действительно пройдет. Но разрушение позвоночника продолжится. При еще большем смещении тела позвонка может наступить парализация нижних конечностей. Но даже незначительное постоянное давление на пояснично-крестцовый сегмент спинного мозга провоцирует развитие недержания мочи, нарушения работоспособности кишечника, застой желчи и многие другие неприятные состояния.
Поэтому стоит знать о том, какой врач лечит смещение позвонков поясничного отдела и обращаться исключительно к этому специалисту.
Выше уже упоминалось о том, что вернуть смещенный позвонок или межпозвоночный диск на место может остеопат или мануальный терапевт. Но лучше всего для проведения полноценного лечения обращаться к вертебрологу. Если нет такой возможности, то можно записаться на приём к ортопеду или неврологу.
Перед тем, как лечить смещение позвонков поясничного отдела, необходимо исключить из повседневной жизни все возможные факторы риска. Внимательно прислушивайтесь ко всем рекомендациям лечащего врача. Чем более точно вы будете их соблюдать, тем быстрее наступит полное восстановление позвоночного столба.
Как лечить смещение таза и позвонков копчика
Смещение и перекос костей таза – частая патология. Она обычно сопутствует сколиозу и другим видами искривления позвоночного столба. Также причиной может стать синдром короткой нижней конечности. Перед тем, как лечить смещение таза, нужно обратиться к ортопеду. Этот доктор проведет обследование, выявит причину данной патологии и разработает индивидуальный курс лечения. Чаще всего он включает в себя остеопатию, массаж, кинезиотерапию и лечебную гимнастику.
Чаще всего позвонки самого нижнего отдела позвоночника смещаются в результате травматического воздействия, например, падения. Поэтому, перед тем, как лечить смещение позвонков копчика, необходимо сделать рентгенографический снимок. Он позволит исключить вероятность трещин и переломов костной ткани.
Для лечения целесообразно применять массаж, остеопатию, лазерное воздействие, физиопроцедуры и иглоукалывание. Лечебная физкультура и кинезиотерапия при данной локализации поражения не очень эффективны.
Имеются противопоказания, необходима консультация специалиста.
В наше время трудно отыскать человека, который не знаком с болями в спине. И если молодому возрасту свойственны недомогания случайные, вызванные спортивными тренировками или активной физической нагрузкой, то в зрелом возрасте человек уже имеет в своем арсенале хроническое заболевание, способное периодически обостряться.
При отдельных патологиях наблюдается нестабильность позвоночного столба, при которой под воздействием нагрузки или без нее могут смещаться межпозвоночные диски. Процесс сопровождается острой болью, поэтому необходимо знать, как вправить позвонки самостоятельно и нужно ли это делать.
Предварительный ликбез
Человеку, несведущему в медицине лучше не заниматься лечебными манипуляциями. Но для нашего населения утверждение аксиомой не является. Поэтому расскажем схематично о строении позвоночника и о том, что происходит при смещении.
Смещение в шейном отделе
Каждый диск окружен плотным кольцом из фиброзной ткани, которое удерживает его в постоянном положении. Если кольцо растягивается под влиянием болезни или внешних факторов, положение диска становится неустойчивым. Не при каждом смещении возможно справиться с ситуацией в домашних условиях, иногда дело заканчивается операционной.
На видео показаны упражнения, при помощи которых можно снизить неприятные ощущения в шейном отделе. Его можно принять за руководство к действию, любые другие манипуляции – компетенция профессионалов.
Профессиональная помощь
Как называется врач, который вправляет позвоночник?
Среди медицинских специалистов проблемой занимаются:
- Вертебролог.
- Ортопед.
- Невролог.
- Мануальный терапевт.
На вопрос, какой врач предпочтительнее, отвечаем – вертебролог. Именно этот узкий специалист занимается проблемами позвоночного столба. Вертебрологи практикуют в крупных клиниках и медицинских центрах, расположенных в больших городах. В мелких населенных пунктах с проблемами позвоночника нужно обращаться к неврологу.
Кто может ходить по спине?
Профессиональные специалисты выполняют массаж ногами только по определенной методике, не наступая на позвонки и действуя, в основном одной ступней. Если такие манипуляции выполняются двумя ногами, то массажист имеет специальную опору, которая служит для правильного распределения веса и не слишком сильного давления на спину пациента. Если сравнить массу тела тайских массажистов и наших людей, ощутимая разница чувствуется.
Вправляем позвонки — 3 простых и эффективных упражнений
Итак, необходимо принять положение: лёжа на спине и сильно согнуть ноги в коленях. Далее, ноги разворачиваются в одну сторону, а голова — в противоположную. При этом нужно сделать глубокий медленный вдох. Руки необходимо держать в свободном вытянутом состоянии (в стороны). А лопатки прижать к поверхности пола. Так повторите около 10 раз. Во время упражнения могут быть слышны щелкающие звуки, которые и свидетельствуют о том, что смещенный диск встал на свое место. Разумеется, выполняют такое упражнение только с разрешения врача, при отсутствии серьезных патологий.
Для этого упражнения нужно принять положение сидя и обхватить ноги руками. После этого производятся покачивания вдоль, как показано на этом видео (40 сек):
Лежа на спине вытягиваем руки вдоль тела и сгибаем ноги. На вдохе плавно поднимаем корпус как можно выше, на выдохе опускаемся.
Упражнения, укрепляющие позвоночник
Вам нужно лечь на пол вниз животом, вытянуть ноги и напрячь колени. Ступни при этом удерживаются вместе. Далее, выдыхается воздух и поднимается голова максимально вверх. Туловище необходимо вытягивать настолько, насколько смогут выдержать ваши мышцы. Нельзя разъединять ноги и открывать рот. Сосчитайте до 20 и опуститесь в исходное положение. Это упражнение повторяется 5-6 раз. Обязательно давайте небольшой отдых своему телу. Помните, движения должны быть плавными, а не резкими.
Упражнения на растягивание
Растягивание позвоночника дает отличный результат для вправки дисков.
Не следует задаваться вопросом, что будет, если не вправить смещенные диски своевременно. Ничего хорошего, уверяем вас. Нарушение движения, боли, и как прогноз – операция или инвалидность. Невеселую картинку можно изменить, и это в ваших возможностях! Любите себя и занимайтесь своим здоровьем.
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Выпадение диска позвоночника – это состояние, при котором пациенту требуется немедленная медицинская помощь, поскольку наблюдается компрессия корешковых нервов и окружающих мягких тканей. В этом состоянии высока вероятность развития паралича отдельных участков тела, за иннервацию которых отвечает сдавленный корешковый нерв.
Если у вас развивается пролапс межпозвоночного диска, то мы рекомендуем вам обратиться срочно на прием к неврологу. Помните, что эти заболевания успешно лечатся без хирургической операции.
Записаться на первичный бесплатный прием невролога или вертебролога вы можете в нашей клинике мануальной терапии. Мы предлагаем пациентам полноценную индивидуальную консультацию, в ходе которой доктор проведет осмотр и изучение имеющейся у вас медицинской документации. затем будет поставлен точный диагноз, по мере необходимости будет рекомендовано дополнительное обследование. Пациент получает индивидуальные рекомендации по проведению восстанавливающего лечения без хирургической операции.
Причины выпадения межпозвоночных дисков
Выпадение позвоночных дисков не происходит просто так, на фоне общего благополучия со здоровьем позвоночного столба. Это состояние обусловлено длительным предшествующим периодом дегенерации хрящевой ткани межпозвоночных дисков.
В целом процесс развития остеохондроза и его осложнений в виде выпадения межпозвоночных дисков проходит через несколько этапов:
- первичное нарушение работоспособности мышечного волокна при ведении пассивного образа жизни с преимущественно сидячей работой;
- изменение активности диффузного обмена жидкостями между мышечной тканью и хрящевым волокном межпозвоночного диска;
- обезвоживание фиброзного кольца межпозвоночного диска;
- компенсаторная реакция воспаления, цель которой обеспечить возможность восстановления структуры фиброзного кольца диска за счет усиления микроциркуляции крови в очаге воспаления;
- вторичное нарушение кровоснабжения мышечного каркаса спины на участке, подверженном воспалительной реакции за счет сдавливания капилляров отечностью;
- дальнейшее разрушение структуры хрящевого фиброзного кольца диска и появление на его поверхности микроскопических трещин;
- заполнение трещин отложением солей кальция – возникают боковые остеофиты;
- они раздражают и травмируют окружающие мягкие ткани и запускают повторный воспалительный процесс, в результате которого еще больше усугубляется нарушение диффузного обмена.
На определённом этапе этого патогенетического процесса возникает ситуация, когда высота межпозвоночного диска резко снижается и увеличивается площадь. Это и есть выпадение или пролапс диска, при котором высока вероятность тотального разрыва и появления грыжевого выпячивания пульпозного ядра.
Потенциальные причины запуска и развития данного разрушительного процесса могут включать в себя следующие негативные аспекты:
- ведение малоподвижного образа жизни, при котором на мышечный каркас спины не оказывается достаточной физической нагрузки, что замедляет диффузный обмен между тканями;
- избыточная масса тела и ожирение, увеличивающие потенциальную механическую и компрессионную нагрузку на хрящевые межпозвоночные диски;
- тяжелый физический труд, при котором возникает статическое напряжение мышечного каркаса спины с полной или частичной блокировкой нормальных процессов микроциркуляции лимфатической жидкости и крови;
- гормональные нарушения в подростковом и климактерическом периодах жизни, исключение составляет ситуация, когда женщина делает аборты (возникает пиковая гормональная нагрузка на организм человека, которая в считанные недели уничтожает хрящевые ткани позвоночника);
- нарушение правил вынашивания беременности;
- неправильная осанки и искривление позвоночника;
- неправильная постановка стопы и искривление нижних конечностей по вальгусному или варусному типу.
Помимо этого стоит учитывать вероятность воздействия эндокринных и сосудистых патологий, стрессовых психологических факторов. Научно обоснован факт негативного влияния на хрящевые ткани гормона кортизола. Он в огромных количествах выделяется в кровь человека корой надпочечников в периоды сильного эмоционального потрясения. Кортизол заставляет сосудистую стенку сжиматься, блокируя доступ свежей крови к определёнными структурным частям тела. Происходит перераспределение тока крови с преимущественным кровоснабжением церебральных отделов. Это увеличивает активность головного мозга и человек находит выход из сложной ситуации.
Также не стоит исключать фактор наследственности. Если хотя бы один из родителей страдает от остеохондроза или дегенеративных заболеваний крупных суставов, то с высокой долей вероятности подобные патологии в будущем будут развиваться и у детей.
Симптомы выпадения межпозвоночного диска позвоночника
Клинические симптомы выпадения диска появляются в виде острой боли, чувства онемения, нарушения подвижности и т.д. На первый план выходит клиническая картина воспалительной реакции в проекции корешкового нерва. У этого явления есть рациональное объяснение:
- организм стремится компенсировать пролапс диска путем повышения мышечного тонуса;
- сделать это ему проще всего с помощью запуска программы воспалительной реакции;
- в очаг поражения стягиваются тучные клетки из которых выходят медиаторы воспаления;
- они расширяют капиллярное кровеносное русло;
- провоцируют отёчность мягких тканей;
- заставляют активно сокращаться мышечный каркас спины и выдерживать статическое напряжение на стороне поражения.
Симптомы мышечного натяжения является одним из наиболее достоверных клинических признаков, которые может обнаружить врач при первичном осмотре пациента. По расположению воспалительной реакции и месту статического напряжения мышечного волокна можно предположить локализацию выпадения межпозвоночного диска.
Характерные симптомы выпадения диска позвоночника могут включать в себя следующие признаки:
- боль, которая локализуется в месте поражения, распространяется по ходу корешкового нерва в область его иннервации;
- ощущение чрезмерного напряжения мышц спины, которое не позволяет произвольно или принудительно их расслабить;
- скованность движений;
- неуверенность в совершении того или иного движения, кажется, что тело не слушается пациента;
- шаткость походки при поражении поясничного отдела;
- нарушение координации движений при повреждении диска в шейном отделе позвоночника;
- нарушение сердечного ритма, повышение артериального давления, боль в межреберных промежутках при выпадении диска в грудном отделе.
Если появились подобные симптомы выпадения межпозвоночного диска, то необходимо незамедлительно обратиться на прием к неврологу, а, если есть такая возможность, то к вертебрологу. Эти доктора ведут прием пациентов в нашей клинике мануальной терапии. Любой пациент имеет возможность посетить первый прием невролога или вертебролога совершенно бесплатно. Для этого достаточно позвонить администратору клиники и записаться на прием на удобное для вашего визита время.
Подтверждение диагноза происходит при проведении рентгенографического или МРТ исследования. Опытный доктор сможет обнаружить пролапс или выпадение межпозвоночного диска уже в ходе первичного осмотра. Для этого достаточно провести ряд функциональных диагностических тестов и сравнить силу рефлексов на стороне поражения и в зоне, свободной от пролапса.
Выпадение межпозвонкового диска поясничного отдела
Пролапс или выпадение диска поясничного отдела встречается чаще всего. Это обусловлено высокой степенью подвижности данного отдела позвоночника и серьезными физическими нагрузками, которые на него оказываются. Занятия тяжёлой атлетикой, физический труд, нарушение осанки, ношение обуви на высоком каблуке, ведение малоподвижного образа жизни и сидячий труд – это основные факторы разрушения межпозвоночных дисков в поясничном отделе позвоночника.
Выпадение межпозвонкового диска в поясничном отделе позвоночника также обусловлено анатомическими особенностями:
- в период с 23 до 25 лет происходит полное окостенение крестцового отдела позвоночника;
- в результате этого поясничный отдел принимает на себя всю амортизационную нагрузку, которая ранее распределялась равномерно и на межпозвоночные диски крестца;
- изменение подвижности приводит к деформации симфизов тазовых костей и копчика;
- в результате пациент утрачивает способность совершать определенные движения;
- это приводит к изменению процессов микроциркуляции крови и лимфатической жидкости в окружающей мышечной ткани.
Разрушение поясничного отдела позвоночника начинается в подростковом возрасте и продолжается всю жизнь человека. Это своеобразная расплата за прямохождение, которое эволюционно пока что не компенсировано. Условный центр тяжести человеческого тела приходится на межпозвоночный диск, расположенный между последним поясничным и первым крестцовым позвонками. Именно этот межпозвоночный диск в наибольшей степени подвержен разрушению и выпадению.
Лечение выпадения диска позвоночника
При выпадении диска лечение следует начинать с восстановления анатомического строения позвоночного столба. В клинике мануальной терапии мы используем для этих целей процедуру тракционного втяжения столба. Она позволяет добиться следующих эффектов:
- увеличиваются промежутки между соседними телами позвонков, в результате чего межпозвоночный диск расправляет свою форму;
- устраняется компрессия на корешковые нервы;
- купируется запуск реакции первичного воспаления с целью статического напряжения мышечных волокон;
- устраняется невралгия и болевой синдром;
- усиливается поступление жидкости в хрящевые структуры межпозвоночного диска.
Помимо этого при проведении процедуры тракционного вытяжения позвоночного столба увеличивается эластичность продольных связок и усиливается компенсаторная фиксация позвонков. для купирования острого болевого синдрома достаточно 2-3 процедур, которые проводят с интервалом в 3-4 дня.
Затем для лечения выпадения диска позвоночника мы используем сочетание приемов остеопатии, массажа, рефлексотерапии, физиотерапии и лечебной гимнастики. Все процедуры направлены на восстановление нормального диффузного питания хрящевой ткани диска. С помощью кинезиотерапии и лечебной гимнастики укрепляется мышечный каркас спины. Это повышает устойчивость позвоночника к физическим и статическим нагрузкам.
В тяжелых случаях возможно применение лазерного лечения и электромиостимуляции работоспособности мышечной ткани. Эти методики позволяют восстанавливать работоспособность мышечного каркаса спины даже в запущенных ситуациях.
Курс лечения разрабатывается индивидуально для каждого пациента. Поэтому целесообразно посетить бесплатную консультацию вертебролога. В ходе приема доктор расскажет обо всех возможностях и перспективах применения мануальной терапии в вашем индивидуальном случае.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Выпадение, или пролапс диска позвоночника, вызывает дискомфорт и болезненные симптомы. Происходит в результате травмирования или дистрофических изменений. Вид заболевания связан с локализацией процесса. Эффективность лечения зависит от ранней диагностики.
Как образуется пролапс
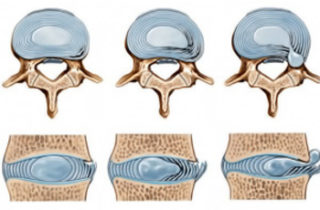
Симптом выпадения формируется в результате длительного дегенеративно-дистрофического процесса. Около 80% случаев связано с такими заболеваниями, как остеохондроз, ревматизм, системная красная волчанка и другие.
Протрузия – это состояние, когда межпозвонковый диск может выходить на расстояние 2–3 мм со своего места. По мере прогрессирования болезни происходит его дальнейшее смещение. Если диск вылезает более чем на 4 мм за пределы контура позвонка, развивается пролапс.
Диск – своеобразная прослойка, расположенная между двумя соседними позвонками. Состоит из хряща и волокнистого фиброзного кольца с гелеобразным пульпозным ядром в середине. Защищает спинной мозг от повреждений. Помогает сохранять прочность и гибкость позвонков, играет роль амортизатора.
В некоторых случаях диск настолько смещается, что может выпадать со своей природной позиции. Происходит разрыв фиброзного кольца, хрящевая основа выходит за его пределы. Формируется межпозвоночная грыжа. Идет защемление между позвонками отходящих нервных корешков.
Причины выпадения

Пролабирование диска позвоночника происходит, когда фиброзное кольцо получает травму при избыточном давлении или нагрузке. Он может выскочить при тяжелой физической работе, поднятии большого веса, перенапряжении во время занятий спортом. Если вылетел позвонок, причиной может стать удар при аварии, падение с высоты.
Иногда мелкие травмы остаются незаметными, человек их игнорирует. При увеличении нагрузок повреждения накапливаются, в результате диск вылетает. Кроме того, дистрофические процессы всех структур позвонков появляются в силу следующих причин:
- хронические заболевания позвоночника;
- малоподвижный образ жизни;
- метаболические расстройства в организме;
- ожирение;
- психоэмоциональные нарушения;
- несбалансированное питание;
- вредные привычки;
- экологические факторы.
Заболевание может развиваться при прямом давлении грыжи на спинномозговой канал или корешок нерва. Воспаление связано с раздражением нервных окончаний химической субстанцией, которая содержится в составе студенистого ядра. Эти вещества называют медиаторами воспаления.
Болезнь дорзальной стороны тела развивается не у всех, наиболее подвержены люди от 35 до 40 лет и пожилые в силу развития возрастных изменений позвоночника. У ребенка патология встречается крайне редко.
Локализация и виды пролапса
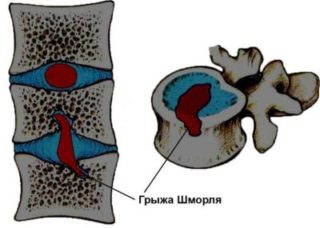
Грыжа может образоваться на любом участке позвоночника, но чаще пролабирование развивается в области шеи и поясницы, так как они обладают наибольшей подвижностью. Реже страдают диски грудины, поскольку эта область защищена мышечным корсетом. Заболевание имеет 5 видов. Они классифицируются по направлению выпячивания диска.
- Дорсальное или заднее смещение направлено к задней стенке позвоночного столба.
- Переднебоковое выпячивание характеризуется смещением вперед с повреждением передней связки.
- Медианное располагается в центре, где есть потенциальная угроза спинному мозгу.
- Парамедианное или заднебоковое смещение возможно в бок (влево или вправо), а также назад.
- Боковое или латеральное, когда хрящевая ткань выходит через щель между позвонками.
Сегменты шейного отдела амортизируют нагрузку на верхнюю часть позвоночника. При неблагоприятных условиях диски теряют воду, трескаются. Первыми протрузии подвергаются сегменты шейного отдела С5–6, С7. Они компенсируют нагрузку при наклонах и поворотах головы. Диски С3–С4 поражаются реже.
Пролапс грудного отдела возникает нечасто. Например, проекция 4 и 5 позвонков – зона печени и желчного пузыря. Они не столь подвижны, поэтому диски ТН4–5 и ТН3–4 имеют незначительную нагрузку и меньше изнашиваются.
Пролапс межпозвоночного диска в поясничном отделе встречается в 48% случаев. Сегмент L4– L5 испытывает давление при работе мышц нижней части спины. Диск L5–S1 амортизирует нагрузку на бедренную и подвздошную кость, нижние конечности.
Клинические проявления

Пролапс – прогрессирующее заболевание с периодическими обострениями. Оно развивается постепенно, на протяжении недель и месяцев. Острый период возникает внезапно. При любом виде пролапса основным признаком является болевой синдром. В зависимости от пораженного участка, отмечаются следующие сопутствующие симптомы выпадения диска позвоночника:
- онемение конечности;
- покалывание и пощипывание в пальцах рук или ног, ощущение ползающих мурашек;
- слабость в руках, ногах;
- боль отдает в плечи, ягодицы;
- болевой синдром в области поясницы и крестца.
Дискомфорт в пояснице усиливается при кашлевом толчке. Пациент не может разогнуть спину. Чтобы снизить боль, он находится в вынужденной позе.
При сдавливании крупных нервных корешков происходит нарушение иннервации бедра. Возникает слабость сгибательных мышц, исчезают некоторые рефлексы, развивается паралич конечностей. В тяжелом случае у пациента возникает онемение органов малого таза, проблемы с мочевым пузырем и кишечником.
Виды диагностики
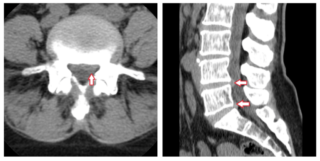
Определить, в каком отделе позвоночника образовалась проблема, может только врач. С подозрением на пролапс диска следует обращаться к вертебрологу. Обследование начинается с осмотра и сбора анамнеза. Пациент должен подробно рассказать историю начала заболевания, указать на возможные причины, охарактеризовать свои ощущения, оценить степень дискомфорта и болезненности.
Для дифференциальной диагностики с другими заболеваниями позвоночника пациенту нужно сделать ряд лабораторных и инструментальных исследований:
- клинический анализ крови и мочи;
- биохимия крови;
- рентгенография позвоночника;
- МРТ для оценки степени повреждения дисков и ширины позвоночного столба;
- электрофизиологический метод дает возможность обнаружить поврежденные нервные окончания;
- дискография с контрастным веществом позволяет выявить протрузии и грыжи.
Для уточнения диагноза больному может понадобиться консультация невролога, хирурга или ортопеда.
Лечение пролапса
В начальной стадии болезни показана консервативная терапия. Официальная медицина имеет универсальную схему лечения, которая подходит для любой формы патологии. Категорически запрещается вправлять выпавший диск народным костоправам в домашних условиях.
Для снятия боли пациенту назначают НПВП (нестероидные противовоспалительные препараты): Диклофенак, Индометацин, Ибупрофен, Кетопрофен и другие. Если эти препараты малоэффективны, добавляют гормональные средства, например, преднизолон. Лекарство принимают в виде таблеток, используют местно в форме мази или геля. В тяжелом случае делают инъекционную блокаду.
Зажимы и мышечные спазмы устраняют с помощью миорелаксантов – Мидокалм, Мидостад Комби. Назначают комплекс микроэлементов и витаминов, особенно группы B.
Для заживления тканей, восстановления хрящей и суставов используют хондропротекторы Румалон, Алфлутоп, Терафлекс. Эти препараты используют в таблетированной форме или в виде мази.
При повреждении дисков не последняя роль отдается физическим упражнениям. Ортопед или физиотерапевт подбирает индивидуальный комплекс. Занятия направлены на растягивание межпозвонковых промежутков, укрепление мышц позвоночника, повышение кровообращения в проблемном участке.
Следует уделить внимание питанию. Необходимо исключить соленые блюда. Избыток соли приводит к скоплению жидкости в суставах, что усугубляет их давление и травмирование. Пища должна быть сбалансированной и легкоусваиваемой, богатой минеральными веществами, витаминами.
Если в результате лечения нет положительной динамики, пролапс не удается устранить консервативным путем, выполняют оперативное вмешательство. Этот способ предполагает полное удаление диска. Таким образом прекращается болезненное давление на нервные корешки.
Операцию делают под местным обезболиванием. Через разрез в мягких тканях удаляют поврежденный диск и прилежащую часть кости. При необходимости проводят пересадку костной ткани с другого участка. Мягкие ткани ушивают и накладывают стерильную повязку.
Садиться и вставать можно на вторые сутки. Передвигаться на незначительное расстояние только под контролем специалиста.
Возможные последствия и профилактика
Так как пролапс сдавливает находящиеся рядом анатомические структуры, может развиваться компрессия спинного мозга, что приводит к нарушению функций нижних конечностей и опущению органов малого таза. Это обездвиженность, неконтролируемое мочеиспускание и дефекация.
Смертельно опасное состояние, которое приводит к отказу печени и почек, – стеноз позвоночного канала. Положительный результат от лечения можно ожидать, если больной выполняет все назначения и соблюдает рекомендации, данные врачом.
Для профилактики следует поддерживать активный образ жизни, выполнять физические упражнения для укрепления мышечного корсета, следить за массой тела, правильно питаться. Нельзя допускать травмы позвоночника, перенапряжение мышц. При появлении болей в спине, возникновении заболеваний позвоночника следует вовремя обратиться к врачу.
Выпадение диска – опасное состояние, которое сложно лечить. Все же пролапс не является приговором. Своевременная диагностика и лечение дает возможность восстанавливать функции позвоночника без операции, а профилактика – избежать рецидива.
Читайте также:


