Остеохондроз онемение в паховой области
Это не редкость, чтобы чувствовать онемение в паху или другой части тела после заседания в течение длительных периодов времени. Но если пах онемение сопровождается болью, другими симптомами, или длится некоторое время, пришло время обратиться к врачу.
Некоторые вещи могут вызвать пах онемение. Читайте дальше, чтобы узнать общие причины и варианты лечения.
Грыжа возникает , когда ткани, такие как части кишечника, выталкивает через слабое место в ваших мышцах, создавая болезненную выпуклость. Существуют различные виды грыж , которые могут возникать в различных областях. Типы , которые могут привести к паховой нечувствительности являются:
Паховые грыжи являются наиболее распространенными . Они встречаются в паховом канале. Она проходит по обе стороны лобковой кости. Вы можете заметить выпуклость в области , которая становится больше или болит больше , когда вы кашляете или деформации.
Этот тип грыж может также вызвать тяжелое ощущение или давление в паху.
Бедренная грыжа является менее распространенной. Этот тип происходит на внутренней стороне бедра или паховой области. Это также может вызвать онемение в паховой области и внутренней поверхности бедер.
Сжатый нерв происходит , когда давление находится на нерве от окружающих тканей, например, костей или сухожилий. Защемление нерва может произойти в любой точке тела. Это чаще всего происходит в позвоночнике из - за грыжи межпозвоночного диска.
Защемление нерва может быть также результатом сужения позвоночного канала ( стеноз позвоночного канала ). Это может произойти от таких условий, как спондилез и спондилолистез . Некоторые люди рождаются с узким позвоночным каналом, тоже.
Где вы чувствуете симптомы сжатого нерва зависит от площади поражения. Защемление нерва в нижней части спины, бедра или колена может вызвать боль, покалывание, онемение и слабость в области паха и бедер.
Боль от сжатого нерва излучает вдоль корня нерва. Это означает, что грыжа межпозвоночного диска в нижней части спины может вызвать симптомы, которые вы можете чувствовать через паху и вниз к вашим ногам.
Ишиас является еще одним возможным симптомом компрессии нерва. Седалищная боль относится к боли вдоль седалищного нерва. Он работает с нижней частью спины, через ягодицу и вниз ноги. Ишиас и связанные с ними симптомы , как правило , влияют только на одну сторону тела, но может повлиять на обе стороны.
Защемление седалищного нерва может вызвать:
- ягодица и боль в ногах
- ягодица и нога онемения
- нога слабость
- Боль, которая ухудшается при кашле или сидя
Синдром конского хвоста является серьезным , но редким заболеванием , которое влияет на конский хвост. Это представляет собой пучок нервных корешков в нижней части спинного мозга. Это требует неотложной медицинской помощи , которая требует срочной операции.
Эти нервы передавать и принимать сигналы к и от мозга в области таза и нижних конечностей. Когда эти нервы сжаты, они могут привести к:
- онемение во внутренних бедер, паха и ягодиц
- потеря мочевого пузыря или кишечника контроля
- паралич
Звоните 911 или ваши местные аварийные службы, если вы испытываете эти симптомы.
Медицинские условия, которые повреждают нервы (невропатия) могут вызвать онемение в различных частях тела, в том числе в пах.
Симптомы могут включать в себя:
- онемение
- парестезии , которые могут чувствовать себя , как булавки и иголки, покалывание или кожно-ползком ощущения
- боль
- сексуальная дисфункция
- дисфункция мочевого пузыря, такие как неспособность удерживать мочу ( недержание мочи ) или начать поток мочи ( удержание )
Ишиас paresthetica является условием , что вызывает онемение, жжение и покалывание во внешнем бедре. Симптомы могут иррадиировать в паховую область. Они могут быть хуже , когда стоя или сидя.
Это состояние развивается, когда давление находится на нерве, который поставляет ощущения кожи на вашем внешнюю часть бедра. Общие причины включают в себя:
- ожирение
- увеличение веса
- беременность
- носить обтягивающую одежду
Спинной мозг инфекция развивается, когда бактериальная или грибковая инфекция распространяется в спинномозговой канал из другой части тела. Первый симптом, как правило, серьезные боли в спине.
Боль излучается из зараженной зоны и может вызвать слабость и онемение в области бедер и паха. При отсутствии лечения, инфекция позвоночника мозга может вызвать паралич .
Если вы подозреваете, что у вас есть спинной мозг инфекция, немедленно обратитесь к врачу. Спинные инфекции могут быть фатальными.
Штаммы пах являются наиболее распространенным типом травмы паха. Они возникают , когда Приводящая мышцу во внутренних бедрах травмы или порвана. Пах штаммы во время занятий спортом, но могут возникнуть в результате внезапного или неудобной движения ног.
Наиболее распространенным симптомом травмы паха боль в паховой области и внутренней поверхности бедер, что ухудшает с движением, особенно когда в результате чего ноги вместе. Некоторые люди испытывают онемение или слабость в внутренней поверхности бедер и ног.
Ваши симптомы могут варьироваться от легкого до тяжелого, в зависимости от степени травмы.
Плохая осанка увеличивает риск возникновения проблем с позвоночником. Это может повлиять на ваши нервы и вызвать боль и онемение в паху и другие части вашего тела.
Дополнительный вес помещается на вашем позвоночнике , когда вы избыточный вес или страдают ожирением может значительно выпадении межпозвонковых дисков и спондилез. Оба условия могут сжать нервы и вызвать боль и онемение в нижней части тела. Лишний вес вызывает повышенный износ на ваши позвонках и других тканях позвоночника.
Люди , которые ездят на велосипедах в течение длительного времени, например, курьеры и спортивных велосипедистов, имеют повышенный риск паховой онемения. Давление оказывалось на паху от традиционного велосипеда седла может вызвать его. Изменение к не-нос седла .
Тревожные и панические атаки могут вызвать целый ряд физических и эмоциональных симптомов, включая онемение и покалывание. Другие симптомы могут возникнуть включают в себя:
- нервозность или беспокойство
- чувство беспокоит
- учащенное сердцебиение
- чувство обреченности
- крайняя усталость
- сбивчивое дыхание
- грудная боль
Даже если вы подозреваете , что ваши симптомы могут быть из - за беспокойства, есть врач оценить вашу боль в груди , чтобы исключить сердечный приступ .
Пах нечувствительность может вызвать чувства, аналогичные к тому, ваша нога или ноги засыпают. Они могут включать в себя:
- покалывание
- колотье в конечностях
- слабость
- инертность
Поясничный остеохондроз и ноги связаны между собой тончайшей сетью нервного волокна. Дело в том, что именно в пояснично-крестцовом отделе позвоночника от спинного мозга отходят корешковые нервы, которые отвечают за иннервацию тканей нижних конечностей. Совершенно очевидно, что при дегенеративном дистрофическом разрушении межпозвоночных дисков происходит компрессионное сдавливание корешковых нервов и они не могут обеспечивать полноценную иннервацию. Начинаются проблемы с ногами – они немеют, слабеют и болят.
Что делать в такой ситуации и к какому врачу обратится за помощью? На эти вопросы найдете ответы в предлагаемой вашему вниманию статье.
Начнем с того, что остеохондроз поясничного отдела на ноги может оказывать влияние не на любой стадии своего развития, а только в запущенных случаях, когда происходит сдавливание нервного волокна. Чтобы лучше понять данный процесс,
Рассмотрим физиологию иннервации нижних конечностей:
- от спинного мозга, который находится внутри позвоночного столба через боковые фораминальные отверстия отходят парные корешковые нервы;
- они содержат в себя сенсорные (чувствительные), моторные (двигательные) и смешанные типы аксонов;
- по мере удаления от позвоночника корешковые нервы разветвляются и часть ветвей направляется к мягким тканям, а часть к пояснично-крестцовому нервному сплетению;
- из нервного сплетения выходят нервы, отвечающие за иннервацию нижних конечностей (самые крупные из них это паховый, бедренный, седалищный, кожный латеральный и т.д.);
- каждый из таких нервов сформирован из ответвлений нескольких корешковых нервов, таким образом осуществляется защита в случае поражения одного корешка;
- по мере своего продвижения крупные нервы распадаются на более мелкие.
Что может стать причиной повреждения нервного волокна, которое отвечает за иннервацию нижних конечностей:
- снижение высоты межпозвоночного диска на фоне дегенеративных дистрофических изменений в хрящевых тканях (остеохондроз на стадии протрузии);
- разрыв фиброзного кольца межпозвоночного диска и грыжевое выпячивание пульпозного ядра, которое оказывает давление на корешковый нерв или мягкие ткани, вызывая сильное воспаление и отечность;
- смещение тела позвонка на фоне снижения высоты межпозвоночного диска и сдавливание спинномозгового канала;
- поражение пояснично-крестцового нервного сплетения (плексит);
- защемление нервов по пути их прохождения через ткани к нижним конечностям, например, синдром грушевидной мышцы;
- травматическое поражение целостности нервного волокна (разрывы, переломы костной ткани, растяжения связочной и сухожильной ткани и т.д.).
при подобных патологиях нужно обращаться на приём к неврологу или вертебрологу. Эти доктора смогут поставить точный диагноз и назначить эффективное и безопасное лечение. Перед его проведением следует исключить все вероятные факторы риска, которые могут привести к поражению пояснично-крестцового отдела позвоночника и вызывать ощущение онемения и боль в ногах.
Почему поясничный остеохондроз отдает в ногу?
Поясничный остеохондроз отдает в ногу – почему это происходит уже объяснили выше. А теперь разберемся в том, на какой стадии развития дегенеративных дистрофических изменений в межпозвоночных дисках может наблюдаться такое клиническое проявление.
Чаще всего остеохондроз поясничного отдела отдает в ногу на той стадии, когда начинает повреждаться нервное волокно. Одна из функций позвоночго столба – защитная. Внутри позвоночного столба находится спинномозговой канал. Там располагается защищенный твердыми оболочками спинной мозг. Он окружен ликвором (жидкостью, через которую передаются нервные импульсы от головного мозга к телу и обратно).
От спинного мозга отходят нервные волокна, отвечающие за иннервацию всего тела. Это вегетативная нервная система и она обеспечивает функциональность всех тканей, систем и внутренних органов.
Задача позвончого столба – обеспечивать безопасность этих процессов. Для этого предусмотрены эластичные хрящевые диски, которые разделяют между собой соседние тела позвонков, не позволяя им сомкнуться во время движений и сдавить корешковые нервы, которые располагаются между ними.
Строение межпозвоночного диска с одной стороны простое – это фиброзное кольцо и расположенное внутри него пульпозное ядро, с другой стороны незащищенное. Нет защиты от того, что человек будет вести пассивный образ жизни.
Природой так устроено, что здоровье межпозвоночных дисков напрямую зависит от степени работоспособности окружающих позвоночный столб паравертебральных мышц. Они сокращаются при физической нагрузке и выделяют жидкость. В ней растворены питательные вещества и кислород. Эта жидкость усваивается хрящевыми тканями фиброзного кольца межпозвоночного диска. Обратный процесс происходит при расслаблении мышцы и сжатии межпозвоночного диска. Так осуществляется диффузное питание. Другого способа получения жидкости и питательных веществ у межпозвоночных дисков нет.
Поясничный остеохондроз и боли в ногах могут развиваться при воздействии следующих факторов риска:
- избыточная масса тела – чем она выше, тем сильнее оказывается давление на хрящевые межпозвоночные диски;
- отсутствие регулярных физических нагрузок в достаточном объеме;
- тяжёлый физический труд или длительное нахождение в статичном положении, в результате чего мышцы спазмируются и утрачивают способность осуществлять диффузное питание хрящевых тканей;
- курение и употребление алкоголя;
- неправильная постановка стопы в виде плоскостопия и косолапости – неправильно распределяется амортизационная нагрузка;
- ношение неправильно подобранной одежды и обуви;
- нарушение правил эргономики организации своего спального и рабочего места;
- искривление позвончого столба и изменение осанки.
Эти факторы негативного влияния следует исключать из своей жизни для проведения активной профилактики поясничного остеохондроза.
Остеохондроз поясничного отдела и боли в ногах
Поясничный остеохондроз боли в ногах может провоцировать при радикулите, ишиасе и других вариантах осложнений. Как правило все клинические случаи связаны с компрессией нервного волокна. Реже остеохондроз поясничного отдела боли в ногах вызывает по причине нарушения иннервации сосудистого русла.
В таких случаях у пациента начинает развиваться:
- атеросклероз кровеносных сосудов – отложение холестериновых бляшек на внутреннем эндотелии на фоне снижения сократительной активности мышечной сосудистой стенки;
- варикозное расширение вен нижних конечностей – застой венозной крови с последующим разрушением системы клапанов, влечёт за собой нарушение гемодинамики, отёчность мягких тканей, развитие трофических язв голени;
- облитерирующий эндартериит – чаще развивается у лиц мужского пола, имеющих проблемы с поясничным отделом позвоночника, курящих и ведущих малоподвижный образ жизни.
Если у вас развивается поясничный остеохондроз и болят ноги, рекомендуем как можно быстрее обратиться на прием к неврологу. Это состояние может быть опасно для вашего здоровья. Поражаются нервные волокна, которые регулируют не только чувствительность. В скором времени у вас может появиться выраженная мышечная слабость. Появится быстрая утомляемость мышц ног и начнется их дистрофия. Это очень серьезные осложнения поясничного остеохондроза которые могут привести в итоге к параличу и парезу. Вы можете стать инвалидом.
Онемение ног при поясничном остеохондрозе
Остеохондроз в поясничном отделе позвоночника ноги затрагивает по-разному. У кого-то появляются боли, другие страдают от ощущения онемения. И это важно разделять. В обоих случаях поражаются сенсорные типы нервного волокна. Но в первом варианте от нарушения процесса иннервации происходят трофические ишемические изменения, которые и провоцируют болевой синдром. Во втором случае онемение свидетельствует о начальных дистрофических процессах или об окончательной атрофии нервного волокна.
Как вы понимаете, онемение ног при поясничном остеохондрозе не является безобидным признаком, на который можно не обращать особого внимания. Стоит быть предельно внимательным, особенно если клинический признак затрагивает сразу обе конечности. Это говорит о том, что компрессии подвергается не корешковый нерв, который отвечает только за одну конечность, а спинной мозг. Это может быть стеноз спинномозгового канала. Это состояние рано или поздно спровоцирует полный паралич нижней части тела.
Слабость в ногах при поясничном остеохондрозе
Может ли поясничный остеохондроз вызывать слабость в ногах и почему это происходит. В области поясничного отдела позвоночника отходят не только чувствительные аксоны, которые отвечают за передачу ощущений от нижних конечностей к структурам головного мозга. Здесь же выходят и двигательные нервные волокна. По ним к миоцитам приходит сигнал из головного мозга (двигательного центра), дающий команду расслабится или сжаться. Таким образом осуществляется управление мышцами.
Слабость в ногах при поясничном остеохондрозе связана с тем, что прохождение команды по моторным аксонам блокируется на каком-то уровне. Это может быть межпозвоночная грыжа, которая давит на корешковый нерв, отек мягких тканей или напряжение мышц, которые сдавливают ответвления корешковых нервов. Часто мышечная слабость бывает сопряжена с сосудистыми проблемами.
Появление выраженной слабости в ногах на фоне длительно протекающего поясничного остеохондроза практически всегда связано с серьезными осложнениями. Это может быть стеноз спинномозгового канала, выпадение межпозвоночной грыжи, смещение тела позвонка или поражение пояснично-крестцового нервного сплетения. Обратитесь срочно к врачу.
Что делать, если при поясничном остеохондрозе болят ноги
Если на фоне остеохондроза поясничного отдела болят ноги, первое что делать – обращаться за медицинской помощью. Следует записаться на прием к вертебрологу или неврологу. Врач назначит ряд обследований. Наиболее достоверные сведения о текущем состоянии нервного волокна и хрящевых тканей позвоночника позволяет получить МРТ обследование. Но оно не всегда доступно. Поэтому для опытного врача будет достаточно осмотра, мануального обследования, функциональных диагностических тестов и рентгенографического снимка, по которому он оценит состояние хрящевой и костной ткани позвоночго столба.
Лечение боли, онемения или слабости в ногах изолированно от основного заболевания проводить невозможно. Необходимо проводить комплексную терапию, направленную на восстановление ткани позвончого столба. Делать это целесообразно с помощью методов мануальной терапии, поскольку нет никаких фармакологических препаратов, которые могли бы это сделать. Хондропротекторы не имеют никакого лечебного воздействия без их использования в сочетании с методами мануального воздействия. Как вы уже поняли, при остеохондрозе нарушается диффузное питание хрящевых тканей. Поэтому хондропротекторы просто не проникают внутрь хрящевых межпозвоночных дисков.
Для начала нужно восстановить нормальные межпозвоночные промежутки с помощью вытяжения позвончого столба. Затем задействовать остеопатию, массаж, лечебную физкультуры, кинезиотерапию, физиопроцедуры и т.д. Для проведения лечения обратитесь в клинику мануальной терапии по месту жительства. Там вам разработают индивидуальный курс терапии, который восстановит иннервацию нижних конечностей.
Имеются противопоказания, необходима консультация специалиста.
При ущемлении нерва пахового канала ухудшается снабжение органов и тканей нервными клетками. Возникает болезненный сидром в области таза, который может отдавать в область спины, ягодицы или бедра. Данное явление происходит по причине травмы или патологий внутренних органов. Необходимо начать своевременное лечение, чтобы избежать негативных последствий.

Причины защемления
Основной причиной ущемления нервного пучка с правой или левой стороны является оперативное вмешательство по удалению паховой грыжи.
Неосторожность хирурга может привести к повреждению ветвей нервов или их ущемлению рубцовой тканью. Существуют другие провоцирующие факторы:
- повышенный тонус грушевидной мышцы;
- онкологические заболевания;
- последствия герпетической инфекции;
- спазм мышц промежности;
- воспаление органов малого таза.
Если нерв защемило, внутренние органы малого таза могли быть травмированы. Привести к ущемлению нервного пучка способны затяжные роды или длительная езда на велосипеде. Еще одна причина — заболевания внутренних органов. К ним относятся: туберкулез, желчнокаменная болезнь, ревматические заболевания, нарушения работы сердечно-сосудистой системы, варикозное расширение вен яичка (варикоцеле).
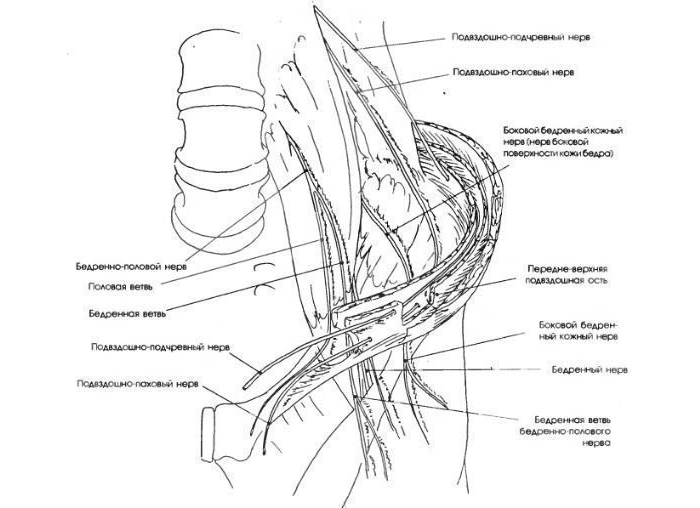
Как распознать симптомы
Ущемление нерва в паху приводит к возникновению определенных симптомов. Они проявляются с разной интенсивностью: от снижения чувствительности до острых болей в паховой области. Все зависит от запущенности процесса.
На начальной стадии больные жалуются на ноющие боли, которые усиливаются в ночное время. У женщин болевой синдром ощущается остро в положении сидя. Для данного патологического состояния характерны следующие симптомы:

- болезненные ощущения усиливаются при надавливании;
- ощущается зуд и жжение;
- возникает чувство покалывания, онемения в паховой области;
- присутствует дискомфорт в области анального отверстия.
В некоторых случаях снижается чувствительность вверху ягодицы, лобка (при защемлении подвздошно-подчревного нерва) или наружных половых органов (ущемление подвздошно-пахового нерва). Болезненные ощущения всегда возникают слева или справа.
При длительном течении из-за стресса происходит расстройство мочеиспускания и затрудняется процесс опорожнения кишечника (запор).
Лечебные мероприятия

Для начала проводят диагностику, учитывая состояние запирательного нерва и наружного кожного нерва. После обследования пациенту назначают комплексное лечение. Чтобы купировать болевой синдром применяют инъекционную терапию. В место поражения вводят лекарственные блокады, которые начинают действовать моментально. Применяют другие лечебные мероприятия:
- Делают компрессы с Димексидом. Они помогают снять спазмы.
- Назначают стероидные гормоны. К ним относится Дексаметазон.
- Используют противосудорожные препараты для снятия острой боли.
- Назначают витамины группы B и антиоксиданты. Вводят витамины внутримышечно.
- Снять воспаление на начальных стадиях помогает средство Ксефокам.
- Вводят ректальные или вагинальные свечи с анестетиками.
Когда ликвидированы острые проявления назначают физиотерапию. Это может быть электрофорез, ультразвуковая и мануальная терапия. Впоследствии поднять тонус мышц и предотвратить ущемление помогут лечебные физические упражнения. Мышцы необходимо сжимать и расслаблять в тазобедренной области.
Из-за расплывчатой симптоматики больные могут не подозревать о поражении нервного пучка. Болезнь имеет свойство перетекать в хроническую форму и лечение может не ограничиться медикаментозным. В более запущенной стадии применяют хирургическое вмешательство.
Климакс – это период снижения выработки эстрогенов, угасания детородных функций в жизни женщины. Нагрузка на позвоночник возрастает, эластичность мышечной ткани снижается. Климакс и остеохондроз взаимосвязаны: в возрасте 45-50 лет усиливаются признаки заболевания позвонков и хрящей, наступает менопауза.
Влияет ли климакс на течение остеохондроза
Причины болей суставов в этой фазе:
- снижение уровня эстрогенов,
- дефицит кальция,
- истончение костных тканей.
Признаки начала развития остеохондроза: слабость, мышечные боли, судороги. Эти явления могут проявляться до наступления менопаузы. Если проводить осмотр своего тела регулярно, можно заметить изменения, начать лечение раньше.
- Онемение в руках при остеохондрозе: чем опасен симптом
- Как спать на полу при шейном остеохондрозе
Проявления недуга имеет связь с наступлением климакса:
- Уменьшение уровня эстрогена провоцирует активность клеток. Кости становятся хрупкими – возникает остеопороз. Это происходит по причине вымывания минералов из ткани.
- В организме нарушается обмен кальция. Это вызывает истончение, разрушение суставной ткани (хрящей) – остеохондроз.
Нехватка половых гормонов при климаксе может провоцировать боли в суставах. Развитие патологии, ее обострение – частое явление среди женщин старше 45-50 лет.
В этот период женщины склонны набирать вес. Это создает дополнительную нагрузку на суставы. Ощущается боль, ломота, дискомфорт. Своевременное лечение на ранних стадиях обеспечивает устранение негативных последствий болезни.


Может ли климакс спровоцировать появление остеохондроза
Вследствие гормонального дисбаланса организм теряет защиту, становится уязвимым к заболеваниям костной системы. Это приводит к деформации позвоночника.
При остеохондрозе в период климакса пациентки жалуются на боль в спине. В разных местах позвоночника признаки могут отличаться. Может подниматься температура – до 37,5 градуса. Ее путают с симптомами других недугов. Важно обращаться к врачу для определения правильного диагноза, подбора препаратов для лечения.
Особенности проявления остеохондроза при климаксе
Организм пытается самостоятельно справиться с восстановлением хрящевой ткани, дисков. Игнорируя симптоматику, откладывая лечение, пациент дает возможность болезни прогрессировать. Это может привести к необратимым последствиям.
Шейный остеохондроз при климаксе возникает вследствие большой нагрузки на шею и плечевую зону у женщин.
Недуг сопровождается симптомами:
- боли в области шейного отдела,
- возникновение неприятных ощущений при движении в зоне шеи, верхней части спины,
- спазмы мышц,
- снижение зрения и слуха,
- при остеохондрозе может болеть или кружиться голова,
- при климаксе наблюдается снижение памяти,
- уменьшение чувствительности затылка,
- онемение или дрожание рук.



Боли при остеохондрозе могут возникать в районе груди:
- когда человек кашляет или чихает, боль становится сильнее,
- усиление дискомфорта ночью,
- появление одышки при физической активности,
- болевые ощущения от остеохондроза в боку, районе сердца,
- маскировка боли во время климакса под признаки стенокардии, гастрита или язвы. Требуется обратиться к врачу, чтоб исключить развитие усложнений.
Часто наблюдаются симптомы поясничного остеохондроза у женщин при климаксе:
- снижение чувствительности паховой области,
- спад мышечной активности,
- нарушение движений в районе таза, появление дискомфорта,
- боли в ногах, пояснице, копчиковом отделе,
- недержание мочи, нарушения стула,
- судороги нижней части тела.
Специфика лечения заболевания позвоночника при климаксе
Во время менопаузы происходит гормональный сбой. Остеохондроз может обостряться вследствие напряжения мышц в зоне позвоночника. Женщины с этим недугом плохо переносят сезонные температурные изменения.
Если женщина почувствовала резкую боль, не может принять вертикальное положение, нужно вызвать скорую. Стоит помочь пострадавшей дойти до кровати. Если это невозможно, уложите ее на пол. Снять болевой синдром в этом состоянии помогут Анальгин, Ибупрофен или Диклофенак.
После обострения остеохондроза во время климакса могут появиться осложнения. Обязательна консультация невролога. Запрещено проводить самолечение:
- делать теплые компрессы,
- массаж,
- ходить в сауну или баню.
Остеохондроз возможно диагностировать. Нужно сдать кровь на общий анализ, на гормоны. Врач при климаксе назначает рентген той костной области, где есть признаки болезни. Иногда для подтверждения диагноза проводят процедуру МРТ.
Разрабатывая курс лечения пациента, врач назначает противовоспалительные, обезболивающие препараты. Пациенты проходят гормонально-витаминную терапию. Для восстановления хрящевой ткани применяют хондропротекторы.
Остеохондроз в острой фазе во время климакса проходит около месяца. Диагностирование заболевание на ранней стадии, правильное лечение могут эту стадию сократить до 7-10 дней. Восстановление поврежденных участков тканей требует длительного времени – от 1 до 3 месяцев, зависимо от объема.
В период реабилитации назначают прием витаминно-минеральных комплексов. Приостанавливают развитие остеохондроза и реабилитации в период климакса физиотерапия, ЛФК, лечебный массаж.
Регулярно принимая витаминно-минеральные препараты или БАДы, правильно питаясь, женщина обеспечивает организм питательными веществами.
Важно придерживаться полноценного режима сна и отдыха. Физическая нагрузка, спортивные занятия препятствуют откладыванию солей в суставах.
Упражнения при остеохондрозе и климаксе должны быть умеренными. Делайте разминку, не перенагружайте организм. Ориентируйтесь на самочувствие, обращайте внимание на возникновение неприятных признаков.
Не поднимайте тяжестей. Костная ткань женщины в менопаузе хрупкая, легко разрушается. Это приведет к негативным последствиям и ухудшению болезни.
Лечение остеохондроза назначается пациенту с климаксом индивидуально и зависит от нанесенных повреждений суставам, их симптоматики.
Методы борьбы с недугом:
- лечение медикаментами,
- рефлексотерапию,
- физкультуру,
- массаж – в период после острой фазы,
- специальную диету.
В остром периоде при климаксе в медикаментозное лечение входят:
- препараты для обезболивания при остеохондрозе снимут болевой и воспалительный симптомы,
- хондропротекторы – уменьшат дистрофию, дегенерацию в хрящевых дисках, назначают шестимесячным курсом,
- препараты-миорелаксанты расслабляют мышцы при климаксе,
- витамины группы В,
- мочегонные препараты для выведения избыточной жидкости из тканей органов нужно употреблять осторожно. С жидкостью могут вымываться полезные вещества.
Пациенты с шейным остеохондрозом лечатся ноотропными и сосудистыми препаратами. Они могут назначаться при любом типе болезни в случае нарушения кровообращения в мозге.
Применяют методы рефлексотерапии (активация биоточек организма) при климаксе: иглоукалывание, точечный массаж, прижигание, аппликации, воздействие холодом, магнитотерапия, электроакупунктура. Метод этого лечения определяет врач.
Лечебная гимнастику рекомендуют при реабилитации. При остром остеохондрозе она противопоказана.
Нагрузку, время, уровень сложности нужно увеличивать постепенно.
При климаксе в острой фазе поясничного недуга нужно делать правильную дыхательную гимнастику, использовать методики расслабления мышц. После улучшения самочувствия добавляют упражнения для тазовой области и ног.
Пациентам с шейным остеохондрозом следует соблюдать порядок упражнений. Начинают разминать плечевую область, руки. Потом переходят на упражнения для шеи.
- Можно ли париться в бане при остеохондрозе
- Аппарат Алмаг при остеохондрозе: особенности лечения
При хроническом заболевании в период климакса занятия должны проводиться ежедневно. Регулярные нагрузки помогут предотвратить процесс обострения.
Массаж при остеохондрозе применяют в восстановительной фазе. Он полезен для нормализации кровообращения, поддержания тонуса мышц. Если процедура переносится хорошо, то длительность сеанса увеличивают.
При климаксе важно соблюдать диету, исключить все жареное, жирное, соленое. полезно включить в рацион богатую белком, кальцием, клетчаткой и антиоксидантами пищу, содержащую ненасыщенные жиры. Эти продукты восстанавливают кровообращение в хрящах.
Придерживаясь простых правил, можно снизить риск повторного обострения хронического остеохондрозе. Стоит исправить свои привычки:
Климакс – естественный этап функционирования женского организма. Остеохондроз в этой фазе может причинять болезненные ощущения. Правильное лечение и профилактика недуга способствует снижению дискомфорта и препятствует развитию негативных симптомов.
Читайте также:



