Кровотечения из бедра после операции
Повреждение бедренной артерии является одной из самых опасных травм сосудов. При открытом ранении кровотечение более двух минут приводит к летальному исходу. Но даже небольшие, закрытые повреждения чреваты опасными последствиями. Важно знать, как оказывать срочную помощь пострадавшему, чтобы успеть спасти ему жизнь.
Анатомические особенности бедренной артерии
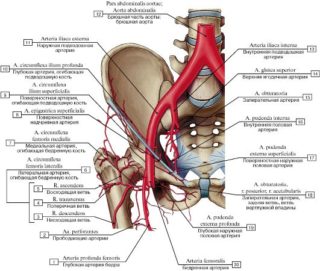
Это самый большой сосуд в человеческом теле, его диаметр – примерно 0,8 см. Он берет начало от наружной подвздошной артерии. По мере прохождения по ноге разделяется на глубокую бедренную, а также наружную половую, поверхностную бедренную и надчревную артерии, образующие скарповский треугольник. Он расположен прямо под кожей, можно почувствовать пульс.
Этот сосуд снабжает кровью:
- мускульную массу и кожу передней части брюшины и бедер;
- область паха и репродуктивные органы;
- костные структуры таза и бедер;
- мускулы икр и голеностопа.
Разновидности повреждений
Артериальные повреждения бывают открытого и закрытого типа. Первый вариант предполагает, что травмируется кожный покров, мягкие ткани и сосудистая стенка одновременно. Подобное ранение бедренной артерии может быть:
- колотым;
- резаным;
- рваным.
В первом случае сосуд травмируется меньше всего. У порезов и рваных ран – значительные области разрушения. Повреждения последнего типа на бедре часто идут изнутри, вследствие открытого перелома, и смертельно опасны. К категории рваных ран относят и огнестрельные ранения.
Такие повреждения характеризуются отсутствием раневого канала. Сюда относят:
- контузии;
- разрывы;
- размозжения.
Первый тип – самый малотравматичный, обычно идет без вскрытия просвета и истечения крови. Два последних затрагивают все слои сосудистой стенки. Опасность смертельного исхода зависит от степени повреждения. Если оно незначительно, велик шанс, что просвет стенки перекроется тромбом и кровотечение остановится.
Участники спортивных состязаний чаще страдают от травм закрытого типа. Открытые повреждения обычно случаются в результате аварий или насилия.
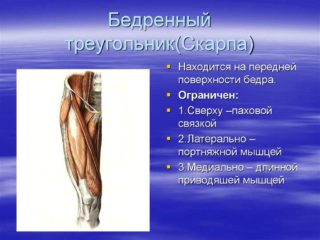
Самой незащищенной зоной для травмирования является треугольник Скарпа. Он расположен спереди, близко к поверхности кожи, и при прямом ударе сильно страдает. Анатомия человека делает проблематичной остановку кровоизлияния, а усугубляет ситуацию прохождение крупных вен. Раны в этой зоне чреваты потерей ноги, а иногда и жизни пострадавшего. Травмы глубокой артерии не так опасны – сохраняется кровообращение по поверхностной сосудистой ветке.
Разрыв артериальной стенки может произойти и вследствие аневризмы. Опасность здесь в том, что заболевание развивается незаметно, а затем, из-за перегрузки на тренировке, во время родов или при скачке давления стенка лопается. Требуется срочная операция, иначе кровоизлияние приведет к смерти человека.
Спортивные травмы бедренной артерии чаще вызывают контузии и разрывы. От них страдают боксеры, футболисты, хоккеисты, баскетболисты, борцы, конькобежцы, фигуристы и спортивные танцоры.
Открытые ранения возможны вследствие сильных переломов бедренных костей. Высок риск таких повреждений в единоборствах, хоккее, футболе, велосипедном, горнолыжном и конькобежном спорте.
У тех, кто не может жить без адреналина и любит экстрим, опасность повредить артерию повышается во много раз.
Клиническая картина

Главный признак травмы открытого типа – кровотечение. Если повреждение обширное – порез или рваная рана бедренной артерии, кровь выходит очень быстро. Отсутствие помощи в течение двух минут вызывает геморрагический шок и летальный исход. Опасность для жизни начинается с литровой кровопотери. Визуально это выглядит как лужа диаметром больше метра и полностью пропитанные кровью брюки либо юбка.
Крошечная ранка приводит к тому, что излияние происходит в окружающие ткани. Гематомные образования давят на мелкие сосуды и затрудняют кровообращение в ноге. Возникают признаки ишемии:
- кожа ноги бледнеет и холодеет;
- появляется боль в конечности;
- нога становится нечувствительной;
- исчезает периферическая пульсация.
Возможна мышечная контрактура, паралич. Без медицинской помощи вероятно развитие гангрены.
Закрытые артериальные повреждения характеризуются аналогичными признаками ишемии из-за тромба при контузии или гематом при разрыве либо размозжении. В последнем случае место травм распухает и пульсирует. Точная диагностика таких травм сложна, особенно если они сопровождаются костными переломами. Для облегчения используют аппаратные методики: ультразвуковую флоуметрию, реовазографию и артериографию.
Различить, откуда течет кровь: из артерии или из вены, вполне возможно. В первом случае жидкость ярко-алая, бьет фонтаном, кровопотеря скоростная. При травме бедра без оказания помощи человек умирает через три минуты. Венозная кровь гуще и темнее, истекает медленнее. Кровопотеря не такая интенсивная, и шансов дождаться помощи больше.
Оказание первой помощи
Если у пострадавшего сильное кровотечение из бедренной артерии, нужно оказать ему незамедлительную помощь:
После остановки крови, если врачей ждать долго или необходимо транспортировать больного до клиники самостоятельно, рану бинтуют, а конечность фиксируют платком либо лоскутом ткани.
Способы остановки кровотечения

Кровотечение из бедренной артерии остановить не просто, а времени на раздумья нет. Первая помощь пострадавшему:
- Прижмите поврежденный сосуд кулаком немного ниже складки паха.
- Если кровь не останавливается, переместите кулак выше или ниже, чтобы найти нужную зону.
- Приложите к этому месту гладкий твердый предмет, к примеру, рулон бинта.
- Наложите жгут через этот предмет и удостоверьтесь, что истечение крови остановлено.
- Зафиксируйте время остановки кровотечения.
Жгут до приезда врачей снимать нельзя.
Если кровотечение тяжелое, поврежденную артерию с силой, используя свой вес, зажимают пальцами обеих рук, а остальными обхватывают бедро. Желательно, чтобы кто-то помог с наложением жгута.
Лечение повреждений сосудов
Любая травма сосудов требует срочного хирургического вмешательства. Тип операции зависит от степени повреждения. Если рана маленькая, колотая либо резаная, без неровных краев, ее закрывают боковым сосудистым швом.
При разрыве, порезе длиной более сантиметра иссекают поврежденный фрагмент и накладывают циркулярный сосудистый шов.
Если расхождение краев раны велико, потребуется установка искусственного протеза либо аутовенозного трансплантата из большой подкожной вены.
Промедление в случае травмы артерии бедра крайне опасно. Чем быстрее больного доставят в медучреждение и проведут операцию, тем больше шансов спасти ему жизнь.
Послеоперационное
осложнение
— это новое патологическое состояние, не
характерное для
нормального течения послеоперационного
периода и не являющееся следствием
прогрессирования основного заболевания.
Осложнения важно отличать от операционных
реакций, являющихся естественной
реакцией организма больного на болезнь
и операционную агрессию. Послеоперационные
осложнения в отличие от послеоперационных
реакций резко снижают качество лечения,
задерживая выздоровление, и подвергают
опасности жизнь пациента. Выделяют
ранние (от 6-10% и до 30% при продолжительных
и обширных операциях) и поздние
осложнения.
В
возникновении послеоперационных
осложнений имеют значение каждый из
шести компонентов: больной, заболевание,
оператор, метод, среда, случайность.
Послеоперационное
кровотечение —
это одно из наиболее опасных осложнений,
которое может быть обусловлено различными
причинами и проявляется неоднозначно
клинически в зависимости от интенсивности
и скорости, а также локализации.
Различают острую
кровопотерю (легкая степень),
синдром массивной кровопотери (средняя
степень) и геморрагический шок (тяжелая
степень).
Основными
клиническими критериями для
оценки состояния больной и степени
кровопотери являются показатели
гемодинамики (АД, ЧСС, центральное
венозное давление), уровни гематокрита
и гемоглобина.
Величины
этих показателей следует оценивать
относительно с учетом возраста больной,
исходного состояния, тяжести операционного
вмешательства, наличия соответствующих
заболеваний и тд.
Однако
приведенные даже в усредненных величинах,
они имеют определенную диагностическую
ценность. Для легкой кровопотери
характерны: ЧСС — до 90—100, АД — до 110—100
мм рт. ст., гематокрит — до 30%, гемоглобин—до
100—90 г/л. При средней кровопотере ЧСС
возрастает до 120— 130, АД снижается до 80
мм рт. ст., гемато-критпадает до 25—20%,
гемоглобин—до 80 г/л. Тяжелая кровопотеря
характеризуется ЧСС—до 140 и более, АД—до
60 мм рт. ст. и ниже, гематокрит — менее
20%, гемоглобин — менее 80 г/л. Следует
помнить, что в ранний период после
кровопотери показатели гематокрита и
гемоглобина могут оставаться большими
по сравнению с указанными и не
соответствовать степени тяжести
кровотечения.
Послеоперационные
кровотечения в
гинекологической практике разделяются
на следующие виды: из раны брюшной
стенки, в свободную брюшную полость и
забрюшинную клетчатку, из влагалища и
других источников.
Кровотечения
из раны брюшной стенки могут
быть наружными, когда кровь изливается
наружу, обильно смачивая повязку;
внутренними, когда она скапливается в
тканях в виде гематомы.
Причиной таких
кровотечений обычно является недостаточно
тщательный (плохой) гемостаз.
Диагностика
наружных кровотечений, которые обычно
происходят из кожи и подкожной клетчатки,
не представляет затруднений. Они быстро
выявляются и устраняются. Труднее
диагностируются внутренние кровотечения,
которые происходят из более глубоких
слоев брюшной стенки (мышцы, апоневроз,
брюшина).
Кровь
скапливается в виде гематом в над- или
подапоневротических пространствах, в
околопузырной клетчатке, реже она
попадает в брюшную полость. Клинически
такие кровотечения проявляются более
выраженными местными (боли в области
раны, напряжение и вздутие тканей вокруг
нее, пальпация гематомы) и общими ( в
зависимости от объема кровопотери)
симптомами.
Нередко
внутренние кровотечения из брюшной
стенки обнаруживаются не сразу, а спустя
определенное время, когда происходит
организация или даже нагноение гематом.
Лечение
кровотечений из брюшной стенки может
быть консервативным или оперативным.
Небольшие
кровотечения (как наружное, так и с
образованием гематом) могут подвергаться
консервативному лечению. На рану кладут
пузырь со льдом, давящую повязку,
обеспечивая адекватное дренирование
с помощью резиновых или марлевых турунд.
Ткани раздвигаются браншами, гематома
удаляется путем выдавливания или
марлевым тампоном. В последующем
необходимо освобождать полость от
возможно образовавшихся сером.
При
более выраженных или продолжающихся
(несмотря на консервативные меры)
кровотечениях, а тем более с образованием
глубоко расположенных распространенных
гематом, показано оперативное лечение.
В условиях операционной производятся
снятие швов с брюшной раны, тщательная
ее ревизия, удаление гематом и наложение
лигатур на кровоточащие сосуды или
ткани с последующим послойным ушиванием.
Целесообразно при этом дренировать
рану (с грузом). При нагноившихся гематомах
ведение осуществляется так же, как
гнойных ран.
Профилактика
кровотечений из ран брюшной
стенки заключается
в тщательном гемостазе и дренировании
в сомнительных на гемостаз ситуациях.
Кровотечения
в брюшную полость и забрюшинную клетчатку
являются весьма серьезным осложнением,
представляющим угрозу для жизни женщины.
Они
возникают чаще всего в самом раннем
послеоперационном периоде, но распознаются
не всегда своевременно. Это связано с
трудностями дифференциальной диагностики
между послеоперационным состоянием
больной и клинической картиной
кровотечения в этот период.
Причиной
послеоперационных кровотечений в
брюшную полость и забрюшинную клетчатку
чаще всего являются тактические и
технические ошибки акушеров-гинекологов
(хирургов), технические трудности
(выраженный спаечный процесс, воспалительные
инфильтраты, затрудненный доступ и
т.д.). Встречаются кровотечения чаще при
операциях в ночное время, когда оперируют
недостаточно опытные врачи.
При
операциях может быть не установлен
источник кровотечения (параллельно с
внематочной беременностью имеет место
разрыв яичника). Высокий риск внутрибрюшных
кровотечений всегда имеется при операциях
у женщин с заболеваниями крови (болезнь
Верльгофа, тромбоцитопатии и др.).
Использование при проведении гемостаза
толстого кетгута может привести к
соскальзыванию лигатур, особенно при
повышении АД.
Чаще
внутрибрюшные послеоперационные
кровотечения наблюдаются
у женщин, оперированных по поводу
гнойно-воспалительных процессов, низко
расположенных опухолей (шеечная миома),
забрюшинной их локализации, эндометриоза.
Наибольший риск таких осложнений имеет
место при тотальной гистерэктомии с
выраженными спаечными процессами,
удалении гнойных мешотчатых образований
придатков матки и забрюшинных образований.
Кровотечения могут совершаться в брюшную
полость или в забрюшинные пространства.
Клиническая
картина и диагностика внутрибрюшных и
забрюшинных кровотечений зависят
от их характера (артериальное, венозное,
капиллярное), интенсивности (калибра
сосуда) и исходного состояния женщины
(перед операцией и в связи со степенью
тяжести оперативного вмешательства).
Основные
клинические симптомы базируются
на показателях гемодинамики (ЧСС, АД,
ЦВД) и крови (гемоглобин, гематокрит).
Для массивных кровотечений характерны
нарастающее снижение уровней гемоглобина,
гематокрита, ОЦК, АД с возрасганием ЧСС.
При легких кровотечениях имеет место
возрастающая симптоматика анемии. Из
других симптомов отмечаются ухудшение
общего состояния больной, прогрессирующая
бледность кожных покровов и слизистых
оболочек, притупление перкуторного
звука в отлогих местах живота, симптомы
раздражения брюшины, боли в животе и
его вздутие.
При
влагалищном исследовании определяется
нависание заднего свода, болезненность
его. С диагностической целью возможно
произвести пункцию брюшной полости
через задний свод.
Из
вспомогательных методов исследования
для диагностики внутрибрюшного
кровотечения используются УЗИ,
лапароскопия. Ценная информация может
быть получена при ректальном исследовании
(нависание передней стенки), особенно
при забрюшинных гематомах.
Распознавание
внутрибрюшного кровотечения является
абсолютным показанием для срочной
релапаротомии. Оперативное вмешательство
тем более эффективно, чем раньше оно
выполнено.
Доступ
для релапаротомии должен быть выбран
такой, чтобы обеспечил возможность
достаточной ревизии органов малого
таза и брюшной полости. В ряде случаев
показано расширение ранее сделанной
операционной раны (например, при обширных
гематомах в области околопочечной
клетчатки). В процессе ревизии
устанавливаются кровоточащие участки
и захватываются в зажимы с последующим
лигированием или прошиванием (с учетом
топографических взаимоотношений смежных
органов). Может быть показана тампонада
отдельных участков сальника.
Производится
окончательный туалет брюшной полости с
промыванием ее растворами фурацилина
или других антисептиков. Заканчивается
операция дренированием брюшной полости
и ушиванием. Дренирование обязательно
показано при сомнениях в полной остановке
кровотечения.
Параллельно
с релапаротомией производится интенсивная
терапия по восстановлению ОЦК и коррекции
всевозможных нарушений органов и систем
организма. В послеоперационном периоде,
наряду с традиционными мероприятиями,
показаны интенсивная антибактериальная
терапия, профилактика тромбо-эмболических
осложнений.
Профилактика
внутрибрюшных послеоперационных
кровотечений предусматривает
достаточный доступ к области оперативного
вмешательства, тщательный контроль на
гемостаз. В сомнительных случаях на
гемостаз в брюшную полость во время
операции вводятся дренажные трубки (с
диагностической целью).
Кровотечения
из влагалища в послеоперационном
периоде могут
наблюдаться после тотальной и субтотальной
гистерэктомии, пластических операций
на шейке матки и влагалище. После
экстирпации матки кровотечение из
влагалища может быть обусловлено
недостаточным лигированием культи
влагалища, а после ампутации матки —
культи шейки.
При
небольшом кровотечении возможно
произвести тампонаду влагалища с
последующим контролем за кровопотерей.
В
ряде случаев тампонада влагалища может
быть достаточной для остановки
кровотечения. При более выраженных
кровотечениях остановка их достигается
через влагалищный доступ. В зажимы
захватываются кровоточащие культи
влагалища и лигируются зажимом (осторожно:
высокая опасность захвата в лигатуру
мочеточника).
Тампонирование
влагалища и
остановка кровотечения трансвагинальным
доступом обоснованны при исключении
внутрибрюшного кровотечения. При наличии
его, а также при неэффективности
трансвагинального доступа производится
релапаротомия и для остановки кровотечения
из влагалища.
Аналогичная
тактика показана и при пластических
операциях на шейке матки и влагалище,
осложнившихся кровотечением. Вначале
может быть произведена тампонада
влагалища, а при ее неэффективности —
гемостаз путем наложения лигатур на
кровоточащие ткани с трансвагинальным
доступом.
Послеоперационные
кровотечения других
локализаций в гинекологической практике
могут быть обусловлены ДВС-синдромом,
а также повреждениями смежных органов
(мочевой пузырь, прямая кишка).
При
кровотечениях из мочевого пузыря тактика
может быть различной. Если оно обусловлено
уколом иглой стенки мочевого пузыря
(должны быть исключены более массивные
повреждения), то достаточно введения
постоянного катетера и консервативное
ведение. Значительные повреждения
стенок мочевого пузыря или мочеточника
(не обнаруженные во время операции)
являются показанием для соответствующих
хирургических вмешательств по их
устранению. С учетом результатов
обследования с должным доступом
производится ушивание стенок пузыря
или пластика мочеточников. Хирургическим
путем устраняются и повреждения
кишечника.
При ДВС-синдроме чаще
возникают желудочные или кишечные
кровотечения. Они являются обычно
следствием тяжелого (нередко необратимого)
состояния больной и обусловлены
секвестрацией тканей (стрессовыми
язвами).
При
желудочных кровотечениях производится
гастродуоденоскопия, а при обнаружении
кровоточащих язв или эрозий — их
электрокоагуляция или ушивание
хирургическим путем.
Радикальная
остановка таких кровотечений возможна
далеко не всегда. Даже при остановке
кровотечений в подобных ситуациях
исходы для больных в большинстве случаев
неблагоприятны из-за основного
заболевания.
Виды кровотечений
Общие симптомы кровотечения
Оказание первой помощи при кровотечении
Правила наложения жгута
Наложение жгута очень надежный способ остановки кровотечения, однако, при неумелом его использовании может привести к очень тяжелым осложнениям.
Стандартный жгут (жгут Эсмарха)- резиновая лента длинной 1500 см, со специальными креплениями на концах. В качестве жгута могут быть использованы подручные средства (ремень. веревка и т.п.). Современные жгуты обладают способностью к самозатягиванию.
Правила наложения жгута:
- Перед наложением жгута необходимо приподнять конечность;
- Нельзя накладывать жгут на голую конечность, необходимо подставить ткань (полотенце, одежду).
- По возможности накладывать жгут следует как можно ближе к ране, со стороны притока крови;
- При постановке жгута выполняют 2-3 тура, равномерно растягивая жгут, так чтоб туры не ложились один на другой, жгут должен прижать сосуд к костному выступу;
- В случае кровотечения из области запястья, жгут накладывают на плечо;
- После постановки жгута, обязательно следует указать точное время его постановки (час и минуты);
- Часть тела, где поставлен жгут должна быть доступна для осмотра. Это необходимо для наблюдения за изменениями, которые могут происходить в отсутствии кровоснабжения;
- Пострадавшего, которому наложен жгут должен быть транспортирован в медицинское учреждение и там обслуживаться в первую очередь;
- Снимать жгут следует постепенно, понемногу его ослабляя, предварительно выполнив обезболивание;
- Держать жгут следует не более 2 часов на нижних конечностях и не более 1,5 часа на верхних с условием, что каждые 30-40 минут жгут будут послаблять на 20-30 секунд. В холодное время года время выдерживания жгута снижается до 40-60 минут на нижних конечностях и 30-40 минут на верхних. Низкие температуры ухудшают циркуляцию в тканях, особенно в конечностях, это связано с рефлекторным сужением сосудов под воздействием холода. При длительной транспортировке пострадавшего, жгут каждые 30-40 минут независимо от внешней температуры, следует снимать на 20-30 секунд до порозовения кожи ниже жгута. Так можно поступать в течении нескольких часов, время записанное первоначально в записке не менять. Данный прием позволяет избежать необратимых процессов в тканях конечности. Временная доставка крови тканям поможет сохранить их жизнеспособность.
- Если после наложения жгута конечность резко начинает отекать и синеть, следует жгут немедленно снять и наложить заново. При этом контролируя исчезновение пульса ниже наложения жгута.
- Верхняя треть плеча место наложения жгута при кровотечении из сосудов верхней конечности, жгут накладывают. В случае кровотечения из сосудов нижней конечности, жгут накладывают в средней трети бедра.
- Под жгут следует подложить полотенце или одежду пострадавшего, для того чтоб не ущемить кожу и давление на сосуды было равномерным.
- Конечность приподнимают, под неё подводят жгут, максимально его растянув. Затем несколько раз обворачивают вокруг конечности. Туры должны ложиться рядом друг с другом при этом, не ущемляя кожу. Первый тур наиболее тугой, второй накладывают с меньшим натяжением, последующие с минимальным. Концы жгута закрепляют поверх всех туров. Ткани должны быть сдавлены до остановки кровотечения не больше, не меньше. Важно, убедиться, что на артерии ниже наложенного жгута нет пульса. Если исчезновение пульса неполное, через 10-15 минут конечность отечет и посинеет.
- Наложить на рану стерильную повязку.
- Прикрепить бумажку с точным временем наложения жгута (час и минуты).
- Зафиксировать конечность, используя транспортную шину, бинт, косынку или другие подручные средства.
Методика наложения жгута на шею
В экстренных ситуациях наложение жгута на сосуды шеи является жизненно необходимым и способно спасти жизнь. Однако постановка жгута на сосуды шеи имеет некоторые особенности.
Жгут накладывают, таким образом, чтоб прижать сосуды только на одной стороне шеи и не прижать на другой. Для этого с противоположной стороны от кровотечения используют проволочную шину Крамера или другие подручные средства или же используют руку пострадавшего заведенную за голову. Это позволяет сохранить кровоток к головному мозгу и от него.
Техника постановки: на кровоточащую рану накладывают валик из ткани (лучше стерильный бинт, если нет, можно использовать подручные средства). Жгутом прижимают валик затем обворачивают вокруг руки или же шины. Контроль остановки пульса не требуется. Держать жгут на шее можно столько времени сколько потребуется.
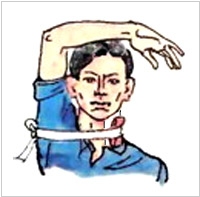
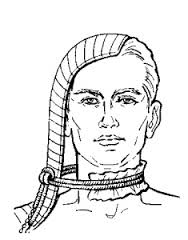
Критерии правильно наложенного жгута:
- Кровотечение из поврежденного сосуда прекратилось;
- Пульс на конечности ниже жгут не прощупывается;
- Конечность бледная и холодная.
- Не следует накладывать жгут на верхнюю треть бедра и среднюю треть плеча, это может привести к серьезным повреждениям нервных стволов и быть неэффективным в плане остановки кровотечения.
- Определен не правильный тип кровотечения, и постановка жгут его только усиливает (например: венозное кровотечение);
- Недостаточно затянут жгут или же крупные сосуды не прижаты к костным выступам;
- Чрезмерное затягивание жгута, возможны тяжелые повреждения мягких тканей (мышцы, сосуды, нервы), что пожжет привести к параличу конечности.
- Превышение сроков наложения жгута, впоследствии может привести к потере конечности;
- Наложение жгута на голую ногу. Не происходит достаточное прижатие сосудов, травмируется кожа под жгутом.
- Наложение жгута далеко от раны. Однако при неутонченном источнике кровотечения в экстренной ситуации, наложение жгута максимально высоко от раны является жизненно необходимым действием. Так кровотечение из бедренной артерии в течении 2-3 минут приводит к смерти, следовательно нет времени на долгие рассуждения и наложение жгута у основания ноги, чуть ниже паховой связки будет наилучшим вариантом.
Как остановить артериальное, венозное кровотечение?
Если кровотечение небольшое есть возможность его остановить с помощью давящей повязки. При кровотечении из крупной артерии для немедленной остановки кровотечения применяют пальцевое прижатие сосуда в ране на период подготовки жгута. Применяют остановку кровотечения путем наложения зажима на кровоточащий сосуд и проводят тугую тампонаду рану стерильной салфеткой. Зажим может использовать только врач-хирург или опытный фельдшер. Так же для экстренной остановки кровотечения применяется прижатие артерии на протяжении. Артерии прижимаются к подлежащим костным образованиям. Остановка кровотечения пальцевым прижатием выполняется только как кратковременная мера.
Для человека оказывающего помощь данный метод требует большой физической силы и терпения. Однако способ помогает выиграть время для постановки более надежного метода – наложение жгута. Артерию обычно прижимают большим пальцем, ладонью, кулаком. Наиболее легко прижимаются бедренная и плечевая артерия.
И так, способы, используемые для временной остановки артериального кровотечения следующие:
1)пальцевое прижатие сосуда в ране;
2)прижатие артерии на протяжении;
3)тугая тампонада;
4)наложение жгута;
5)круговое перетягивание конечности
6) кровоостанавливающий зажим.
К одним из самых серьезных травм относятся такие повреждения, как перелом бедра, который требует реабилитации и продолжительного лечения. Чтобы как можно скорее вернуться к обычному образу жизни, и снова уверенно ходить на обеих ногах, необходимо чтобы реабилитация после перелома бедра проводилась максимально правильно, а больной выполнял все назначения и рекомендации лечащего врача.
Рекомендовано проходить курс восстановления под наблюдением медицинских сотрудников, ведь только опытный врач знает, как разработать ногу после перелома максимально быстро и правильно, тем самым предотвратив появление разных осложнений или последствий.

Описание травмы
Перелом бедра — такое повреждение является очень опасной травмой нуждающейся в современном лечении и продолжительном реабилитационном периоде. Довольно часто среди травм бедра можно встретить перелом бедренной шейки, лечение которого обычно проводится посредством хирургического вмешательства. Как быстро пройдет восстановление после перелома бедра, зависит от ряда определенных факторов:
- какую степень имеет травма;
- где именно в бедре локализован разлом;
- возраст пациента;
- наличие или отсутствие болезней, делающих кость не такой прочной и т.д.
Причины
Несмотря на то что перелом бедра является достаточно тяжелой травмой, возникнуть она может при самых различных обстоятельствах. К основным факторам, которые могут стать причиной такого перелома относят следующие:
- дорожно-транспортные происшествия;
- падения с большой высоты;
- сильный удар в область бедра;
- заболевания, приводящие к чрезмерной хрупкости костей, например, остеомиелит или остеопороз.

Когда возникают первые признаки повреждения бедра, пострадавший с такой травмой нуждается в немедленном оказании экстренной помощи и госпитализации в ближайшую больницу. Только после прохождения полного курса лечения и полного сращивания кости доктор сможет точно сказать, сколько необходимо будет восстанавливаться после лечения, и когда пациенту можно будет снова самостоятельно ходить.
Симптомы
Если сломана бедренная кость, чтобы своевременно оказать верную доврачебную помощь, необходимо понимать какие бывают признаки данной травмы.

В медицине выделяют такие основные симптомы перелома бедренной кости:
- отечность в части бедра, где нарушилась целостность кости;
- деформация конечности и уменьшение ее длины;
- ярко выраженные болезненные ощущения;
- ограниченная подвижность конечностью;
- при пальпации можно услышать крепитацию костных фрагментов;
- кровоподтеки;
- образование гематомы.
Оказание первой помощи
При травмах бедра, первое, что необходимо сделать — вызвать бригаду скорой помощи.

Доврачебная помощь заключается в выполнении следующих манипуляций:
- Чтобы избежать возникновения болевого шока, больному следует дать анальгезирующий препарат, который можно найти практически в любом доме. Лучше сделать укол, но если у человека, оказывающего помощь, нет опыта, можно обойтись и таблеткой.
- Также уменьшить выраженность боли и отечности можно, если к участку, на котором произошло повреждение, приложить что-то холодное. Можно воспользоваться обычным льдом из холодильника, предварительно завернув его в ткань.
- При открытом типе перелома необходимо в очень короткие сроки остановить кровопотерю. Кровь из артерии можно узнать по импульсивной струе ярко-алого цвета. В таком случае, жгут накладывают выше поврежденного участка, а при слабом кровотечении из вены, нужно затянуть жгут ниже травмы или прижать вену к прилегающей кости.
- Важно под жгут положить листочек бумаги, на котором будет указано точное время наложения. Это необходимо чтобы медицинские сотрудники вовремя его сняли.
- Края раны нужно обработать антисептическим препаратом, после чего наложить стерильную марлевую повязку.
- На конечность наложить шину, таким образом, чтобы она располагалась на всех трех суставах ноги (тазобедренном, коленном, голеностопном), а вверху доходила до подмышечной впадины;
- Если нет возможности вызвать наряд скорой помощи, то доставить пострадавшего нужно самостоятельно в самый короткий период;
- Транспортировку нужно проводить, лежа на жестких носилках.
Диагностика и лечение
После поступления в больницу, пострадавшего тщательно осматривает доктор. Если потерпевший находится в сознании, врач проводит опрос, в ходе которого выясняет все факторы, ставшие причиной возникновения перелома. Дальнейшее лечение и реабилитация назначаются только после определения точной клинической картины.

Пациенту могут быть назначены следующие диагностические мероприятия:
- рентгенография;
- компьютерная томография;
- магнитно-резонансная томография;
- артроскопия при переломах внутри тазобедренного сустава.
Переломы с большим количеством осколков нуждаются в проведении операции, в ходе которой части кости соединяются при помощи специальных металлических пластин. Такую пластину могут поставить как временно, так и на всю жизнь. В дальнейшем она не будет пациенту мешать передвигаться, а нога снова будет полноценно функционировать. После проведения операции, конечность подвергается иммобилизации при помощи гипсовой повязки, в процессе которой обездвиживаются все три сустава ноги и часть нижних ребер. Обычно гипс носят около четырех месяцев, но более сложные травмы могут потребовать больше времени. Чтобы нога восстановилась как можно скорее, необходимо обязательно проводить реабилитационные мероприятия, назначенные врачом.
Реабилитация
После проведения операции необходимо, как можно скорее, начать реабилитационный курс. Если пострадавший долго находился на вытяжении, у него нарушается работа кровообращения и обмена веществ, поэтому первым делом необходимо начать вставать с кровати. Для начала можно просто садиться на стул, а немного позже начать немного стоять, опираясь на что-либо.
В дальнейшем, пациенту при переломе бедра, доктор может назначить комплекс упражнений, которые помогут быстро восстановиться:
- физиотерапия;
- лечебная физическая культура (ЛФК);
- массаж.
Массаж и физиотерапевтические процедуры можно выполнять практически сразу после проведения оперативного лечения. Проведение массажа можно осуществлять даже тогда, когда конечность находится под гипсовой повязкой, в таком случае массаж делается на свободных от иммобилизации участках тела, через которые к травмированному участку проходит система кровообращения и обмена веществ. Из-за длительного обездвиживания во время иммобилизации, нога в гипсе сильно подвержена атрофии, поэтому после снятия гипса обязательно нужно делать специальную физкультуру. Специальные упражнения после перелома бедра помогут восстановить работу мышц, связок и сухожилий.
После такого перелома нога обычно восстанавливается долго, и в таком случае просто не обойтись без лечебной гимнастики. ЛФК после переломов бедра не рекомендуется выполнять в домашних условиях, так как неправильное распределение нагрузки или выполнение упражнений может не только не принести желаемого эффекта, но и усугубить ситуацию. Лучше обратиться в специальное учреждение, где ЛФК при переломе бедренной кости будет проводить специалист, который сможет вовремя заметить, если возникнут какие-либо осложнения.
Начинать разрабатывать конечность после долгого обездвиживания необходимо с минимальных нагрузок, постепенно их увеличивая. Чрезмерное напряжение на ногу может плохо сказаться на восстановлении и общем самочувствии пострадавшего.
Через сколько пациенту можно будет снова самостоятельно ходить и вернутся к обыденной жизни, доктор может сказать, только проведя повторное обследование, в ходе которого проведет оценку правильности сращивания кости и общего состояния пострадавшего. Если процесс восстановления идет без каких-либо осложнений, вероятность того, что пациент снова сможет полноценно ходить на своих двух ногах очень высокая.

Помимо всего, больной должен хорошо питаться в период лечения и восстановления, потреблять достаточное количество кальция, фосфора и магния, бывать на улице, так как под действием солнечных лучей в организме синтезируется витамин Д, без которого кальций усваивается хуже. Возможно, потребуется помощь психолога, так как больные после такой травмы часто утрачивают надежду на выздоровление, чувствуют себя калеками и впадают в депрессивное состояние.
Читайте также:


