Операции на тазобедренном суставе в балаклаве
Эндопротезирование представляет собой высокотехнологичную операцию по замене повреждённого сустава либо его составляющих на искусственный
имплантат. 
Показания
- коксартроз;
- некроз головки бедра;
- перелом шейки бедра;
- полиатрит тазобедренного сустава.
Для вынесения вердикта нужна замена сустава или нет хирургу-ортопеду необходимо осуществить следующие шаги:
- осмотр пациента;
- изучение рентгенологических снимков в нескольких проекциях;
- в особо сложных случаях провести компьютерную или магнитно-резонансную томографию.


В большинстве случаев желание провести установку имплантата вместо повреждённого сустава исходит от самого больного, поскольку традиционные обезболивающие средства и методы лечения не приносят должного результата, а болевой синдром сохраняется и мешает нормально жить и продуктивно работать.
Виды эндопротезирования тазобедренного сустава
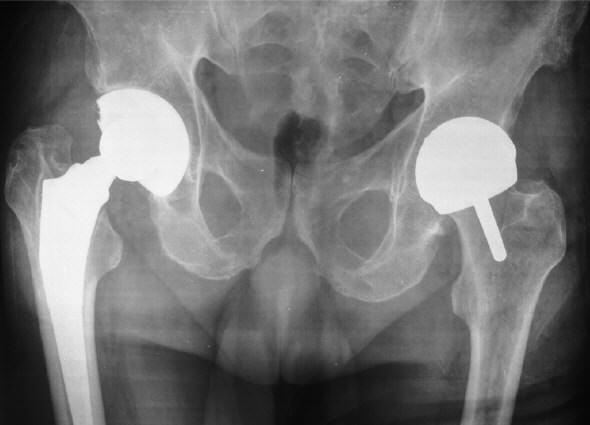
При таком замещении тазобедренного сустава выполняется замена всех повреждённых или больных костных элементов на искусственные. В таком случае опорная нагрузка передаётся с костной ткани бедра на клиновидную ножку имплантата и через его головку на вертлужный элемент (колпачок), который монтируется в область повреждённой вертлужной впадины. В зависимости от метода фиксации имплантата в кости протезирование делится на цементное и бесцементное.
При проведении цементной фиксации медицинский цемент заполняет пустоту между ножкой протеза и поверхностью костной ткани. После затвердевания образуется монолитная структура высокой прочности. Такой вид операции показан, как правило, пожилым пациентам для того, чтобы этого протеза им хватило до конца жизни, так как его снятие и замена представляют большую трудность и возможные осложнения.
При осуществлении бесцементной фиксации протез внедряется в костную ткань и за счёт шероховатой поверхности на ножке происходит постепенное врастание в него костного массива. Какой протез необходим для пациента может определить только врач на основании проведения всестороннего медицинского обследования.
Как правило, применяется при переломах шейки бедра у пациентов пожилого возраста для восстановления двигательной функции. Особенностью операции является то, что заменяется только головка бедра, а вертлужная впадина остаётся без протезирования искусственным имплантатом.

Городская больница №1 была создана в далёком 1868 году и за прошедшие полтора столетия превратилась в современный многопрофильный медицинский центр. Название своё получила в честь легендарного русского хирурга Н.И. Пирогова, осуществлявшего свою деятельность в период первой осады Севастополя турецкими войсками.
Для успешного проведения эндопротезирования это медицинское учреждение оснащено следующими видами современного оборудования:
- современными аппаратами, осуществляющими подачу наркоза;
- станциями мониторинга;
- дыхательными приборами для анестезиологической деятельности;
- кабинетами рентгенологии и компьютерной томографии;
Также в больнице имеется банк различных видов протезов как отечественного производства, так и зарубежного. Операции по замене суставов здесь проводят хирурги, обладающие современными знаниями и умениями, имеющие за плечами большой опыт работ в области эндопротезирования.
В больнице выполняется весь комплекс медицинских процедур и мероприятий, направленных на безукоризненное проведение имплантирования искусственных суставов и скорейшее выздоровление пациентов.
Процедуры, которые необходимо пройти перед операцией
Перед проведением операции требуется выполнить следующие шаги:
- общий анализ крови и мочи;
- биохимический анализ крови;
- исследование сахара в крови;
- коагулограмма – определяется время, за которое происходит свёртывание крови;
- определение группы крови и резуса;
- исследования на заболевания, связанные с гепатитом и ВИЧ,
- проведение электрокардиограммы.
Лечащий врач утверждает список необходимых обследований пациента и дополнительно может запросить помощь невролога и кардиолога, а также проведение эхокардиографического исследования.
Процедуры накануне операции
Вечером, накануне операции, больной осматривается доктором, проводящим анестезию для выяснения её типа и характера применения. Как правило, осуществляется проводниковый вид анестезии, при котором бедренные части теряют свою двигательную функциональность и перестают передавать болевые ощущения. В зависимости от сложности операции может применяться общий наркоз. Далее, пациент делает очистительную клизму и принимает успокоительные средства.
Операция эндопротезирования
Весь операционный процесс, связанный с заменой сустава, пациент проводит на боку. Он закрепляется специальными упорами на столе до неподвижного состояния. Далее, операция протекает с соблюдением следующих этапов:
- проводится анестезия;
- осуществляется разрез кожных покровов и мышечной ткани в районе тазобедренного сустава;
- удаляются костные элементы повреждённого либо разрушенного сустава и хрящ;
- проводится фиксация пробного протеза для выяснения возможных проблем с двигательной функцией сустава;
- выполняется установка основного эндопротеза и проверяется его работоспособность;
- производится зашивание операционного разреза;
- в тело пациента вводятся антибиотики для того, чтобы в ране не происходило развитие инфекционных процессов.
Протяжённость операции по времени занимает от одного часа до трёх.
Реабилитация и восстановление
Реабилитация после проведённой операции проходит следующим образом:
- в течение первых суток осуществляется рентгенографический контроль искусственного сустава;
- бедро изолируется от любых физических нагрузок;
- в организм пациента регулярно вводятся антибиотики и обезболивающие средства;
- спустя несколько дней, пациент начинает осуществлять небольшие физические нагрузки под присмотром лечащего врача.
По прошествии десяти суток с пациента снимаются швы, и он выписывается из стационара домой. Врачи больницы осуществляют научно-исследовательскую деятельность внутри стен этого заведения. У клиники налажены тесные партнёрские контакты с медицинскими центрами России и зарубежных стран. Связаться с сотрудниками больницы можно по контактному номеру телефона, размещённому на её официальном сайте.

Как мы уже сообщали, одно из ведущих медицинских учреждений Севастополя — городская больница N 9, что в Балаклаве, завершила перерегистрацию лечебного процесса в полном соответствии с требованиями российского законодательства, и с первого июня текущего года все ее отделения и структурные подразделения работают в обычном режиме. Сегодня наш разговор с заведующим ортопедическим отделением больницы N 9, кандидатом медицинских наук, заслуженным врачом Украины, членом исполкома Ассоциации ортопедов и травматологов России Геннадием Олиниченко. — Геннадий Дмитриевич, отделение, которое вы возглавляете, является, без сомнения, гордостью городской медицины. Операции, которые проводят ваши хирурги, считаются у нас в стране и за рубежом, без преувеличения, уникальными. В чем состоит эксклюзивность вашей практики?
— Должен сказать, что ортопедическое направление в медицине, связанное с эндопротезированием, у нас появилось в начале 90-х. Именно тогда, в 1993 году, в 9-й городской больнице было организовано отделение оперативной артрологии. Впоследствии оно трансформировалось в ортопедическое отделение. То есть в общей сложности мы работаем уже 22 года.
Мы были одними из первых, кто столь сложные операции стал практиковать не в специализированном медицинском центре, а в условиях городской больницы. Чтобы вы понимали, государство, в котором мы жили до 2014 года, на то время от финансирования медицины самоустранилось, вечно ссылаясь на хроническое безденежье. Не то что в развитие никто не вкладывал — на содержание не выделялось ни копейки. Как выжили, не растеряли людей, многим и сегодня непонятно.
Думаю, все еще помнят время, когда в больницу люди обращались со своими бинтами и зеленкой. Поэтому сказать, что и нам вначале давалось все легко, было бы сильным преувеличением. Брали кредиты в банке, оказывали платные услуги, не отказывались от частных спонсорских вложений. На эти деньги содержали бюджетные, как мы их называли, койки, делали ремонты, стараясь создать пациентам элементарные комфортные условия, приобретали необходимое оборудование. Но самое главное: нам удалось обучить наших хирургов. Они стажировались в лучших отечественных и зарубежных медицинских центрах, получая необходимые знания.
— Что изменилось сегодня?
— Сегодня государство через медицинский полис оплачивает лечение пациента, и операции в том числе. Государственные поставки позволили укомплектовать отделения больницы необходимым оборудованием. А чуть больше года назад мы жили по принципу: спасение утопающих — дело рук самих утопающих. Может быть, в той ситуации нам ничего не оставалось делать, как только надеяться на самих себя и активно предпринимать действия по претворению наших проектов в жизнь. Даже по самой элементарной причине — с тем, чтобы выжить. У нас получилось.
Даже если нашему пациенту и придется все-таки со временем прибегнуть к протезированию сустава, то этот момент за счет реконструктивной хирургии может быть значительно отодвинут во времени. Согласитесь, есть большая разница между тем, как в 30 лет получить протез вместо сустава или, скажем, в 50 лет. В разном возрасте у человека существуют разные нагрузки. У нас был случай, когда в результате второй беременности у пациентки был серьезно поврежден тазобедренный сустав. Операция по восстановлению функционирования сорванного сустава на 13 с половиной лет отодвинула его замену на искусственный. И это, как вы понимаете, не единственный случай. Свой опыт работы в реконструктивной хирургии мы изложили в изданной нами книге. В России и на Украине она пользуется большим спросом, в ней много интересного и нового для медиков. Фактически в ней — наш опыт.
Много сделано для того, чтобы лечить патологию стопы. На хорошем уровне у нас артроскопия. Мы 13 лет участвовали в международных клинических исследованиях по профилактике тромбоза. Это очень большая проблема, которая может привести к летальному исходу даже после операции. Разумеется, результаты участия в клинических исследованиях мы привнесли в свою практику.
— Геннадий Дмитриевич, что мешает сегодня в работе или все замечательно и все проблемы в прошлом?
— Ну, разумеется, не все, и так быть просто не может. Но то, что городская медицина получила достойные условия для работы медиков и обеспечения оказания качественных, высокотехнологичных услуг для горожан, — это неоспоримый факт. А что касается вопроса о том, что мешает, то я бы сказал по-другому.
Дело в том, что существует разделение степени сложности операций. Те операции, что относятся к первой степени сложности, делаем мы, операции посложнее проводятся в федеральных центрах России — в Москве, Санкт-Петербурге и так далее. Все эти механизмы четко контролируются, это государственные деньги, и импровизации на данную тему просто неуместны.
А в результате не востребован опыт севастопольских хирургов, пока не находит применения все, чему мы учились, и то, что нарабатывали годами, просто ржавеет. Не думаю, что это рационально. Однако надеемся, что рано или поздно утрясутся все организационные моменты и эта ситуация также найдет свое достойное разрешение.
Ведь уже работает много нового, хорошего. Как хирурга, например, меня радует тот факт, что осталось в прошлом время покупки недорогих эндопротезов. В не столь отдаленные времена пациенты, как правило, приобретали их сами. Очень часто из-за недостатка средств покупали более-менее сходный по цене, а не по качеству. В результате человек получал далеко не то, чем располагает современная медицина. Имея сегодня гарантии государства по оказанию бесплатной медицинской помощи, мы можем предложить своим пациентам лучшее. И подходим к этому делу индивидуально. То, что хорошо одному, может не подойти другому. И в послеоперационный, восстановительный период применяем индивидуальную методику.
Где еще есть результат? Исчезли большие очереди в ожидании операций. То есть возможностей в оказании медицинской помощи у нас сегодня появилось значительно больше. Должен сказать, что многие положительные результаты в работе есть прямое следствие оперативных действий профильного департамента. По многим позициям мы опережаем здравоохранение Крыма.
— Как относитесь к спортивной травматологии?
— Ну, конечно, это наша тема. Было время, когда нас передавали, как эстафетную палочку, из одного спортивного клуба в другой. Так что этой темой мы занимаемся давно и серьезно. Проводим также малоинвазивные операции, которые позволяют пациенту быстро восстановиться в послеоперационный период.
В 2013 году в Севастополе проводилась международная конференция по спортивной травматологии и коленной атероскопии. Приехало очень много участников из разных стран. Прошло мероприятие на хорошем профессиональном уровне, с интересными докладами. Так что эта тема может и должна быть в практической медицине на одном из ведущих мест. Как врач, я в этом уверен.
— Удачи вам и вашим коллегам!
— Спасибо.
Читайте также:


