Дисплазия тазобедренных суставов у взрослых мрт
Магнитно-резонансную томографию активно используют для диагностике суставных патологий. Метод дает объективную информацию о состоянии и структуре мягких тканей, нервов, сосудов, элементов сочленения, однако малоинформативен относительно изменений костей. Дисплазия тазобедренных суставов ― врожденная аномалия развития, которая ведет к патологической подвижности бедра, повышенному риску вывиха и подвывиха. Состояние диагностируют в детском возрасте. МР-сканирование применяют для изучения последствий аномалии или при наличии противопоказаний к рентгенологическим способам диагностики.
Дисплазия тазобедренных суставов, что такое?
Врожденное недоразвитие сочленения подразумевает отсутствие конгруэнтности (соответствия) между его элементами, которые не совпадают между собой по размерам или расположению. Дисплазия может стать причиной вывиха тазобедренного сустава, нарушений его роста и развития, подверженности травмам, быстрого износа, возникновения воспалительных заболеваний с последующей инвалидизацией.
Статистические сведения указывают на склонность к патологии девочек. Диспластические изменения являются первопричиной 90% случаев артрита в старшем возрасте. Заболевание может быть вызвано:
- наследственностью;
- тазовым предлежанием плода;
- тяжелыми родами;
- воздействием неблагоприятных факторов на организм матери при беременности;
- плохой экологической обстановкой и т.п.
Дисплазия тазобедренного сустава означает повышенную эластичность перечисленных структур, в результате чего головка бедренной кости не может быть полноценно зафиксирована. Без правильного лечения она сдвигается наружу и кверху, смещает губу, частично или полностью выходит из впадины. Травматологи классифицируют это состояние, как подвывих или вывих.
Дисплазия тазобедренных суставов ― симптомы
Болезнь способна протекать без каких-либо признаков и долго оставаться не диагностированной. Ее выявление происходит в первый год жизни малыша. Признаки такого заболевания, как дисплазия тазобедренных суставов, могут быть обнаружены педиатром при профилактических осмотрах. Врач насторожится при асимметричности складок в паху, под коленями и ягодицами у детей старше 2 месяцев, однако этот признак может отсутствовать.
О наличии патологии сустава говорит симптом укороченного бедра. Врач укладывает кроху на спину, сгибает нижние конечности. Как результат, одно колено оказывается выше другого.
- ограничения подвижности при отведении ноги;
- хромота;
- разная длина ног;
- щелчки при движениях.
Со временем изменения давления приводят к дегенерации хряща, а у пациента возникают боли в паху или бедре, ощущение защемления.
Дисплазия тазобедренных суставов на фото снимке МРТ
В раннем детском возрасте в структуре сочленений преобладает хрящевая ткань, а нарушения диагностируют посредством ультрасонографии. После трех месяцев заболевание устанавливают по результатам рентгенографии, с помощью специальных схем.
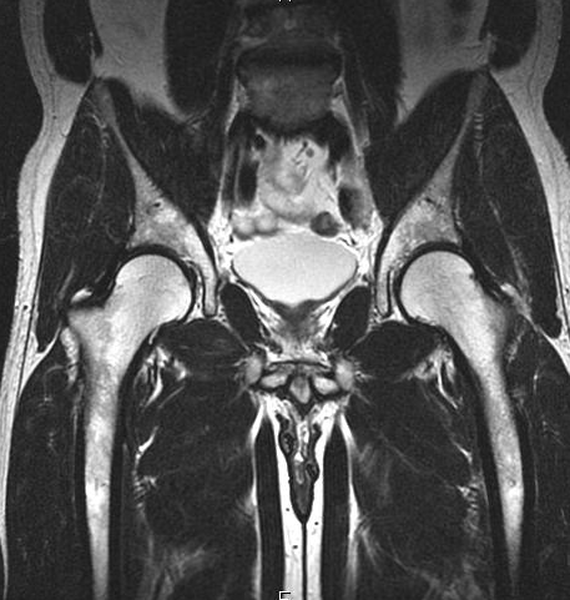
МРТ снимок тазобедренных суставов
- патологические изменения хрящей;
- растяжение связок;
- воспалительные процессы;
- признаки подвывиха или вывиха;
- некроз головки бедренной кости.
Высокоточные изображения подверженного дисплазии тазобедренного сустава помогут врачу правильно установить вторичную патологию и назначить эффективное лечение.

МРТ суставов

МРТ голеностопного сустава, что показывает?

МРТ плечевого сустава, что показывает?

МРТ тазобедренных суставов

Где сделать МРТ тазобедренного сустава в СПб

МРТ тазобедренных суставов по акции
Дисплазия тазобедренного сустава — врожденное заболевание, которое без грамотного лечения с высокой вероятностью приводит к вывиху или подвывиху головки бедренной кости. Дисплазия представляет собой недоразвитие соединительной ткани, участвующей в его формировании, в том числе и связочного аппарата. Степень недоразвития сильно варьируется: от незначительной гипермобильности до грубых нарушений подвижности.
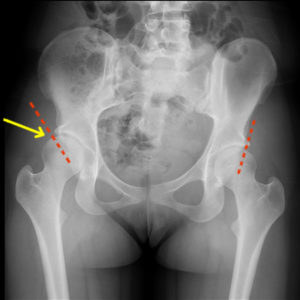
Дисплазия ТБС взрослого человека на рентгене
Что такое дисплазия тазобедренного сустава
Это понятие включает достаточно широкий диапазон патологических изменений ТБС:
- неонатальная нестабильность;
- дисплазия вертлужной впадины;
- подвывих бедра;
- истинный вывих бедра.
Дисплазия сопровождается выраженными нарушениями биомеханики движений бедра, что приводит к перегрузке суставного хряща и раннему развитию остеоартроза у молодых людей. Поэтому очень важно выявить дисплазию ТБС у ребенка как можно раньше, так как без лечения она приводит к инвалидизации. Родители могут заподозрить это заболевание по асимметрии кожных складок на бедрах, укорочению ноги и ограничению подвижности бедра при отведении ноги в сторону.
Во всем мире дисплазия относится к широко распространенным врожденным заболеваниям — средняя частота встречаемости колеблется от 2 до 4%. Значительно больше болезни подвержен женский пол — до 80% всех пациентов это девочки. Также отмечается выраженная расово-этнические зависимость. У скандинавских народов частота встречаемости достигает 4%, у европейцев 1-2%, у южных китайцев, негров и индейцев Южной Америки почти не встречается, а больше всего подвержены этой патологии индейцы Северной Америки.
Видео биомеханики дисплазии
Почему возникает дисплазия ТБС: причины и механизмы развития
К возникновению дисплазии тазобедренного сустава приводит целый комплекс причин. При определенных обстоятельствах вероятность ее возникновения возрастает в несколько раз. Предрасполагающие факторы:
- Наследственная предрасположенность — у детей, родители которых страдали от дисплазии, она встречается в 12 раз чаще.
- Тазовое предлежание плода увеличивает вероятность развития дисплазии ТБС в 10 раз.
- Токсикоз беременных.
- Маловодие во время беременности.
- Многоплодная беременность.
- Большой вес ребенка при рождении.
- Медикаментозная коррекция беременности (введение различных лекарств для сохранения беременности).
Существует несколько теорий возникновения дисплазии ТБС. В рамках гормональной теории предполагается, что одним из ключевых факторов развития патологии является дисбаланс между эстрогенами и прогестероном. В эксперименте на крысах (https://link.springer.com/article/10.1007/BF00266341) было показано, что повышенное содержание эстрогенов препятствует развитию дисплазии, в то время как повышение концентрации прогестерона способствует ее формированию.
В рамках механической теории большое значение придается механическим факторам, действующим на плод в период его интенсивного роста. Так, большой размер плода и тазовое его предлежание сопровождаются более интенсивным воздействием деформирующих сил на тазобедренный сустав. Что в конечном счете и приводит к его нестабильности, вывиху или подвывиху.
Это интересно! У народов, традиции которых предусматривают тугое пеленание детей, дисплазия тазобедренного сустава встречается чаще (https://www.sciencedirect.com/science/article/abs/pii/S0031395514001461?via%3Dihub).
Механизм развития дисплазии ТБС непосредственно связан с его анатомо-физиологическими особенностями у детей. У детей вертлужная впадина более плоска, она расположена почти вертикально (у взрослых — наклонно), связочный аппарат более эластичен. Удержание головки бедренной кости в вертлужной впадине осуществляется за счет круглой связки, суставной губы и связочного аппарата.
В зависимости от того, какой из элементов ТБС преимущественно поражается, выделяют следующие формы дисплазии:
- Ацетабулярная — связана с нарушением развития самой вертлужной впадины.
- Ротационная дисплазия — обусловлена нарушением геометрии костей в горизонтальной плоскости.
- Дисплазия, связанная с недоразвитием верхних отделов бедренной кости.
Нарушения развития одного из вышеупомянутых элементов ТБС приводят к тому, что головка бедренной кости не может удержаться в вертлужной впадине — она смещается кнаружи и вверх. При частичном выходе суставной поверхности головки за пределы впадины развивается подвывих головки. При прогрессировании процесса суставные поверхности впадины и головки утрачивают контакт, при этому суставная губа подворачивается внутрь сустава — так развивается истинный вывих бедра.
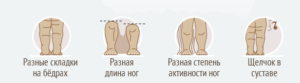
Как проявляется дисплазия тазобедренного сустава — симптомы и признаки
Родители грудного ребенка в состоянии сами заподозрить наличие у него дисплазии ТБС. Типичные признаки:
- укорочение бедра;
- ограничения в отведении бедра (в положении на спине ножки ребенка, согнутые в коленных и тазобедренных суставах, разводят в стороны, если между ними образуется угол менее 160° — вероятность дисплазии очень высокая);
- симптом “щелчка” (по-научному, называется симптом Маркса-Ортолани) — при медленном разведении согнутых ног может раздаться щелчок на стороне поражения. При этом пораженная ножка немного дергается.
- асимметрия кожных паховых, ягодичных и подколенных складок — наиболее сильно асимметрия выражена у детей старше 2 месяцев.
Асимметрия кожных складок может отсутствовать при двустороннем поражении.
Диагностика дисплазии у детей
Заподозрить дисплазию ТБС у новорожденного ребенка можно еще в период нахождения в роддоме. При подозрении на патологию врачи обязательно рекомендуют в течение 3-х недель после выписки обратиться к детскому ортопеду. Дети с сомнительным диагнозом и при наличии большого количества факторов риска осматриваются специалистом каждые 3 месяца.
Диагностика дисплазии ТБС у детей включает:
- Клинический осмотр ребенка ортопедом. Во время осмотра врач оценивает симметричность ног, определяет наличие или отсутствие симптома Маркса-Ортолани.
- Рентгенография тазобедренных суставов. Выполняется только детям старше 3-х месяцев, так как в более младшем возрасте этот метод диагностики не эффективен.
- Ультрасонография тазобедренного сустава — “золотой стандарт” при постановке диагноза дисплазии.
Окончательный диагноз выставляется только при наличии клинических признаков в сумме с инструментально выявленными патологическими изменениями в суставах.
Последствия дисплазии тазобедренного сустава
Незначительные изменения в суставах, обусловленные дисплазией, в молодом возрасте могут длительное время ничем не проявляться. Но с возрастом увеличивается риск вероятности развития диспластического коксартроза. При этом, чем более выражены патологические изменения, тем в более раннем возрасте формируется коксартроз. У некоторых пациентов он развивается уже в возрасте 25-27 лет. Обычно первые симптомы коксартроза проявляются при уменьшении двигательной активности, у женщин очень часто он манифестирует во время беременности.
Типичные признаки диспластического коксартроза — внезапное начало и стремительное прогрессирование. Сначала появляются неприятные ощущения при движении, затем боли и ограничение подвижности сустава. По мере прогрессирования болезни происходит формирование порочной установки бедра — нога в тазобедренном суставе развернута кнаружи и несколько согнута.
При тяжелой дисплазии, проявляющейся истинным вывихом бедра, и несвоевременном его вправлении возможно формирование неполноценного ложного сустава. В современном мире это осложнение практически не встречается ввиду хорошей диагностики.
Методы лечения
У детей используется преимущественно консервативное лечение, заключающееся в использовании различных конструкций, удерживающих бедро в определенном положении. У детей младшего возраста применяют мягкие эластичные конструкции, например, ортопедический бандаж “стремена Павлика” (Pavlik harness). Ношение бандажа обязательно дополняется ЛФК со специально разработанными комплексами упражнений и массажем ягодичных мышц.
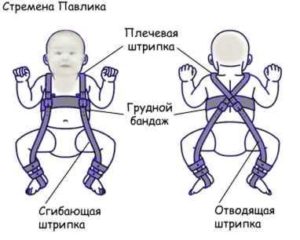
В тяжелом случае дисплазии при истинном вывихе бедра выполняется одномоментное вправление головки с последующим наложением гипсовой повязки. Гипсование применяется у детей в возрасте от 2 до 6 лет. В крайнем случае у детей до 8 лет прибегают к скелетному вытяжению. Продолжительность гипсовой иммобилизации может составлять несколько месяцев.
У детей старшей возрастной группы при неэффективности консервативной терапии проводят корригирующие операции. Известно несколько их разновидностей:
- Открытое вправление вывиха.
- Остеотомия бедренной кости — выполняется хирургическая переориентация головки бедренной кости. Это позволяет стабилизировать положение головки и стимулирует развитие вертлужной впадины (https://insights.ovid.com/crossref?an=01241398-201909000-00014).
- Ацетабулярная остеотомия — изменение конфигурации вертлужной впадины. Цель подобных операций заключается в увеличении охвата головки бедренной кости. Достигается это разными методами: двойная и тройная остеотомия, операция по Salter/Pemberton, остеотомия по Chiari и другие операции.
Прогноз при дисплазии тазобедренного сустава очень хороший. При раннем начале лечения полного восстановления функции сустава удается добиться в большинстве случаев. Без лечения же эта патология приводит к коксартрозу, требующему в дальнейшем эндопротезирования суставов.
Причины возникновения дисплазии тазобедренных суставов при рождении
- Девочки поражаются в шесть раз чаще, чем мальчики.
- Дисплазия тазобедренных суставов и врожденный вывих бедра - наиболее частая врожденная аномалия развития костной системы (патологическое развитие вертлужной впадины)
- Частота дисплазии тазобедренных суставов у детей и новорожденных варьирует в зависимости от региона
- В Западной Европе частота 2-4%
- Мультифакториальная этиология с экзогенными и эндогенными факторами
- Факторы риска: ягодичное прилежание плода, отягощенный семейный анамнез, преждевременные роды, женский пол
- Вторичная дисплазия при заболеваниях соединительной ткани, таких как синдром Элерса-Данло.
- Первичная причина - патологическое окостенение кольца вертлужной впадины с возможной деформацией хрящевой ткани (более вертикально ориентированная, мелкая, удлиненная в краниальном направлении вертлужная впадина)
- При отсутствии лечения головка бедренной кости может смещаться, что приводит к подвывиху, вывиху или даже образованию вторичной вертлужной впадины (преартритическая деформация)
- Часто задержка оссификации центра окостенения головки бедра на стороне поражения
- Возможна вторичная деформация шейки бедренной кости (вальгусная деформация тазобедренного сустава и антеверсия тазобедренного сустава).
Какой метод диагностики дисплазии тазобедренных суставов у детей выбрать: МРТ, КТ, рентген, УЗИ
- Рентгенологическое исследование (рентгенография таза в прямой проекции, обычно в стадии хромоты, после возникновения клинического ультразвукового подозрения на наличие дисплазии тазобедренных суставов)
- УЗИ (первичный метод исследования при подозрении на дисплазию тазобедренных суставов у детей и новорожденных)
- Возможна МРТ
- У взрослых пациентов необходимо проведение прямой МР/компьютерной артрографии.
- Рентгенологическое исследование таза: задержка оссификации центров окостенения в эпифизе и нестабильность сустава (оссификация костных ядер эпифиза начинается на 2-м месяце жизни и позднее).
- Угол крыши вертлужной впадины Хилгенрейнера (вертлужный индекс): угол между линией Хилгенрейнера (горизонтальная линия на изображении между трехгранными хрящами вертлужной впадины, Y-линия) и линией между верхнелатеральным и нижнемедиальным концом края вертлужной впадины
-30° у новорожденных
-20° у детей школьного возраста
-угол более 30° является признаком дисплазии тазобедренных суставов.
- Индекс Реймера: головка бедренной кости разделяется на две части линией Перкина-Омбреданна (проходит перпендикулярно от вертлужного кольца до линии Хилгенрейнера)
- Индекс миграции Реймера: горизонтальный диаметр латеральной части бедренной кости как процент от диаметра всего центра окостенения эпифиза
-Если менее 20% - латерализация головки бедренной кости
При вывихе тазобедренного сустава изображения в состоянии сгибания и наружной ротации могут быть полезны для оценки снижения функции сустава.
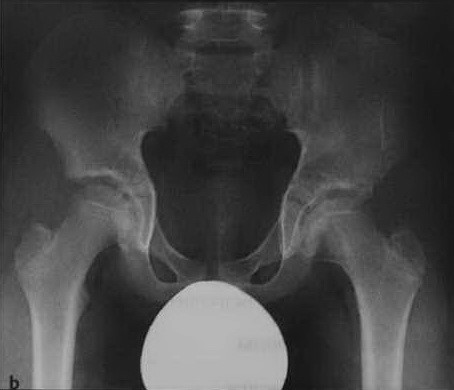
Рентгенологическое исследование таза при дисплазии правого тазобедренного сустава: a) Вертикальная ориентация и удлинение в краниальном направлении вертлужной впадины (формирование вторичной вертлужной впадины). Расширение головки бедренной кости с наружной ротацией (полностью визуализируется малый вертел) и увеличение вальгусного положения нижней конечности;
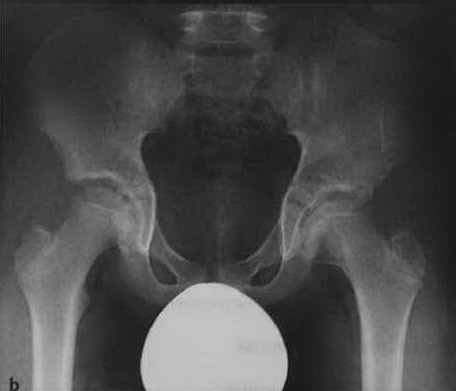
Хорошие результаты после хирургического вмешательства (остеотомии таза). Головка левой бедренной кости центрирована в вертлужной впадине с минимальной деформацией.
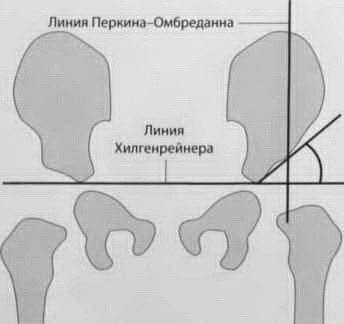
Рентгенологические линии таза для оценки дисплазии тазобедренного сустава
- Эффективна для оценки осложненного вывиха
- Измерение смещения кпереди бедренной кости относительно вертлужной впадины
- Лучшая визуализация блока кости после смещения.
- Дооперационная и послеоперационная комплексная оценка вывиха
- Оценка результатов редукции, состояния губ вертлужной впадины, капсулы тазобедренного сустава и хрящевой ткани вертлужной впадины
- Наблюдение за возникновением послеоперационных осложнений, например некроза головки бедренной кости.
Клинические проявления
Типичные симптомы врожденного вывиха бедра:
- Снижение объема движений (ограничение отведения)
- Асимметричные кожные складки
- Различная длина нижних конечностей
- Признак Ортолани – основной симптом дисплазии тазобедренного сустава у грудника.
Методы лечения дисплазии тазобедренных суставов у детей и взрослых
Консервативное лечение:
- фиксация или стремена Павлика
- Закрытая редукция
- Ортопедический аппарат/гипсовая шина.
- Гимнастика, массаж при дисплазии тазобедренных суставов
Оперативное лечение врожденного вывиха бедра у детей:
- хирургическая редукция
- коррекционная остеотомия таза (пластика вертлужной впадины, остеотомия Сальтера, тройная остеотомия, остеотомия таза по Киари)
- коррекционная остеотомия проксимального отдела бедренной кости.
Течение и прогноз
- Чем раньше начато лечение, тем лучше прогноз
- У пациентов с установленным (под)вывихом, прогноз зависит от достижения стабильного, центрального положения тазобедренного сустава и стабильной крыши вертлужной впадины над головкой бедренной кости
- Осложнения и последствия врожденного вывиха бедра: повторный вывих, вторичный остеоартрит, некроз головки бедренной кости.
Что хотел бы знать лечащий врач?
- Стадия заболевания
- Последующее наблюдение.
Советы и ошибки
Рентгенологическая оценка только одного тазобедренного сустава, при врожденном двухстороннем вывихе бедра.
Дата обновления: 2015-09-28
Дисплазия тазобедренных суставов развивается у взрослых либо по причине травмы суставов, либо как продолжение заболевания в детском возрасте. Последствия осложнений при родах, внутриутробные нарушения в формировании хрящевой ткани или патологии эндокринной системы способствуют детской дисплазии. Если в течение младенчества и раннего детства родители не способствовали устранению этого заболевания, оно продолжает прогрессировать и в подростковом, и во взрослом возрасте. Без травматологического фактора к дисплазии может приводить проживание в сильно загрязненной зоне, непосредственно рядом с захоронениями промышленных отходов, на территории с повышенным радиационным фоном.

Врожденная дисплазия возникает под влиянием системных сбоев в организме беременной женщины или генетической предрасположенности плода к неправильному формированию хрящей и суставной капсулы.
Какие признаки носит дисплазия тазобедренных суставов
Заболевание заключается в неправильном положении головки бедренной кости внутри вертлужной впадины, что приводит к трудностям при ходьбе, вплоть до инвалидности пострадавшего. Каковы симптомы дисплазии?
- изменение походки, хромота из-за асимметрии конечностей;
- неравномерное распределение веса на ноги;
- щелчок или хруст в тазобедренном суставе при ротации;
- разная величина доступного угла при разведении ног в стороны;
- болезненность при нагрузке на сустав;
- из-за растянутости суставной капсулы нарушается работа связочного аппарата, происходит привычный вывих или подвывих;
- по причине несбалансированной нагрузки развиваются дистрофические изменения в хрящевой ткани, что в тяжелых случаях приводит к очень ограниченной подвижности сустава.

У младенцев, которые еще не ходят самостоятельно, наблюдается выраженная асимметрия складок под ягодицей и со стороны бедра.
Популярное тугое пеленание с прямыми ногами приводит к хронической травме тазобедренных суставов новорожденного, которые вынужденно находятся в распрямленном состоянии по много часов в день.
Опасным осложнением дисплазии является коксаротроз, то есть деформация и истончение амортизирующих хрящей.
Если врожденная или приобретенная в младенчестве дисплазия была обнаружена своевременно, родители обратились за медицинской помощью и ответственно отнеслись ко всем мероприятиям по организации правильной работы суставов, прогноз на полное выздоровление очень благоприятный. При запоздалой диагностике, после года жизни ребенка, потребуется более широкий спектр вмешательств, вплоть до протезирования суставов. Однако даже в таком случае, человек сможет избежать инвалидности и ходить самостоятельно. Негативными последствиями поздней диагностики является то, что при неправильной нагрузке усиливается асимметрия конечностей. Костная ткань детей формируется чрезвычайно быстро, и ранние патологии усиливаются с возрастом.

Дисплазия тазобедренных суставов классифицируется с ортопедической точки зрения по степени тяжести:
- самая легкая, первая степень, при которой головка бедренной кости занимает анатомически правильное положение в вертлужной впадине, однако имеется недоразвитие суставной капсулы;
- более тяжелая, вторая степень, характеризуется выходом или смещением головки бедренной кости относительно вертлужной впадины;
- самая тяжелая, третья степень, кость полностью выходит за пределы анатомически корректного положения, ходьба без опоры невозможна.
Недоношенные дети и младенцы из группы риска осматриваются непосредственно после родов врачом педиатромортопедом для исключения дисплазии. Если диагноз подтверждается, мероприятия по лечению назначаются сразу же.
Дисплазия тазобедренных суставов: лечение детей
Ребенок с дисплазией состоит под наблюдением у детского ортопеда и проходит регулярные профилактические осмотры для того, чтобы отслеживать динамику выздоровления. Для уточнения положения бедренной кости применяется рентгенодиагностика дисплазии тазобедренных суставов и ультразвуковое исследование.
Расшифровка производится специалистом после установления на снимке системы координат, ведь костная ткань у младенцев частично замещена хрящевой, что делает ее проницаемой для излучения. Здоровые младенцы проверяются на дисплазию в рамках плановых осмотров на сроке:
- 1 месяц жизни;
- 3 месяца;
- 6 месяцев;
- 12 месяцев.

В некоторых случаях дисплазия характеризуется не только положением бедренной кости, но и патологическими изменениями ее проксимальной части. Преимущества младенцев заключается в быстрой регенерации костной ткани, благодаря чему врожденная дисплазия может быть устранена полностью. Какие меры назначаются для коррекции работы сустава?
- Детям до года назначается специальный комплекс упражнений, которые они выполняют с помощью мамы. Правильное сгибание и разгибание ножек ребенка тренирует мышечный корсет, способствует сильным связкам и постепенно сдвигает головку бедренной кости в вертлужную впадину.
- Если диагностирована дисплазия не первой, а второй или третьей стадии, требуется применение ортопедических конструкций для удержания бедренной кости. У младенцев от трех недель до девяти месяцев жизни хороший эффект дают стремена Павлика. Также назначают шины в виде распорок, фиксирующие ножки в слегка разведенном состоянии. Подушка Фрейка применяется с одного месяца жизни до 9 месяцев и требует периодической замены по мере роста младенца.
- В большинстве случаев к началу самостоятельной ходьбы дисплазия либо полностью устранена, либо переведена в легкую стадию. При необходимости поддержки после годовалого возраста применяются специальные шины.
Первым по степени важности методом лечения является выполнение упражнений на максимальное отведение бедра, что способствует укреплению связок и приводит к сокращению растянутой капсулы сустава. Что делать, если подозрение на дисплазию возникло тогда, когда ребенок уже ходит? Прежде всего нужно обратиться к детскому ортопеду или к ревматологу.
Поздняя диагностика дисплазии
Квалифицированный специалист проводит визуальный осмотр, осуществляет сбор семейного анамнеза. Новейшие исследования однозначно установили роль генетического фактора в формировании дисплазии. После чего измеряется величина ограничения отведения бедра.
Дисплазия левого тазобедренного сустава приводит к хромоте либо на левую, либо на правую ногу, в зависимости от удлинения или укорачивания левой конечности.
В некоторых случаях бывают затронуты оба сустава. Для окончательного подтверждения диагноза всегда делается рентгенографическое исследование. Расшифровку стоит доверить действительно опытному специалисту, а при необходимости обратиться к нескольким квалифицированным врачам. Правильная расшифровка является основой для назначения упражнений, а в случае врачебной ошибки упражнения либо не окажут эффекта, либо вызовут ухудшение. Отслеживание прогресса происходит методом планового обследования по назначению лечащего врача.
Остаточная дисплазия у взрослых

Самостоятельно дисплазия не проходит, лечить ее методами народной медицины бесполезно. Если за профессиональной медицинской помощью обратились слишком поздно, после достижения раннего школьного возраста курс лечения будет занимать гораздо больше времени, чем во младенчестве.
У взрослых дисплазия дает о себе знать:
- болями в тазобедренном суставе при нагрузке, в тяжелых случаях и в состоянии покоя;
- ограничением подвижности ноги, особенно при отведении бедра в сторону;
- существует вероятность защемления нервных окончаний, что дает онемение, чувство затекания в бедре, голени или в стопе, покалывание;
- большую опасность представляет хронический вывих бедра, потому что при подобном положении бедренной кости могут пережиматься важные кровеносные сосуды, что способствует воспалительному процессу и некрозу мягких тканей и кости;
- при ходьбе появляется быстрая утомляемость, из-за неправильного распределения нагрузки возникает мышечная боль, вероятны судороги;
- при движении усиливается неустойчивость, требуется опора для быстрого перемещения.
Не считая того, что дисплазия значительно ухудшает качество жизни человека, она еще и представляет непосредственную опасность как потенциальный источник проблем с нервным и сосудистым снабжением ноги.
Все привычные вывихи вправляются только оперативным вмешательством, в случае с взрослыми ни о каких ортопедических приспособлениях речь уже не идет, потому что формирование сустава полностью закончено. Однако, благодаря протезированию и хирургическому вправлению сустава, возможно устранить дисплазию даже у пожилого человека.

Существенным фактором при принятии решения о стратегии лечения является:
- Наличие сопутствующих заболеваний и воспалительных процессов костной и хрящевой ткани, синовиальной жидкости, суставной сумки.
- Степень и характер повреждений. Если есть врожденные дефекты головки бедренной кости, потребуется остеосинтез. Если есть выраженная несоразмерность головки бедренной кости и вертлужной впадины, понадобится укрепление свода впадины для создания точки опоры.
- Возраст пострадавшего и общее состояние здоровья. У взрослых и пожилых людей велик повышен риск долгого заживления и осложнений после операций на суставах.
Реабилитация после лечения
Мероприятия по реабилитации включают в себя в обязательном порядке сведение к минимуму патологических изменений в мышечном корсете ноги. Многолетняя неправильная нагрузка вносит большой вклад в искажение нормальной работы мышц, поэтому потребуется лечебная физкультура для реабилитации. Именно физические упражнения являются самым главным фактором, от которого зависит выздоровление.

Для профилактики воспаления после операции назначается курс нестероидных противовоспалительных средств и адекватные меры обезболивания. Обычно это местные внутримышечные инъекции или пероральный прием анестетиков. Какие физиотерапевтические мероприятия назначаются для восстановления взрослых?
- электрофорез с препаратами кальция и калия;
- плавание;
- лечебный массаж;
- магнитная терапия и лазерная терапия;
- пешие прогулки.
Если нарушения очень значительно повлияли на симметрию конечностей, полное восстановление будет невозможно, но объем нарушений существенно уменьшится. Чтобы подвести итоги лечения проводится рентгенологическое исследование костей таза, в результате которого оценивается, насколько удалось правильно позиционировать бедренную кость в вертлужной впадине. Иногда в качестве послеоперационного осложнения возникает воспалительный процесс даже на фоне приема нестероидных противовоспалительных средств. Особенно это опасно при протезировании сустава. Когда нужно обращаться за срочной медицинской помощью?
- если у пострадавшего поднимается температура;
- если развиваются признаки интоксикации, головная боль и рвота;
- если бедро и таз опухают, возникает покраснение;
- если ощущается сильная боль при движении или в покое;
- если появляется ощущение локального жара, распирания или пульсации.
В этих случаях будет производиться госпитализация в стационар для снятия острого состояния. Следование рекомендациям лечащего врача поможет предотвратить осложнения и максимально устранить дисплазию.
Читайте также:


