Трещина лучевой кости руки из-за чего может быть

- Краткая характеристика
- Причины возникновения
- Разновидности
- Клинические признаки
- Первая помощь
- Уточнение диагноза
- Лечебные мероприятия
- Профилактика
Перелом лучевой кости руки чаще всего случается при падениях с приземлением на дистальный отдел выпрямленной руки. Травма характерна для женщин старшего возраста, организм которых испытывает гормональную перестройку в связи с наступлением периода менопаузы. Нарушение целостности кости предплечья сопровождается острой болью, выраженным отеком и двигательной дисфункцией. Травма подтверждается результатами рентгенографии, лечится оперативным и консервативным способом.

Краткая характеристика
Предплечье состоит из лучевой и локтевой кости. Несмотря на то, что локтевая кость в два раза толще, переломы лучевой кости встречаются гораздо чаще. Привычной локализацией является область около лучезапястного сустава. Диафизарные повреждения и травмы в области локтевого сочленения занимают 5% от общего числа случаев травматизации кости.
В практической травматологии различают два вида травм луча. Каждый из них назван именем ученого медика, который впервые описал это состояние:
- Смита – разрушение костной структуры в момент сгибания на участке, который граничит с лучезапястным суставом. Причиной является падение с упором на тыльную область кисти, в момент травмы согнутую на себя.
- Путо-Коллеса – разлом кости предплечья на 3 см выше запястья при приземлении на раскрытую ладонь. Данный вид травмы является обратным в сравнении с переломом Смита и встречается гораздо чаще, чем аналогичная травматизация в противоположную сторону.
Пострадавшие с переломом лучевой кости составляют около 16 % от всех пациентов, обратившихся в травматологическое отделение.
Причины возникновения
Чаще всего такие травмы появляются в результате непрямого воздействия или удара:
- интенсивное внешнее воздействие или падение на основание разогнутой ладони;
- сильный удар или перенос веса всего тела в момент приземления на тыльную сторону кисти.
Кроме прямых причин, к нарушению костной структуры приводят патологические изменения в организме:
- остеопороз – хроническое прогрессирующее заболевание, которое характеризуется нарушением минерального состава кости, приводящее к их хрупкости;
- остеомаляция – вымывание микроэлементов с дальнейшим размягчением;
- остеомиелит – гнойно-некротическое поражение костей;
- инфекционное заражение туберкулезом;
- онкологические разрастания.
Косвенно патологию провоцирует ожирение, гормональные и обменные нарушения, эндокринные патологии и общая нетренированность мышечной системы.

Разновидности
Если разлом кости происходит под воздействием чрезмерного внешнего воздействия, при падении, сжимании или скручивании кисти, такой перелом называется травматическим.
Когда тяжелое повреждение повлекла неадекватная по силе травма, предполагается осложненность заболеванием, которое снижает характеристики прочности кости. Такой вид травмы называют патологическим.
Учитывая целостность кожного покрова, выделяют:
- Открытый – повреждена кожа и мышца, нередко в процесс вовлекается соединительная ткань (разрыв связок, сухожилий), кровеносные сосуды, нервные окончания и крупные стволы.
- Закрытый – края костных отломков не разрывают поверхностный слой кожного покрова, но прощупываются. Повреждение может сопровождаться небольшими ссадинами и порезами.
По направлению линии повреждения встречаются:
В зависимости от анатомической локализации перелом лучевой кости делится на:
- диафизарные – в середине кости;
- повреждение головки и шейки лучевой кости внутри суставов;
- поражение шиловидного отростка.
Клинические признаки
Тяжелая травма кости приводит к развитию выраженной симптоматической картины. Пострадавший испытывает интенсивный болевой симптом в месте разлома, иррадиирующий по направлению к плечевому суставу. Болевой импульс усиливается даже при попытке напрячь мышцы руки. Особенной интенсивностью отличается болезненность при переломе в области локтевого сустава, причиной которого может стать дорожно-транспортное происшествие, спарринги в спортивной борьбе, действия насильственного характера.
Место повреждения увеличивается в размере за счет отека мягких тканей. После травмы межклеточная жидкость скапливается, вызывая дополнительные болевые ощущения. Вокруг очага травматизации происходит подкожное кровоизлияние при закрытом виде травмы. Кровоподтеки появляются в течение нескольких дней.
Если через кожу просматривается пульсация, значит, кровотечение продолжается. При наружном кровотечении различают артериальный и венозный тип. При повреждении артерии алая кровь бьет фонтаном, венозное кровоизлияние представляет собой стекающую струю крови темного цвета. Опасным признаком считается цианоз (посинение) руки после кровотечения из вены.
Перелом лучевой кости руки сопровождается отсутствием двигательной функции в близлежащих суставах. Кисть может быть менять направление, которое противоречит нормальной физиологии и анатомическому строению верхней конечности. Все вышеперечисленные симптомы относятся к относительным, и могут сопровождать и другие виды травмы – вывихи и ушибы.
Проявления, являющиеся исключительными для перелома:
- патологическая подвижность в месте перелома;
- крепитация – костный хруст, который обнаруживается при пальпации;
- визуализация костных отломков под кожей или через открытую рану.
Отличительные признаки при разных видах переломах
- Смита – отклонение кисти в наружном направлении, при этом происходит одновременное смещение костей (отломок лучевой кости направлен к ладони).
- Коллеса – разгибательная травма приводит к деформации плечевого сустава, напоминающая штыкообразную форму. Травма сопровождается повреждением шиловидного отростка, а у пожилых и людей с повышенной хрупкостью костей происходит дробление в месте перелома.

Первая помощь
Оказание помощи пострадавшему начинается с этапа придания покоя поврежденной конечности. Целью иммобилизации является предотвращение дальнейшего травмирования и присоединения вторичных осложнений. Для этого травмированную руку сгибают в локтевом суставе под прямым углом, и фиксирует близко к туловищу. При этом используется платок, шарф или косыночный бандаж.
Правильная иммобилизация способствует:
- уменьшению боли;
- снижению рисков разрыва мягких тканей и кожи при закрытой травме;
- предотвращение смещения костных отломков.
Если рана открытая, необходимо накрыть раневую поверхность стерильным перевязочным материалом. При этом двигать сломанную руку запрещено. При наличии украшений на пальцах, снять их, так как отечность, распространяясь на пальцы, приведет к нарушению микроциркуляции в передавленном кольцом месте.
Чтобы снизить болевой эффект, можно принять нестероидные противовоспалительные препараты – Кетопрофен, Ибупрофен, Диклофенак. Чаще всего используются таблетированные формы, в редких случаях – инъекционное введение в мышцу.
Уменьшить выраженность отека поможет прикладывание холодного предмета, предварительно обернутого тканью. Кроме сосудосуживающего эффекта, холод притупляет чувствительность болевых рецепторов. Воздействие не должно продолжаться более чем 15 минут, в ином случае возникает переохлаждение тканей. После проведения доврачебных действий, пострадавшего доставляют к травматологу.
Уточнение диагноза
Точно установить вид перелома лучевой кости, возможно после получения результата рентгеновского исследования. Для исключения ошибки обязательным условием является получение снимка в боковой и передней проекции. Такой метод не только подтверждает разлом кости, но и уточняет вид, локализацию травмы, наличие смещения и количество костных отломков. При недостаточной результативности дополнительно назначается магнитно-резонансная томография.
Лечебные мероприятия
Врачебная тактика может отличаться в зависимости от тяжести травмы, количества осложнений, места повреждения и общего состояния пациента. Несложный перелом лучевой кости, который не сопровождается присоединением вторичных осложнений, лечится ручной репозицией. При этом закрытый способ сопоставления костных отломков контролируется рентгенографией. Для закрепления фиксирующего эффекта накладывается гипс. Длительность иммобилизации определяется доктором и составляет 1-1,5 месяца.
При переломе шиловидного отростка (Гетчинсона) в большинстве случаев применяется открытая репозиция, которая требует мастерства хирурга и длительного курса обездвиживания. В таких случаях чаще используют ортез для лучезапястного отдела, снабженный металлическими пластинами. Материал, из которого изготовлен бандаж, не вызывает аллергии, что важно для больного, который должен находиться в нем длительное время.
Хирургическое вмешательство
Оперативное лечение проводится в следующих случаях:
- смещенный перелом с образованием мелких осколков;
- повреждение головки лучевой кости с выходом из суставной впадины;
- неправильное сращение костей;
- разрыв кровеносных сосудов, мышечной ткани, нарушение иннервации.
При сломе шиловидного отростка проводится операция. Хирурги фиксируют части кости пластинами, при чрезмерном раздроблении, когда не хватает костной ткани, проводится наращивание кости.
Способы оперативного лечения:
Во время операции для укрепления лучевой кости на время этапов сращения применяется аппарат Илизарова. Металлоконструкция остается в руке и удаляется только после полного сращения. Спицы, как и гипс, снимается только после контрольного рентгенографического исследования.
Минусом оперативного лечения являются не только увеличение длительности реабилитации после травмы, но и вероятность послеоперационных осложнений. В большей степени это касается присоединения инфекционного фактора, что вынуждает проводить профилактический курс антибиотикотерапии.
Восстановительный период
Какое время понадобится, чтобы перелом лучевой кости руки сросся, зависит от тяжести травмы, способа ее лечения, возраста пациента, состояния его иммунной системы и скорости метаболических процессов. Длительность жесткой фиксации может варьироваться от 6 недель до 2 месяцев. Если перелом без признаков смещение, на соединение отломков уходит около 6 недель, при тяжелых травмах гипсовую повязку оставляют до 2 месяцев.
В каждом случае вопрос решается индивидуально. У пациентов молодого возраста процесс регенерации идет намного быстрее, чем у лиц преклонных лет. Большую роль играет наличие хронических заболеваний эндокринного характера и болезней, вследствие которых нарушаются обменные реакции в костной ткани. Кроме того, заживление может затянуться по вине самого пациента, который снимает гипс без разрешения врача.
После операции может сохраняться болевой синдром. Если болезненность незначительная, это не является патологическим признаком. В таком случае назначаются анальгезирующие препараты – Баралгин, Кетонал. Если через несколько дней боли не прекращаются и носят интенсивный характер, появляется подозрение на начало воспалительного процесса. После чего проводится дополнительное антибактериальное лечение с одновременным приемом препаратов, улучшающих иммунитет.

Реабилитация
Восстановление функциональности травмированной конечности лежит в основе реабилитационных мероприятий, которые проводятся в трех направлениях:
- массаж;
- физиотерапия;
- лечебная физкультура.
Массажная терапия назначается курсом. Длительность одного сеанса составляет примерно четверть часа. Физическое воздействие начинается с плечевого сустава и постепенно спускается к лучезапястному сочленению. Последним массажируется место вокруг травмы и кисть. При правильном выполнении восстанавливается работа мышц, эластичность связок и достигается легкий обезболивающий эффект.
Для сокращения периода восстановления, перелом лучевой кости лечат методами физиотерапевтического воздействия:
- внедрение кальция через кожу при помощи электрических токов ;
- импульсное магнитное поле;
- УВЧ – прогревание тканей;
- ультрафиолетовое излучение.
Разработать руку после перелома поможет комплекс лечебной гимнастики, который подбирается лечащим доктором совместно с инструктором ЛФК. Первые сеансы проводятся под присмотром профессионала, который покажет правильную технику лечебных движений и научит дозировать нагрузку.
Возможные осложнения
Вторичные патологии, которые может спровоцировать перелом лучевой кости, по времени появления можно разграничить на ранние и поздние. К осложнениям, возникающим сразу после травматизации, относят:
- снижение чувствительности, вследствие поражения нервного ствола;
- нарушение целостности сухожилий приводит к двигательной дисфункции пальцев;
- разрыв мышечных тканей;
- разрыв кровеносных сосудов со скоплением крови под кожей;
- инфицирование раны.
В поздний период могут сформироваться контрактуры, деформироваться рука, а также развиться гнойно-воспалительный процесс – остеомиелит.
Профилактика
Меры по предупреждению перелома заключаются в соблюдении осторожности во время спортивных тренировок, при работе на производстве и в быту. Выбор удобной обуви с нескользящей подошвой снизит риск падения на улице и в помещении. Чтобы предотвратить патологический перелом лучевой кости руки, нужно правильно питаться, своевременно проводить лечение заболеваний, которые снижают плотность костной ткани. Если травматизации избежать не удалось, нужно срочно обратиться в травматологический пункт для оказания квалифицированной помощи.


Лучевая кость руки – это парная кость в предплечье, которая распложена рядом с локтевой костью. Перелом лучевой кости можно получить в любое время года и суток, при любых обстоятельствах. Часто он бывает во время ДТП, при занятии спортом или падении велосипеда или с лестницы – особенно у пожилых людей. Очень велик риск такой травмы, если упали на прямую руку.
Еще одна причина, которая может привести к перелому – остеопороз. При этом заболевании кости становятся очень хрупкими, настолько, что травму можно получить даже при незначительном ударе рукой.
Существует несколько видом перелома лучевой кости:
-
внустрисуставной – когда перелом приходится на лучезапястный состав;
внесуставной – в данном случае сустав не затронут;
открытый – когда повреждена кожа;
оскольчатый – в этом случае кость может быть сломана на 3 и более частей.
Самый опасный из них – открытый перелом, поскольку при таком варианте риск заражения инфекцией. Такие переломы очень сложно срастаются, поэтому надо как можно быстрее обратиться к травматологу.
Симптомы перелома лучевой кости
Главных симптомов три:
-
сильная боль от запястья до локтя;
сложно пошевелить запястьем.
Иногда может появиться гематома и онемение пальцев. При переломе лучевой кости со смещением будет заметна деформация руки, а при пальпации – характерный хруст обломков кости.
Лечение перелома лучевой кости
Диагностика
В большинстве случаев определить перелом лучевой кости помогает рентген – его делают в двух проекциях. Если перелом внутрисуставной и потребуется операция, делают компьютерную томографию (КТ) – она обеспечит точное выравнивание составной поверхности.
КТ делают и после операции, чтобы проверить, правильно ли сросся перелом.
Их несколько и зависят они от типа травмы. Кроме того при лечении учитывают возраст пациента (у пожилых людей кости срастаются дольше) и его активности, например, спортсменам важно сохранить полную подвижность руки.
Консервативное лечение. Если перелом несложный, смещения нет, на травмированную руку накладывают гипс.
Если перелом со смещением, врач первым делом вернет части в правильное положение – это называется репозиция. После этого руку зафиксируют гипсовой лангетой в конкретном положении, которое зависит от характера перелома. Лангету оставляют на несколько дней, до тех пор, пока не спадет отек. А после этого наложат гипс – на 4 - 5 недель.
Хирургическое лечение. В отдельных случаях смещение при переломе бывает настолько сильным, что зафиксировать кости в правильном положении просто гипсом не получится. В этом случае их будут фиксировать спицами через кожу или платинами и винтами – в этом случае делают открытую операцию.
После того, как кости срастутся, врач назначает физиотерапию. Это может быть электрофорез, УВЧ, массаж, ЛФК (лечебная физкультура, которая поможет восстановить подвижность руки) и специальная диета, направленная на укрепление костей.
Профилактика перелома лучевой кости в домашних условиях
Совет здесь может быть только один – осторожность и еще раз осторожность. Особенно это касается пожилых людей. Носите удобную обувь и не торопитесь, чтобы исключить возможность падения.
И конечно, надо больше употреблять продуктов, укрепляющих кости. Среди них лосось, сардины, сыр, йогурт, шпинат, соя, листовая капуста и злаки.
Популярные вопросы и ответы
Осложнения при переломе лучевой кости случаются как в момент травмы, так и в процессе лечения.
Если в результате травмы фрагменты кости повреждают кожу, перелом инфицируется. Проходящие вокруг лучевой кости сосуды и нервы могут повредиться как острыми отломками, так и быстро развивающимся отеком в зоне перелома.
Консервативное лечение заключается в восстановлении положения костей и удержании их гипсовой повязкой. Гипс иногда сдавливает мягкие ткани, что приводит к их медленному разрушению и трудному заживлению после удаления повязки.
Хирургическое лечение связано со стандартными редко встречающимися рисками – инфицирование раны, замедленное сращение перелома, сосудистые и неврологические осложнения.
Реабилитация после перелома лучевой кости должна начинаться сразу после оказания врачебной помощи. Хорошо помогает справиться с отеком лечебная физкультура под наблюдением физическим терапевтом, иногда применяется аппаратная физиотерапия. Консервативное лечение требует реабилитации в течение 6 - 8 недель в гипсе, и потом еще 6 - 8 недель без гипса. Хирургическое лечение позволяет сократить эти сроки вдвое.
Лучевая кость руки – это длинная трубчатая неподвижная парная кость в составе предплечья, тело которой имеет трехгранную форму с тремя поверхностями (передней, задней и боковой) и тремя краями (передним, задним и межкостным). Она располагается рядом с локтевой костью, поэтому они зависимы друг от друга и взаимосвязаны. Внизу эти кости соединяются с костями запястья. Так формируется лучезапястный сустав. Также лучевая кость несет ответственность за подвижность предплечья в локте, а плеча – в плечевом суставе. Но по статистике, при почти таких же строении и анатомии, ломается лучевая кость намного чаще локтевой.
Виды повреждений
Перечень заболеваний и травм, связанных с лучевой костью:
Любой тип перелома может быть как со смещением костных отломков, так и без смещения. Перелом лучевой кости без смещения чаще всего происходит в виде трещины в костной ткани.
Важно знать, что болезни и травмы лучевой кости зачастую сопровождаются схожими болезнями локтевой кости, поэтому при обнаружении проблем с одной костью следует обследовать и другую.
Симптоматика
Клиническая картина переломов лучевой кости следующая:
- Возникновение сильных болевых ощущений от запястья до локтя
- Отек и припухлость
- Возможна гематома (но не всегда)
- При переломах со смещением может появиться характерный хрустящий звук при пальпации отломков и видимая деформация лучезапястного сустава
- Онемение кончиков пальцев
- Движения в лучезапястном суставе ограничены
К какому врачу обращаться
В случае возникновения серьезной травмы следует незамедлительно доставить пострадавшего в отделение травматологии, где ему будет оказана квалифицированная медицинская помощь.
Специалисты, которые Вам помогут:
Диагностика
Диагностика при травмах лучевой кости включает в себя:
- Опрос пациента об обстоятельствах травмы
- Первоначальный осмотр врача
- Лучевая диагностика:
- Рентгенография кисти
- Магнитно-резонансная томография
- Компьютерная томография
Варианты лечения
Ключевые методы лечения переломов: консервативные и хирургические.
Консервативное лечение назначается при закрытых переломах без смещения и представляет собой наложение иммобилизующей гипсовой повязки на травмированную область после спадания отека. Вместе с этим врач назначает прием обезболивающих средств, противовоспалительных нестероидных препаратов и при необходимости антибиотиков. Сроки срастания неосложненных переломов варьируются от 4-х до 5-и недель. После снятия гипса доктор назначает восстановительное лечение.
Хирургическая операция необходима при переломах со смещением и оскольчатых переломах. Основная цель всех лечебных мероприятий – восстановление функциональности поврежденной руки (как было до травмы).
Основным методом лечения переломов является репозиция. Суть метода заключается в возвращении смещенных отломков лучевой кости на прежние места и дальнейшей их фиксации. Репозиция бывает закрытой и открытой. Открытая репозиция предполагает осуществление разреза на месте повреждения, сопоставление отломков костей и скрепление их специальными конструкциями (спицами, дистракционными аппаратами (например, аппарат Илизарова), пластинами). Эта операция называется остеосинтезом.
После снятия гипсовой повязки назначается курс реабилитации, индивидуальный для каждого пациента. Реабилитация может включать в себя: физиотерапевтические процедуры (электрофорез, УВЧ, парафинотерапия и др.), массаж рук, лечебная физкультура (со специальным комплексом восстановительных физических упражнений), соблюдение рекомендуемой врачом диеты.
Записаться на прием к профильным специалистам в Москве Вам предлагает клиника ЦКБ РАН.
Трещина в кости не несет угрозу жизни и здоровью человека, но ее нельзя оставлять без внимания. Это частичное нарушение целостности тканей, которое происходит в плоских костях и указывает на линейные переломы. О том, как понять, что в кости есть трещина, о методах лечения и профилактики повреждений узнаете из нашей статьи.
Основные причины появления трещин в костях
Получают трещину в различных ситуациях – в ДТП, при травмах бытового или производственного характера, в драке, при падении.
К факторам риска относятся:
- интенсивные тренировки с поднятием тяжестей,
- травмы на занятиях в спортзале,
- неудобная обувь,
- некачественный спортивный инвентарь,
- снижение плотности костной ткани,
- ожирение или анорексия,
- дефицит минералов, в том числе кальция,
- заболевания щитовидной железы,
- продолжительное лечение гормональными препаратами, прием анаболических стероидов,
- нерегулярный цикл у женщин, менопауза.
Трещины в костях образуются в результате прямого воздействия – удара, неудачного падения. Тканям не хватает прочности, чтобы выдержать силу, но опорная функция кости сохраняется. При переломах, наоборот, происходит смещение обломков. На одном элементе скелета может возникнуть одна или несколько трещин, которые формируют косые, прямые или спиралевидные линии.
Повреждение костей у детей
У маленьких детей до года часто диагностируют переломы линейного типа или трещины свода черепа, а именно: теменной, лобной, височной и затылочной кости. Зачастую они проходят через несколько участков одновременно. На фоне этого возникают повреждения сосудов, формируются гематомы.
Благодаря эластичности костей у детей, особенно у младенцев, нередко образуются вдавленные переломы, которые достигают основания черепной коробки. Такие травмы требуют немедленной госпитализации. В противном случае последствия будут плачевными – обломки костей цепляют кору головного мозга или кровеносные сосуды.
Трещины в других частях скелета детей напоминают надлом зеленой веточки дерева, при этом надкостница остается невредимой. В таких случаях процесс срастания тканей происходит быстро. Дети до трех лет должны быть под постоянным контролем родителей. Именно в этом возрасте маленькие непоседы получают наибольшее количество травм, связанных с костной тканью.
Симптомы трещины и отличия от перелома кости
Как определить трещину в кости? Пациенты жалуются на боль, усиливающуюся при передвижении или касании в области ушиба. В спокойном состоянии болезненность притупляется, ощущаются лишь пульсация и покалывание. К примеру, при повреждениях ребер вдох вызывает сильную боль.
Такие ощущения объясняются тем, что при травме нарушается целостность надкостницы, в которой находятся рецепторы, передающие сигнал в мозговой центр о повреждении.
В месте травмы стремительно увеличивается отечность, которая исчезает спустя 24 часа. Гематомы также указывают на трещину кости. Дискомфорт вынуждает человека принять единственно комфортное положение.
Чтобы отличить перелом от трещины, необходимо четко различать симптоматику, которая часто вводит в заблуждение.
К явным признакам перелома относятся:
Основной признак перелома – смещение костной ткани, деформация либо укорочение конечности, чего не бывает при трещинах. Болевые ощущения настолько сильны, что человек не может совершать даже малейшие движения.
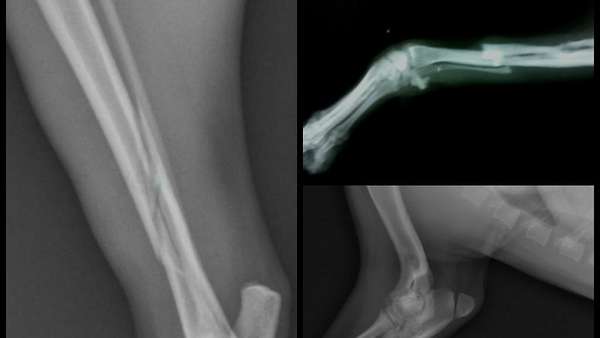
Методы диагностики: как отличить трещину от перелома
На приеме хирург или травматолог проводит первичный осмотр, записывает жалобы, узнает о том, как пациент получил травму, и дает направление на рентген. Это стандартный метод диагностики трещин и переломов, который позволяет получить данные о виде повреждения, увидеть, как выглядит трещина в кости на снимке, ее размер и состояние тканей.
Тактика лечения зависит от точности постановки диагноза. В тяжелых и сложных случаях для определения характера повреждений используют магнитно-резонансную томографию, позволяющую создавать 3D-изображения с определением глубины надкола кости.
Первая помощь при трещинах кости
Первая помощь при подозрении на трещину включает такие этапы:
- наложение холодного компресса либо льда с целью облегчения состояния пострадавшего до приезда бригады медиков,
- обеспечение полного покоя, исключение физических нагрузок,
- фиксация поврежденной конечности в медицинском учреждении (лонгетой из гипса при трещине берцовой или лучевой кости, эластичным бинтом при повреждении ребер),
- прием пероральных анальгетиков нестероидной противовоспалительной группы.
При подозрении на трещину нельзя:
- применять наружные средства для растирания,
- двигаться, кашлять, заваливаться на бок при повреждении ребер.
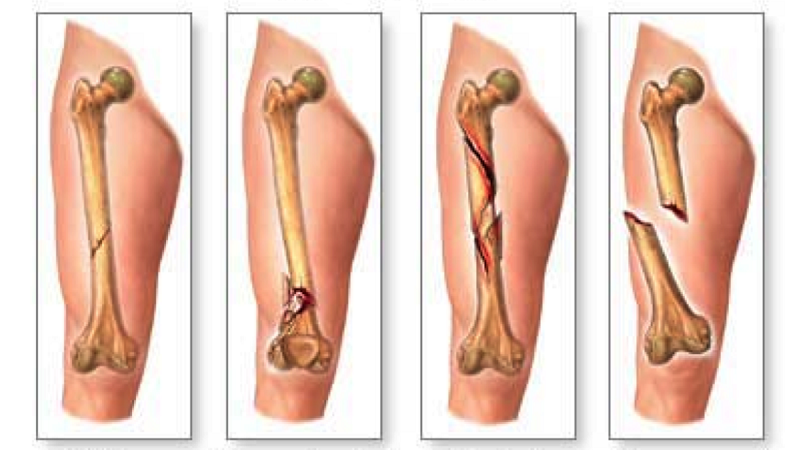
Методы лечения
После обнаружения трещины в бедренной кости специалисты рекомендуют начинать лечение незамедлительно, чтобы ткани срастались в правильном положении. Пострадавшего доставляют в больницу, чтобы не допустить развития осложнений.
Важно вовремя отреагировать на симптомы и начать профессиональное лечение трещины в кости руки. В больнице травматолог накладывает гипсовую лонгету, которая зафиксирует конечность на весь период восстановления.
Методы лечения повреждений костной ткани основаны на консервативной терапии с использованием НПВС и других лекарственных средств с противовоспалительным действием. Кроме того, на практике часто применяют эластичное бинтование либо обездвиживание конечностей.
Если трещину лучевой кости или любого другого участка скелета оставить без лечения, ситуация усугубится вплоть до полного перелома со смещением осколков, что грозит потерей трудоспособности на долгое время. Гематомы в месте травмы загноятся, а это прямой путь к гангрене и потере конечности. Любая травма, даже кажущаяся несерьезной, требует внимания специалиста.
Совет. Специалисты рекомендуют на протяжении двух недель после получения травмы употреблять продукты, содержащие кальций и природный коллаген.
Сколько заживает трещина в кости? Сроки зависят от характера повреждения, возраста пациента и в среднем составляют 4-6 недель. Для полного восстановления понадобится от 4 до 6 месяцев.
При первых признаках трещины в кости ноги, руки и других участков опорно-двигательного аппарата с последующим определением характера повреждения назначают такие группы лекарственных средств:
Справка. Согревающие средства способствуют увеличению притока крови к месту поражения, устраняя воспаление тканей. Их используют в первые 24 часа после травмы. Охлаждающие гели снимают болевые ощущения. Их применяют при необходимости на протяжении всего периода терапии. Допускается использование вне зависимости от срока перелома.
Незначительные травмы, например, трещина в пальце, не требуют наложения гипса, поскольку процесс заживления происходит намного быстрее, нежели перелома. При трещине в ступне или руке в зависимости от тяжести повреждения врачи настаивают на обездвиживании. Повреждения берцовых костей без своевременной иммобилизации часто перерастают в переломы.
При гипсовании поврежденную конечность фиксируют таким образом, чтобы не создавать нагрузок на кость. Особых назначений от травматолога пациент не получает. При этом важно соблюдать режим покоя, не опираться на ногу раньше положенного срока.
Чтобы процесс восстановления протекал быстрее, специалисты рекомендуют добавить в рацион продукты, содержащие кальций, жирные кислоты, коллаген, магний. Это чрезвычайно важно для детей, женщин в период менопаузы, беременности и грудного вскармливания, людей преклонного возраста.
Врачи настаивают на необходимости поддержания организма в здоровом состоянии. Укрепление мышечного корсета при помощи щадящих занятий в спортзале, йога, плавание, бег улучшают физическую форму и снижают вероятность повторного травмирования.
Люди с ожирением и сахарным диабетом наиболее подвержены образованию трещин. Поэтому соблюдение основ рационального и диетического питания – залог прочности костно-мышечной системы.
Прежде всего необходима пища, богатая кальцием:
- молочные и кисломолочные продукты,
- орехи, фасоль, зеленый горох, чечевица, кунжут, мак,
- фрукты, овощи, зелень (спаржа, морковь, сельдерей, брокколи, редис, земляника, крыжовник, виноград, смородина, абрикосы),
- морская капуста и рыба (сардина, лосось).

Также важны продукты с витамином D:
- рыбий жир – источник омега-3,
- белая рыба (палтус, треска),
- яичный желток в сыром виде, нерафинированное растительное масло, печень,
- овес, крапива, одуванчик, петрушка.
Витамин C в рационе выступает в роли соединительного звена при трещинах. Этот компонент работает как цемент в процессе возведения дома. К сожалению, продукты питания не всегда могут восполнить дефицит минералов и витаминов. В таких случаях на помощь приходят мультивитаминные препараты.
Заключение
Трещины в костях – вид травм, при которых редко возникают осложнения. Своевременное обращение за медицинской помощью, точность постановки диагноза, правильный курс лечения гарантируют быстрое восстановление.
Обогащение рациона продуктами, содержащими кальций, полезные минералы и жиры, предотвращает появление трещин в костной ткани даже при тяжелых физических нагрузках.
Читайте также:


