Рентген при вывихе локтя
Из этой статьи вы узнаете: какие бывают вывихи локтевого сустава, каковы причины их возникновения. Симптомы и диагностика этой травмы, лечение и реабилитация. Подвывих.

Автор статьи: Нивеличук Тарас , заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности "Лечебное дело".
Вывих локтевого сустава – это травма, при которой суставы костей предплечья смещаются, нарушая его нормальное строение. При полном вывихе суставы полностью утрачивают контакт между собой, а при подвывихе они все еще соприкасаются.


Подвывих локтевого сустава чаще бывает у детей до 6 лет, его легко вправляют врачи. Полный вывих предплечья – это более серьезная травма, которая труднее поддается лечению.
Сам по себе вывих или подвывих предплечья не опасен, но он может сопровождаться переломами, повреждениями нервов и кровеносных сосудов. У большинства пациентов удается добиться полного восстановления, но у некоторых людей остается ограничение амплитуды движений.
Проблемой вывиха занимаются травматологи.

Анатомия локтевого сустава и виды вывихов
В локте, как и в колене, находятся три кости: плечевая, лучевая и локтевая, соединенные связками, которые удерживают их в правильном положении. При сокращении мышц в суставе возможны следующие движения:
- Сгибание и разгибание.
- Вращение.
Рядом с суставом проходят нервы и артерии, названные в соответствии с наименованиями костей.

Строение локтевого сустава
Вывих может быть:
- Полным.
- Неполным (подвывих).
Также выделяют следующие виды:
- Простой – без переломов или разрывов.
- Сложный – сопровождается другими травмами нервов и сосудов.
По характеру смещения вывихи дифференцируют на:
- Задний – развивается при смещении локтевой и лучевой костей назад. 90% всех вывихов относится именно к этому типу.
- Передний – кости предплечья смещаются вперед.
- Медиальный – кости смещаются внутрь.
- Латеральный – кости смещаются наружу.
- Дивергентный – кости смещаются в разные стороны от сустава (внутрь и наружу).
Причины
Причиной вывиха локтя почти всегда является травма, полученная при падении, занятиях спортом, во время аварии или других несчастных случаев.
- Механизм возникновения заднего вывиха включает падение на вытянутую руку, при котором сила удара передается на локтевой сустав, что приводит к смещению костей предплечья назад.
- Подвывих локтя чаще развивается у детей, его причиной может быть резкий рывок за предплечье ребенка, при котором возникает смещение головки лучевой кости.
- Передний вывих развивается вследствие удара по задней части предплечья, когда рука полусогнута в локте.
Симптомы
Полный вывих предплечья имеет яркую клиническую картину, которая проявляется сразу после травмы и включает:
- Деформацию руки в локте.
- Сильную боль, отек, резкое ограничение или невозможность движений в локте.
- Удлинение или укорочение предплечья, по сравнению со здоровой рукой.

Визуально видна деформация локтевого сустава
Если при вывихе также повреждены связки или другие мягкие ткани вокруг сустава, в этом месте спустя несколько дней может появиться гематома (синяк). Повреждение одного из нервов, проходящих около локтевого сустава, может вызвать неврологические симптомы – онемение, покалывание и слабость на предплечье и кисти. При разрыве артерий нарушается кровоснабжение, что приводит к отсутствию пульса на предплечье, побледнению и похолоданию кожи ниже места повреждения.
Подвывих локтевого сустава проявляется не так ярко. Его симптомы могут включать частичное ограничение движений в локте, боль при сгибании или разгибании руки. Также могут наблюдаться гематомы на внутренней или внешней поверхности локтя, если растянуты или разорваны связки.
Диагностика
Для выявления вывиха предплечья врач сперва проводит осмотр руки, расспрашивает пациента о полученной травме. Он оценивает болезненность, выявляет наличие отека и деформаций вокруг локтя. Также обязательно проводится обследование чувствительности и кровоснабжения на предплечье, с помощью которого можно выявить повреждение нервов и кровеносных сосудов.
Затем для подтверждения диагноза проводится рентгенография локтевого сустава в двух проекциях, с помощью которой можно обнаружить вывих, определить его вид и выявить сопутствующие повреждения костей. Очень часто вывих локтя сопровождается переломом костей предплечья.

На рентгеновском снимке в боковой проекции определяется задний вывих локтевого сустава
Если с помощью рентгенографии не удалось получить нужную травматологу информацию, пациенту может понадобиться компьютерная томография. Когда есть необходимость в исследовании связочного аппарата, проводится магнитно-резонансная томография. Чаще всего эти дополнительные обследования проводятся уже после вправления вывиха.
Методы лечения
Вывих предплечья – это неотложная ситуация, требующая немедленной медицинской помощи. Цель лечения в таком случае состоит в восстановлении нормального состояния локтевого сустава и возобновлении его нарушенных функций. Полностью вылечить патологию можно с помощью консервативного или хирургического лечения.
Правильное оказание первой помощи до прибытия в лечебное учреждение может снизить вероятность осложнений и облегчить симптомы вывиха. Для этого:
- Не затягивайте с обращением в больницу.
- Не делайте никаких движений травмированной рукой в локте, чтобы не распространять повреждение. До оказания квалифицированной медицинской помощи зафиксируйте руку в одном положении. Не пытайтесь вправить вывих самостоятельно, так как это может повредить сустав и окружающие его мышцы, связки, нервы и кровеносные сосуды.
Приложите к поврежденному суставу лед. Это поможет уменьшить отек и остановить возможное кровотечение из разорванных сосудов.
Нормальную анатомию локтевого сустава при простом вывихе предплечья обычно можно восстановить без операции в условиях травмпункта. В большинстве случаев процедура вправления должна происходить после введения пациенту обезболивающих и седативных препаратов. Обычно вправление вывиха предплечья проводится двумя медицинскими работниками, один из которых – травматолог.
Метод консервативного восстановления нормального строения локтевого сустава зависит от вида перелома, выполнять его может только опытный врач. Самостоятельное вправление вывиха чревато развитием опасных осложнений.
После вправления пациенту повторно проводят рентгенографию, чтобы подтвердить нормальное положение костей в суставе. Затем накладывают на пораженную руку гипс, который приходится носить 2 недели. Более длительная иммобилизация опасна возникновением контрактур и ограничением диапазона движений в локте.
При сложном вывихе предплечья для восстановления нормальной анатомии локтевого сустава может понадобиться хирургическое вмешательство. Вид проводимой операции зависит от типа и степени повреждения костей. Для удержания правильного положения может понадобиться их закрепление с помощью винтов, пластин или аппаратов внешней фиксации.
Если при вывихе были повреждены нервы или кровеносные сосуды, то во время операции также проводится их восстановление.
Восстановительный период
Если у человека был простой вывих локтевого сустава – восстановление после вправления проходит быстро и без каких-либо осложнений. У пациента может наблюдаться небольшое ограничение движений в локте, особенно во время разгибания руки. Это никак не влияет на функциональные способности пострадавшей конечности.
После снятия гипса, с помощью которого проводится иммобилизация (обездвиживание) руки в локтевом суставе после вправления в течение 10–14 дней, нужно начинать лечебную физкультуру. Ее цель – в восстановлении нормального объема движений и ощущения положения сустава (так называемая проприоцептивная чувствительность). Индивидуальную программу реабилитации могут помочь составить травматолог и врач лечебной физкультуры. Полное восстановление занимает от 3 до 6 недель.
Примеры простых упражнений, которые можно делать дома:
Увеличение объема движений
Сгибание и разгибание руки в локте
Восстановление силы мышц вокруг пораженного сустава
Сгибание и разгибание руки с небольшим весом
Стоя, поднимите руку перед своим телом с вытянутыми пальцами. Здоровой рукой согните кисть поврежденной конечности в направлении к коленям. Удерживайте это положение в течение 5 секунд, затем медленно и контролируя отпустите кисть
Некоторые люди продолжают носить защитный щиток на локте или использовать эластический бинт, чтобы стабилизировать сустав и предотвратить повторные вывихи.
До полного выздоровления лучше избегать больших нагрузок на сустав.

Возможные упражнения для реабилитации после вывиха локтевого сустава. 1 – движения по горизонтальной поверхности; 2 – покачивание; 3 – использование роликовых тележек; 4 – сгибание в локте с поддержкой здоровой руки; 5 – перекатывание палки; 6 – покачивание палки. Нажмите на фото для увеличения
После операции также необходима иммобилизация поврежденной руки, которую лучше всего проводить с помощью локтевого ортеза. Это устройство позволяет постепенно улучшать подвижность в суставе, пока заживают мягкие ткани. Оно помогает уменьшить образование рубцовой ткани и минимизировать риск развития осложнений.

Локтевой ортез
После устранения иммобилизации начинается лечебная физкультура, программу которой помогают разработать травматолог или реабилитолог.
Рубец на месте хирургического доступа может ограничивать движения в локте. Кроме этого, существует определенный риск возникновения повторных вывихов. В случае появления этих проблем может понадобиться дополнительная реконструктивная операция.
Многие пациенты в восстановительном периоде начинают применять различные средства народной медицины, пытаясь ускорить реабилитацию. Весьма популярны компрессы из молока, лука, полыни и прополиса. Эффективность этих методов у большинства травматологов вызывает обоснованные сомнения, ведь основой успешной реабилитации после вывиха является упорное и тщательное выполнение упражнений лечебной физкультуры.
Профилактика
Чтобы снизить вероятность вывиха предплечья:
- Не падайте на вытянутую руку.
- Избегайте ситуаций, когда падения могут быть более вероятными (например, не ходите в темноте, не наступайте на скользкий пол или лед). Многие врачи выступают против ковров на полу, так как они часто становятся причиной падений.
- Не поднимайте ребенка вверх за предплечья или кисти, чтобы избежать подвывиха локтевого сустава.
- Спортсмены могут носить защитные устройства для локтей, чтобы избежать их травмирования.
Прогноз
Около 50% пациентов с вывихом локтя добиваются полного восстановления, включая возобновление всего объема движений в поврежденном суставе. У трети пациентов наблюдается незначительная степень ограничения подвижности руки в локте – до 10% от диапазона движений. У 10–15% пациентов – более тяжелое нарушение функций локтевого сустава, чаще всего связанное с выраженным ограничением подвижности. К длительным осложнениям может привести повреждение нервов и артерий, размещенных вокруг локтевого сустава.
Подвывих локтевого сустава у детей также имеет благоприятный прогноз, хотя у 25% пациентов возможно повторное его развитие.
Первоисточники информации, научные материалы по теме
- Вконтакте
- Одноклассники
- Мой мир
![]()
Эпикондилит локтевого сустава![]()
Что делать, если опухают локтевые суставы![]()
Лечение частичного разрыва связок голеностопного сустава
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
Распознавание вывихов при помощи обычных клинических методов исследования является достаточно надежным. Только в редких случаях вывихи просматриваются или принимаются за переломы, в особенности при повреждении периферических отделов конечностей. Поэтому в большинстве обычных каждодневных случаев нет надобности прибегать к рентгенологической помощи, и рентгенологу сравнительно не часто приходится видеть вывихи в крупных суставах.
Рентгенологическое исследование вывихов, как и исследование переломов, является наиболее точным и имеет решающее диагностическое значение, оно незаменимо в каждом спорном или более трудном для клинициста случае. Рентгеновы лучи вносят ясность в топографические взаимоотношения, обнаруживают всевозможные неожиданные частые осложнения, а также препятствия к вправлению, служат наиболее верным средством для контроля результатов вправления и т. д. Естественным недостатком рентгенологического исследования является некоторая его односторонность: как при переломах, так и при вывихах рентгенограмма не говорит ничего непосредственно о состоянии мягких тканей, об основном повреждении сумки, связочного аппарата, суставных хрящей, нервных и сосудистых стволов и мышц. Напомним, что вывихнутой принято считать кость периферическую, лежащую дистально по отношению к проксимальной, которая остается фиксированной. Для позвоночника вывихнутым обозначают вышележащий позвонок; при смещении между основанием черепа и первым шейным позвонком говорят о вывихе головы.
Основной рентгенологический симптом вывиха (рис. 35 и 37) сказывается в том, что суставные поверхности не прилегают друг к другу, нормальные пространственные взаимоотношения между главными элементами сустава — суставной головкой и впадиной -— нарушены; суставная впадина представляется на снимке запустевшей, а головка сустава расположена в стороне от впадины. Если суставные поверхности совсем не соприкасаются друг с другом, и головка совершенно отошла от впадины, то вывих обозначается как полный; подвывихом, или неполным вывихом, называется частичное смещение головки по отношению к впадине с сохранением их частичного контакта.
Поставить диагноз вывиха — это значит не только констатировать факт вывиха, но и в точности указать направление смещения. Без топографической характеристики смещения не может быть рационального вправления.
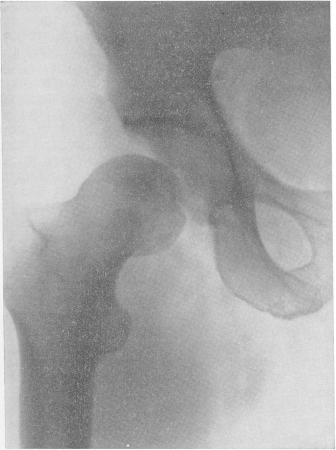
Рис. 35. Травматический свежий вывих правого бедра у летчика, упавшего с вертолета.

Рис. 36. Травматический периостит на передневнутренней поверхности большеберцовой кости через месяц после удара палкой.
Направление смещения отмечается в анатомических терминах, определяющих положение дистальной вывихнутой кости. Только исследование по крайней мере в двух проекциях дает истинное представление о направлении смещения. Если смещение произошло в плоскости центрального луча, например вперед при вывихе плеча, то на снимке в обычном заднем положении головка плеча может как раз проецироваться в свое нормальное место, в суставную впадину. Один единственный снимок, следовательно, может и здесь быть источником диагностической ошибки.
Та светлая полоска, которая на рентгенограмме представляется в виде суставной щели (так называемая рентгеновская суставная щель), на самом деле является проекцией не истинной, анатомической суставной щели, а проекцией в реальности у живого человека несуществующего межкостного или межэпифизарного пространства, которое, однако, каждый из нас себе ясно представляет на основании привычной картины сустава на мацерированном скелете. Хрящевая головка и хрящевая суставная впадина, непосредственно прилегающие друг к другу, естественно, на рентгенограмме не могут быть видны. Если покровные хрящи тонки, как у взрослого человека, и имеют толщину, не превышающую 3—4 мм, то и рентгеновская суставная щель узка, и конфигурация головки и впадины точно соответствуют друг другу. В раннем же детском возрасте, когда обширные эпифизарные отделы являются еще не окостеневшими, мы собственно ни головки, ни суставной впадины на снимках не видим. В лучшем случае имеется лишь изображение ядра окостенения, которое по своей форме только отдаленно напоминает окончательную форму эпифизарного конца у взрослого человека. По этой причине рентгенодиагностика вывихов в детском возрасте может представлять известные трудности.
Распознавание тогда основывается на втором рентгенологическом симптоме вывиха — на смещении оси вывихнутой кости. Так как, однако, угол, составленный длинниками костей, образующих сустав, по существу самого дела все время меняется при нормальных условиях, то и определение бокового смещения при вывихе не всегда является легкой задачей. Этот симптом имеет, следовательно, меньшую доказательную ценность, чем определение смещения отломков при переломах. В особенности трудна, как было уже указано, интерпретация рентгенограмм локтевого сустава.
Травматические вывихи не реже чем в трети всех случаев сопровождаются отрывом небольших костных выступов, к которым прикрепляется сумка сустава или связка. При исследовании крупных суставов подобные мелкие отломки могут оставаться незамеченными; более крупные же представляют значительный практический интерес, и их распознавание — это одна из важнейших задач при рентгенологическом исследовании вывихов. Дело в том, что они могут служить препятствием к вправлению кости, и тогда требуют оперативного удаления. Таковы, например, отрывы большого бугорка плечевой кости при переднем вывихе плеча, отрыв медиального надмыщелка при наружном вывихе в локтевом суставе или отщепление кусочка вертлужной впадины при вывихе бедра в тазобедренном суставе. Отрыв почти никогда не отсутствует при вывихе в мелких суставах, например межфаланговых. Этот так называемый отрывной перелом легко распознается на рентгенограммах по изолированной костной тени, имеющей небольшие размеры, неправильную многоугольную конфигурацию и зазубренные контуры. Особенно характерна ее локализация — она соответствует месту прикрепления связки или капсулы; против отломка на поверхности эпифиза может быть виден и дефект, зубчатые контуры которого, форма и размеры соответствуют отломанному кусочку.
При привычном вывихе обыкновенно имеются хорошо выраженный остеопороз суставных концов и всего дистального отдела конечности, а также вторичные изменения в суставе типа обезображивающего остеоартроза. Очень значительной бывает атрофия и мягких, и костных частей конечности при невправленных застарелых вывихах. На поверхности одной из костей, чаще проксимальной, на месте соприкосновения со смещенной суставной головкой может образоваться с течением времени углубление, напоминающее новую суставную впадину. Развивается неоартроз, обрисовывающийся на снимке в виде настоящего сустава со всеми его рентгенологическими признаками. Свежий, только что вправленный неосложненный вывих характеризуется на рентгенограмме совершенно нормальной неизмененной картиной.
Рентгенодиагностике принадлежит исключительная роль при распознавании патологических вывихов. Патологическим вывихом называется такое смещение суставной головки из суставной впадины, которое обусловлено каким-нибудь предшествовавшим патологическим процессом, разрушившим элементы сустава — кости, хрящи, сумку или связочный аппарат. Вывих происходит вследствие очень незначительной травмы или главным образом под влиянием мышечного натяжения (тракции).
Наиболее часто патологический вывих или подвывих вызывается воспалительными процессами; сюда относятся в первую очередь туберкулезный артрит во всех его проявлениях, в особенности деструктивная форма его, и значительно реже артрит гнойный. Любое длительно протекающее переполнение суставной полости обильным жидким содержимым может повести к перерастяжению суставной капсулы и к стойкому смещению суставных поверхностей, которые сами по себе грубых разрушений и не показывают. Головка бедра, например, может быть из-за весьма высокого внутрисуставного давления буквально выжата из вертлужной впадины, что наблюдается почти только у детей в первые годы жизни. Это так называемые дистензионные вывихи, вывихи в результате перерастяжения суставной капсулы. Следующую группу составляют полиартикулярные заболевания, как экссудативные, так и сухие деструктивные формы, ведущие к множественным вывихам и чаще подвывихам. Обязательным симптомом является вывих или подвывих при артропатиях — при сухотке спинного мозга и сирингомиелии; и некоторые другие заболевания центральной нервной системы, как, например, спинномозговой детский паралич, ведут к патологическим вывихам. Смещение суставных поверхностей может иметь место при деформирующем остеоартрозе ; нередки также патологические вывихи при подагрических разрушениях суставов, особенно мелких. Важную роль играют и всевозможные доброкачественные (например, множественные хондромы фаланг) и злокачественные (остеогенные саркомы) опухоли суставных концов костей. Часто встречающуюся в практике группу несколько особняком стоящих патологических вывихов составляют врожденные деформации, относящиеся к неправильностям развития, в первую очередь врожденные вывихи бедра в тазобедренном суставе, или пример более редкого заболевания — так называемого luxatio ulnae Madelungi. Исключительно тяжелые вывихи с порочным положением костей конечностей наблюдаются при арахнодактилии. Нередко и приобретенные деформации вызывают подвывих (например, при hallux valgus). Наконец, рентгенологу приходится видеть патологические смещения, вызванные и оперативным вмешательством (например, после резекций).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
На сегодняшний день диагностика посредством рентгена является самым популярным методом поиска нарушений в суставном аппарате. Изменения костных тканях, хрящевые наросты, зоны с большим количеством отложения кальция - это только малая часть того, что можно выявить этим методом диагностики.
Благодаря возможности просматривать на получившихся снимках полное отображение сустава все проблемы можно выявить на ранних этапах, а также поставить наиболее точный диагноз.
Что такое рентген сустава?
Прежде чем выяснить, для чего и когда делается рентген локтевого сустава, сначала надо разобрать, что собой представляет такая процедура. В каких случаях она показана? Итак, рентген-диагностика - это такой способ исследования внутренних систем нашего организма. Проводится она с использованием множественных рентгеновских лучей. Благодаря спецаппарату лучи направляются на ту зону тела человека, которую необходимо просветить и сделать ее снимок.
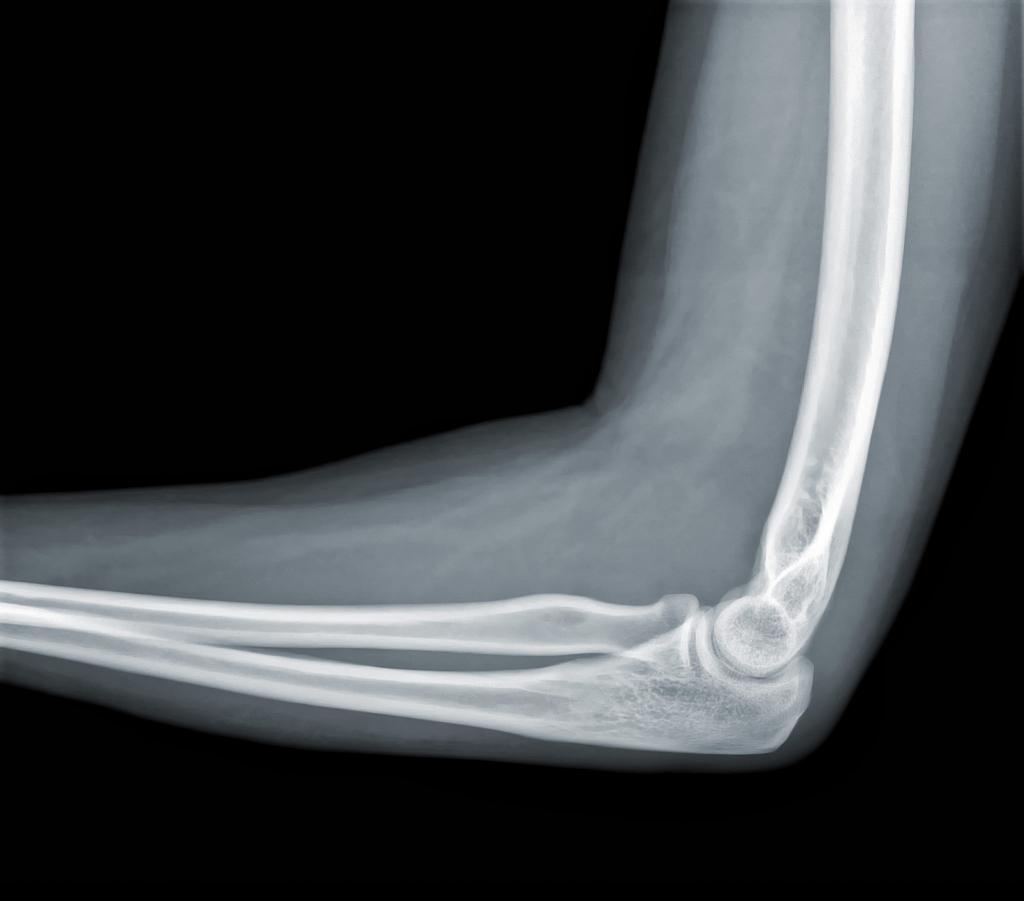
Рентген локтевого сустава делается по этому же принципу. Лучи легко проходят через все мягкие ткани, опоясывающие сочленение, а твердые ткани, наоборот, поглощают их. В связи с этим на снимках кости, а также различные инородные тела, всегда окрашены в белый или светлый цвет. Из этого следует, что диагностика патологий, связанных со скелетом, с помощью такого аппарата является самой точной. Современный мир дошел до того, что, например, рентген локтевого сустава можно отображать не только на специальной пленке, но и сохранять в компьютере с возможностью демонстрации снимка на дисплее. В таком варианте можно увеличивать необходимую область и рассматривать ее более детально.
Рентген или МРТ?
Важно знать, что рентген локтевого сустава не всегда может отобразить все имеющиеся патологии. Все из-за того, что есть такой период, когда болезнь затрагивает сначала мягкие ткани, которые просмотреть с помощью этого аппарата не получается. Тогда в работу включаются другие методы: УЗИ, КТ, или компьютерная томография, и МРТ. Это также современные методы диагностики.
МРТ локтевого сустава поможет выявить патологию на более ранней стадии, так как в исследование включатся и мягкие, и твердые ткани. На снимках можно увидеть все изменения, произошедшие в хрящах и связочном аппарате. Также если сделать МРТ локтевого сустава, то можно рассмотреть и нервные волокна с сосудами, которые питают ткани.
В целом магнитно-резонансная томография - это один из самых достоверных путей диагностики в травматологии. Современные модернизированные аппараты с высокой точностью помогают выявить патологии в локтевом суставе. МРТ позволяет определить любые новообразования и последствия травм.
Показания к диагностике
Если у человека имеются постоянные боли в локтевом суставе при сгибании, отечность, неприятный хруст, то помимо рентгена назначают МРТ-обследование. Более того, дополнительная проверка необходима, в случае получения сомнительных результатов первого метода диагностики. Если локтевой сустав опух, то в первую очередь исследуются мягкие ткани, так как помимо ушибов могут быть подозрения на наличие злокачественной опухоли.
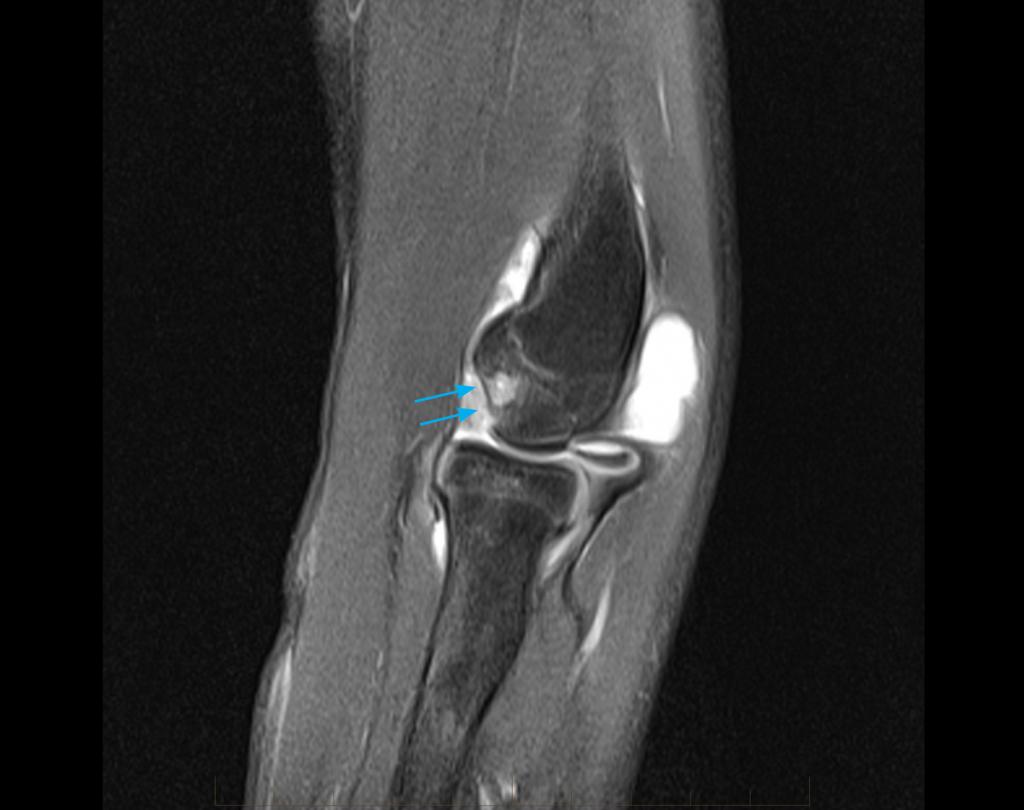
Также МРТ назначается, если у пациента есть особые противопоказания к обследованию посредством рентгеновского облучения. Часто перед и после оперативного вмешательства врачи требуют повторное прохождения магнитно-резонансной томографии.
Какие бывают травмы локтевого сустава?
Травмы возникают обычно после падения, когда большая часть веса тела приходится именно на локоть. Результатами чаще всего являются переломы различной тяжести, вывихи, ушибы, а также разрывы мягких тканей (мышечного или связочного аппарата). Подобные травмы привычны для тех, у кого в жизни присутствует какой-либо активный вид спорта. А особенно для тех, кто занимается боевыми искусствами.
После получения подобных травм не редкость образование спаек, которые в дальнейшем будут ограничивать подвижность. Избавляться от них достаточно тяжело, поэтому после рентгена, установления точного диагноза и лечения, врач настоятельно рекомендует заниматься активной разработкой соединительных тканей.
Самой популярной травмой является вывих локтевого сустава. Рентген показывает, что именно произошло с сочленением и насколько все серьезно. Отталкиваясь от тяжести полученной травмы, врачи назначают либо консервативное лечение путем вправления, либо прибегают к оперативному вмешательству. Повторный рентген локтевого сустава может понадобиться после реабилитации. Также к процедуре прибегают в том случае, если травма повторилась. Причем в последнем варианте чаще всего проводится операция по восстановлению устойчивости всего локтевого сустава.
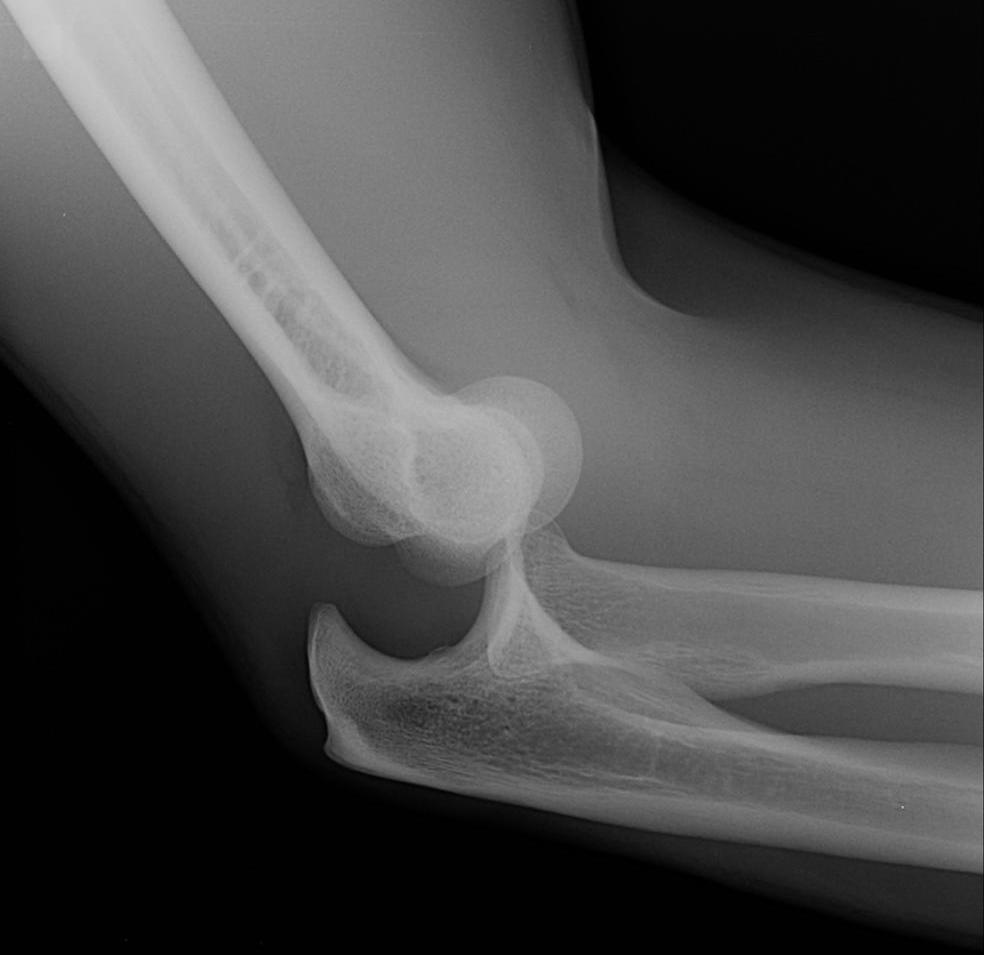
При переломах также используется консервативное лечение, только в виде наложения гипса. В случае серьезной травмы, когда костям необходимо вернуть прежнее положение, проводится эндопротезирование.
Помимо ушибов локтя и его вывихов пациенты могут страдать от воспалений сухожилий. Многие не придают этому большого значения, и патология переходит в хроническую болезнь, с которой справиться не так просто. В этих случаях назначается физиотерапия, иммобилизация сустава и выписываются лекарственные средства, снимающие болевые симптомы.
Артроз локтевого сустава
Кроме всего перечисленного, существует такое заболевание, как артроз. Часто больные затягивают его лечением. Симптомами артроза локтевого сустава являются постоянные боли при сгибании, разгибании и во время ходьбы. Порой неприятные ощущения нельзя убрать даже препаратами.
Если у человека наблюдается сухой хруст, то это прямой симптом артроза локтевого сустава. Лечение в этом случае нужно начинать незамедлительно, так как такой звук образуется из-за перетирания костей друг о друга. Плюс происходит ограничение подвижности, например, из-за мышечных спазмов. При запущенном и хроническом артрозе человеку обычно назначается операция, в ходе которой испорченный сустав заменяется металлическим.
Лечение патологии сводится к следующим положениям:
- Необходимо выполнять упражнения, предназначенные для разработки больного места.
- Отказ от перегрузки больной руки.
- Использовать медикаментозных препаратов для уменьшения боли и воспаления ("Диклофекан", "Найз", "Спазмалгон").
- Оперативное вмешательство, показанное в наиболее запущенных случаях.
- Использование альтернативных способов лечения.
Основные направления терапии:
- Сдерживание боли.
- Увеличение подвижности локтевого сустава.
- Ведение правильного образа жизни.
Рентген локтя
Локтевой сустав считается самым уязвимым вкупе с коленной чашечкой. Так как он более подвержен нагрузкам извне. При помощи рентгена локтевого сустава в двух проекциях можно определить характер повреждения и структуру кости на конце предплечья.
На снимке будет видна и околосуставная зона, которую тоже принимают во внимание во время исследования патологии, так как зачастую именно оттуда может прийти воспалительный процесс.
Как проводится рентген?
На самом деле никакой особой подготовки к рентгену нет. Самое главное - находиться некоторое время без движения в положении сидя, стоя или лежа. Среднее время, которое выделяется на процедуру - около десяти минут. Рентгенологическое исследование абсолютно безболезненно.
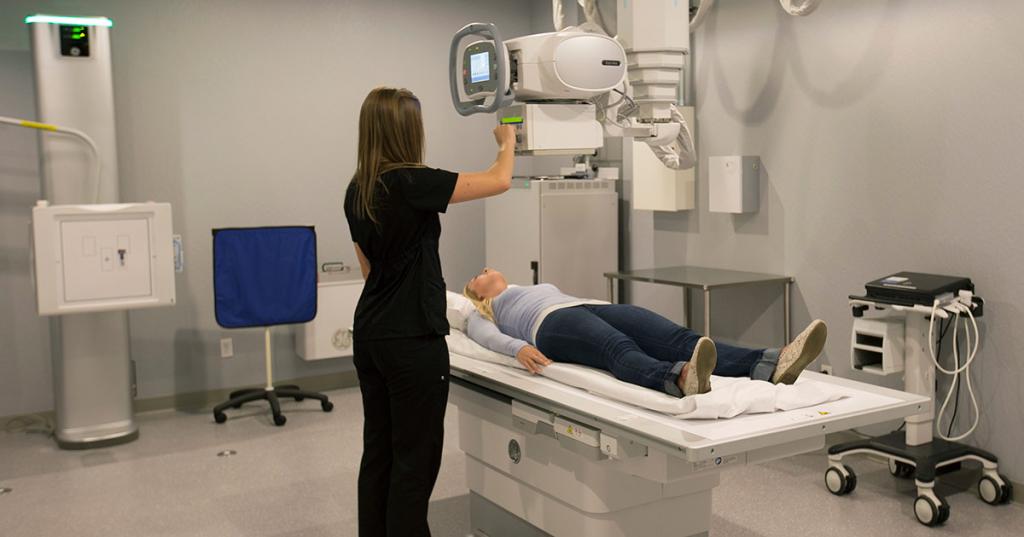
До включения рентгеновского аппарата больному закрывают свинцовым фартуком тазобедренную область у мужчин, грудную клетку у женщин, в частности, молочные железы. Для комфорта и максимального обездвиживания пациента, его кладут на стол, над которым висит специальная труба. В ящик кладут фотопластину, на нее и будет выводится изображение, передаваемое аппаратом.
Рентген в больничной палате
Если больной находится в реанимационной палате, то применяется переносной вариант рентгеновского аппарата. В этом варианте фотопластину размещают позади человека, а трубу крепят на специальный манипулятор. Во время процедуры лучи направляют непосредственно на локтевой сустав и ближайшие к нему области.
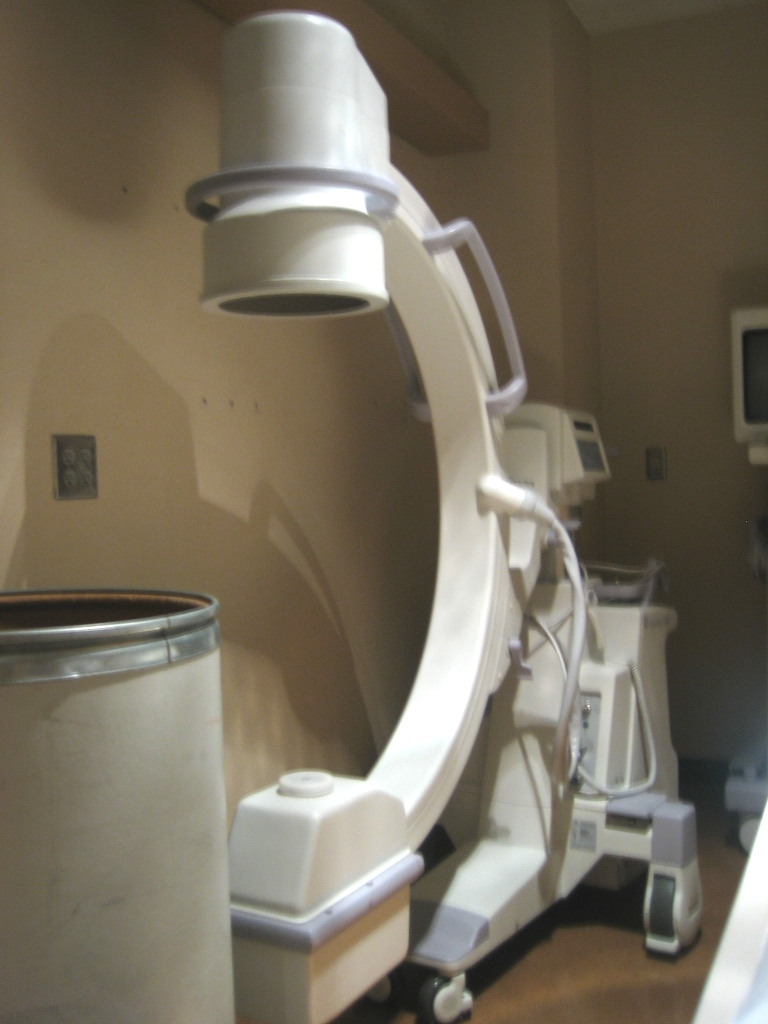
Когда надо делать рентген локтевого сустава?
Эта часть скелета являет собой достаточно сложную структуру, включающую лучелоктевой сустав, плечелоктевой и другие. Когда следует обращаться за помощью рентгенолога:
- при любых деформациях или дистрофических изменениях (человек чувствует дискомфорт, сопровождаемый болями);
- при возникновении отеков и покраснений в районе травмированного локтя (может повыситься температура тела);
- при явных и видимых сбоях подвижных сочленений; при появлении косорукости.
Не стоит забывать, что любые серьезные физические нагрузки могут спровоцировать серьезную патологию в зоне локтевого сустава.
Противопоказания для проведения рентгенографии
В основном все существующие противопоказания связаны с тем, что человеческий организм подвергается серьезному излучению. Но современные технологии давно шагнули вперед, и сейчас имеются усовершенствованные модели аппаратов, которые выдают меньшую дозу радиации, чем их предшественники.
Однако для детей все равно остается риск. Например, радиационные лучи могут затормозить рост ребенка. Поэтому противопоказанием будет являться возраст: рентгенография может проводиться, если человек достиг четырнадцати лет. Конечно, от процедуры освобождаются беременные женщины. Ведь радиационное излучение может повредить развитию еще не родившегося малыша.
Но бывают исключения, когда у маленьких детей или беременных неожиданно выявляют тяжелые патологии локтевых суставов, при которых необходимо провести рентгенографию. В этих ситуациях врачи стараются выбрать самый качественный аппарат и во время обследования прикладывают все усилия, чтобы защитить от радиационных лучей данные категории пациентов.
Варианты рентген-диагностики
Всего существует два вида рентген-исследований: цифровой и аналоговый. Первый позволяет не только распечатывать снимок несколько раз, но и выводить картинку на экран. Он считается наименее опасным, поэтому применяется чаще аналогового. Второй же - это привычный аппарат с пленкой и радиационным облучением.
И в том, и в другом случае врач сначала устанавливает в аппарат пленку, либо специальную матрицу на уровне локтевого сустава. После включения рентгена, врач выходит из комнаты. Для изучения патологий локтевого сустава обычно делают два или три снимка под разными углами. Это необходимо для более точной постановки диагноза. Иногда делают дополнительные снимки здорового сустава, которые используются в исследовании для сравнения с поврежденным.
Расшифровку результата делает врач-рентгенолог прямо на месте и направляет пациента врачу, у которого тот наблюдается. Также доктор может отдать снимки на руки больному сразу. В любом случае полученные результаты нужно рассматривать с лечащим врачом.
На сколько часто можно подвергать организм подобному облучению?
Влияние радиации во время проведения рентген-диагностики зависит от интенсивности облучения и времени, которое было потрачено на процедуру. Конечно, влияние на организм оказывается. Облучение измеряется в дозах. У каждого врача в кармане имеется специальный прибор, с помощью которого он следит за тем, сколько доз было получено за день от рентгеновских исследований.
Для сравнения рентген-диагностика толстой кишки равняется 6 м3т. Отсюда можно сделать вывод, что снимки отдельных частей тела, представляющих собой небольшой участок для диагностики, можно выполнять без особого риска для здоровья несколько раз в год, чего не скажешь о комплексных исследованиях. Начиная с подросткового возраста, всем известно, что флюорографию рекомендовано делать не чаще раза в год, если обратного не требует назначенное лечение.

При рентгене суставов человек получает только тридцать процентов от возможного годового облучения. Это не так много. В свою очередь, облучение локтевого сустава с помощью цифровой рентгенографии равняется трем процентам от годовой дозы. Для снимка костных структур всегда используется большая доза, чем для полых внутренних органов.
Безусловно, любой способ облучения несет в себе вред, но отказ от данного обследования может привести к тяжелым последствиям, при которых болезнь может перейти в более серьезные формы и стадии.
Читайте также:





