Пластина ладонная для дистального отдела лучевой кости
Аннотация научной статьи по клинической медицине, автор научной работы — Скороглядов Александр Васильевич, Коробушкин Глеб Владимирович, Алькатф Хамид Мохамед
Рассмотрены вопросы остеосинтеза переломов дистального метаэпифиза лучевой кости ладонной пластиной DVR с угловой стабильностью. Прооперированы 17 пациентов с переломами дистального метаэпифиза лучевой кости . Ранних послеоперационных осложнений не наблюдалось. Выявлен один случай раздражения дорсальных сухожилий и 2 случая преходящего регионального болевого синдрома.
Похожие темы научных работ по клинической медицине , автор научной работы — Скороглядов Александр Васильевич, Коробушкин Глеб Владимирович, Алькатф Хамид Мохамед
The treatment of fractures of distal radius by palmar plate with angular stability
Questions of osteosynthesis of fractures of distal radius by palmar DVR plate with angular stability are considered. 17 patients with fractures of the distal radius have been operated. Early postoperative complications were not observed. There were revealed 1 case of dorsal tendon irritation and 2 cases of transient regional pain syndrome.
Лечение переломов дистального
метаэпифиза лучевой кости ладонной
пластиной с угловой стабильностью
А.В.Скороглядов1, Г.В.Коробушкин2, Х.М.Алькатф1
1Российский государственный медицинский университет, кафедра травматологии, ортопедии и ВПХ, Москва (зав. кафедрой - проф. А.В.Скороглядов);
2Городская клиническая больница №1 им. Н.И.Пирогова, Москва (главный врач - проф. А.П.Николаев)
■ Рассмотрены вопросы остеосинтеза переломов дистального метаэпифиза лучевой кости ладонной пластиной DVR с угловой стабильностью. Прооперированы 17 пациентов с переломами дистального метаэпифиза лучевой кости. Ранних послеоперационных осложнений не наблюдалось. Выявлен один случай раздражения дорсальных сухожилий и 2 случая преходящего регионального болевого синдрома.
Ключевые слова: дистальный метаэпифиз лучевой кости, остеосинтез пластиной, ладонная фиксация
The treatment of fractures of distal radius by palmar plate with angular stability
A.V.Skoroglyadov1, G.V.Korobushkin2, H.M.Alqatf1
1 Russian State Medical University, Department of Traumatology, Orthopaedics and Military Field Surgery, Moscow (Head of the Department - Prof. A.V. Skoroglyadov); 2Municipal Clinical Hospital N1 named after N.I.Pirogov, Moscow (Chief Doctor - Prof. A.P.Nikolaev)
I Questions of osteosynthesis of fractures of distal radius by palmar DVR plate with angular stability are considered. 17 patients
with fractures of the distal radius have been operated. Early postoperative complications were not observed. There were revealed 1 case of dorsal tendon irritation and 2 cases of transient regional pain syndrome. Key word: distal radius, plate fixation, palmar fixation
По литературным данным, переломы дистального метаэпифиза лучевой кости (ДМЭЛК) составляют объемно около 1/6 переломов у пациентов, поступающих в отделение экстренной помощи [1]. По данным отечественных авторов, переломы дистального метаэпифиза лучевой кости составляют около 33% переломов длинных трубчатых костей и 60% от переломов костей предплечья [2].
Переломы ДМЭЛК имеют сезонную предрасположенность, часто возникают в зимнее время как вариант гололедной травмы и у женщин в постменопаузальном периоде чаще всего в результате падения на экстензированную кисть и достаточно легко поддаются лечению методом закрытой ручной репозиции и гипсовой иммобилизации. Однако в 30-60% случаев в гипсовой повязке возникает
Коробушкин Глеб Владимирович, кандидат медицинских наук, заведующий 26 травматологическим отделением Городской клинической больницы №1 им. Н.И.Пирогова
Статья поступила 03.07.2009 г., принята к печати 21.10.2009 г.
вторичное смещение [3] как раннее осложнение консервативного лечения, несмотря на удовлетворительное положение отломков в гипсовой повязке после первичной репозиции, так как значительная часть этих переломов (от 25,2% до 50%) являются нестабильными [4].
В последнее время для лечения нестабильных переломов все шире используются оперативные методы лечения, среди них можно выделить три основные:
1. Чрескожная фиксация спицами (ЧКФС) с последующей гипсовой иммобилизацией.
2. Наружная фиксация (НФ) (закрытая репозиция и остео-синтез с помощью аппаратов внешней фиксации различной модификации).
3. Внутренняя фиксация (ВФ) (открытая репозиция и остеосинтез погружным фиксатором).
Учитывая, что большинство осложнений после лечения переломов дистального метаэпифиза лучевой кости связано с длительной иммобилизацией лучезапястного сустава, необходим малоинвазивный метод, при котором достаточная фиксация отломков, даже у пациентов с остеопорозом, предотвратит вероятность вторичного смещения и позволит
Лечение переломов дистального метаэпифиза лучевой кости ладонной пластиной с угловой стабильностью
пациентам начинать движения в оперированном суставе в ближайшие дни после операции.
Для лечения нестабильных внутрисуставных переломов в последнее время стало популярным применение внутренней фиксации пластинами с угловой стабильностью.
В нашей статье описан опыт применения такого метода лечения.
Пациенты и методы
За период 2007-2008 гг. нами проведена открытая репозиция и внутренняя фиксация ладонной пластиной DVR с угловой стабильностью (Hand Innovations-Depuy) 17 пациентам (11 женщин и 6 мужчин) с переломами дистального метаэпифиза лучевой кости чаще со смещением кзади. Средний возраст больных составил 52 года.
Переломы были классифицированы по АО классификации: 5 - В2, 7- В3, 2 - С1, 2 - С2 и 1 - С3. Операции выполнены ладонным доступом лучевого сгибателя кисти, описанным Orbay и Fernandez [5]. Ладонная поверхность является лучшим выбором для наложения имплантов по следующим причинам: простота выполнения; нахождение пластины между костью и квадратным пронатором делает сухожилия сгибателей интактными, что предотвращает возникновение конфликта с имплантом; кровеносные сосуды меньше повреждаются; ладонный кортикал разрушается в меньшей степени, чем тыльный (рис. 1). И, наконец, ладонный послеоперационный рубец более косметичен [6].
При смещении кзади и несвежих переломах выполнялся расширенный ладонный доступ с рассечением лучевой перегородки и с последующей мобилизацией проксимального отдела лучевой кости для обнажения дорсальной поверхности лучевой кости (рис. 2). После фиксации производилось сшивание квадратного пронатора над пластиной для сохранения ротационных движений в дистальном лучелоктевом сочленении и предотвращения конфликта пластины с сухожилиями сгибателей. После операции производилась фик-
Рис. 1. 1. Разгибательные сухожилия; 2. егибательные сухожилия.
сация в ортезной повязке на 3-6 дн, активное движение пальцев осуществлялось с первого дня после операции. Через 3-6 дн проводилась мобилизация активных движений в лучезапястном суставе (рис. 3 и 4: рентгенограммы больного до и после остеосинтеза ладонной пластиной DVR с угловой стабильностью).
Рис. 2. Расширенный ладонный доступ лучевого сгибателя кисти.
Рис. 3. Переднезадняя и боковая рентгенограммы больного З. 50 лет с внутрисуставным оскольчатым переломом С 1 до операции.
Рис. 4. Переднезадняя и боковая рентгенограммы больного после остеосинтеза ладонной пластиной DVR с угловой стабильностью.
А.В.Скороглядов и др. / Вестник РГМУ, 2009, №6, с. 32-34
Результаты исследования и их обсуждение
Мы оценили функциональные и рентгенологические результаты у пациентов через 8 нед и 6 мес от момента операции. Средний диапазон движений через 6 мес был 60 град разгибания, 58 град сгибания, 82 град пронации и 79 град супинации. Сила сжатия составила 77% по сравнению с кон-тралатералью. Отмечались единичные случаи осложнений. В одном случае был конфликт дорсальных сухожилий с длинным винтом, фиксировавшим пластину (корригировано за счет удаления импланта), и 2 случая преходящего регионального болевого синдрома.
Целью хирургического лечения переломов дистального метаэпифиза лучевой кости является восстановление и сохранение анатомической репозиции, что невозможно при закрытом методе лечения.
Различные пластины, хирургические методы и использование костной пластики или костных заменителей небесспорны и активно дискутируются [7].
Были сообщения о раздражении разгибательных сухожилий при выполнении дорсального доступа с дорсальной фиксацией [8].
Чтобы избежать этих раздражений, были предложены специальные низкопрофильные и П-образные пластины. Чтобы адаптироваться к анатомии дорсальной поверхности лучевой кости, П-образную пластину фиксировали близко к бугорку Листера. Однако в нескольких сообщениях отмечались разрывы разгибателей в случаях фиксации дорсальной П-образной пластиной [9]. Несмотря на то, что разработаны новые имплан-ты, случаи разрывов разгибательных сухожилий и тендинитов в результате прямого контакта с пластинами на дорсальном отделе лучевой кости встречаются часто [10]. Ладонный доступ для остеосинтеза дистального метаэпифиза пластиной мало-инвазивен. Моделированная пластина обеспечивает хорошее сопоставление отломков, особенно с^е punch фрагмента (вдавленный перелом полулунной ямки ДМЭЛК). Кроме того, рубец на ладонной поверхности не виден и более эластичен.
Преимущество ладонных пластин с угловой стабильностью заключается в том, что они обеспечивают фиксацию переломов без метафизарной части за счет субхондральной фиксации дистального метаэпифиза лучевой кости. При этом нет необходимости в костной пластике [11], что является дополнительным преимуществом этих пластин. Проксимальнее пластина непосредственно фиксируется к диафизу лучевой кости. Таким образом, пластина с угловой стабильностью передает силу от дистальных фиксирующих винтов на диа-физ лучевой кости с учетом нормального ладонного наклона. Тем самым достигается наибольшая степень восстановления анатомии дистального метаэпифиза лучевой кости. Ладонная пластина с угловой стабильностью и блокируемыми винтами широко применяется при значительно раздробленных внутрисуставных переломах и при остеопорозе [12].
Проблемы с сухожилиями при остеосинтезе ладонной пластиной с угловой стабильностью возникают редко и лишь при неправильном наложении пластины и вследствие вы-стояния винтов из дорсальной поверхности лучевой кости. Подобный случай был в одном наблюдении в результате попытки фиксировать дорсальный отломок резьбовым винтом.
Остеосинтез DVR-пластиной с угловой стабильностью через расширенный ладонный доступ и лучевой сгибатель кисти позволяет выполнять лечение сложных внутрисуставных переломов дистального метаэпифиза лучевой кости вне зависимости от характера смещения. Принцип субхондраль-ной фиксации позволяет обеспечить надежную фиксацию даже при остеопорозе, создает стабильную внутреннюю фиксацию и раннюю мобилизацию, избегая конфликта с разгибательными сухожилиями, а также достаточно высокую степень функциональности.
1. Jupiter J.B. Current concepts review. Fractures of the distal end of the radius // J. Bone Joint Surg. [Am]. - 1991. - V.73-A. - P.461-469.
2. Кавалерский Г.М., Гаркави А.В., Волыков П.Г. Оперативное лечение внутрисуставных переломов дистального метаэпифиза лучевой кости с применением пластин с угловой стабильностью - LCP // Медицинская помощь. - 2005. -№6. - С.23-27.
3. Ашкенази А.И. Переломы лучевой кости в типичном месте // Хирургия кистевого сустава. - М. - 1990. - С.124-138.
4. Doleial S.A. Problemy ziamaс nasady dalszej kooeci promieniowej // Pol. Prz. Cir. - 1998. - V.70 (7). - P.745-753.
5. Orbay J.L., Fernandez D.L. Volar Wxation for dorsally displaced fractures of the distal radius: a preliminary report // J. Hand Surg. [Am] - 2002. - V.27(2). -P.205-215.
6. Fernandez D.L. Should anatomic reduction be pursued in distal radial fracture? // J. Hand Surg. Br. - 2000. - V.25. - P.523-527.
7. Zimmermann R. et al. Injectable calcium phosphate bone cement Norian SRS for the treatment of intra-articular compression fractures of the distal radius in osteoporotic women // Arch. Orthop. Trauma Surg. - 2003. - V.123. - P.22-27.
8. Hirasawa Y., Katsumi Y., Akiyoshi T., Tamai K., Tokioka T. Clinical and micro angiographic studies on rupture of the E.P.L. tendon after distal radius fractures // J. Hand Surg. Br. - 1990. - V.15. - P.51-57.
9. Kambouroglou G.K., Axelrod T.S. Complications of the AO/ASIF titanium distal radius plate system (plate) in internal fixation of the distal radius: a brief report // J. Hand Surg. [Am]- 1998. - V.23 A. - P.737-741.
10. Hove L.M., Helland P., Molster A.O. Dynamic traction for unstable fractures of the distal radius // J. Hand Surg. Br. - 1999. - V.24. - P.210-214.
11. Smith D.W., Wright T.W. Outcome study of unstable distal radius fractures: ORIF with a volar fixed angled tine plate vs. external fixation. - In: Meeting Abstracts: American Society for Surgery of the Hand 56th Annual Meeting. Rosemont, IL: American Society for Surgery of the Hand, 2001. - P.15.
12. Orbay J.L., Fernandez D.L.: Volar fixedangle plate fixation for unstable distal-radius fractures in the elderly patient // J. Hand Surg. [Am]. - 2004. - V.29. -P.96-102.
Информация об авторах:
Скороглядов Александр Васильевич, доктор медицинских наук, профессор,
заведующий кафедрой травматологии, ортопедии и ВПХ Российского
государственного медицинского университета
Адрес: 117997, Москва, ул. Островитянова, 1
а) Показания для операции остеосинтеза пластиной при дистальном переломе лучевой кости:
- Плановые: переломы при сгибании, переломы тыльного или ладонного суставного края.
- Противопоказания: открытые переломы с повреждением мягких тканей.
- Альтернативные процедуры: внешняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: исключите повреждение сосудов и нервов (особенно срединного нерва!).
в) Специфические риски, информированное согласие пациента:
- Инфекция
- Повреждение сосудов и нервов
- Возможен забор и использование губчатой кости
- Нарушение репозиции (менее 10% случаев)
- Сниженная амплитуда движений
- Удаление фиксатора
г) Обезболивание. Блокада плечевого сплетения, общее обезболивание.
д) Положение пациента. Лежа на спине, подлокотник, турникет, электронно-оптический усилитель изображения.
е) Оперативный доступ. Ладонный разрез, в локтевую сторону от сухожилия лучевого сгибателя запястья.
ж) Этапы операции:
- Место перелома
- Разрез кожи
- Доступ
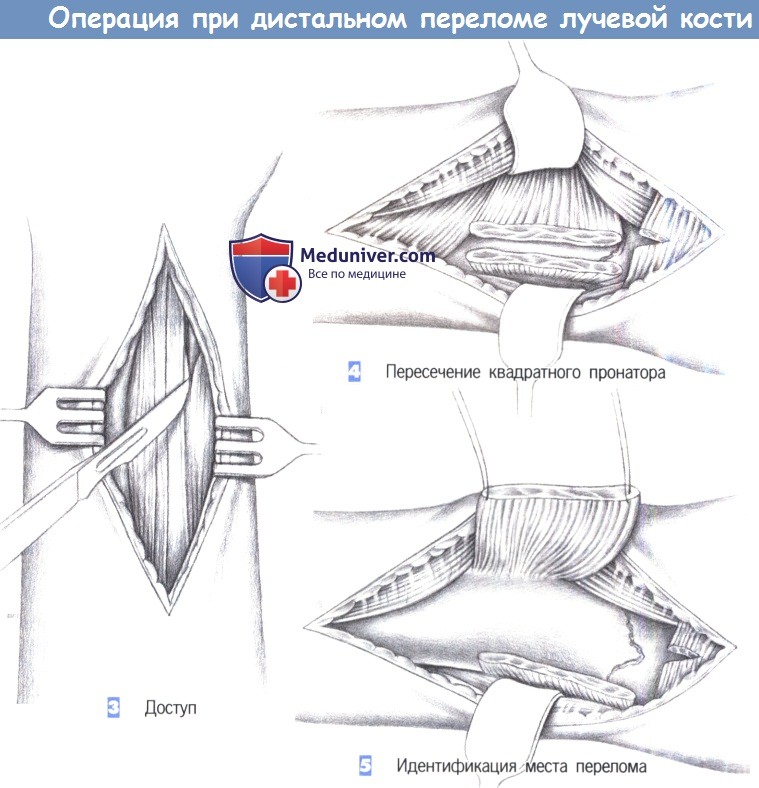
- Пересечение квадратного пронатора
- Идентификация места перелома
- Контурирование Т-образной пластины
- Восстановление мышцы
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Предупреждение: избегайте интенсивных и повторных репозиционных действий: рефлекторная симпатическая дистрофия (синдром Зудека).
- Отведите лучевую артерию и сопровождающие ее вены радиально, оставляя срединный нерв и сухожилия сгибателя на локтевой стороне.
- Полностью отделите квадратный пронатор от места его прикрепления на лучевой кости.
- Если срединный нерв сдавлен, возможно пересечение поперечной запястной связки.
и) Меры при специфических осложнениях. Заполните дефекты в области раздробления метафиза губчатой костью.
к) Послеоперационный уход после операции при дистальном переломе лучевой кости:
- Медицинский уход: удалите активный дренаж на 2-й день; удалите пластину через 6-9 месяцев.
- Физиотерапия: ранние упражнения на амплитуду движений, если фиксация перелома устойчива.
- Период нетрудоспособности: 2-8 недель, в зависимости от рода деятельности и стороны повреждения.
л) Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости:
1. Место перелома
2. Разрез кожи
3. Доступ
4. Пересечение квадратного пронатора
5. Идентификация места перелома
6. Контурирование Т-образной пластины
7. Восстановление мышцы
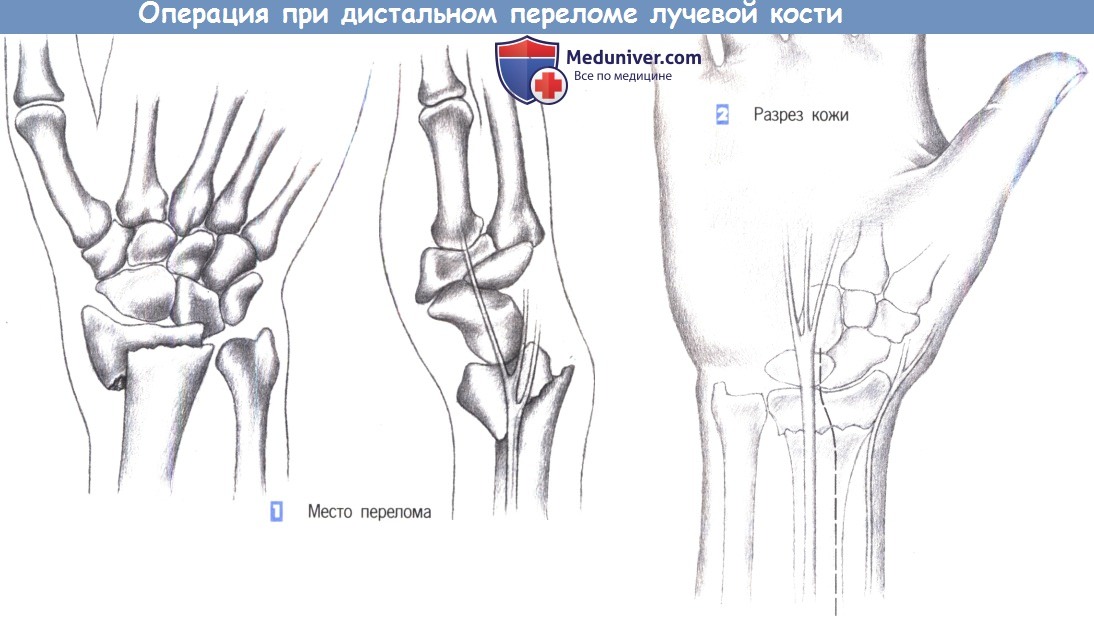
1. Место перелома. Показаниями к операции являются нестабильные переломы лучевой кости, возникающие обычно при избыточным сгибании. Близкое расположение поверхностной ветви лучевого нерва нередко приводит к нарушению чувствительности. Ладонный краевой перелом не поддается консервативному лечению. Эта ситуация - основное показание для фиксации перелома лучевой кости пластиной.
2. Разрез кожи. Разрез кожи для ладонного доступа должен быть ориентирован на ход срединного нерва, который находится в непосредственной близости от длинной ладонной мышцы, являющейся лучшей структурой для ориентации. Нерв проходит между длинной ладонной мышцей и лучевым сгибателем запястья. Разрез кожи немного отклоняется в лучевую сторону от пальпируемого сухожилия длинной ладонной мышцы и продолжается через более глубокие слои. Здесь необходимо избежать повреждения поверхностной ветви лучевого нерва.
3. Доступ. Как только обнажается межмышечный промежуток, рекомендуется разработать слой между легко пальпируемым сухожилием лучевого сгибателя запястья с одной стороны и сухожилием длинной ладонной мышцы вместе со срединным нервом -другой. В зависимости от протяженности перелома разработка слоя может быть расширена до сухожильного растяжения сгибателя, чтобы полностью обнажить шиловидный отросток лучевой кости.
4. Пересечение квадратного пронатора. После обнаружения квадратный пронатор пересекается по лучевой кости. Срединный нерв и сгибатели пальцев отводятся тупым крючком в локтевую сторону, в то время как лучевая артерия и лучевой сгибатель запястья отводятся в лучевом направлении.
5. Идентификация места перелома. После полного отведения мышцы квадратного пронатора в глубине обнаруживается место перелома. С этой целью сухожильное растяжение сгибателя отделяется настолько дистально, насколько это возможно.
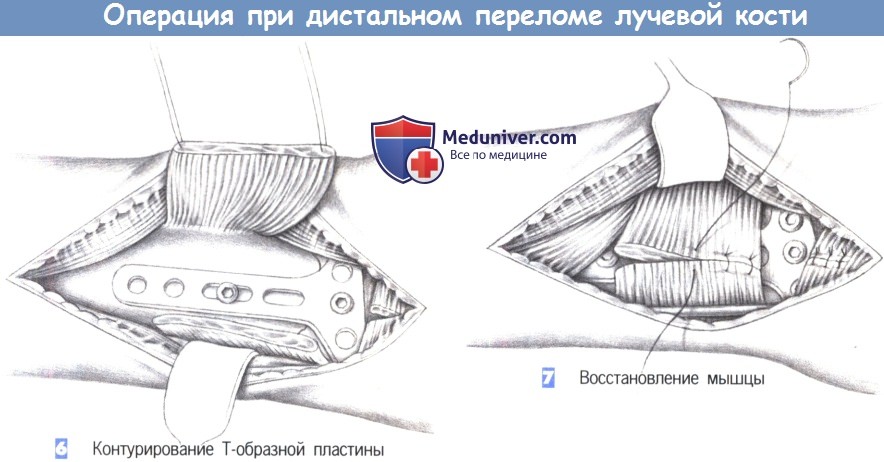
6. Контурирование Т-образной пластины. После обнажения перелома подгоняется Т-образная пластина небольшого размера. Пластина накладывается и устанавливается таким образом, чтобы удержать все фрагменты. После фиксации к шиловидному отростку лучевой кости положение пластины можно подправить с помощью овального отверстия и фиксировать ее в правильном положении остальными винтами.
7. Восстановление мышцы. После рентгенологического подтверждения положения пластины в двух плоскостях, квадратный пронатор восстанавливается отдельными швами (3-0 PGA). Затем устанавливается активный дренаж, и сухожилия возвращаются в их первоначальное положение. Это сопровождается восстановлением сухожильного растяжения сгибателя отдельными швами. Операция заканчивается подкожными и кожными швами, и наложением дорсальной шиной ниже локтя.
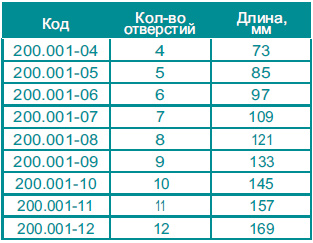
Пластина малая Т-образная с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 3 мм, ширина - 10 мм
Расстояние между центрами отверстий - 12 мм
Пластина Т-образная для шейки плеча с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 3 мм, ширина - 13 мм
Пластина Т-образная для плечевой кости с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав

Пластина дистальная задне-наружная для плечевой кости с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 3,0 мм, ширина - 11 мм
Расстояние между отверстиями - 13 мм
Пластина крючковидная с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 3.5 мм, ширина - 9.5 мм
Высота крючка - 15 мм или 18 мм
Пластина реконструкционная с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 2.5 мм, ширина - 10 мм
Пластина малая прямая с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 3.5 мм, ширина - 10 мм

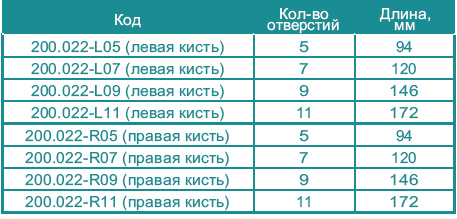
Пластина для плеча и предплечья облегченная с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 4 мм, ширина - 11 мм

Пластина узкая прямая комбинированная с угловой стабильностью (под винты R=3.5/5.0 мм)
Материал - титановый сплав
Толщина - 4.5 мм, ширина - 14 мм

Пластина для метаэпифаза лучевой кости Т-образная косая с угловой стабильностью (под винты R=3.5/5.0 мм)
Материал - титановый сплав
Толщина - 4.5 мм, ширина - 14 мм
Ширина диаизарной части - 7.0 мм

Пластина L-образная с угловой стабильностью (под винты R=5.0 мм)
Материал - титановый сплав
Толщина - 3 мм, ширина - 16 мм

Пластина "Лист клевера" с угловой стабильностью (под винты R=3.5/5.0 мм)
Материал - титановый сплав
Толщина - 4.5 мм, ширина - 14 мм

Пластина узкая прямая с угловой стабильностью (под винты R=5.0 мм)
Материал - титановый сплав
Толщина - 4.5 мм, ширина - 13 мм

Пластина опорная для латерального мыщелка с угловой стабильностью (под винты R=5.0 мм)
Материал - титановый сплав
Толщина - 4.5 мм, ширина - 16 мм

Пластина медиальная мыщелковая с угловой стабильностью (под винты R=5.0/3.5 мм)
Материал - титановый сплав
Толщина - 4.5 мм, ширина - 14 мм

Пластина ладонная для дистального отдела лучевой кости с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 2.0 мм, ширина - 10 мм

Пластина опорная мыщелковая с угловой стабильностью (под винты R=5.0 мм)
Материал - титановый сплав
Толщина - 6.0 мм, ширина - 16 мм

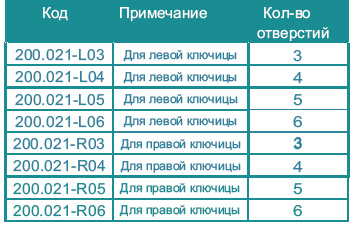
Пластина для локтевого отростка с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 3.0 мм, ширина - 14 мм

Пластина медиальная для голени с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 4.5 мм, ширина - 14 мм

Пластина S-образная для ключицы с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 3.0 мм, ширина - 10 мм

Пластина L-образная предизогнутая с угловой стабильностью (под винты R=5.0 мм)
Материал - титановый сплав
Толщина - 3 мм, ширина - 16 мм

Пластина широкая прямая с угловой стабильностью (под винты R=5 мм)
Материал - титановый сплав
Толщина - 6 мм, ширина - 18 мм

Пластина узкая изогнутая с угловой стабильностью (под винты R=3.5 и 5.0 мм)
Материал - титановый сплав

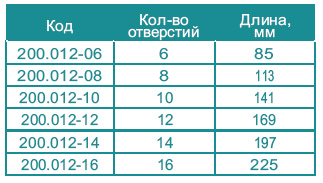
Пластина 1/2 трубчатая с угловой стабильностью (под винты R=5 мм)
Материал - титановый сплав
Толщина - 3.0 мм, ширина - 12 мм
Показания - для остеосинтеза
проксимального отдела логтевой, лучевой
и малоберцовой кости

Пластина 1/3 трубчатая с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 2.0 мм, ширина - 11 мм
Показания - для остеосинтеза малоберцовой
кости, лодыжки и внешнего мыщелка плеча

Пластина 1/4 трубчатая с угловой стабильностью (под винты R=2 мм)
Материал - титановый сплав
Толщина - 2.0 мм, ширина - 8 мм

Пластина реконструкционная Пилон с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 2.5 мм, ширина - 10 мм

Пластина пяточная с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 2.0 мм

Пластина реконструционная пяточная с угловой стабильностью (под винты R=3.5 мм)
Материал - титановый сплав
Толщина - 2.0 мм

Винты спонгиозные с конической резьбой R=3.5 мм
Материал - титановый сплав
Примечание - резьба головки коническая

Винты спонгиозные с конической резьбой R=5 мм
Материал - титановый сплав
Примечание - резьба головки коническая

Винты кортикальные с конической резьбой R=3.5 мм
Материал - титановый сплав
Примечание - резьба головки коническая

Винты кортикальные с конической резьбой R=5 мм
Материал - титановый сплав
Примечание - резьба головки коническая

Винты кортикальные с конической резьбой R=2 мм
Материал - титановый сплав
Примечание - резьба головки коническая

Направитель для сверел при установке винтов с конической резьбой
Главная угроза перелома дистального луча (дистального метаэпифиза лучевой кости) – полная потеря функции кисти. Перелом дистального луча считается одной из наиболее распространённых видов травмы, на его долю приходится 15% всех обращений по поводу переломов.
Лечение перелома дистального луча может быть хирургическим или консервативным. Выбор метода лечения зависит от характера перелома, степени смещения отломков кости, повреждения мягких тканей, а также возраста пациента. Для детей 6–10 лет характерны низкоэнергетические, внесуставные переломы. У взрослых и детей старшего возраста перелом чаще всего возникает при занятиях спортом (горные лыжи, сноуборд, коньки, велосипед). Пожилые люди страдают от низкоэнергетических переломов на фоне остеопороза.
- Наши специалисты
Перелом дистального луча – экстренная ситуация. Врачи Отделения экстренной помощи проведут осмотр повреждения, выполнят все необходимые процедуры по устранению болевого синдрома и диагностические исследования. Отделение экстренной помощи Ильинской больницы работает круглосуточно. Лечение переломов дистального луча проводится опытными ортопедами-травматологами. Специалисты Ильинской больницы с успехом выполняют операции остеосинтеза с применением нового поколения фиксирующих пластин, и владеют полным спектром консервативных методик.
- Диагностика
Для определения сложности перелома и выбора метода лечения традиционной рентгенографии недостаточно. Пациенты с дистальным переломом лучевой кости, особенно молодого возраста, нуждаются в проведении компьютерной томографии с 3D моделированием. Ильинская больница оснащена двумя современными мультиспиральными компьютерными томографами, один из которых установлен в Отделении экстренной помощи и работает круглосуточно. Эксперты отделения Лучевой диагностики обладают самыми актуальными, постоянно обновляемыми знаниями, тесно сотрудничают с ортопедами-травматологами и предоставляют им точную интерпретацию изображений.
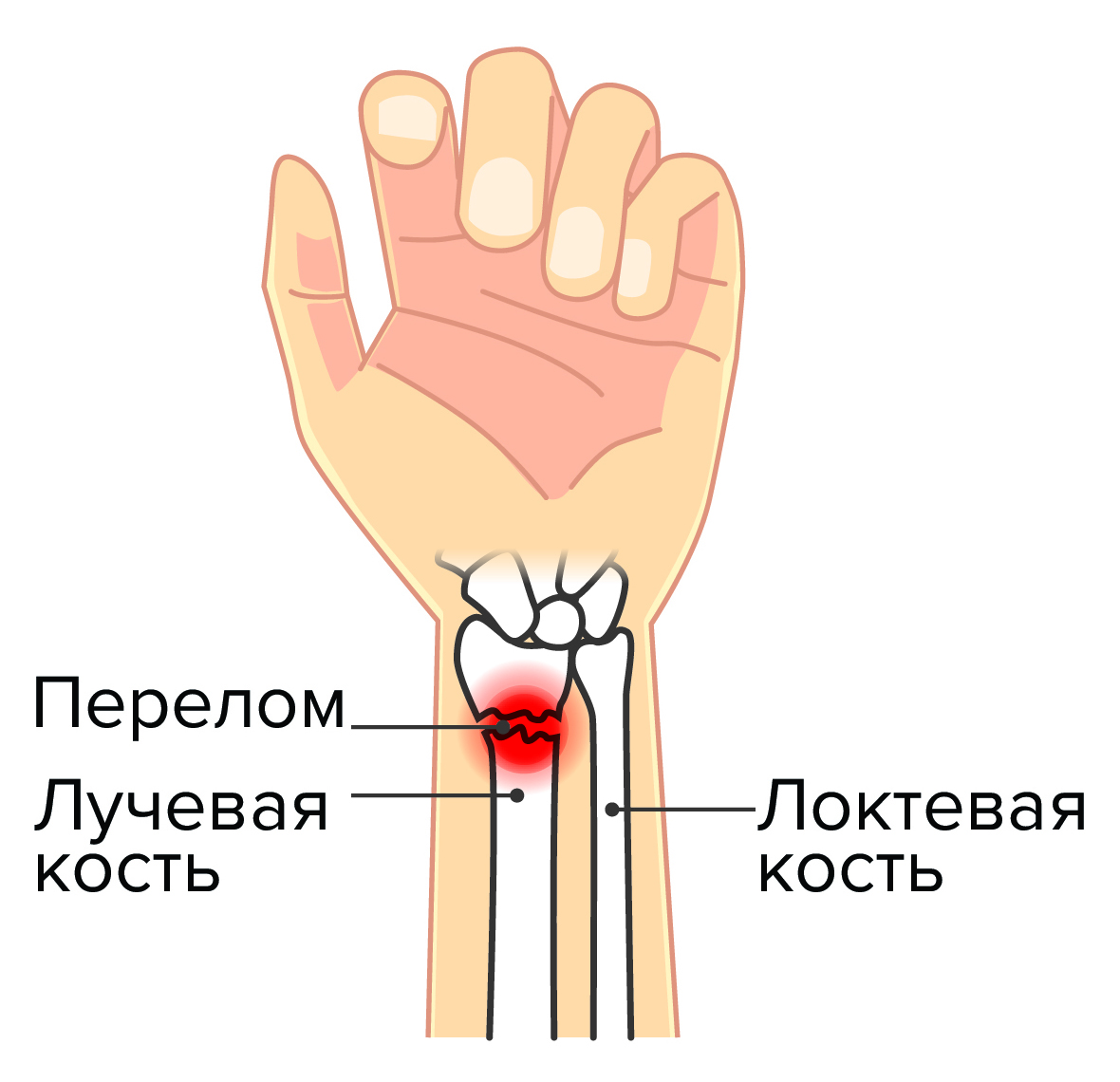
Перелом дистального отдела лучевой кости
Источник изображения: solar22 / shutterstock.com
- Хирургическое лечение
Чаще всего для хирургического лечения перелома дистального луча специалисты Ильинской больницы выполняют операцию остеосинтеза с использованием фиксирующей пластины. Через разрез со стороны ладони хирурги придают отломкам кости правильное положение. В разрез проводится металлическая волярная (ладонная) изогнутая пластина, оснащенная фиксирующими винтами, которая укладывается на ладонную поверхность лучевой кости и фиксирует отломки. Такая технология дает отличные функциональные результаты и упрощает реабилитацию. Операция длится примерно полтора часа. В зависимости от сложности случая может быть применена проводниковая анестезия или эндотрахиальный наркоз. После операции пациент остается под наблюдением в стационаре еще сутки. За это время проводятся процедуры по контролю болевых ощущений, пациент знакомится с врачом-реабилитологом, а также обсуждает необходимые вопросы с врачом общей практики, который будет курировать его на время восстановления. В случае необходимости и по желанию пациента пребывание в стационаре может быть продлено на нужный срок. Через год после проведения операции с пациентом обсуждается необходимость удаления пластины. Как правило, большинству пациентов такая операция не требуется – пластина не доставляет никаких неудобств и не влияет на нормальную функцию руки.
- Консервативное лечение
Консервативный метод предлагается пожилым пациентам с низкоэнергетическими переломами и низкими функциональными запросами, которые ведут малоактивный образ жизни и не выполняют работу по дому. Доказано, что через год у пожилых пациентов вне зависимости от метода лечения (хирургического или консервативного) результат не будет отличаться – четкого восстановления анатомии не произойдёт ни в одном случае. Поэтому консервативный метод лечения для пожилых людей является предпочтительным.
- Подозрение на остеопороз
Если у взрослого человека в возрасте около 40 лет произошел перелом дистального луча при низкоэнергетическом воздействии – это повод пройти обследование на остеопороз и начать его лечение. Согласно данным, полученным в США, между случаем низкоэнергетического перелома дистального луча и переломом шейки бедра, который нередко может привести к смерти, проходит менее 10 лет. Перелом дистального луча – это повод серьезно заняться своим здоровьем.
- Помощь пожилым пациентам
Врачи Ильинской больницы в обязательном порядке находят контакт с пожилым пациентом или его родственниками, выясняя мельчайшие подробности поведения и ритма жизни, учитывают его требования и запросы и составляют план лечения. Обсуждению с родственниками подлежит комфорт в течении первого года после перелома, возможность и необходимость более активной реабилитации. Если у пожилого человека перелом дистального луча без смещения, то ему рекомендуется консервативное лечение. Однако при высоких функциональных запросах (активный образ жизни, занятия спортом или если пожилой человек одинок и ему неоткуда ждать помощи в быту) для скорейшего восстановления функции требуется хирургическое лечение. Операция также необходима, если у пожилого человека есть проблемы с суставами нижних конечностей и пациент активно использует руку для ношения трости или использования ходунков.
- Реабилитация
Для полного восстановления функций верхней конечности после перелома дистального луча пациенту необходимо пройти курс лечебной физкультуры под контролем опытных реабилитологов Ильинской больницы. После хирургического лечения функции восстанавливаются быстро, работа пальцами и самим суставом начинается уже со следующего дня после операции. Консервативный способ лечения требует курса лечебной физкультуры, который проходит в специально оборудованном гимнастическом зале Ильинской больницы. Реабилитацию можно проходить как находясь в условиях стационара, так и ежедневно приезжая на процедуры.
Читайте также:


