Неосложненные вывихи пальцев кисти






- Главная
- Запись на прием
- Новости
- Травматология
- PRP-терапия
- Медицинские бланки
- Рецепты
- Контакты
- Ссылки
Вывихи пальцев кисти
Вывихи пальцев кисти
Вывих 1 пальца в пясно-фаланговом суставе
Вывих I пальца в пястно-фаланговом сочленении чаще всего происходит в тыльную сторону (назад и вверх, значительно реже - вперед и кнаружи) и возникает в результате переразгибания. При этом на ладонной поверхности открываются боковые метакарпальные связки и капсула сустава. Обе сесамовидные косточки, остающиеся в связи с основной фалангой, также сдвигаются к тылу. Заложенное между ними сухожилие длинного сгибателя соскальзывает в локтевую сторону и может вместе с сесамовидной косточкой ущемляться между головкой пястной кости и основной фалангой. Вправление осложненного таким путем вывиха иногда представляет большие трудности.
Различают неполные и полные вывихи. При неполном вывихе в отличие от полного суставная поверхность основной фаланги остается в соприкосновении с головкой I пястной кости.
Симптомы и распознавание. Больные ощущают боли в пястно-фаланговом сочленении. При неполном вывихе основная фаланга стоит по отношению к метакарпальной кости под тупым углом, открытым в тыльную сторону, а ногтевая фаланга - по отношению к основной фаланге под таким же углом, открытым в ладонную сторону. Полный вывих характеризуется тем, что основная фаланга стоит по отношению к пястной кости под прямым углом. На ладонной поверхности при тыльных вывихах удается прощупать головку пястной кости. Палец укорочен.
При неполных вывихах при попытке пассивно согнуть палец в пястно-фаланговом сочленении отмечается симптом пружинистой подвижности. Боковая рентгенограмма дает полное представление о характере вывиха.
Для вывиха, осложненного ущемлением длинного сгибателя и сесамовидной косточки, характерно, что палец кажется укороченным и выпрямленным. Основание первой фаланги расположено с боковой стороны от головки пястной кости. На ладонной поверхности определяется выступ, соответствующий головке I пястной кости, а на тыльной - выступ, соответствующий основанию первой фаланги.
Лечение. Вправление производится под местным, внутрикостным или общим обезболиванием. Неполные и полные неосложненные вывихи вправляются легко. Вправление производится следующим образом. Хирург захватывает вывихнутый палец своей кистью и производит вытяжение и переразгибание пальца в пястно-фаланговом суставе. Одновременно I пальцем этой же кисти хирург производит давление в направлении ладонной стороны на основание первой фаланги, а I пальцем другой руки давит на головку I пястной кости в противоположную, т. е. тыльную, сторону. Как только суставная поверхность основной фаланги I пальца скользнет при этом по верхушке головки пястной кости, хирург сгибает вывихнутый палец в пястно-фаланговом суставе. В этом положении накладывают гипсовую повязку от локтя до II- V пястно-фалангового сустава и до середины ногтя I пальца. Через 3 нед гипсовую повязку снимают и назначают лечебную гимнастику и тепловые процедуры. Трудоспособность восстанавливается через 4- 6 нед после вправления-

Если после нескольких попыток вправление вывиха не увенчалось успехом, это означает, что головка I пястной кости прорвала спереди капсулу сустава, которая обвилась вокруг шейки ее, или что сухожилие сгибателя, а иногда и сесамовидные косточки ущемились и мешают вправлению. В таких случаях необходимо открытое вправление.
Оперативное лечение. Показано при невправленных вывихах. Разрез длиной 6 см делают по ладонной поверхности пястно-фалангового сочленения. После рассечения капсулы обнажают суставные поверхности головки пястной кости и фаланги. Ущемившееся между суставными поверхностями сухожилие освобождают и перемещают. Вывих после этого в свежих случаях вправляется легко. Рану послойно зашивают и накладывают гипсовую повязку. Дальнейшее лечение такое же, как было описано выше.
Вывих I пальца в ладонную сторону и кнаружи возникает при падении на согнутые пальцы или под влиянием травмы, действующей на тыльную поверхность пальца.
Симптомы и распознавание. Палец смещен в ладонную сторону. На тыльной поверхности под кожей виден выступ, прощупывается головка пястной кости.
Лечение. Вправление достигается следующим путем. Хирург, захватив одной рукой палец, производит его сгибание и вытяжение. После того как удается сдвинуть основную фалангу дистально, хирург разгибает палец, надавливая при этом пальцами другой руки на головку I пястной кости в ладонную сторону. Иммобилизация и дальнейшее лечение такие же, как и при тыльных вывихах.
Вывихи II, III, IV, V пальцев в пястно-фаланговом сочленении чаще бывают в тыльную сторону. Симптомы и методика вправления сходны с таковыми при вывихах I пальца.
Вывихи средних фаланг

Вывихи средних фаланг встречаются нередко. Чаще смещение происходит в тыльную и боковую стороны. Иногда одновременно возникает отрыв костной ткани. Симптомы зависят от характера смещения. Вправление достигается таким же путем, как при вывихах в пястно-фаланговых суставах. После устойчивого вправления вывиха гипсовую повязку на 3 нед накладывают только на палец, которому придают слегка согнутое в суставах положение. При неустойчивых вывихах, что обычно наблюдается при переломовывихах, после вправления необходимо для предупреждения рецидива наложить скелетное вытяжение или произвести трансартикулярную фиксацию тонкой спицей, а в некоторых случаях - открытое вправление с фиксацией оторвавшегося фрагмента.
Вывихи ногтевых фаланг
Чаще бывают вывихи ногтевой фаланги I пальца. Происходят они преимущественно в тыльную сторону; при этих вывихах возникают частичные и полные отрывы сухожилия разгибателя пальца от места прикрепления. Симптомы зависят от смещения ногтевой фаланги. Рентгенограмма уточняет диагноз и дает возможность своевременно выявить сопутствующий отрыв костной ткани. Вправление при тыльных вывихах достигается переразгибанием и вытяжением, а при ладонных- сгибанием и вытяжением. После вправления накладывают цир-кулярно, без натяжения, в несколько слоев полоски лейкопластыря. Повязку снимают через 15-20 дней. Очень важно своевременно диагностировать отрыв сухожилия. В этих случаях на палец накладывают специальную шину на более длительный срок (до 5-6 нед). Иногда показано оперативное лечение, которое заключается в подшивании оторванного сухожилия к месту прикрепления.
Отрыв сухожилия разгибателя пальца
Отрыв сухожилия разгибателя пальца от места прикрепления у основания ногтевой фаланги - наиболее частый вид подкожных разрывов сухожилий - происходит при резком сгибании пальца в то время, когда сухожилие активно сокращено. Такие отрывы наблюдаются при игре в баскетбол, у пианистов, у урологов (при трудном вылущивании пальцем предстательной железы). Отрыв сухожилия может сопровождаться отрывом треугольного отломка от основания фаланги.
Симптомы и распознавание. Ногтевая фаланга находится в положении сгибания, ее не удается активно разогнуть. Так как разгибатель прикрепляется к основанию средней фаланги, она находится в положении переразгибания и полностью не сгибается. Это придает пальцу характерную молоткообразную форму.

Лечение. Не следует откладывать начало лечения; нужно сблизить оторванное сухожилие с местом отрыва его от фаланги. В ранние сроки лечения результаты хорошие. После 2-4 нед исход лечения гипсовой иммобилизацией становится сомнительным, и чем больше времени прошло после повреждения, тем чаще бывают неудачи.
Как ее обычно держат при письме между I и II пальцами. В первом межфаланговом сочленении больной должен согнуть палец под углом 60° и в этом положении кончиком ногтевой фаланги сильно прижать ручку (лучше пользоваться ручкой из пластмассы). Таким образом ногтевой фаланге придается переразогнутое положение. Когда больной поймет, в каком положении должен быть зафиксирован поврежденный палец, на ладонную поверхность от основания до кончика пальца накладывают гипсовую лонгету, охватывающую палец на 3Д его поверхности. Больному дают зажать ручку между I и поврежденным пальцами, как было указано выше. Лонгету хорошо моделируют вокруг пальца; после того как она затвердеет, дополнительно загипсовывают палец несколькими круговыми ходами бинта. Гипсовую повязку-снимают через 6 нед. Приживление происходит быстрее и лучше в тех случаях, когда разгибательное сухожилие оторвалось от ногтевой фаланги с костной пластинкой. При соблюдении правил иммобилизации редко приходится оперировать и пришивать сухожилие к месту отрыва. Закрытая трансартикулярная фиксация в последние годы получает более частое применение, так как обычная гипсовая повязка или шина, применяемая при этом повреждении, не фиксирует надежно палец в приданном положении. В этом отношении трансартикулярная фиксация или закрытая внутренняя фиксация тонкой спицей лучше обеспечивает иммобилизацию. Для. этого помощник придает такое положение пальцу, при котором в проксимальном межфаланговом суставе палец согнут под углом 60°, а в дистальном находится в положении переразгибания. Затем тонкую спицу внедряют в мякоть кончика пальца и проводят через всю ногтевую фалангу и дистальный межфаланговый сустав. Спица выходит на ладонную поверхность средней фаланги. Далее конец спицы проводят через ладонную поверхность чрескостно на тыльную поверхность основной фаланги. Концы спицы откусывают таким образом, чтобы они погрузились под кожу. Затм накладывают на палец гипсовую повязку, которая фиксирует его в приданном положении. Через 6 нед повязку снимают, спицу перекусывают на ладонной поверхности между основной и средней, фалангами и оба отрезка ее вытягивают. Назначают лечебную гимнастику и физиотерапию.
Оперативное лечение, в свежих случаях показано редко. В застарелых случаях большинство больных предпочитают некоторые неудобства в связи с развившейся крючковатой ногтевой фалангой, чем операцию. Все же в тех случаях, когда деформация беспокоит больного как в профессиональном, так и в косметическом отношении, операция оправдана. Для этогэ на тыльной поверхности ногтевой и средней фаланг делают Г-образный разрез. Отломок, связанный с сухожилием разгибателя, а также ложе его на ногтевой фаланге освобождают от рубцовой ткани. Затем подтягивают отломок к ложу и прошивают его. Однако это не всегда легко, а в ряде случаев почти невозможно. Лучше применить съемный проволочный блокирующий шов по Беннелю. Для этого просверливают канал через ногтевую фалангу к ложу отломка. Через отломок проводят тонкую проволоку, а под петлеобразный изгиб ее - другую проволоку. Оба конца первой проволоки проводят через канал в ногтевой фаланге и выводят ее концы над кожей кончика пальца. Концы этой проволоки после прилегания отломка к своему ложу завязывают над пуговкой. Затем оба конца второй проволоки также выводят над кожей тыльной поверхности средней фаланги и завязывают ее над другой пуговкой. Рану зашивают. Палец фиксируют в гипсовой повязке в типичном для этого повреждения положении. Через 5 нед удаляют повязку, съемные проволочные швы и назначают лечебную гимнастику и физиотерапию.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Описание
Пальцы являются конечным отделом кисти, при этом все пальцы обозначаются при помощи использования римских цифр и имеют собственные названия – большой палец (I), указательный палец (II), средний палец (III), безымянный палец (IV), и конечно, мизинец (V). Также на пальце находится тыльная, ладонная, внутренняя и наружная сторона, при этом ногти располагаются непосредственно на тыльной поверхности.

Кости пальцев (исключение составляет только большой палец) состоят из трех фаланг – ближе к самой кисти расположена проксимальная, потом идет средняя, дальше дистальная либо конечная. Все фаланги соединяются между собой уникальными межфаланговыми суставами. На больших пальцах всего две фаланги – это проксимальная, а также дистальная. Все основания проксимальных фаланг будут сочленяться с головками самих пястных костей кисти, при этом они образуют пястно-фаланговые суставы.
Также на кожном покрове ладонной поверхности каждого пальца расположено довольно большое количество потовых желез. На этой поверхности нет сальных желез и волос, а сама подкожная клетчатка пальцев будет разделяться при помощи соединительнотканных перемычек, которые идут от кожи непосредственно к надкостнице фаланг. Значительно тоньше будет кожа, которая находится на тыльной поверхности, а область не только проксимальной, но и средней фаланги будет покрыта волосяным покровом.
Сухожилия мышц прикрепляются непосредственно к костям фаланг – глубокого и поверхностного сгибателей пальцев. На большом пальце расположены свои мышцы, а именно длинный и короткий сгибатели. Общие разгибатели существуют для безымянного и среднего пальцев, а отдельные для мизинца, указательного и большого пальцев.

Чаще всего встречается именно травматический вывих пальцев кисти. Данный вид вывиха представляет из себя полное смещение суставных концов самих костей пальца, которые могут возникать в результате получения серьезной травмы. Вывих пальцев кисти будет сопровождаться образованием разрыва и суставной капсулы, а также связок. Если произошло неполное смещение суставных поверхностей, этот вид вывиха носит название неполного вывиха либо подвывиха.
Практически во всех случаях получение вывиха пальцев кисти происходит в результате получения внезапного и довольно сильного сокращения мышц, а также после получения серьезной непрямой травмы.
Вывихнутой считается дальняя либо периферическая область конечности. Также врачи различают свежие вывихи, в том случае если прошло не более двух дней после получения травмы, несвежие, примерно три либо четыре недели после получения травмы, застарелые, если после травмы прошло более четырех недель.
Существуют невправимые вывихи, в том случае, если между суставных поверхностей в результате вывиха оказались мягкие ткани, расположенные рядом, а также привычные вывихи, то есть тот вид травмы, который постоянно повторяется, открытые и закрытые вывихи, если произошло повреждение либо отсутствует повреждение кожного покрова.
Различаются осложненные вывихи, которые могут сопровождаться переломами либо серьезным повреждением нервов, а также кровеносных сосудов, и конечно, подвывихами и неосложненными вывихами.
Крайне редко встречаются вывихи пальцев кисти, но в то же время наиболее частым является именно вывих большого пальца, который происходит в области пястно-фалангового сустава. Также сегодня различаются вывих большого пальца кнаружи, к ладони, и конечно, к тыльной поверхности. В то же время может происходить смещение проксимальной фаланги непосредственно к тылу кисти.

Данный вид вывиха пальца руки может произойти в результате довольно резкого и сильного разгибания самого большого пальца во время падения на руку. В это время происходит соскальзывание проксимальной фаланги на тыльную поверхность первой пястной кости. В этом случае происходит вход ее головки непосредственно в разрыв капсулы именно на ладонной поверхности.
Это положение может сопровождаться образованием характерных пружинящих фиксаций, то есть во время выполнения пассивных движений в области сустава происходит легкое пружинящее сопротивление (выполненных либо другой рукой, либо другим человеком).
Сама проксимальная фаланга будет располагаться практически под прямым углом относительно пястной кости, а дистальная фаланга сгибается примерно под таким же углом. В этом случае становится возможным не только увидеть, но и прощупать головку первой пястной кости непосредственно на ладонной поверхности.
Чаще всего происходит образование вывиха непосредственно в межфаланговых суставах, а также вывихи, которые образуются в суставе между костью основной фаланги и пястной костью пальца.
Довольно часто встречается именно вывих первого пальца, при этом причиной, которая способна спровоцировать его образование может стать чрезмерное разгибание самого пальца, значительно реже этот вид вывиха происходит в результате сильного сгибания пальца. Этот вид вывиха будет сопровождаться образованием характерной деформации, а также появляется довольно сильная и резкая боль в области повреждения и отек. Становятся полностью невозможными все движения в области травмированного сустава.
Вправление данного вида вывиха происходит благодаря тяге за поврежденный палец. При условии ущемления расположенных рядом мягких тканей становится невозможным осуществить вправление вывиха таким методом. В этом случае есть необходимость в проведении незамедлительного оперативного вправления вывиха.
Симптомы
Образование вывиха большого пальца руки может произойти в результате того, что будет получен прямой удар непосредственно по кончику пальца, например, это становится возможным во время игры в баскетбол либо волейбол.
К тому же вывих сустава пальца, на сегодняшний день, является одной из наиболее распространенных травм среди профессиональных спортсменов. Однако, бывают случаи, что данный вид травмы возможен в результате падения непосредственно на руку – риск травмирования значительно увеличивается, если человек будет падать с раскрытой ладонью.

В результате того, что произойдет случайное повреждение пальца, во время которого образовался вывих сустава, существует вероятность того, что будет значительно изменен и внешний вид самого пострадавшего органа, то есть пальца.
Внешние признаки образования вывиха пальца будут довольно ярко выражены, благодаря чему становится достаточно легко диагностировать данный вид травмы. Итак, основными симптомами вывиха пальца кисти является то, что происходит его внешняя деформация, ведь кости, которые находятся в его составе, примут не естественное положение.
До того, как пострадавший будет доставлен в поликлинику и получит квалифицированную медицинскую помощь и до начала проведения осмотра, существует вероятность того, что произошел не только вывих, но и перелом либо серьезное растяжение.

К числу основных признаков вывиха пальца кисти относится и появление довольно сильных болезненных ощущений, проявляющихся в области повреждения. При этом боль будет значительно увеличиваться во время попытки совершить даже малейшее движение поврежденным пальцем, и конечно, во время прикосновения к травме. Также происходит отек пальца и ярко выраженная деформация в области повреждения.
Диагностика
Практически во всех случаях диагностировать наличие вывиха пальца кисти становится возможным в результате тщательного осмотра пострадавшего. Однако, в случае подозрения на наличие подвывиха, могут понадобиться дополнительные клинические исследования.

Всегда конечной методикой исследования становится проведение рентгенографии, так как благодаря полученному снимку станет возможным установить не только окончательный, но и максимально точный диагноз пострадавшему.
Профилактика
В основе профилактики получения такой травмы, как вывих пальца кисти, лежит соблюдение техники безопасности во время занятий спортом.
Лечение
Только после того, как будет поставлен окончательный диагноз и определен вид вывиха, что становится возможным благодаря проведению рентгена, врач выбирает методику лечения. Также есть необходимость исключения вероятности наличия перелома в области повреждения, так как в этом случае понадобится проведение более серьезного лечения.
Чаще всего вправление вывиха проводится при помощи использования закрытого способа. Данная процедура проводится под действием местного обезболивания. Непосредственно на поврежденную фалангу пальца будет накладываться специальная петля, выполненная из тесемки (при этом ширина тесемки практически полностью равна именно высоте поврежденной фаланги), после чего проводится втягивание фаланги непосредственно вдоль здоровых пальцев.

При этом проводится одновременное переразгибание пальца непосредственно в пястно-фаланговом суставе, а также врач проводит давление именно на головку первой пястной кости (направление давления должно быть в тыльную, то есть противоположную сторону).
После того, как суставная поверхность самой проксимальной фаланги пальца скользнет непосредственно по верхушке головки пястной кости, сам врач должен будет согнуть поврежденный палец именно в пястно-фаланговом суставе. Дальше на поврежденный палец будет накладываться специальная гипсовая повязка – начиная с области локтя и вплоть до середины ногтя большого пальца, а также пястно-фалангового сустава остальных пальцев.
Гипс снимается примерно через три недели, после чего больному назначается специальная лечебная гимнастика, а также массаж, и конечно, физиотерапевтические процедуры. Уже через месяц или полтора, после осуществления вправления вывиха, происходит полное восстановление работоспособности и можно возвращаться к привычному образу жизни.
Стоит помнить, что строго запрещено проводить самостоятельное вправление вывихов, так как неквалифицированные действия могут в результате привести к появлению более серьезных осложнений.

- 1 Причины вывиха
- 2 Классификация вывихов большого пальца
- 3 Симптомы вывиха большого пальца руки
- 4 Первая помощь при вывихе большого пальца

Вывих большого пальца на руке относится к довольно часто получаемым повреждениям. Большой палец кисти состоит из трех фаланг, как и все остальные, и трех суставов, соединяющих эти фаланги между собой и с кистью. И вывих может произойти в любом из трех суставов. Наиболее часто повреждается основной сустав, соединяющий большой палец с ладонью.

Вывихом называется патологическое смещение суставных поверхностей внутри сустава. Часто вывиху сопутствует разрыв связок и капсулы сустава. И если вовремя не оказать соответствующую помощь, это в дальнейшем приведет к серьезным и длительным осложнениям.
Причины вывиха
Самыми распространенными причинами вывиха большого пальца руки смело можно назвать:
- Падение на руку или удар по вытянутой руке.
- Контактные виды спорта.
- Бытовые травмы: случайное падение на руку тяжелых вещей или поднятие тяжелых предметов (излишнее давление на фаланги кисти).

Часто эта травма случается у спортсменов. Ее вызывает пальцевое смещение на руке во время принятия мяча в некоторых видах спорта (волейбол, баскетбол) или неправильного удара по мячу.
Классификация вывихов большого пальца
По степени выраженности: полный и неполный (смещение).
По направлению смещения: тыльный (вывихнутая головка прощупывается на тыльной стороне ладони), ладонный (соответственно, на ладонной стороне) и боковой (сбоку).
По месту локализации: вывих основного сустава, средней фаланги или ногтевой.
По времени получения травмы: свежий (до 2-х дней), несвежий (до 3-х недель) и застарелый (более 4-х недель).
По типу повреждения: открытый с повреждением мягких тканей и закрытый (на коже нет внешних дефектов).
По присоединению осложнений: неосложненный и осложненный (открытый вывих).
Привычный вывих: неоднократное смещение в одном и том же суставе.

Симптомы вывиха большого пальца руки
Из симптомов следует выделить:
- Боль в области сустава, усиливающаяся при движении и попытке прощупать головку вывихнутой кости.
- Онемение в месте травмы.
- Отек области сустава и, часто, всего пальца.
- Ограничение движений поврежденной фалангой вплоть до полного обездвиживания.
- Гиперемия сустава и побледнение вывихнутой фаланги.
- Ощущение жара и покалывания в травмированном суставе.
- При открытом вывихе – нарушение целостности кожи и, возможно, наличие кровотечения.
Характерен для травмы и такой симптом, как изменение формы ладони: смещение пальца в сторону при ладонном вывихе и укорочение при тыльном. В обоих случаях можно прощупать головку вывихнутой пястной кости. Вывих остальных суставов происходит чаще всего в тыльном направлении.

Первая помощь при вывихе большого пальца
Важно. Не пытаться ни в коем случае вправить вывих самому!
- При наличии на поврежденном пальце колец попытаться их осторожно снять.
- Приложить лед из холодильника. При отсутствии — холодный компресс: это уменьшит боль и отечность в месте травмы.
- Зафиксировать поврежденную конечность для уменьшения подвижности травмированного сустава при транспортировке.
- При наличии открытого вывиха с повреждениями кожи обработать рану перекисью водорода, смазать йодом и наложить асептическую повязку.
- Обратиться в травмпункт для квалифицированной медицинской помощи.

Для купирования болевого синдрома и избежания риска воспаления пострадавшему следует принять любые аналгетики и противовоспалительные, имеющиеся в наличии:
- Анальгин, Пенталгин,
- Кетонал,
- Индометацин, Ибупрофен.
Хороший эффект отмечается от местного применения крема Аэртал, который обладает противовоспалительным и одновременно аналгезирующим действием.
Если травма получена в холодное время года, следует обмотать поврежденную кисть чем-нибудь теплым.
В большинстве случаев к вывиху руки приводят неожиданные падения, при которых человек ударяется кистью. Это может случиться во время пробежки по неровной местности, занятия в спортзале или в быту. Спровоцировать вывих может и резкий прямой удар по лучезапястному суставу.
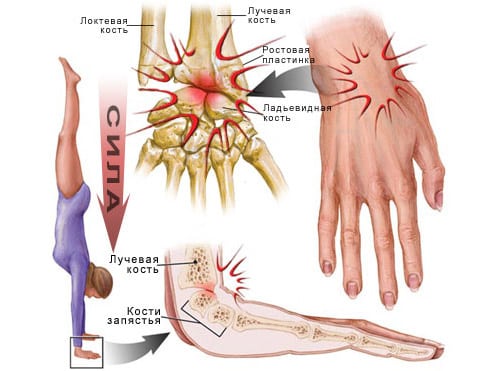
Определение и классификация
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
В медицине вывихом называют нарушение конгруэнтности суставных поверхностей костей вследствие их смещения. Это приводит к нарушению функций сустава и уменьшению объема движений в нем. Причина подобного явления – дисконгруэнтность, то есть несоответствие формы суставных поверхностей друг другу.
Кисть состоит из запястных, пястных и фаланговых костей. Под воздействием травмирующего фактора сместиться может любая из них. Травматологи выделяют вывихи запястных, пястных костей и фаланг пальцев. В данной статье речь пойдет о смещении костей запястья.
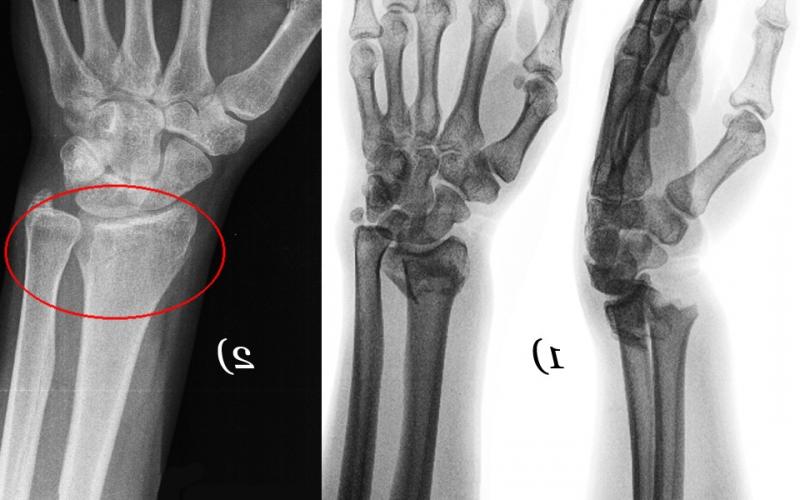
Таблица 1. Виды вывихов кисти руки
| По характеру смещения | |
| Истинный | Характеризуется полным смещением запястных костей относительно суставной поверхности лучевой кости |
| Перилунарный | Проявляется тыльно-центральным смещением всех костей запястья, за исключением полулунной. Часто сопровождается различными переломами |
| Другие вывихи | Запястье состоит из 8 мелких костей. Под воздействием травмирующих факторов смещаться может любая из них. Ввиду анатомических особенностей строения чаще всего происходит вывих костей верхнего ряда запястья (ладьевидная, полулунная) |
| По давности | |
| Свежие | О свежих вывихах речь идет в том случае, если с момента травмы прошло менее 3-х суток |
| Несвежие | Несвежими называют смещения, которые произошли максимум за 2 недели до обращения в больницу |
| Застарелые | После травмы прошло больше двух недель. Подобные вывихи плохо поддаются лечению |
| По наличию осложнений | |
| Неосложненные | Характеризуются смещением суставных поверхностей костей без переломов, разрыва связок, сухожилий и т. д. |
| Осложненные | Сопровождаются повреждением нервов, сосудов, мягких тканей. В ряде случаев у больных выявляют внутрисуставные переломы костей запястья |
| По возможности закрытого вправления | |
| Вправимые | Репозицию костей можно успешно выполнить без хирургического вмешательства. Вправимыми считаются все свежие неосложненные вывихи |
| Невправимые | Восстановить конгруэнтность суставных поверхностей закрытым методом невозможно. В этом случае врачи выполняют хирургическое вмешательство. К невправимым относится большинство застарелых и осложненных вывихов |
Симптомы вывиха руки
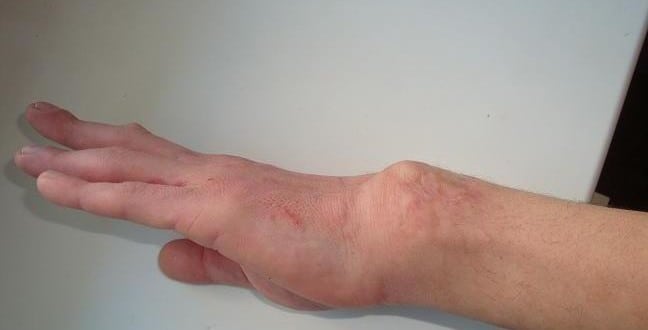
Первый явный признак патологии – это резкая боль в верхней конечности. Она возникает в момент травмы и доставляет больному немало страданий. Человеку становится трудно двигать рукой, а в области запястья у него появляется выраженный отек. Еще один типичный симптом вывиха кисти – деформация руки. Довольно часто ее можно увидеть невооруженным взглядом.
Поставить диагноз по одной клинической картине невозможно. Для этого врачам необходимо обнаружить признаки вывиха руки на рентгенограмме. Во время обследования специалисты выявляют у больного смещение одной или нескольких костей запястья.
Что делать при вывихе руки
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В первую очередь, пострадавшую конечность нужно иммобилизировать, то есть зафиксировать в вынужденном положении. Ни в коем случае нельзя пытаться самостоятельно выполнить вправление: это может навредить человеку и заметно усугубить его состояние. Больного нужно как можно быстрее доставить в больницу.
Чтобы облегчить боль, вы можете дать пострадавшему любое обезболивающее средство. В этом случае лучше всего подойдет Кеторолак или Кетанов. К поврежденному запястью можно приложить холодный компресс или пакет со льдом.
Лечение в больнице
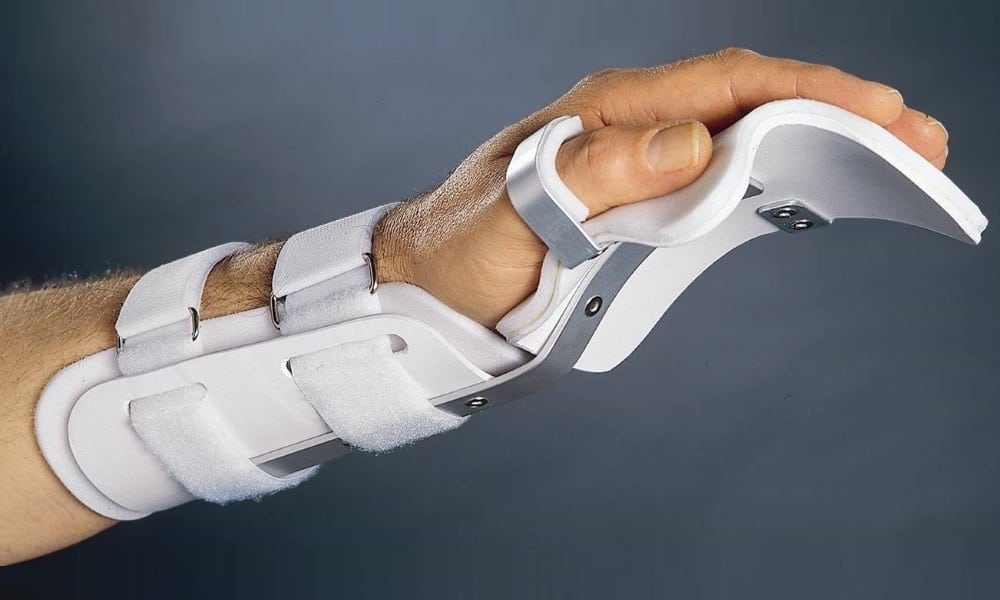
После подтверждения диагноза врачи определяются с лечебной тактикой. Чаще всего они выполняют закрытое вправление с дальнейшей фиксацией кисти гипсовой лонгетой. Спустя 4 недели гипс снимают и оценивают состояние лучезапястного сустава. При наличии нестабильности хирурги выполняют фиксацию спицами Киршнера.
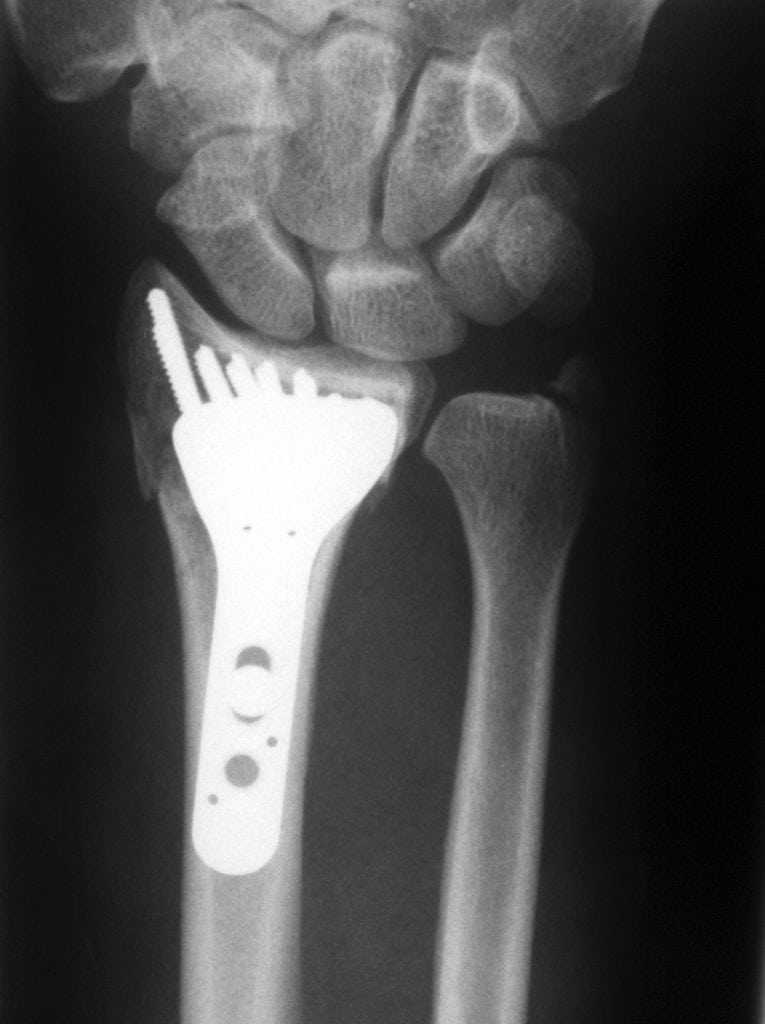
После снятия гипсовой повязки пациент проходит реабилитацию. Она включает лечебную гимнастику, массаж, физиопроцедуры. Все эти мероприятия помогают восстановить функции запястья и полный объем движений в нем.
Если врачам не удается выполнить вправление закрытым способом, они используют компрессионно-дистракционный аппарат Илизарова. При осложненных вывихах медики проводят хирургическое лечение вывихов кисти руки. В случае повреждения срединного нерва операцию делают без промедлений.
Что будет, если не лечиться
Все осложненные вывихи требуют немедленного лечения. При отсутствии медицинской помощи они могут приводить к безвозвратной потере функций кисти.
Читайте также:



