Восстановление плечевого сустава после операции банкарта
Рекомендации по восстановительному лечению после артроскопической операции на плечевом суставе.
В первые дни после операции проводится симптоматическая терапия, холод местно, наблюдение оперировавшего врача, перевязки. Параллельно с этим начинается восстановительное лечение.
Общие рекомендации по восстановительному лечению:
1 Фиксация конечности при помощи ортезной повязки в положении умеренного отведения конечности, в течении 3-4 недель после операции.
2 Лечебная физкультура по периодам:
- 1-3 неделя (Задачи: поддержание тонуса мышц, стимулирование кровообращения в области плечевого сустава).
- Изотоническое напряжение мышц плечевого пояса, без движения руки, удержание напряжения в течение нескольких секунд, с последующим расслаблением.
- Движения пальцев кисти и движения в лучезапястном суставе.
- Сгибательно-разгибательные движения в локтевом суставе, не вызывающие болей.
- Динамические упражнения, поднятие надплечий, вращение, сведение лопаток.
-4-6 неделя (Задачи: восстановление пассивных и начало активны движений в плечевом суставе, восстановление тонуса мышц плечевого пояса).
- Качательные движения в плечевом суставе. Упражнение выполняется, наклонив туловище вперед и свесив руку. Рука расслаблена, качательные движения в различных плоскостях, в безболезненном диапазоне.
- Движения в плечевом суставе, при помощи здоровой руки. Движения начинаются с безболезненного объема, постепенно увеличивая амплитуду движений. Усилие от здоровой руки к оперированному плечевому суставу передается при помощи гимнастической палки, или трости. Двумя руками берется гимнастическая палка, и за счет усилий здоровой руки, производятся движения в оперированном плечевом суставе.
- Помогать движениям оперированной руки можно при помощи веревки переброшенной через блок.
- Использование тренажеров типа "штурвал" и "лыжные палки".
-Поднимание руки кпереди, "взбираясь" пальцами кисти по стене.
- Руки согнуты в локтевых суставах, кисти приведены к плечевым суставам. Выполняются круговые движения в безболезненном диапазоне.
- Постепенное увеличение объема движений, используя "скольжение" конечности по горизонтальной поверхности.
- Упражнения "умывание", "причесывание".
- Упражнения для укрепления мышц стабилизаторов лопатки
Все движения выполняются с ограничением амплитуды движений, и не переходя болевой порог. Не разрешаются резкие, маховые, рывковые движения, ограничивается наружная ротация руки.
Занятия проводятся 2-3 раза в день, упражнения по 10-15 повторов.
Если сустав отекает, усиливается боль в суставе после упражнений, сустав не восстанавливается к утру - нагрузку необходимо уменьшить и проконсультироваться с врачом.
Оптимально проводить восстановительное лечение с участием врача лечебной физкультуры.
Полезно использование аппаратов для пассивной разработки движений в плечевом суставе ("Артромот")
-8-12 неделя (Задачи: начало силовых тренировок, тренировка мышц стабилизаторов плечевого сустава, кинезотерапия, восстановление объема движений в суставе во всех плоскостях. Так же добавляются упражнения направленные на координацию и восстановление проприорецепции).
-Упражнения с использованием блоковых тренажеров, отягощений и резиновых амортизаторов. Выполняются стандартные упражнения для нагрузки на различные группы мышц плечевого пояса, с умеренным ограничением амплитуды движений и постепенным увеличением весов до средних.
- Упражнения в бассейне, с использованием сопротивления воды.
-Упражнения на координацию выполняются с использованием мячей или платформ. Это могут быть упражнения на удержание мяча прижатого к стене, или упражнения с упором на мяч или платформу. Подобные упражнения лучше начинать под контролем врача ЛФК.
-Имитация спортивных нагрузок (движения ракеткой, бросковые движения…) в медленном режиме, возможно с использованием резиновых амортизаторов. -Увеличение амплитуды движений до полного объема.
Ограничение спортивных нагрузок до 4-6 месяцев.
Эта схема восстановительного лечения носит рекомендательный характер, и должна уточняться с лечащим врачом в каждом конкретном случае, с учетом особенностей повреждения, вида операции и характера предполагаемых нагрузок.
Сроки госпитализации при артроскопическом лечении патологии коленного сустава могут быть различными. В настоящее время имеется тенденция к сокращению сроков пребывания в стационаре. Стационарный этап лечения, при большинстве операций на менисках составляет от нескольких часов до 1 суток, при артроскопической пластике крестообразных связок от 1 до 3 суток.
ПЕРИОД СТАЦИОНАРНОГО ЛЕЧЕНИЯ:
Интораоперационная антибиотикопрофилактика - однократное внутривенное введение антибиотика широкого спектра действия, при необходимости повторное введение через 24 часа.
Профилактика тромбоэмболический осложнений - компрессирующий трикотаж, или эластичное бинтование конечностей во время операции и в послеоперационном периоде (до 3-5 суток), введение препаратов низкомолекулярного гепарина (до 10 суток), таблетированные антикоагулянты.
Криотерапия в послеоперационном периоде - холод местно, с интервалами в 30-40 минут в течении 1-3 суток.
Обеспечение покоя сустава в раннем послеоперационном периоде. При необходимости проводится фиксация сустава ортезной повязкой Обычно конечность находится в прямом положении. При пластике крестообразных связок применяется фиксация сустава послеоперационным тутором, либо шарнирным ортезом в замкнутом положении (возможна фиксация в ортезе с углом сгибания 20 градусов).
Обезболивающая терапия, нестероидные противовоспалительные препараты (НПВС).
Лимфодренаж.
Лечебная физкультура по первому периоду
1 сутки - изометрическое напряжение мышц бедра, движения в голеностопном суставе.
2 сутки - удаляется дренаж, добавляются пассивные движения в коленном суставе, в безболезненном диапазоне, проводится активизация.
При активизации используется дополнительная опора /трость или костыли, в зависимости от степени разрешенной нагрузки на ногу
ПЕРИОД АМБУЛАТОРНОГО ЛЕЧЕНИЯ, 1-3 НЕДЕЛЯ:
Перевязки. Обычно осмотр травматолога и перевязки проводятся на 1 сутки после операции, 3-4 сутки, и 7-12 сутки. Проводится смена асептических повязок, при необходимости пункция сустава для эвакуации жидкости. Снятие швов выполняется на 7-12 сутки.
Использование противовоспалительных и сосудистых препаратов.
Эластичное бинтование конечности до 3-7 дней.
Криотерапия до 3 -5 дней.
Лимфодренаж.
В зависимости от типа выполненной операции разрешается та или иная степень активности.
После проведения менискэктомии ходьба с дозированной нагрузкой на ногу разрешается с первых суток после операции. Рекомендуется ограничение нагрузок, использование трости, либо костылей с опорой под локоть до 5-7 дней после операции. При выполнении шва мениска рекомендуется ходьба с костылями без опоры на ногу до 4 недель.
При пластике ПКС в раннем послеоперационном периоде так же рекомендуется ходьба с костылями (возможно использование костылей с опорой под локоть) до 3 недель. Вначале выполняется ходьба без нагрузки на ногу. Затем при ходьбе стопа (не носок) ставится на пол, но без переноса тяжести на оперированную конечность. При отсутствии болевого синдрома проводится постепенное увеличение осевой нагрузки на прямую ногу.
Дополнительная фиксация коленного сустава.
При операциях на мениске используется эластичное бинтование области сустава, или ношение мягкого (либо полужесткого) наколенника. При пластике ПКС применяется фиксация сустава послеоперационным шарнирным ортезом, с постепенным увеличением разрешенного угла сгибания. Движения можно начинать в сроки 3-5 дней после операции, угол разрешенного сгибания постепенно увеличивают до 90 градусов в течении 2-3 недели после операции. На ночь ортез можно блокировать в положении разгибания.
Возможна ходьба с полной опорой на ногу (в ортезе), ходьба с одним костылем, либо без дополнительной опоры.
Разработка объема движений в суставе. Разрешенный объем сгибания более 90 градусов (до полного объема движений). К этому времени должно быть достигнуто полное разгибание и желательно сгибание 90 градусов в безболезненном режиме.
Формирование правильной походки. Ходить нужно медленно, не большими шагами, стараясь не прихрамывать на оперированную ногу.
Лечебная физкультура, направленная на укрепление мышц бедра. Занятия желательно проводить под контролем врача лечебной физкультуры и с учетом реакции сустава на нагрузку.
Занятия проводятся 2-3 раза в день, по 10-15 повторов. Поднятие и удержание прямой ноги (носок на себя). Не глубокие медленные пружинящие приседания (сгибание 30-40 градусов), упражнения с легким сопротивлением (резиновый жгут), велотренажер с минимальной нагрузкой и небольшим углом сгибания в суставе, укрепление приводящих и отводящих порций четырехглавой мышцы бедра, занятия в бассейне - маховые движения ногой, ходьба в воде.
Если сустав отекает, усиливается боль в суставе после упражнений, сустав не восстанавливается к утру - нагрузку необходимо уменьшить и проконсультироваться с лечащим врачом.
Возможна ходьба и упражнения в функциональном ортезе, с полным объемом движений.
Продолжение силовых тренировок. Велотренажер, активное сгибание и разгибание, привидение и отведение в с эластичным сопротивлением (резиновый жгут), не глубокие медленные приседания (сгибание до 60 градусов), занятия в бассейне, ходьба и бег в воде, возможно плавание стилем брасс. Возможны занятия на блоковых тренажерах, без использования тренажера нагружающего мышцы передней группы бедра.
Тренировки, направленные на координацию движений. Покачивание корпуса на полусогнутых ногах, шаг на ступеньку, упражнения на платформе, со страховкой, держась за опору.
Необходимо избегать резких разгибаний и переразгибаний ноги, маховый движений, прыжков, скручивающих нагрузок. Не смотря на уменьшение болей связка в это время находится в процессе перестройки, прочность ее снижена и сустав нуждаются в защите.
Ходьба без ограничений.
Продолжение упражнений направленных на укрепление мышц конечности, велотренажер, плавание, блоковые тренажеры, упражнения с платформой.
Тренировки, направленные на координацию движений - удержание равновесия на неустойчивой платформе на прямых и полусогнутых ногах, с открытыми и закрытыми глазами, удержание равновесия на надувной подушке, упражнения на 1 ноге, аккуратные выпады, боковые шаги.
4-6 МЕСЯЦ:
Продолжение занятий направленных на укрепление мышц и координацию движений.
Возможен бег трусцой по ровной поверхности.
Использование наколенника при нагрузках, опасности неловких движений (транспорт, поездки) и занятиях ЛФК.
Необходимо избегать преждевременных повышенных нагрузок, раннего возвращения к спорту, резких разгибаний ноги, особенно движений голени "навылет", прыжков, бега по жесткой или неровной поверхности, скручивающих нагрузок, падений, неконтролируемых движений во время спортивных упражнений.
Ограничение спортивных нагрузок после выполнения пластики ПКС необходимо до 4-6 месяцев.
Ограничение занятий контактными или игровыми видами спорта до 9-12 месяцев.
Так же хотелось бы подчеркнуть, что подбор программы реабилитации должен проводиться индивидуально и учитывать множество факторов. Это достаточно длительный и ответственный этап лечения, без проведения которого вряд ли удастся достигнуть хороших функциональных результатов лечения.
Реабилитация после артроскопического хирургического вмешательства на плечевом суставе важна не менее, чем технически уверенное выполнение операции. Согласно нашим принципам, тугоподвижность плечевого сустава — это осложнение, но повторный разрыв ротаторной манжеты или рецидив нестабильности — это провал. В большинстве случаев контрактура плечевого сустава в послеоперационном периоде является временной и разрешается с помощью программы стретчинга. Случаи формирования стойкой тугоподвижности сустава (устойчивой к стретчингу) при использовании наших реабилитационных протоколов крайне редки. Кроме того, как подробно описано далее, стойкие контрактуры хорошо поддаются лечению с помощью артроскопического релиза капсулы плечевого сустава.
По этим причинам наши научно обоснованные протоколы весьма консервативны по сравнению с протоколами некоторых других авторов и в первую очередь ориентированы на восстановление тканей и лишь затем — на восстановление полного объема пассивных движений и увеличение силы околосуставных мышечных групп. Все наши реабилитационные программы контролируются хирургом и первоначально включают упражнения, выполняемые самим пациентом. Формально собственно физическая реабилитация начинается в момент введения упражнений, направленных на увеличение силы мышц, однако в некоторых случаях это происходит и раньше, если пациент нуждается в дополнительной помощи.
Протоколы реабилитации после артроскопической реконструкции ротаторной манжеты плечевого сустава. Так сложилось, что послеоперационная тугоподвижность плечевого сустава была одним из наиболее тяжелых осложнений для хирургов, оперирующих на плечевом суставе из открытого доступа, так как способов ее эффективного хирургического лечения при артротомии не было. Попытки избежать формирования тугоподвижности после операций по реконструкции вращательной манжеты плеча привели к популяризации ранних пассивных упражнений на увеличение объема движений. Тем не менее, последние фундаментальные научные исследования показали, что ранняя пассивная мобилизация в действительности может способствовать развитию тугоподвижности.
Кроме того, ранние пассивные движения вызывают натяжение ротаторной манжеты, подвергающее опасности процессы тканевой репарации. В исследованиях на крысах, подвергшихся реконструкции ротаторной манжеты, Peltz et al. было показано, что ранние пассивные амплитудные движения в послеоперационном периоде фактически приводят к увеличению тугоподвижности в отличие от пролонгированного иммобилизационного протокола. Server et al. установили, что иммобилизация после реконструкции ротаторной манжеты ведет к развитию только временной тугоподвижности. Несмотря на роль иммобилизации в развитии тугоподвижности после реконструкции вращательной манжеты плеча, внимания достойна ее роль в улучшении послеоперационного потенциала заживления тканей.
Так, Gimbel с соавт. показали, что иммобилизация ведет к улучшению механических свойств реконструированных сухожилий надостной мышцы у оперированных крыс. При гистологической оценке процессов восстановления вращательной манжеты плеча на модели приматов Sonnabend et al. было выявлено, что для созревания реконструированных вращательных манжет требуется до 12-15 недель. Таким образом, выше упомянутые фундаментальные научные исследования показывают, что идеальный реабилитационный протокол, предотвращающий развитие тугоподвижности и стимулирующий процессы заживления тканей после реконструкции вращательной манжеты плеча, включает в себя начальный период иммобилизации.
Вместе с тем наши рекомендации в отношении реабилитационного протокола после артроскопической реконструкции вращательной манжеты плеча учитывают размеры ее разрыва, наличие повреждения сухожилия подлопаточной мышцы, сопутствующую рефиксацию хрящевой губы и заболевания, предрасполагающие к развитию послеоперационной тугоподвижности (например, адгезивный капсулит и кальцифицирующий тендинит). Размер повреждения вращательной манжеты плеча, сопутствующее повреждение хрящевой губы и сопутствующие заболевания влияют на введение в ранний послеоперационный протокол пассивного сгибания в условиях замкнутой кинематической цепи. Повреждение сухожилия подлопаточной мышцы ограничивает объем ранней наружной ротации плеча. Размер повреждения и ревизионная реконструкция вращательной манжеты плеча влияют на сроки начала упражнений на силу.
1. Неполнослойные разрывы и полное изолированное повреждение одного сухожилия вращательной манжеты (длина разрыва 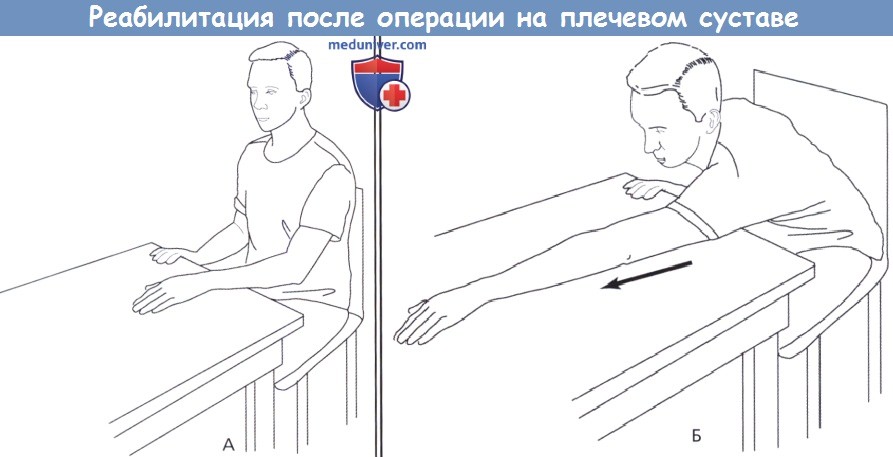
Скольжение руки по столу.
А. Исходная позиция. Находясь сидя за столом, пациент располагает кисть на скользящей поверхности (например, журнале, который скользит по гладкой столешнице).
Б. Конечная позиция. Пациент скользит рукой вперед, сохраняя ее контакт со столом, одновременно вперед движутся голова и грудь.
2. Реабилитация после больших, массивных и ревизионных реконструкций вращательной манжеты плеча. Частота развития послеоперационных контрактур плечевого сустава снижается с увеличением размера повреждений вращательной манжеты плеча, а также при ревизионных реконструкциях. Поэтому в первые 12 недель после операции эти пациенты следуют описанному выше реабилитационному протоколу за исключением того, что скольжение руки по столу не выполняется сразу после операции. Силовые упражнения начинаются на 12 неделе для больших разрывов вращательной манжеты плеча (3-5 см). При массивных разрывах (> 5 см), требующих выполнения скользящего релиза, или при ревизионных реконструкциях силовые упражнения откладываются до 16 недели. Возвращение к полной двигательной активности не разрешается ранее, чем через год после операции.
Редактор: Искандер Милевски. Дата публикации: 3.11.2018
В послеоперационном периоде при артроскопическом шве Банкарта происходит процесс срастания суставной губы и комплекса плечелопаточных связок с передним краем суставной впадины лопатки. В соответствии с фазами образования соединительнотканного рубца через 2-3 нед. после операции образуется фибробластическая спайка, которая обладает минимальной механической прочностью.
Спустя 1,5-2 мес. эта спайка уплотняется и через 2,5-3 мес. становится более устойчивой к механическому воздействию. Процесс ее созревания заканчивается по прошествии 6 мес. после операции. С учетом фаз созревания рубца и необходимости восстановления мышечного баланса плеча следует строго регламентировать нагрузки в послеоперационном периоде, так как преждевременное увеличение амплитуды движений в суставе приводит к растягиванию послеоперационного рубца с последующим рецидивом нестабильности.
Рецидивирующая нестабильность плечевого сустава характеризуется стойким нарушением координации мышечной деятельности, в связи с чем возникают дополнительные задачи, связанные с его устранением и формированием нормального двигательного стереотипа поврежденной верхней конечности.
Таким образом, функциональное восстановительное лечение делится на 4 периода.
1. Ранний послеоперационный — 3-4 нед.
2. Поздний послеоперационный — 3-4 мес.
3. Предтренировочный — 6-10 мес.
4. Тренировочный — 10-12 мес.
Данное деление на периоды произведено для основного контингента пациентов — спортсменов высокой квалификации.
Для лиц, не занимающихся спортом, используют более упрощенную схему:
1- й период — активизация двигательного режима за время иммобилизации — 3-4 нед.;
2- й период — поэтапное восстановление двигательного режима и функции мышц плечевого сустава — 2-3 мес;
3- й период — восстановление общей трудоспособности — 6 мес. Тяжелый физический труд разрешен через 1 год после операции.
Ранний послеоперационный период
Занятия лечебной гимнастикой начинают со 2-го дня после операции в условиях палаты в положении лежа на спине, на здоровом боку и стоя. С 3-5-го дня занятия продолжают в зале для занятий ЛФК. Используют дыхательные упражнения, общетонизирующие упражнения для мелких и средних мышечных групп. Занятия проводят 3-4 раза в день.
После улучшения общего состояния пациента, обычно к 4-6-му дню после операции, основной задачей становится активизация двигательного режима на период 3-4 нед., направленная на профилактику гипотрофии мышц плечевого пояса и улучшение местного кровообращения, что создает благоприятный фон для репаративных процессов. Проводят тренировку мышц в изометрическом режиме, электростимуляцию, пневмоударный массаж. Особенностью изометрической гимнастики является то, что занятия ею начинают в разные сроки в соответствии с фазами морфологической перестройки тканей в зоне операции.
Суть тренировки мышц в изометрическом режиме состоит в следующем. В начальной фазе обучения пациент последовательно выполняет пассивные и активные движения на здоровой стороне, что формирует конкретную программу действий. Затем предлагают мысленно воспроизвести те же движения на оперированной стороне (идеомоторное упражнение). Тренировки проводят ежедневно, интенсивность напряжения должна приближаться к максимальной, не вызывающей болевых ощущений, длительность сокращений увеличивают с 1 до 5-7 с, а расслабление продолжается 2-3 с.
Поздний послеоперационный период
После прекращения иммобилизации конечности начинается наиболее ответственный период восстановления функции плечевого сустава, продолжительность которого 3-4 мес.
Он подразделяется на три этапа:
1. Устранение миогенной контрактуры плечевого сустава в течение 1 мес.
2. Укрепление мышц плеча и плечевого пояса в течение 1 мес.
3. Восстановление координации движений и выносливости к длительной статической нагрузке — в течение 3-4 мес.
Цель восстановительного лечения в позднем послеоперационном периоде — восстановление функциональных возможностей мышц плеча и плечевого пояса в сочетании с дозированной мобилизацией плечевого сустава. Для достижения этой цели используют лечебную гимнастику, массаж, трудотерапию, лечение положением, физические упражнения в воде, физиотерапию, преимущественно электростимуляцию мышц.
В первые дни после прекращения иммобилизации, несмотря на проводимую изометрическую гимнастику мышц, стабильность головки плечевой кости остается сниженной. В связи с этим задачей восстановительного лечения является устранение миогенной контрактуры плечевого сустава без нарушения целости формирующегося послеоперационного рубца.
С целью увеличения амплитуды движений в плечевом суставе выполняют активные движения в облегченных условиях: скольжение по гладкой поверхности с роликовой тележкой с рукой, подвешенной на функциональном механотерапевтическом столе. Эти упражнения чередуют с нагрузкой легкими предметами (гимнастическая палка, мячи).
Для уменьшения миогенной контрактуры используют феномен постизометрической релаксации мышц. В исходном положении сидя пациент последовательно производит изометрические напряжения мышц плечевого пояса (попытка поднять руку, выдвинуть вперед плечо, соединить лопатки), при этом врач или инструктор ЛФК рукой оказывает максимальное противодействие движению. Затем аналогичным образом напрягают мышцы, окружающие плечевой сустав (попытка согнуть, разогнуть, привести, отвести, ротировать плечо). При выполнении каждой процедуры амплитуду движений увеличивают примерно на 5°. Описанная методика позволяет устранить миогенную контрактуру, не растягивая капсулу плечевого сустава и не нарушая стабильность головки плечевой кости.
Рекомендуется следующий темп увеличения амплитуды движений в оперированном плечевом суставе при типичном течении восстановительного процесса:
- Через 1 мес. после операции сгибание должно достигнуть 90°, отведение 60°, ротация опущенной вдоль туловища руки кнаружи — не более половины дуги ротации здоровой.
- Спустя 1,5 мес. сгибание увеличивают до 120°, отведение — до 90°, ротация кнаружи до нейтрального положения — 0°.
- Через 3-4 мес. сгибание должно быть 140-150°, отведение — 130-140°, ротация кнаружи — на 20-30° меньше дуги ротации здоровой конечности.
Для закрепления достигнутого на занятиях объема движений используют лечебные укладки оперированной конечности в положении коррекции — отведение плеча с фиксацией его и надплечия мешочками с песком в исходном положении — лежа на спине или сидя за столом. Продолжительность коррекции 5-10 мин.
Следующий этап — избирательная силовая подготовка мышц, обеспечивающих стабильность положения головки плечевой кости. Выполняют активные движения прямой и согнутой рукой с возрастающим отягощением и противодействием — вперед, в сторону, вращение кнутри, сгибание предплечия. Исходное положение — лежа или стоя. Темп движений медленный и средний. Используют гантели, эспандеры, медицинские палки, мячи.
В занятия лечебной гимнастикой включают упражнения, направленные на восстановление плечелопаточного ритма. Кроме того, обращают внимание на увеличение выносливости к длительным статическим и динамическим нагрузкам мышц плечевого пояса, а также восстановление профессиональных двигательных навыков. Это реализуют путем выполнения упражнений с длительным удерживанием руки в заданном положении со стандартными гантелями (2 кг) или дозированным отягощением — 10-25% от максимально возможного.
При решении указанных задач мы исходили из того, что для обеспечения нормальной двигательной функции оперированной конечности необходимы следующие условия:
— восстановление амплитуды пассивных движений;
— достаточные силовые возможности мышц, принимающих участие в движении;
— выносливость к длительной статической и динамической работе;
— подавление патологического двигательного стереотипа;
— отсутствие боли при активных и пассивных движениях.
Предтренировочный и тренировочный периоды
Предтренировочный период начинается с 3-4-го месяца после операции и продолжается до 6-8 мес. Основной задачей этого периода является восстановление общей тренированности спортсмена. Параллельно начинают тренировку специальных двигательных качеств (в зависимости от спортивной специализации), исключая широкоамплитудные, маховые, форсированные движения оперированной конечностью, а также пассивные движения для увеличения угла отведения, разгибания и наружной ротации конечности. При планировании тренировок следует включать микроциклы упражнений на силовую подготовку отводящих мышц, наружных ротаторов плеча, сгибателей предплечья.
Целями тренировочного периода, который продолжается с момента начала тренировок с полной нагрузкой примерно в течение 12 мес. после операции, являются восстановление специальной тренированности спортсменов, коррекция арсенала технических навыков в условиях соревнований. Спортсмен допускается к соревнованиям после объективной оценки функционального состояния плечевого сустава в сроки от 8 до 12 мес. после операции (в зависимости от вида спорта и квалификации спортсмена).
В зависимости от типа оперативного вмешательства методика функционального лечения может несколько видоизменяться. Так, после наложения артроскопического трансгленоидного шва основное внимание уделяют дифференцированной тренировке мышц — стабилизаторов плечевого сустава.
Таким образом, пациенты, прошедшие полный курс функционально-восстановительного лечения после оперативного вмешательства по поводу нестабильности плечевого сустава, возвращаются к полноценной спортивной и трудовой деятельности.
Составитель: Р. Фицпатрик для доктора С. Тана
Январь 2010 г.
Повседневная жизнедеятельность после операции
После операции по восстановлению вращательной манжеты в течение некоторого времени вы будете пользоваться только одной рукой, поэтому рекомендуется заранее подготовиться к тому, как лучше выполнять те или иные действия после того, как вы вернетесь из клиники домой. В этой памятке вы найдете ряд полезных советов для повседневной жизни. За разъяснениями же по любым возникающим у вас вопросам, пожалуйста, обращайтесь к своему лечащему врачу.
Важно! Обязательно следуйте программе реабилитации, предписанной вашим врачом.
Ношение брейса (ортеза)
В течение 4-6 недель после операции вам будет предписано ношение ортеза (брейса) для иммобилизации конечности. Снимать его можно только для принятия душа и для выполнения лечебной гимнастики. На время сна рука также должна оставаться в ортезе.
Периодически (4 раза в день или чаще) вам нужно будет ослаблять или снимать ортез, чтобы делать упражнения для локтевого и лучезапястного сустава и для кисти – это поможет не допустить скованности суставов. Старайтесь максимально расслабить руку вне ортеза и следите, чтобы она оставалась примерно в том же положении или спокойно свисала (например, когда принимаете душ).
Как правило, ортез носят поверх одежды в течение 4-6 недель после операции.
Как надеть ортез (брейс) c посторонней помощью.
1. Локоть больной руки должен быть согнут под углом 90 градусов. Возможно, вам будет удобнее сидя, если под локоть подложить подушку.
2. Поддерживая больную руку в согнутом положении здоровой рукой, поместите ее в ортез, чтобы локтю было удобно.
3. Остальные действия (см. шаги 3-6 в процедуре ниже) выполнит помогающий.
Без посторонней помощи
1. Сядьте на стул или на край кровати. Локоть больной руки должен быть согнут под углом 90 градусов. Возможно, вам будет удобнее, если под локоть подложить подушку.
2. Поместите руку в ортез.
3. Застегните застежку, охватывающую внешнюю сторону руки. Она должна идти между сгибом локтя и запястьем.
4. Перекиньте здоровой рукой плечевой ремень через шею и здоровое плечо и застегните его застежку, отрегулировав длину.
5. Застегните поясной ремень, отрегулировав длину.
6. Проверьте, что угол сгиба локтя составляет 90 градусов.
Полезные советы на каждый день
Имейте в виду, что для одевания и водных процедур вам первое время может понадобиться помощь. Так, если вы не очень уверенно держите равновесие, залезая в ванну или выходя из нее, лучше попросить о поддержке. На дно ванны рекомендуется поместить коврик, чтобы избежать скольжения.
Процедура одевания описана ниже более подробно. Ваш доктор пройдет ее с вами перед выпиской из клиники.
Важно! Всегда начинайте процедуру одевания с оперированной руки! А снимать одежду начинать надо, наоборот, со здоровой.
Скорее всего, вам подойдет не стесняющая движений одежда с застежкой спереди на пуговицах, или топ на бретелях либо футболка с широкими рукавами. Избегайте одежды с пуговицами маленького размера, на крючках и на молнии. Женщинам, возможно, будет неудобен обычный бюстгальтер, и они предпочтут модель без бретелей либо модель с застёжкой спереди. На первые несколько недель рекомендуем спортивные брюки или брюки с эластичным поясом.
Как снимать одежду
Это может быть поначалу непросто.
1. Расстегните поясную застежку ортеза.
2. Расстегните шейную ленту или перекиньте ее здоровой рукой через голову. Затем аккуратно выньте руку из ортеза. После того, как вы сняли ортез, можно снимать одежду. Начинаем со здоровой руки, вынимая ее из рукава.
3. Затем, помогая здоровой рукой, снимаем рукав со второй руки.
4. Чтобы снять юбку или брюки, сперва стяните их на бедра здоровой рукой. Затем можно сесть и в положении сидя стянуть их вниз, в конце переступив ногами.
Важно! Следите, чтобы больная рука спокойно свисала или оставалась в положении, аналогичном ортезу – для этого, например, можно держать ее в согнутом положении, заправив ладонь за пояс.
Как одеваться с посторонней помощью
1. При надевании верха (рубашки, блузы) помогающий сначала одевает больную руку, аккуратно направляя по ней рукав вверх докуда возможно.
2. Старайтесь держать больную руку спокойно висящей или в положении, аналогичном ортезу (см. выше).
3. Затем вставьте здоровую руку во второй рукав.
4. Теперь можно надеть ортез. Это удобно делать сидя, например, на краю кровати, подложив под ортез подушку. Аккуратно вложите руку в ортез и закрепите застежку-липучку.
5. Застегиваем ленту, идущую через плечо.
6. Наконец, застегиваем пояс.
Как одеваться без посторонней помощи
Главное правило – одеваться всегда начинаем с больной руки, а раздеваться – со здоровой!
Одежда, застегивающаяся спереди
1. Сядьте на край стула или встаньте. Больная рука должна свисать спокойно и расслабленно (см. рисунок).
2. Здоровой рукой аккуратно натяните рукав на больную руку. Работайте только здоровой рукой!
3. После того, как больная рука будет полностью в рукаве, здоровой рукой как бы оберните рубашкой спину, а затем вденьте здоровую руку во второй рукав.
Важно! Не заводите назад больную руку!
1. Все застежки застегиваем только здоровой рукой.
2. После того, как надели верх (рубашку, блузу и т.п.), надеваем ортез.
Одежда без рукавов, трикотажные майки, футболки и т.п.
Как женщине надеть бюстгальтер без посторонней помощи
Женщинам, возможно, будет неудобен обычный бюстгальтер, и они предпочтут модель без бретелей либо модель с застёжкой спереди. Любую модель (в том числе с застежкой сзади) можно надеть так:
1. Сначала застёгиваем (не надевая!)
2. Затем садимся и надеваем через ноги, как юбку.
3. Сидя поднимаем здоровой рукой до талии, а там аккуратно надеваем бретельку (для здоровой руки) или две, если они пристегивающиеся.
Примерно через 6 недель после операции вы сможете одеваться нормально, т.е. задействуя обе руки.
Для любой обуви важно, чтобы она была по размеру, не сваливалась с ноги, иначе есть риск падения.
В первые 3-4 недели вам может потребоваться помощь, чтобы мыть здоровую руку, т.к. больную руку для этого задействовать не получится.
Важно! Пока не сняты швы, мочить их нельзя! Можно купить специальные водонепроницаемые наклейки или просто обернуть больную руку полиэтиленовой плёнкой (например, продуктовой) на время принятия душа.
- Если вы делаете обтирание перед сном, подготовьте до этого тазик с водой и туалетные принадлежности, поместив их рядом с кроватью\стулом. Убедитесь, что вы удобно сидите на кровати или на стуле, под руку после снятия ортеза подложите подушечку, чтобы она находилась в аналогичном положении.
- Если вы принимаете душ, разместите поближе одежду, которую потом будете надевать. Чтобы осушить воду после душа, можно надеть махровый купальный халат.
В первые недели, возможно, вы будете ощущать некоторую слабость, поэтому старайтесь избегать длительного стояния, в том числе в душе. Врач может рекомендовать вам использовать сиденье на ванну или специальный стул в ванну для принятия душа, чтобы избежать падения.
Вы можете выполнять те виды работ, с которыми справляетесь одной рукой.
Важно! Нельзя делать толкательные и тянущие движения больной рукой.
В течение первых 4-6- недель после операции вам придется есть только одной, здоровой рукой.
Здесь пригодятся нескользкие подставки под тарелки, и пр. Затем вы сможете задействовать и вторую руку. Аналогичное указание касается и приготовления еды и напитков.
Удобнее всего использовать готовые блюда (например, из кулинарии или на заказ) или полуфабрикаты, которые требуют минимальных трудозатрат на приготовление (например, замороженные овощные смеси, ризотто и т.п.).
В эти 6 недель нельзя держать и поднимать в больной руке ничего тяжелее чашки кофе. Тяжелые предметы нельзя поднимать 3 месяца после операции.
К несложной, легкой работе можно вернуться спустя 6 недель после операции, к другим видам домашних работ – спустя 3 месяца со дня операции.
С самого начала послеоперационного периода нельзя ложиться на бок, где больная рука. Лучше всего спать на спине.
Можно подложить подушки под верхнюю часть спины для полусидячего положения. Чтобы больная рука не заваливалась при этом назад, ее также можно подпереть подушечкой.
Также можно попробовать спать на здоровом боку, положив больную руку на бок и подперев ее подушечкой.
Как правильно стоять\сидеть
- Будьте аккуратны с больным плечом.
- Следите за осанкой, старайтесь не сутулиться, держите плечи ровно.
- При вставании не опирайтесь на больную руку.
- Желательно, чтобы все рабочие поверхности находились на уровне локтя.
Перемена положения тела
В первые 6 недель вставать\садиться (будь то стул, кровать, ванна или туалет) можно только с помощью здоровой руки! Помогать себе второй рукой можно после 6 недель, если при этом не возникает боль.
Подъем и переноска тяжестей
Поскольку ваши мышцы некоторое время не работали, они будут не столь сильны, как до операции. Поэтому не рекомендуется поднимать вес (за исключением лечебной гимнастики по указаниям врача).
В первые 4-6 недель нельзя поднимать ничего тяжелее чашки кофе. Затем обычно разрешается поднимать легкие предметы не выше уровня плеч.
Аналогичные рекомендации относятся и к толкающим\тянущим движениям.
Вытягивание руки вверх
Даже по истечении 6 недели и после снятия ортеза это движение может вызывать затруднение и боль, поэтому не рекомендуется проделывать манипуляции руками на высоте выше уровня плеч. Постепенно, по мере укрепления мышц амплитуда движений будет расти. Следуйте указаниям вашего врача-реабилитолога.
Ходьба по лестнице
При ходьбе по лестнице держитесь за перила здоровой рукой. Через 6 недель можно задействовать любую руку.
Возврат к работе
Этот вопрос также следует обсудить с вашим врачом. Тяжелый физический труд\подъем тяжестей исключается до тех пор, пока мышцы плеча не восстановятся в достаточной мере. К бумажной\административной работе можно вернуться, как только вы почувствуете себя в силах – обычно через 2-3 недели после операции.
Садиться за руль следует после того, как вам уже не нужно носить ортез, вы не испытываете боли и чувствуете себя достаточно уверенно. Обычно это спустя 6 недель после операции.
Прогресс в восстановлении
Через 4 – 6 недель после операции
Можно двигать плечом – с поддержкой или с помощью здоровой руки. Это поможет вам быстрее восстановиться. Старайтесь совершать движения ежедневно, даже если вам кажется, что рука слабая и плохо скоординирована.
Важно! Выполняйте движения больной рукой, поддерживая ее, но обязательно ежедневно.
Через 6-12 недель после операции
На этом этапе можно переходить к активным движениям рукой и поднятию руки без поддержки.
- При одевании вы уже можете вдевать руку в рукав и заправлять рубашку в брюки обеими руками; дамы могут застегивать бюстгальтер на спине.
- Можно задействовать обе руки для мытья головы и для укладки волос.
- Можно дотягиваться до предметов, находящихся на уровне плеч и выше.
- Следите за осанкой, не сутультесь и не вздергивайте плечи, иначе возможно закрепощение мышц.
Постепенно возвращайтесь к обычной жизни, используйте обе руки по мере возможности, приучайте руку к правильным движениям. Это поможет укрепить руку и увеличить диапазон движений.
Важно! Все вышеприведенное представляет собой лишь рекомендации; по всем возникающим вопросам в ходе послеоперационного периода обращайтесь к своему лечащему врачу.
Читайте также:


