Сплю на боку болят плечевые суставы
Каждый человек воспринимает сон как возможность отдохнуть, пополнить запасы энергии и сил. Однако утро не всегда бывает приятным. Проснувшись, мы можем ощущать сковывающие боли в плечах, которые могут сигнализировать не только о неправильно подобранной подушке или матрасе (узнайте как правильно выбрать подушку и матрас), но и о нарушении работы внутренних органов.
Боли в плечах – проблема, не имеющая определенной возрастной категории: с ней сталкиваются и взрослые, и дети. Болевые ощущения после сна могут быть тревожным звонком и сигналом для посещения хирурга, а причина крыться в различных заболеваниях.
Причина боли в плече после сна может сигнализировать о таких заболеваниях:
1. Остеохондроз шейных позвонков. Неравномерные нагрузки на плечевой сустав, тяжелая физическая работа, неправильная осанка – факторы, которые активируют болевые ощущения.
2. Артроз. Болевой симптом возникает независимо от движения плечом, как утром, так и ночью.
3. Артрит. Боль появляется при малейшем движении плеча. Неприятные ощущения возникают во время сна и продолжаются во время бодрствования.
4. Брусит – воспаление брусы, которая смягчает трение между тканями. Боль при данном заболевании возникает в самом плече и распространяется на верхнюю часть руки.
5. Адгезивный капсулит – повреждение оболочки связок, которые отвечают за функциональность плечевого сустава. Боль возникает во время сна. Днем трудно выполнять физические действия: расчесываться, поднимать руку.
6. Нестабильность плечевого сустава. Ослабление мышц, соединительной ткани и хряща может привести к смещению плечевого сустава. Боль длится до 1 месяца. Возникает как в ночное время, так и днем.
7. Заболевание сердечно–сосудистой системы. Если человек страдает от боли в сердце, то неприятные ощущения могут возникать в плече и верхней части левой руки.
Если боль в плече после сна не проходит в течение недели, стоит обратиться за консультацией к врачу. Своевременное лечение заболевания помогает избавиться от тяжелых последствий.
При болях в плече после сна требуется консультация терапевта, который после общего осмотра направит пациента к специалисту.
При проблемах остеохондроза лечение проводит невропатолог.
Причин артроза и артрита множество. В зависимости от обнаруженных причин патологии лечением занимается ортопед либо ревматолог. В крупных медицинских центрах и частных клиниках существуют врачи-артрологи – узкие специалисты, которые занимаются терапией артрозов и артритов. Но это достаточно редкий случай.
Бруситы лечит ревматолог или ортопед. Лечением адгезивного капсулита занимается ортопед. Нестабильность плечевого сустава лечится травматологом.
Лечение врача-кардиолога требуется при выявлении заболеваний сердечно-сосудистой системы.
Средняя стоимость услуг:
- первичная консультация ревматолога в Москве стоит 1000–2 500 рублей;
- консультация невропатолога стоит от 1 300 до 3 000 рублей;
- первоначальная консультация ортопеда-травматолога обойдется в 1 500 рублей.
Стоимость определяется статусом клиники и квалификацией доктора, в некоторой степени зависит от местоположения медицинского учреждения. Цены на последующее лечение зависят от обнаруженной патологии.
Почему болят плечи после сна
Боли в спине после сна
Боли в спине после сна бывают от несвойственного физиологии положения тела во время сна, при травматическом повреждении позвоночника, спазмах спинных мышц, артрозе, остеохондрозе, искривлении позвоночника (сколиозе), избыточной массе тела, а также при беременности на поздних сроках.
Самая простая и распространенная причина боли в спине после сна — поза, в которой человек отдыхает ночью. Ортопеды считают, что лучше всего спать на боку, при этом плечо должно находиться не на подушке, а на матрасе, и пространство между головой и плечом должно быть заполнено небольшой подушкой. Поэтому следует отказаться от больших квадратных подушек, заменив их небольшими — прямоугольной формы. Эта рекомендация касается, в первую очередь, тех, у кого есть проблемы с шейным отделом позвоночника, в частности шейный остеохондроз.
Боль в позвоночнике после сна часто мучает любителей спать на животе. Как правило, при такой позе голова повернута на бок, из-за чего сдавливаются кровеносные сосуды. А сон на спине не дает позвоночнику расслабиться, поэтому утром человек может чувствовать боли в спине.
Боль в пояснице после сна может быть вызвана поясничным радикулитом (радикулопатией), люмбаго (прострелом в поясничной области), разрушением поясничного межпозвоночного диска, смешением или выпадением диска (грыжей), травматическим растяжением мышечных тканей. Кроме того, боль в пояснице после сна, отдающая в нижнюю часть живота, сопутствует почечнокаменной болезни, а у женщин связана с некоторыми гинекологическими заболеваниями, например, с эндометриозом.
Боль в шее после сна
Боль в шее после сна – симптом таких широко распространенных патологий шейного отдела позвоночника, как шейные остеохондроз и спондилез, мигелоз, грыжа мышцы.
Боли в шее, отдающие в затылок, по утрам мучают тех, кто имеет сидячую работу и мало двигается. Именно у них чаше всего выявляется шейный остеохондроз, а также шейный спондилез, при котором трещины хрящевых дисков приводят к приступам острой боли и в шее, и в затылке, и в плечах.
Из-за сквозняков, неправильной осанки и нервного перенапряжения у человека могут образовываться узелковые уплотнения в мышечных тканях шеи (мигелоз), которые провоцируют боль в шее, в том числе после сна, и боли в мышцах плечевого пояса. При шейной грыже — характерной спортивной травме – болевые ощущения дает разрыв оболочки (фасции) длинной и задней лестничной мышц шеи.
Боль в плече после сна
Прежде всего, причина боли в плече после сна может быть связана с уже упомянутым остеохондрозом шейных позвонков, а также с воспалением плечевого сустава — артрозом или артритом. При артрите боль в плече мучает при малейшем движении рукой. Для артроза, который развивается из артрита, боль в плече после сна ощущается и при отсутствии движения, что зачастую вообще не дает возможности заснуть.
Следует отметить, что многие люди, имеющие какие-то патологии сердечно-сосудистой системы, поле пробуждения могут чувствовать тупую боль в области левого плеча.
Головная боль после сна
Первичная головная боль при физическом напряжении может возникнуть утром, сразу после пробуждения, если накануне вечером у вас была интенсивная тренировка в тренажерном зале, или вы занимались тяжелой физической работой. Кстати, после усиленной умственной работы или многочасового сидения перед монитором компьютера тоже может возникать боль в затылке после сна.
Вторичная головная боль утром после сна появляется вследствие нарушения дыхания во сне (апноэ), повышения уровня артериального или внутричерепного давления, патологий скелетно-мышечной системы, а также как побочное действие постоянно принимаемых успокоительных и снотворных препаратов.
Головные боли, которые становятся интенсивнее в ночное время, и головная боль после сна — верные симптомы повышенного внутричерепного давления. Данная патология является результатом увеличения количества ликвора — жидкости, омывающей мозг. Циркуляция ликвора нарушается при черепно-мозговых травмах, опухоли или гематоме мозга, а также при менингите и энцефалите.
Весьма распространенное явление — головная боль после дневного сна. По идее, здоровому взрослому человеку свершено незачем спать в дневное время. Правда, это не касается тех, кто связан с работой и дежурствами в ночную смену, или кто просто временно не имеет возможности полноценно выспаться ночью, как, например, родители детей-грудничков.
Древние китайские лекари считали, что дневной сон взрослого укорачивает его жизнь, поскольку неодолимое желание вздремнуть при свете солнца свидетельствует о слабости сосудов и сердца. Современные взгляды на целесообразность дневного сна для взрослых людей диаметрально противоположны и сходятся только по одному пункту: спать днем надо не лежа, а полусидя, и продолжительность такого отдыха не должна превышать 25-30 минут. Во всех остальных случаях вам обеспечены чувство разбитости и головная боль после дневного сна.
Неправильный режим сна приводит не только к головным болям после сна, но и снижает умственные способности человека, повышая риск развития синдрома Альцгеймера. По информации международной Ассоциации по изучению болезни Альцгеймера, недостаточный и избыточный сон ускоряют старение головного мозга человека.
Боль в ногах после сна
От значительных физических нагрузок в мышечных тканях резко возрастает содержание молочной кислоты, которая образуется при расщеплении глюкозы. Поэтому и возникает боль в ногах после сна. Боль захватывает стопу, голень и бедро.
Такие же боли часто сопутствуют ревматизму, артритам, артрозам, ишиасу (воспалению седалищного нерва). В случаях, когда боль в ногах после сна сопровождается отечностью мягких тканей нижних конечностей, врачи первым делом подозревают развитие у пациента варикозного расширения вен – даже при отсутствии его видимых глазу проявлений.
Также в числе причин возникновения боли в ногах после сна – тесная или неудобная обувь, обувь на высоком каблуке и, конечно, избыточная полнота, которая создает дополнительную нагрузку на суставы ног.
Боль в ступнях после сна может быть вызвана остеопорозом (то есть дефицитом кальция в организме), нарушением кровообращения, повреждением нервов, а также такой разновидностью артрита, как подагра.
При плантарном фасциите (воспалении мышцы, расположенной вдоль стопы – от пятки к фалангам пальцев) беспокоит боль в пятке после сна. Подобные боли часто появляются у тех, кто работает стоя, имеет лишние килограммы или плоскостопие.
Боль в груди после сна
Непродолжительная сжимающая и давящая боль в груди после сна, которая отдает в шею, спину и плечи, бывает связана с заболеваниями сердца – начиная со стенокардии, заканчивая инфарктом миокарда.
Специалисты советуют не забывать и о межреберной невралгии, при которой боль в груди после сна – это последствие нарушения правильного расположения ребер и ущемления межреберных нервов. Чаще всего это случается при травмах в области груди, при сколиозе, от длительного перенапряжения мышц грудной клетки, а также при наличии смещения пульпозного ядра межпозвоночного диска с разрывом его фиброзного кольца, то есть грыжи межпозвонковых дисков.
Боли в животе после сна
Боли в животе после сна или абдоминальный болевой синдром – типичное проявление функциональных расстройств пищевода, желудка или кишечника, а также признак возможных патологий органов, расположенных в верхнем отделе брюшной полости — печени, желчного пузыря и желчных протоков, поджелудочной железы и селезенки.
Помимо этого, утренние боли в животе могут быть вызваны болезнями репродуктивных органов человека: матки и яичников у женщин, предстательной железы – у мужчин.
Боль в мышцах после сна
Исследования показали, что боль в самой мышце, а также в прилегающих зонах вызывается длительным мышечным перенапряжением, которое и запускает механизм формирования триггерных точек. А длительное перенапряжение мышц происходит во время вынужденного длительного пребывания в одном положении — при неправильной позе за письменным столом, перед компьютером, за рулем автомобиля. Провоцирует появление боли в мышцах их переохлаждение.
Более того, боль в мышцах после сна может быть результатом постоянного ношения сумки с ремнем через плечо, узкие бретельки бюстгальтера, тугой ремень на джинсах, тяжелая теплая одежда, давящая на плечевой пояс…
Когда ночью болит плечо, найти удобное положение для сна сложно. А к утру человек чувствует себя еще и разбитыми, изможденным. Такие боли предупреждают о неполадках в организме, на которые следует обратить внимание.

Возможные причины дискомфорта
Ясно, что если была какая-либо травма или вывих плеча, то боли по ночам являются следствием поражения плечевого сустава или его мышечно-связочного аппарата. Такие проблемы возникают у спортсменов и у людей после различных падений либо чрезмерной физической нагрузки на плечо.
Но чаще причины болей в плечах, или брахиалгии, не так очевидны. Например, они могут быть следствием остеохондроза или грыжи шейного отдела позвоночника. Поэтому к другим факторам, способствующим возникновению ночного болевого синдрома, относят следующие состояния:
- нарушение кровообращения и лимфооттока в области шеи, плеча и руки;
- поражение спинальных нервов и плечевого сплетения (сдавление опухолью, ключицей или добавочным шейным ребром, метаболические расстройства и пр.);
- длительная микротравматизация тканей плеча или шеи;
- инфекции (грипп, туберкулез, бруцеллез и пр.);
- воспаление суставной сумки и капсулы;
- дегенерация хрящевой ткани и остеопороз;
- аутоиммунные заболевания;
- скопление остаточных продуктов обмена в тканях плеча (подагра, болезни печени и пр.).
Развитие болевого синдрома часто спровоцировано сочетанием нескольких факторов, определить которые поможет лечащий врач.
Заболевания с данной симптоматикой
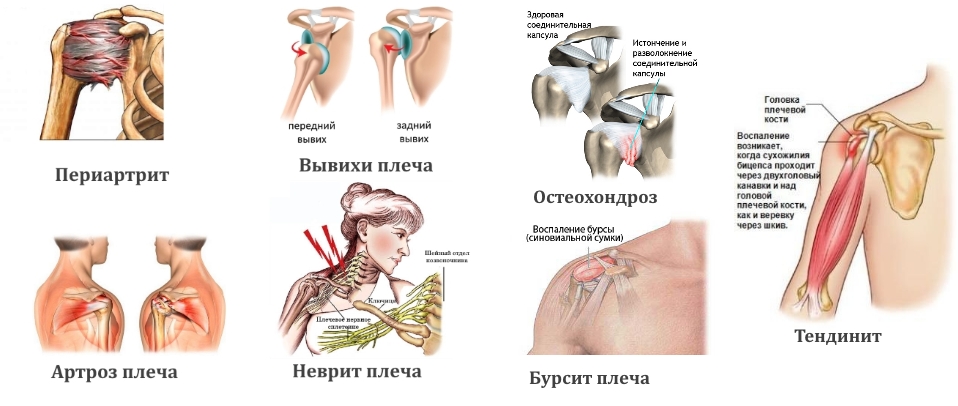
Более половины случаев с ночными болевым синдромом в плече связаны с развитием плечелопаточного периартрита, при котором воспаляются сухожилия, связки и капсула плеча. При этом заболевании движения ограничены, неприятные ощущения возникают при поднятии руки в сторону или заведении ее за спину.
Боль бывает как слабая, ноющая, так и выраженная, распространяется под лопатку и руку. Ночью она усиливается, особенно после полуночи, из-за чего человек страдает от бессонницы. Если прижать к груди согнутую в локте руку, то дискомфорт уменьшается.
Заболевание протекает в острой и хронической формах с периодическими обострениями, например, после переохлаждения, стресса или физического перенапряжения. Страдать могут как один, так и оба плеча. Тяжело протекает периартрит в стадии анкилоза, когда подвижность в суставе необратимо ухудшается, а незначительные движения в руке со стороны поражения вызывают резкую боль, сравнимую с зубной.
При воспалении сухожилия бицепса, или тендините, боль чаще тупая, ноющая и отдает в переднюю поверхность плеча. При этом ограничены сгибательно–0разгибательные движения в локтевом суставе.

Шейный остеохондроз стал вторым по частоте нарушением, вызывающим ночные боли в плече. Травмы, физические перенапряжения, дегенерация межпозвоночных дисков приводят к смещению позвонков и сдавливанию корешков спинальных нервов. Преимущественно поражение одностороннее, болевой синдром усиливается при поворотах головы, во время и после сна.

В отличие от периартрита движения менее ограничены, чаще человек не может вертикально вверх поднять руку. Простреливающие боли начинаются от шеи или затылка и отдают в плечо, а иногда до кончиков пальцев, сопровождаются онемением и покалыванием в пораженной конечности. Неприятные ощущения сильнее и продолжительнее при межпозвоночной грыже шейного отдела.
При артрозе плечевого сустава происходит постепенное повреждение его хряща. В связи с уменьшением синовиальной жидкости суставные поверхности трутся друг о друга, поэтому суставы ноют при движениях. К вечеру и в первой половине ночи неприятные ощущения усиливаются из-за нарушения венозного оттока. При прогрессирующей дегенерации хрящевой ткани боли становятся более выраженными, постоянными, развивается стойкая деформация, ограничиваются движения.
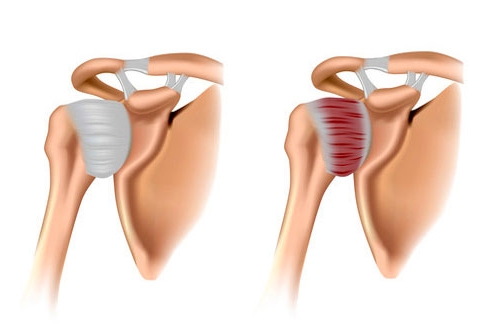
Если брахиалгия спровоцирована воспалением плечевого сустава (артритом), то страдает общее самочувствие пациента. Повышается температура тела, плечо становится горячим, отечным, до него больно дотрагиваться, кожа над ним краснеет.
Выраженные боли ограничивают подвижность в плече, усиливаются в состоянии покоя и нарушают сон. После легкой физической нагрузки брахиалгия уменьшается. Рецидивы заболевания приводят к повреждению хряща и развитию деформации сустава. Часто воспаление плечевого сочленения является симптомом болезни Бехтерева, псориаза, ревматизма, подагры и ревматоидного артрита.
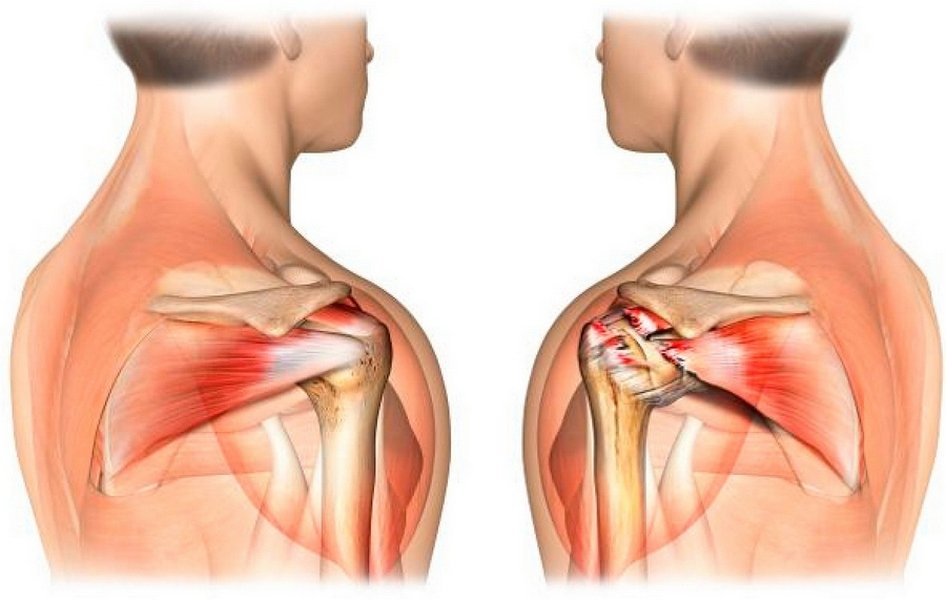
Помимо суставной патологии, брахиалгия может быть связана с поражением мышц и нервов плеча. Миозит сопровождается острой болью, отеком и напряжением мускулатуры плечевой области. Поражение нервных волокон плечевого сплетения (плексит) будет сопровождаться двигательными и чувствительными расстройствами в руке.
Но боль в плече может сигнализировать об опасных и жизнеугрожающих состояниях в организме. Инфаркт миокарда часто отдает в левую руку, а желчная колика — в правую.
Лечебные мероприятия
Терапия патологий, вызвавших брахиалгию, направлена на облегчение болей, улучшение подвижности, устранение основной причины нарушения. Чтобы составить правильный план лечения, необходимо обратиться к врачу, т. к. острый процесс нередко переходит в хроническую патологию. В зависимости от вызвавшего болезнь фактора потребуется помощь терапевта, невролога, ревматолога или травматолога.
Лечение преимущественно консервативное, реже приходится прибегать к хирургическим методам. Если причиной становится опухоль, то ее удаляют. Оперативное вмешательство при контрактурах улучшает движение в конечности. Иногда производят замену сустава искусственным.

Чтобы обезболить пораженную конечность, в период обострения патологии ее необходимо иммобилизовать. Для этого используют фиксирующие повязки, бандажи, при травмах возможно наложение лангеты и гипса.
Среди медикаментозных методов лечения, помимо нестероидных противовоспалительных препаратов и анальгетиков, используют следующие группы препаратов:
- миорелаксанты — для расслабления поперечнополосатой мускулатуры;
- витамины группы В — для питания нервных волокон;
- хондропротекторы — для восстановления хряща;
- сосудистые препараты — для улучшения трофики тканей.
В некоторых случаях к лечению добавляют гормоны из группы глюкокортикостероидов, обладающие сильным противовоспалительным действием.
В период стихания болей добавляют немедикаментозные методы лечения: физиотерапию, массаж, лечебную физкультуру, мануальную терапию.
Первая помощь при боли
Если общее состояние не страдает, нет температуры, головных болей и головокружения, а дискомфорт в плече терпим, то ночью человек не обращается за медицинской помощью. В то же время в домашних условиях можно эффективно уменьшить болевой синдром. Первая помощь состоит из следующих действий:

- Фиксация плеча, руки, а также шеи, если прострел связан с патологией позвоночника. Движения при выраженной боли усиливают спазм мышц или воспалительный отек.
- Прием противовоспалительных анальгетиков. В домашней аптечке часто присутствуют препараты на случай зубной или головной боли, они же помогут уменьшить неприятные ощущения в плече. Например, больному можно дать Найз, Пенталгин, Миг 400 и др.
- Холод снимает болезненность и отек при остром повреждении, например растяжении, разрыве связок. А тепло устраняет спазм мышц, усиливает кровоток в тканях. Но без уточнения причин горячий или холодный компресс может усугубить состояние. Избегайте применения мазей с согревающим или охлаждающим эффектом, если врач не назначил их. Для наружного применения есть препараты с диклофенаком, кетопрофеном, нимесулидом.
Не откладывайте визит к врачу, т. к. боль редко проходит самостоятельно.
Профилактика

Если беспокоили ночные боли в плече, то их повторения человек не желает. Прислушайтесь к следующим советам для профилактики брахиалгии:
- Следите за спиной. Нагрузка на межпозвоночные диски в положении сидя с сутулой спиной в 1,5 раза выше, чем с прямой. А вынужденная поза нередко вызывает перенапряжение и спазм мускулатуры.
- Двигательная активность улучшает кровообращение и питание тканей, укрепляет мышечный корсет, связки и кости. Умеренная физическая нагрузка отлично предотвращает боли в спине и суставах. Занимайтесь лечебной гимнастикой. Не забывайте о разогреве мышц перед тренировкой.
- Спите с комфортом. Лучшим выбором станут ортопедические матрасы и подушки.
- Одевайтесь по погоде, холод и влажность вызывают нарушение кровообращения в тканях и воспаление.
Даже если болей избежать не удалось, то при соблюдении профилактических мер патология будет протекать легче.
Сон на боку - самая распространенная поза: почти 74 % людей спят так. Профессионалы по-прежнему не уверены в лучшем положении для сна, поскольку у каждого есть свои преимущества и недостатки. И поскольку мы тратим треть своей жизни на сон, очень важно знать, как мы можем лучше отдыхать, не оказывая негативного влияния на наше здоровье, не так ли?
Мы обнаружили все преимущества и недостатки сна на боку, и у нас есть несколько советов о том, как улучшить качество вашего сна и общее состояние здоровья. Поэтому, независимо от того, спите ли вы на боку или нет, убедитесь, что вы прочитали эту статью внимательно.
Преимущества сна на боку

- Предотвращает боль в шее и спине, поскольку они находятся в наиболее естественном положении.
- Уменьшает храп. Сон на спине вызывает сдавливание языка и мягкого неба в задней части горла, вызывая храп. Сон на боку может помочь предотвратить это.
- Улучшает кровообращение, так как ваше тело находится в идеальном состоянии.
Недостатки сна на боку

- Это может вызвать боль в плече и бедре, если у вас очень старый матрас или у вас травмы мышц или суставов.
- Могут появиться морщины, результатом может быть опухшее лицо после пробуждения. Если человек прижимает лицо к подушке, жидкость накапливается в этой области, что вызывает отеки и, таким образом, морщины на коже, что делает ее более восприимчивой к морщинам.
- Это может ускорить провисание груди, так как связки растягиваются без поддержки с течением времени.
Что вы можете сделать, чтобы улучшить качество сна?

1. Ваша подушка должна быть достаточно твердой, чтобы держать позвоночник прямым.
2. Вы должны заполнить пространство между шеей и матрасом, чтобы держать голову и шею в нейтральном положении.
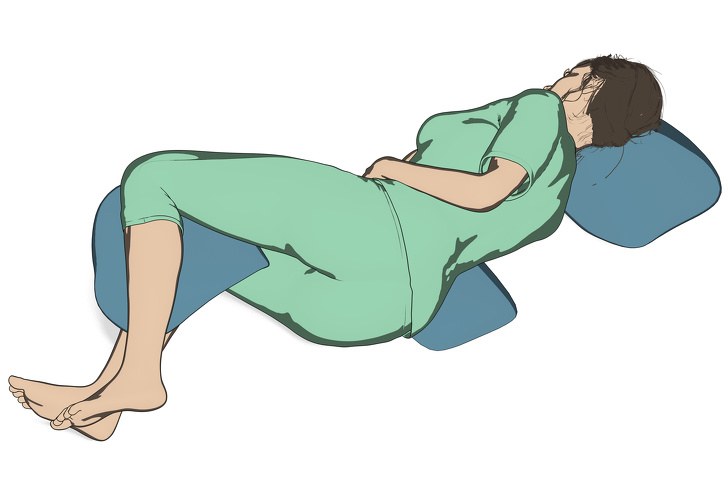
3. Если у вас болит плечо, попробуйте положить подушку перед вашим телом и расположить на ней руку. Это поможет облегчить боль.
4. Чтобы избежать боли в бедре или избавиться от нее, попробуйте положить подушку между коленями, чтобы держать бедра ровно.
5. Чтобы избежать провисания груди, попробуйте положить под нее небольшую подушку, чтобы связки не растягивались. Или просто спите на спине.

6. Если вы просыпаетесь утром с опухшим лицом и с отечностью под глазами и более глубокими морщинами, чем прошлой ночью, вам следует сменить положение для сна. Сон на спине может предотвратить нежелательный контакт вашего лица с подушкой.

7. Хороший матрас - это самое главное, когда речь идет о здоровом и спокойном сне. Если вы спите на боку, вам нужно выбрать матрас с хорошей поддержкой плеча и бедра от средней до высокой жесткости. Пенные матрасы и матрасы, способные "запоминать" ваше положение тела (вязкоупругие) являются наилучшими вариантами, поскольку они очень эффективны для снятия точки давления.

Конечно, боли и отечность могут вызвать и другие причины. Поэтому не сразу думайте на позу сна, может быть, проблема совершенно в другом, а неправильная поза просто усугубляет положение.

Отечность, например, может быть вызвана питьем большого количества воды перед сном или/и потреблением соленой и острой пищи.

В любом случае, спите так, как удобно вашему телу, чтобы избежать любых последствий.
Предпосылки появления ночной боли

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Итак, есть таковые предпосылки появления боли в тазобедренном суставе:
- Болезни костей, хрящевой ткани, мускул или связок (тендинит, артрит, коксартроз, туберкулез, ревматизм ног).
- Механическое повреждение тазобедренного сустава. Одним из самых всераспространенных болезней такового нрава является перелом (многозначный термин, означающий: Перелом кости Общие Автоперелом Маршевый перелом Отрывной перелом Патологический перелом Стрессовый перелом Конкретные Перелом бедренной кости Перелом голени) шеи бедренной кости. Он сопровождается чрезвычайно мощной болью, которая становится лучше конкретно по ночам. Травма тазобедренного сочленения полностью ограничивает подвижность сустава.
Причины (Основание, предлог для каких-нибудь действий.Например: Уважительная причина; Смеяться без причины; По причине того что…, по той причине что…, из-за того что) риска и предпосылки боли в тазобедренном суставе
Наименее тривиальные предпосылки того, почему болит ТБС – это поражения нетравматического нрава. Они могут быть соединены с обилием причин и свидетельствовать о развитии разных болезней: артрит, остеоартроз, инфекционные артриты, воспаления сухожилий и пр. При развитии заболеваний со временем начинаются отягощения, обусловленные дегенеративными переменами суставных поверхностей. В большая части вариантов это выражается в повреждении хряща, поражении околосуставных структур, понижении количества суставной воды.
Предпосылки возникновения ночной боли
Итак, есть такие предпосылки возникновения боли в тазобедренном суставе:
- Заболевания костей, хрящевой ткани, мускул или связок (тендинит, артрит, коксартроз, туберкулез, ревматизм ног).
- Механическое повреждение тазобедренного сустава. Одним из самых распространенных заболеваний (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз) такого характера является перелом шеи бедренной кости. Он сопровождается очень сильной болью, которая становится лучше непосредственно по ночам. Травма тазобедренного сочленения полностью ограничивает подвижность сустава.
Какой может быть боль
Видов плечевой боли может быть несколько. Дело в том, что плечо — достаточно функциональный сустав, и перегрузку он воспринимает самую различную. Плечо могло быть разрушено из-за очень интенсивной физической перегрузки, к примеру, при упражнениях в спортзале или перестановки мебели, или из-за ремонтных работ, к примеру, из-за покраски потолка.
Плечо можно отлежать во время сна или застудить, ежели быть одетым не по погоде. Боль в плече может также быть итогом протекающей заболевания. Во всех этих вариантах боль будет различной, потому, чтоб удачно диагностировать причину боли, необходимо установить ее нрав.
Ежели при боли в плече еще и онемела рука — это может быть межпозвоночная грыжа. Ежели плечо подвергалось непривычной перегрузке, может быть воспаление плечевых сухожилий. Когда болит правая рука и плечевой сустав, в особенности при поднятии или отведении в сторону, можно говорить об отложении солей в организме. Плечелопаточный периартроз — нередкая причина болей в плече и руке, нарастающая ночкой.
При таковой боли может изменяться в цвете кожа, появляться общественная слабость, могут нащупываться припухлости. Боль в плече и шее возникает при таковых болезнях (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз), как:
- остеохондроз;
- артрит;
- миалгия;
- плексит плечевого сустава;
- артроз.
Также таковая боль может появиться на фоне искривленной осанки, при разрыве мускул или связок (1) несколько предметов, связанные, скреплённые между собой; 2) нечто промежуточное, соединяющее две вещи) в этой области, при злокачественных и доброкачественных образованиях. Боль в плече и шее может показаться из-за стресса, неловкого положения во время сна или из-за мощной перегрузки мускул.
Артроз — это деградация плечевого хряща. Нездоровой фактически не чувствует дискомфорта, боль только дает о для себя знать опосля физических перегрузок. Течение заболевания проходит неприметно. Со временем артроз может привести к деформации плечевого сустава и, как следствие, инвалидности.
Артрит — это воспаление плечевого сустава. Боли броско выраженные, в особенности при движении, нарастающие со временем. До плеча нездорово дотрагиваться, нездоровой не может делать простые вещи — без помощи других принять душ, расчесать волосы или достать до предмета на верхней полке. При вращении плеча может происходить щелканье. Боль мешает спать по ночам.
Миалгия — это тупая, ноющая боль в мускулу плеча. Она возникает опосля приобретенной травмы, растяжения, переохлаждения или вирусной заразы. Боль чувствуется при движении плеча или надавливании на мускул.
Миалгия проходит сама вместе с устранением первоисточника, из-за которого она возникла, необходимо только держать плечо в покое. Антивосполительные и обезболивающие мази посодействуют уменьшить болевые чувства.
Нередко при неких состояниях или заболеваниях боль дает в правое или левое плечо. Ежели боль дает в левое плечо, это могут быть заболевания сердечки, инфаркт миокарда или приступ стенокардии. Чрезвычайно принципиально впору установить причину болей, чтоб успеть спасти человеку жизнь.
Ежели боль дает в правое плечо, у человека могут быть неувязки с почками, селезенкой, воспаления легких или наличие опухолей в грудной клеточке. В оба плеча могут отдавать боли из-за повреждения и разрыва связок или сухожилий.
Нередко от пациентов можно услышать жалобу на только ночные боли. Вправду, плечевые боли могут усиливаться в ночное время дней, мешая нездоровому обычно отдыхать. Плечелопаточный периартрит дает о для себя знать по ночам — нездоровой не может заснуть из-за мощной, пронизывающей боли, лечь на тревожащее плечо нереально, может добавиться головная боль, дискомфорт в шее, депрессия, атрофия мускул нездорового плеча.
Бурсит — это воспаление суставной сумки, при котором наблюдается отек. Резкая боль может мешать заснуть, движения руки чрезвычайно больны.
Тендинит — это воспаление (это комплексный, местный и общий патологический процесс, возникающий в ответ на повреждение (alteratio) или действие патогенного раздражителя и проявляющийся в реакциях, направленных на устранение) сухожилия. Боль усиливается по ночам и стихает деньком. Почаще всего встречается у спортсменов и грузчиков.
Почему болит при вдохе?
Боли при вдохе, кашле или остальных дыхательных движениях традиционно указывают на плевру и околосердечную область (некоторая часть большей структуры) или средостение в качестве вероятного источника боли, желая на боль в грудной стене, возможно, также оказывают влияние дыхательные движения. Почаще всего боли локализуются в левом или правом боку и могут быть как тупыми, так и наточенными.
Боль при вдохе и дыхании может возникать при воспалении плевры (соединительнотканной оболочки, покрывающей легкие и внутреннюю поверхность грудной клеточки).
Боль при дыхании будет возникать лишь в том варианте, ежели воспаление плевры не сопровождается скоплением воды меж листками плевры, то есть при сухом плеврите. Соответствующий признак боли, вызванной поражением плевры – резкое усиление боли на высоте вдоха. Сразу с усилением боли, как правило, возникает сухой кашель.
Боли при глубочайшем вдохе могут возникать и через много лет опосля перенесенного плеврита. Причина такового состояния – раздражение нервных волокон в спайках меж листками плевры.
Боль при дыхании может появляться при опухолях плевры.
Еще одна причина болей при дыхании – воспаление околосердечной сумки (перикардит). При сухом перикардите боль усиливается при вдохе, потому нездоровые стараются дышать поверхностно.
Воспаление межреберных нервишек (межреберная невралгии) также можно причислить к причинам возникновения болей в области грудной клеточки, нарастающих при глубочайшем вдохе. При отданной патологии размещение боли соответствует пораженному межреберью. Боль усиливается не лишь при глубочайшем вдохе, но и при наклонах тела в нездоровую сторону.
Воспалительные процессы в мускулах грудной клеточки (их именуют миозитами) могут стать предпосылкой боли в грудной клеточке, немного нарастающей при вдохе. Боль при миозите также усиливается при наклонах тела в здоровую сторону и при прощупывании пораженной мускулы.
Выраженная болезненность в области грудной клеточки, резко нарастающая при дыхании и движениях грудной клеточки, является соответствующим признаком перелома ребер. Кроме этого симптома время (форма протекания физических и психических процессов, условие возможности изменения) от времени удается слушать хруст трущихся краев отломков или прощупать место перелома.
Боль в правом подреберье может возникать при почечной колике, ежели камень размещен в области правой почки или мочеточника. Таковая боль усиливается при вдохе, может отдавать в правое плечо, под правую лопатку.
Боли в грудной клеточке, нарастающие при глубочайшем вдохе, могут возникать при тромбоэмболии большой ветки легочной артерии. Место размещения таковых болей — за грудиной или в левой половине грудной клеточки, по собственной медицинской картине отданное состояние припоминает инфаркт миокарда.
Главные болезни, сопровождаемые болями при вдохе:
1. Боль при вдохе возникает из-за воспаления мембраны, выстилающей грудную полость изнутри и покрывающей легкие, именуемой плевра. Сухой плеврит может возникать при разных болезнях, но почаще всего — при пневмонии.
Болевые чувства при сухом плеврите уменьшаются в положении на пораженном боку. Приметно ограничение дыхательной подвижности соответственной половины грудной клеточки; при неизмененном перкуторном звуке может выслушиваться ослабленное дыхание вследствие щажения нездоровым пораженной стороны, шум трения плевры (полость (лат). Температура тела почаще субфебрильная, могут быть озноб, ночной пот, слабость.
Рентгеновский снимок экссудативного плеврита
2. Ограничение движения грудной клеточки или боль при вдохе и выдохе с поверхностным дыханием наблюдается при многофункциональных нарушениях реберного основы (переломы ребер) или грудного отдела позвоночника (ограничение подвижности), опухолях плевры, перикардите.
3. При сухом перикардите боль усиливается при вдохе и движениях, потому глубина дыхания миниатюризируется, что ухудшает одышку. Интенсивность боли при вдохе варьирует от незначимой до резкой.
4. При укорочении межплевральной связки наблюдается неизменное покашливание, нарастающее при разговоре, глубочайшем вдохе, физической перегрузке, колющие боли при вдохе, беге.
Межплевральная связка образована из слияния висцеральной и париетальной листков плевры области корня лёгкого. Дальше, спускаясь каудально по медиальному краю леких, отданная связка разветвляется в сухожильной части диафрагмы и её ножках. Функция обеспечение пружинистого сопротивления при каудальном смещении диафрагмы. При наличии воспалительного процесса связки укорачиваются и ограничивают каудальное смещение
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
6. При почечной колике боль локализуется в правом подреберье и в подложечной области и потом распространяется по всему животику. Боль иррадиирует под правую лопатку, в правое плечо, усиливается при вдохе, а также при пальпации области желчного пузыря. Наблюдается локальная боль при надавливании в зоне Х-XII грудных позвонков на 2-3 поперечных пальца на право от остистых островков.
7. От удара или сдавления грудной клеточки может произойти перелом ребер. При таковом повреждении человек чувствует резкую боль при вдохе и кашле.
Ежели возникла боль при дыхании, или боль (неприятное или мучительное ощущение, переживание физического или эмоционального страдания) усиливается во время вдоха, нужно обращаться к доктору.
Состояния, приводящие к возникновению боли при дыхании (основная форма диссимиляции у животных, растений и многих микроорганизмов), настолько различны, что, не установив диагноз, нереально отдать некие определенные советы, касающиеся исцеления этих патологий. Ведь стратегия исцеления при разных болезнях значительно различается.
При плеврите, вызванном воспалением легких, нужно бактерицидное и антивосполительное исцеление. Ежели плеврит вызван поражением плевры опухолью, пригодится исцеление у онколога. При миозите нужна антивосполительная терапия. Межреберная невралгия просит полного исцеления, пригодятся антивосполительные, обезболивающие средства, продукты, облагораживающие обменные процессы в пораженном секторе. При переломах ребер на область грудной клеточки накладывают особую давящую повязку.
Единственным состоянием, сопровождающимся усилением боли при глубочайшем вдохе, требующем оказания незамедлительной мед помощи, является тромбоэмболия легочной артерии. Потому при возникновении мощного болевого приступа в области грудной клеточки, припоминающего приступ стенокардии, нарастающего при глубочайшем вдохе, нужно срочно вызывать бригаду скорой мед помощи.
Стоит сходу огласить, что нужно непременно обратится к доктору при болях при дыхании, но до обращения, чтоб снять боль при вдохе, можно использовать проверенные временем нестероидные антивосполительные средства (все эти продукты представлены в пилюлях и / или капсулах, которые следует использовать по 1 , 2-4 раза в день, лучше опосля еды). Самыми узнаваемыми представителями являются
- Ибупрофен (МИГ)
- Напроксен (Налгезин)
- Декскетопрофен (Дексалгин)
- индометацин
- диклофенак
- нимесулид
- эторикоксиб
- дифлунизал
- ацеклофенак
- этодолак
- лорноксикам
- кетопрофен
- флурбипрофен
- набуметон
Читайте также:


