Вытяжение нижних конечностей что это такое
Методика скелетного вытяжения при переломах широко используется в травматологии. Главной целью такого лечения заключается в устранении болевого синдрома путем расслабления мышц с медленным выпрямлением и удержанием в необходимой позе отломков кости до развития костной мозоли.
В ходе лечения врач может наблюдать за процессом сращивания костной ткани и при необходимости корректировать конструкцию. Срок наложения – более 1,5 месяцев. Не назначают скелетное вытяжение детям, а также людям в пожилом возрасте. Противопоказанием является воспалительный процесс в области повреждения. При наличии определённых показаний возможно перевязывание повреждённой конечности (если есть раны) и проведение физиопроцедур (например, УВЧ или ультразвук).

Что такое скелетное вытяжение?
Скелетное вытяжение – это один из способов лечения переломов. Основной целью этого метода является постепенное вправление костных отломков при помощи различных грузов и последующее удержание их в правильном анатомическом положении до тех пор, пока не образуется костная мозоль.
Наиболее часто скелетное вытяжение используют при лечении переломов конечностей (23,4%): при переломах бедра – 68%, голени – 12,3%, плеча – 4,4%. Каждому третьему пострадавшему с множественными переломами костей нижних конечностей лечение начинают посредством этого метода.
Для того, чтобы обеспечить полноценное и качественное вытяжение сломанной кости, через ее определенный участок докторами проводится изготовленная из металла спица Киршнера, точное месторасположение какой тесно связано с разновидностью и местом перелома. Перед проведением такой процедуры обязательно проводится местное обезболивание нужного участка травмированной конечности.
Перед скелетным вытяжением производят местное обезболивание кожного покрова, мышечной ткани и непосредственно костной ткани. Процедура проводится хирургом с учетом требований стерильности помещения и используемых инструментов.
Метод скелетного вытяжения используют в следующих случаях:
- Повреждение костей трубчатого типа;
- Оскольчатый, винтообразный, косой характер слома;
- Травма тазовых костей (перелом таза);
- Повреждение позвоночного столба;
- Перелом пяточной кости;
- Травма голеностопа;
- Сильное смещение;
- Большое количество мелких осколков кости.
Показания к назначению

Скелетное вытяжение показано больным с:
- переломом бедра;
- латеральным поражением шейки бедренной кости;
- Т и U образным поражением большеберцовой кости;
- диафизарным переломом костей голени, лодыжек;
- вывихом шейных позвонков;
- поражением плечевой кости;
- вправлением старых вывихов тазобедренного сустава.
Также скелетное вытягивание нередко используют при подготовке к операции или после хирургического вмешательства пациентам с:
- медиальным переломом шейки бедра;
- врожденным вывихом бедра;
- несросшимся переломом со смещением;
- дефектами кости;
- деформацией сегментарной остеотомии бедра.
Процедура скелетного вытяжения не применяется в случае наличия воспаления поврежденной кости и в месте выхода спицы. Не рекомендуется использование этой техники для маленьких пациентов и людей пожилого возраста. Кроме того, метод не применяется для лиц в состоянии опьянения разного вида, учитывая опасность жизни и здоровья.
Есть у метода вытяжения костей и ряд недостатков:
- Наличие у пациента индивидуальной повышенной чувствительности к материалу, из которого сделаны инструменты, используемые для фиксации костей.
- Второй минус процедуры – лежать на вытяжке необходимо не менее 6 недель, в связи с этим методику редко используют при лечении переломов у людей пожилого возраста и детей.
Длительность лечения, количество спиц, используемых для фиксации, и другие нюансы используемой методики подбираются индивидуально для каждого пациента.
Преимущества скелетного вытяжения:
- Врач может постоянно производить визуальный контроль за поврежденной конечностью;
- При скелетном вытяжении у больного не происходит вторичное смещение костных отломков;
- Является малоинвазивным методом лечения;
- Значительно уменьшает сроки реабилитации пациента;
- Является функциональным методом лечения.
Скелетный метод имеет много преимуществ, но не стоит забывать и о недостатках. Продолжительное пребывание пострадавшего в неподвижном состоянии приводит к возникновению сбоя функциональной деятельности ЖКТ, сердечно–сосудистой системы, атрофии тканей, образованию пролежней.
- При скелетном вытяжении существует возможность гнойного инфицирования;
- Больной должен находиться длительное время (в среднем 1.5-2 месяца) в постельном режиме;
- Существуют противопоказания и определенные ограничения использования этого метода у детей и пожилых людей.
Инструменты для скелетного вытяжения
Набор приспособлений для данной методики состоит из следующих:
- ручная или электрическая дрель;
- скоба Киршнера, в форме подковы со специальными фиксаторами для спиц, к которым прикрепляется нагрузка для проведения вытяжения;
- спица (несколько спиц) скелетного вытяжения, которыми крепятся скобы Киршнера для процедуры;
- специальный ключ для фиксации застежки;
- зажим и штифт для натяжения спицы.
Места крепления спиц
В медицинской практике имеются конкретные участки и точки для введения специальных фиксирующих спиц:
- При нарушении целостности кости в районе лопатки или плеча спица вставляется через локтевой отросток;
- При травмах в районе таза и большеберцовой кости – через надмыщелковую область или бугристость на большеберцовой кости;
- При нарушении целостности костей голени – через нижнюю часть надлодыжечной части ноги;
- При переломах голеностопа скелетное вытяжение за пяточную кость ноги производится путем внедрения спицы именно в нее. После того, как врач вставляет специальную спицу в область стопы, ее закрепляют скобой в специальной конструкции. Затем с помощью системы определенных тяжестей устанавливается начальный вес, нужен для правильной фиксации кости.
После выполнения процедуры скелетного вытяжения врач контролирует расположение отломков. Через 3-5 дней после выполнения вытяжения проводят контрольное рентгенографическое исследования. При отсутствии репозиции отломков врач может изменить величину груза и поменять тягу. Явными достоинствами метода скелетного вытяжения называют точность репозиции отломков и низкую вероятность сильного смещения.
Виды скелетного вытяжения

Наиболее распространено скелетное вытяжение с помощью спицы Киршнера (длина 310 мм, диаметр 2 мм), которую проводят через кость ручной или электрической дрелью, фиксируют и натягивают в специальной скобе.

В зависимости от способа фиксации тяги выделяют лейкопластырное вытяжение, когда груз фиксируют к периферической части отломка лейкопластырем (применяется в основном у детей) и собственно скелетное вытяжение, когда через периферический отломок проводится спица, а к ней фиксируется скоба, за которую производится тяга с помощью груза и системы блоков.

Для осуществления тяги за периферический отломок обычно используют спицу Киршнера и скобу ЦИТО. Спицу проводят при помощи ручной или электрической дрели, а затем фиксируют к скобе. Для проведения спицы существуют классические точки. На нижней конечности это надмыщелки бедра, бугристость большой берцовой кости и пяточная кость, на верхней локтевой отросток. В указанных местах кости достаточно массивны, что обеспечивает возможность достаточно мощной тяги без угрозы образования отрывного перелома.

Скоба с фиксированной проведенной через кость спицей при помощи системы блоков соединяется с грузом. При расчете груза, необходимого для вытяжения на нижней конечности, исходят из массы конечности (15%, или 1/7 массы тела). При переломе бедра масса груза должна быть равна этой величине (1/7 массы тела обычно 6-12 кг), при переломе костей голени вдвое меньше (1/14 массы тела 4-7 кг), в случаях переломов плеча от 3 до 5 кг.
Во многих случаях при методе скелетного вытяжения грузы используются весом не более 5 кг, в том числе и на области бедра. Для этого травмированную область фиксируют бинтами, либо используют специальные лейкопластыри шириной до 10 см. Для крепления грузов можно использовать и специальные клеящие основы из цинка и желатина, например, клеон Финка или паста Унна. Перед применением клеящей основы кожа тщательно протирается обезжиривающими препаратами.
Фазы вытяжения
В процессе лечения перелома методом скелетного вытяжения выделяют три фазы.
- Репозиционная фаза длится до 3 суток. В это время осуществляется постепенное репонирование костных отломков, которое обязательно контролируется рентгенологическим исследованием.
- В течение последующих двух-трех недель отломки удерживаются в состоянии репозиции и данный период получил название ретенционной фазы лечения.
- С момента появления первых признаков костной мозоли до достижения достаточной консолидации констатируется третья фаза – репарационная. Она длится до 4 недель и по ее завершении скелетное вытяжение прекращается.
Среди положительных сторон постоянного вытяжения следует отметить:
- легкость осуществления метода, простоту в обучении и техническом оснащении:
- возможность визуального наблюдения за областью перелома и конечностью в целом:
- доступность обследования с помощью специальных методов исследования:
- возможность проведения раннего функционального лечения и физиотерапии.
Восстановление
Длительность нахождения больного на вытяжке напрямую связана с типом и сложностью полученной травмы, а также от присутствия каких-либо осложнений. Если у больного подтвердился перелом костей верхней конечности или голени, то средний период его пребывания в стационаре будет около 1.5-2 месяцев. При травмах тазовых костей и костей бедра пострадавшему придется оставаться в постели в течение пары месяцев.
Пациент, который находится на скелетном вытяжении, нуждается не только в ежедневном осмотре врача-травматолога и медицинской сестры, но и в уходе младшего медицинского персонала и родственников.
Различают скелетное и накожное вытяжение. При скелетном вытяжении тягу осуществляют непосредственно за кость с помощью металлической спицы, шурупа или стержня с винтовой резьбой. Накожное вытяжение осуществляют, фиксируя тяги к коже с помощью медицинского клея, лейкопластыря, а также используя специальные мягкие манжеты (рис. 15).

Рис. 15. Варианты вытяжения:
а — скелетное; б — липкопластырное; в — манжеточное
При постоянном использовании больших грузов оптимальным является скелетное вытяжение, которое наиболее распространено в травматологии взрослых. У детей, когда используемые грузы не так велики, а нанесение дополнительной травмы растущей кости нежелательно, применяется и накожное (клеевое) вытяжение. Манжеточное вытяжение чаще применяют в ортопедии, при необходимости создания разгрузки сустава (например, при деформирующем остеоартрозе).
Скелетное вытяжение имеет мало противопоказаний. Основными принципами скелетного вытяжения являются:
· расслабление мышц поврежденного сегмента;
· постепенное устранение смещения костных отломков;
· удержание репозиции за счет постоянной тяги в нужном направлении.
Преимуществом скелетного вытяжения является, прежде всего, возможность широкого доступа к области повреждения для контроля, проведения перевязок, лечебных процедур, исследований. Постоянная регулируемая тяга возможна практически в любом направлении, что позволяет не только длительно удерживать костные отломки в нужном положении, но и при необходимости корректировать его.
Выполнять эту манипуляцию нужно в условиях операционной или специально оборудованной стерильной перевязочной. Наличие гнойников, ссадин, язв является противопоказанием к проведению спиц в этом месте.
Наиболее распространено скелетное вытяжение с помощью спицы Киршнера (длина 310 мм, диаметр 2 мм), которую проводят через кость ручной или электрической дрелью, фиксируют и натягивают в специальной скобе (рис. 16).
 |
Рис. 16. Скоба ЦИТОсо спицей Киршнера
 |
Рис. 17. Расчет точек проведения спиц для скелетного вытяжения через надмыщелковую зону бедренной кости (а), бугристость большеберцовой кости (б), надлодыжечную область (в), пяточную кость (г), локтевой отросток (д)
· вертельная область – специфическая точка - используется при переломах дна вертлужной впадины с центральным вывихом бедра
· надмыщелковая зона бедренной кости: спица проводится изнутри кнаружи, точка введения на 1,5 — 2 см выше верхнего края надколенника и на середине переднезаднего диаметра бедренной кости (у детей моложе 18 лет точка введения расположена проксимальнее на 2 см, чтобы не повредить ростковую зону);
· бугристость болъшеберцовой кости: спица проводится снаружи кнутри, точка введения на 1 см дистальнее и на 1,5 см дорсальнее верхушки бугристости (у детей спицу проводят не через бугристость, а через метафиз болыпеберцовой кости, чтобы избежать ее прорезывания);
· надлодыжечная область: спица вводится перпендикулярно оси голени со стороны внутренней лодыжки на 1 — 1,5 см проксимальнее наиболее выступающей ее части;
· пяточная кость: спица вводится в точке пересечения диагоналей квадрата, имеющего сторонами перпендикуляры из апикального края наружной лодыжки на заднюю поверхность голени и на подошвенную поверхность (другой метод определения точки ввода спицы: стопу устанавливают под прямым углом, проводят линию позади наружной лодыжки до подошвы и отрезок этой линии до уровня верхушки лодыжки делят пополам);
· локтевой отросток: при согнутой под прямым углом в локтевом суставе конечности спица проводится на 2 — 3 см дистальнее верхушки локтевого отростка.
Спица всегда должна быть проведена строго перпендикулярно оси сегмента. В противном случае возможна миграция спицы, ее прорезывание, неэффективность тяги. Если спица проведена вблизи кортикального слоя, она может прорезаться. Если спица недостаточно натянута в скобе, она изгибается, прорезает кожу и может привести к нагноению. Если спица чрезмерно натянута, она может лопнуть. Точки выхода спицы на кожу закрывают марлевыми шариками, смоченными спиртом, которые фиксируют резиновыми пробками, надетыми на спицу.
При вытяжении за ногтевые фаланги пальцев стопы или кисти (по Клаппу) через эти фаланги проводят с помощью иглы толстую нить или тонкую проволоку, из которой затем формируют петлю и осуществляют вытяжение резиновыми растяжками за металлическую дугу, укрепленную на конечности гипсом (рис. 18).
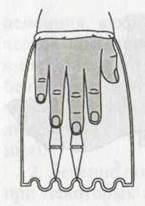 |
Рис. 18. Скелетное вытяжение за ногтевые фаланги пальцев по Клаппу
Массу груза для скелетного вытяжения рассчитывают, исходя из массы тела. Так, масса груза при переломе голени составляет около — 1/7 массы тела, бедра - 1 /6, таза – 1/5. Данный груз является средним и может коррелироваться индивидуально. Достаточность веса можно определить при помощи контрольных рентгенограмм или клинически путем измерения абсолютной или относительной длины сегмента. Величина груза зависит также от степени смещения отломков по длине, давности перелома, мышечной массы пациента.
Нельзя подвешивать весь расчетный груз сразу, так как резкое растяжение мышц может вызвать их стойкое ответное сокращение. Сначала подвешивают 1/3— 1/2 расчетного груза, постепенно (по 1 кг через 1 — 2 ч) увеличивая его.
Укладывание конечности для вытяжения имеет большое значение для достижения хорошего результата. При вытяжении нижней конечности пациента укладывают в кровать с жестким щитом под матрасом. Необходимо уравновесить тягу мышц-антагонистов. Это достигается с помощью шины Беллера (рис.19).
Для эффективного вытяжения тракция должна осуществляться строго по оси сегмента, иначе неизбежны существенные потери в соответствии с параллелограммом разложения сил. Демпферная пружина, укрепленная между скобой и грузом, гасит случайные толчки, которые без пружины передаются от шины и кровати непосредственно на спицу и кость.
Для предотвращения сползания пациента под тягой груза приподнимают ножной конец кровати или устанавливают противоупор для здоровой ноги (рис. 19).
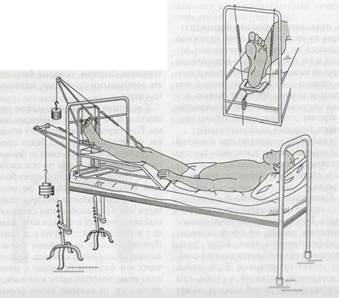 |
Рис. 19. Демпферное скелетное вытяжение на шине Белера) при переломах бедра и голени с противоупором для здоровой ноги и подъемом ножного конца кровати
Вытяжение верхней конечности (плеча) можно осуществлять как лежа в кровати через систему блоков, так и на специальной отводящей шине ЦИТО с помощью растянутой пружины (рис. 20).
 |
Рис. 20. Скелетное вытяжение за локтевой отросток: а — на отводящей шине ЦИТО; б — на балканской раме с боковым пелотом
Этапы лечения на вытяжении. Вначале необходимо добиться репозиции костных отломков. Основой репозиции является устранение смещения по длине с помощью тяги по оси сегмента. Тракция проводится с постепенным увеличением груза так, чтобы наступило утомление мышц, сопротивляющихся растяжению. Смещение по ширине при этом может исчезнуть за счет сжатия отломков в мышечном футляре. Смещения по ширине, а также ротационные устраняют, манипулируя положением скобы с укрепленной в ней спицей или используя дополнительные тяги: гипсовые или бинтовые пелоты, дополнительные спицы с упорными площадками. Репозицию на вытяжении осуществляют постепенно, в несколько приемов, с осуществлением клинического (измерение длины сегмента, пальпация) и рентгенологического контроля. Этот период занимает до 7—10 сут. При успешной репозиции необходима фиксация достигнутого положения. Груз постепенно уменьшают до 1 /2 от исходного (нельзя допустить перерастяжения отломков с формированием диастаза, что чаще всего допустимо при поперечных переломах, где высок риск несращения перелома). Такой иммобилизации, которая достигается с помощью циркулярной гипсовой повязки, на скелетном вытяжении достичь не удается. Однако небольшие качательные движения в области перелома, вызывая образование микрогематом, только стимулируют остеогенез. Затем, после образования фиброзной мозоли, возникает возможность снять вытяжение и наложить внешний фиксатор (гипсовую повязку или ортез) до полной консолидации перелома. В отдельных случаях внешную повязку не накладывают, тогда вытяжение является единственным методом иммобилизации, примененным в процессе лечения.
ВЫТЯЖЕНИЕ (extensio) — один из основных ортопедических методов лечения повреждений и заболеваний опорно-двигательного аппарата и их последствий — деформаций, контрактур, рубцовых стяжений.
Сущность Вытяжения заключается в том, что с помощью кратковременной или длительной тяги преодолевается мышечная ретракция, устраняется смещение отломков при переломе или же оказывается постепенное растягивающее действие на ту или иную область человеческого тела с целью устранения контрактуры, деформации. С помощью постоянного Вытяжения достигается удлинение конечности и удержание того или иного сегмента в нужном положении.



Лечение переломов, вывихов путем Вытяжения (рис. 1) было известно еще в глубокой древности. Гиппократ (4 в. до и. э.) описывает приспособления для лечения переломов путем насильственного растяжения. Позже мы находим подобные конструкции у К. Галена (2 в.), Ибн-Сины (Авиценна, 11 в.), Ги де Шолиака (Guy de Chauliac, 14 в.) и др. Однако все эти устройства и аппараты, основанные на действии рычагов, воротов, ремней, были рассчитаны на одномоментное Вытяжение.
Практическое применение метод Вытяжения как длительно и постепенно действующей силы нашел только в 19 в.
В 1839 г. в Америке Джеймс (James) предложил использовать для постоянного В. каучуковый липкий пластырь. Немецкий ученый Б. Барденгейер (1889) сформулировал основные положения этого метода. Он предложил боковые вправляющие тяги, современный, не раздражающий кожу липкий пластырь, ряд конструкций специальной аппаратуры.
Большой вклад в совершенствование метода, в его физиологическое и биомеханическое направление внес Цуппингер (G. Zuppinger), обосновавший значение среднефизиологического, полусогнутого, положения конечности, при к-ром возникает равномерное расслабление всех групп мышц и В. достигается меньшими грузами.
В 1907 г. Штейнманн (F. Steinmann) применил при лечении переломов бедра внутрикостное В. с помощью предложенного им гвоздя. Гвоздь проводили поперечно над мыщелками бедра. Это предложение послужило началом применения совершенно нового принципа передачи тяги непосредственно на кость— постоянного скелетного В.; метод быстро завоевал ведущее место среди всех разновидностей постоянного В.
В России лечение переломов скелетным В. впервые было применено, а затем усовершенствовано в Харькове, в Медико-механическом ин-те (ныне НИИ протезирования, ортопедии и травматологии им. проф. М. И. Ситенко). Здесь в 1910 г. К. Ф. Вегнером был применен гвоздь Штейнманна при переломе бедра.
Со временем методика и техника постоянного В. совершенствовались и все больше внедрялись в практику. Вместо грубого гвоздя Штейнманна, толщиной 3—4 мм, в 20-х годах нашего столетия были предложены дуга Киршнера (рис. 2 и 3), проволока по Гелинскому, по Клаппу, появился ряд скоб (или клемм) — Шмерца, Павловича, Маркса — Павловича, Велера, Коржа — Алтухова и др. (рис. 4).


Для создания нужного положения конечности при В. стали применять различные шины и аппараты — Брауна, Белера, Озерова, Ситенко, Чаклина, Богданова и др. (рис. 5 и 6), за рубежом широко применяют шины, подвешиваемые к надкроватным рамам (шина Томаса и ее модификации). Для этой же цели в ряде клиник используют жесткие фигурные ортопедические подушки. Для устранения смещения отломков по ширине по периферии применяют вправляющие, фиксирующие и ротирующие петли.
В зависимости от показаний и цели применения В. различают два его вида — кратковременное (одномоментное) и длительное (постоянное). Кратковременно В. осуществляется руками хирурга или специальными аппаратами для вправления Соколовского, Эдельштейна, Чижина и др. Обычно одномоментное В. применяют, когда необходимо только вправление отломков при переломах (см.) или суставных концов костей при вывихах (см.). Большое значение имеет кратковременное В. в транспортной иммобилизации (см.) как этапное лечение при переломах бедра, обеспечивающее удержание отломков в фиксированном положении.
Длительное (постоянное) В. осуществляют с помощью специальных материалов, инструментария, аппаратуры и грузов. Целью постоянного В. является вправление отломков (репозиция), их удержание (ретенция) в достигнутом положении до наступления консолидации и раннее восстановление функции.

Применяют два метода постоянного В.— клеевое и скелетное. Клеевое В. не позволяет развить достаточную силу тракции и как самостоятельный метод лечения применяется в основном у детей. У детей до 3 лет клеевое В. в вертикальном положении (по Шеде) показано при переломе бедра (рис. 7). Клеевое В. применяют также, когда нужно создать покой конечности после ушиба, нек-рых оперативных вмешательств.
Получившие распространение в 60—70-х годах 20 столетия дистракционные аппараты Сиваша, Гудушаури, Илизарова и др. по сути являются аппаратами для постоянного В., или растяжения (distractio), т. к. сила тяги прикладывается к дистальному и проксимальному костным фрагментам или сегментам (см. Дистракционно-компрессионные аппараты).
Методика и техника применения скелетного вытяжения. Для создания силы тяги при постоянном В. применяют грузы, к-рые подвешивают с помощью различных рам и блоков, винтовые механизмы, закрутки, пружины.
Существенно важно постоянное В. проводить в так наз. среднефизиологическом положении конечности, при к-ром возникает равномерное расслабление всех групп мышц, в т. ч. и антагонистов (принцип Цуппингера). В среднефизиол. положении В. конечности требует значительно меньших грузов, не вызывает судорожных сокращений отдельных перерастянутых групп мышц.
При переломовывихах и вывихах в шейном отделе позвоночника скелетную тягу за череп (теменные бугры или скуловые дуги) осуществляют при помощи специальных скоб. Вытяжение за голову можно также проводить петлей Глиссона.

Наложение любых скелетных тяг необходимо рассматривать как чистую хирургическую операцию, требующую строгого соблюдения всех правил асептики. Места проведения спицы или введения браншей скобы анестезируют до надкостницы 1 % раствором новокаина. При проведении спицы необходимо обращать внимание на то, чтобы она располагалась перпендикулярно к продольной оси сегмента и проходила через центр кости. После введения спицу натягивают в специальной дуге с винтовым механизмом и прочно фиксируют в состоянии натяжения. Груз соединяют со скобой или дугой. Скелетное В. практически можно проводить на любом уровне всех сегментов конечности, за крыло таза, но как спицы, так и скобы для избежания повреждения крупных сосудов и нервных стволов накладывают преимущественно в типичных безопасных местах: над мыщелками бедра, через бугристость большеберцовой кости, за большой вертел, локтевой отросток над надмыщелками плечевой кости, за метафиз большеберцовой кости, за лодыжки и пяточную кость (рис. 8).
С 60-х гг. 20 в. для создания постоянства силы В. широко применяют демпферирование. Пружина, вставленная между скобой и блоком, демпферирует (гасит) колебания силы В. и тем самым обеспечивает покой в зоне перелома и предотвращает рефлекторные сокращения мышц.
Противопоказанием к скелетному В. может служить инфицированность кожных покровов в типичных местах наложения спицы, скобы — тогда их следует наложить дистальнее, — а также расстройства психики больного, дебильность, эпилепсия. С большой осторожностью следует применять этот метод в старческом возрасте, когда длительный постельный режим в положении на спине может привести к развитию тромбоэмболических осложнений, гипостатической пневмонии, пролежням и т. д.
Осложнения: перелом спицы (из недоброкачественной стали), прорезывание спицы в остеопоротичной кости, инфицирование тканей в области введения спицы или скобы. Во всех случаях необходимо извлечение спицы, скобы и введение новой спицы или скобы в другом месте.
Подводное вытяжение — лечебный метод, сочетающий физ. воздействие воды (пресной, минеральной) на организм с приемами В. Действие воды при t° 36—37° на проприоцепторы способствует снижению тонуса поперечнополосатой мускулатуры, вследствие чего увеличивается расстояние между позвонками и расширяются межпозвоночные отверстия, через к-рые проходят спинномозговые корешки. Кроме того, снижение мышечного тонуса при подводном В., обеспечивая устранение мышечных контрактур, способствует устранению сосудистого спазма и улучшению кровообращения в поврежденной области. Подводное В. широко используется в ортопедической и неврологической практике с целью уменьшения протрузии диска при дискогенных болевых синдромах, пояснично-крестцовом и шейно-плечевом радикулитах, обусловленных остеохондрозом позвоночника; при смещении межпозвоночного диска, искривлении позвоночника, а также при контрактурах тазо-бедренного, коленного и локтевого суставов и при нек-рых рефлекторных расстройствах. Методы подводного В. малоэффективны при наличии рубцово-спаечного инфекционного процесса, реактивном эпидурите, резко выраженном деформирующем спондилезе, болевом синдроме, обусловленном диспластическими изменениями в позвоночнике, при сосудистых нарушениях спинного мозга (миелопатиях), а также после оперативного удаления грыжи диска. Подводное В. относительно противопоказано при сопутствующих заболеваниях сердечно-сосудисотй системы, почек, печени, желчного пузыря.
Методика вертикального В. с грузом в бассейне впервые была применена венгерским врачом Молл ом (К. Moll) в 1953 г. при дископатиях. В Советском Союзе метод подводного вертикального и горизонтального В. разработан в Центральном ин-те травматологии и ортопедии; существенный вклад в разработку этой проблемы внесли сотрудники 1-го ММИ, а также ряда леч. учреждений Сочи, Пятигорска, Нальчика, Пярну.

Вертикальное подводное вытяжение проводится с помощью различных простых приспособлений (круг из пенопласта, деревянные параллельные поручни) и более сложных конструкций в специальном бассейне длиной 2—3 м, шириной 1,5—2 м и глубиной 2 — 2,2 м при температуре воды 36—37°. При шейном остеохондрозе первоначально подводное В. начинают с 5—7-минутного погружения в воду, обычно без груза, используя головодержатель (рис. 9); последующие процедуры дополняют применением груза 1—3 кг на поясничный отдел в течение 8—15 мин. При хорошей переносимости груз в дальнейшем увеличивают до 8—10 кг. В случае появления болей, головокружения вес груза снижают. При грудном и поясничном остеохондрозе используют плечедержатели. После первоначальной адаптации при грудном остеохондрозе груз на поясничный отдел постепенно увеличивают с 2 — 5 до 8—15 кг, а продолжительность процедуры до 10—15 мин.; при поясничном остеохондрозе применяют груз от 2—8 до 15—30 кг, тогда как продолжительность подводного В. возрастает с 10 до 30 мин. После процедуры рекомендуется отдых в положении лежа на жесткой постели в течение 30—40 мин., затем — фиксация поясницы специальным поясом или корсетом. Общее число таких процедур составляет 15—20 на курс. Кроме пассивного В. с грузом, применяют установки, с помощью к-рых сила тяги дозируется с помощью прибора. При артрозах тазо-бедренного сустава, после оперативного вправления вывиха бедра груз подвешивают на манжетах, укрепляемых выше голено-стопного сустава.

Горизонтальное подводное вытяжение при локализации процесса в поясничном отделе позвоночника производят путем продольной тракции позвоночника или провисания туловища в обычной или большой ванне (длина 2—2,5 м, ширина 0,9—1 м и глубина 0,7 м), на тракционном щите (рис. 10). Больного фиксируют с помощью лифа, лямки к-рого прикрепляются к скобкам у головного конца щита. На поясничную часть больного накладывают полукорсет с лямками, к к-рым с помощью металлических тросиков, переброшенных через систему блоков, за бортом подвешивают груз. При первых трех процедурах груз не применяют, а используют вес больного для провисания туловища. В дальнейшем используют груз в течение 4—5 мин., постепенно увеличивая его до 5 кг; в конце процедуры также постепенно уменьшают вес груза. С каждой последующей процедурой груз увеличивают на 5 кг, так что к 4—5-й процедуре он достигает 20—30 кг. Оптимальный груз для женщин — 35—40 кг, для мужчин — 40—50 кг, продолжительность процедур в пресной воде 20— 40 мин., в минеральной— 15—20 мин. При поражениях шейного отдела позвоночника используют петлю Глиссона, груз уменьшают до 4—8 кг (реже до 12 —15 кг), а продолжительность процедуры до 8—10 мин. В. проводят в положении небольшого сгибания головы. Процедуры проводят ежедневно или через день, всего 10—16 процедур.
При незначительно выраженном кифозе подводное В. позвоночника достигается провисанием туловища в пресной или минеральной воде под действием веса больного. Плечевой пояс фиксируют при помощи кронштейнов, укрепленных у головного конца ванны, ноги в области голеностопных суставов закрепляют с помощью эластичных бинтов, и тело больного в воде провисает в позе гамака. Процедуру проводят ежедневно, всего 12—20 раз. Все виды подводного В. можно сочетать с другими методами физ. терапии (ЛФК, массаж, ультразвук, грязь и др.). Иногда при остром болевом синдроме предварительно применяют фонофорез гидрокортизона или анальгина (см. Ультразвуковая терапия), УФ — эритемные дозы, диадинамические токи.
Библиогр.: Волков М. В. Метод вертикального подводного вытяжения с грузом в ортопедической практике, Ортоп, и травмат., JVb 4, с. 87, 1965; Гавриленко Б. С. Применение подводного вытяжения в комплексном лечении пояснично-крестцовых радикулитов, в кн.: Физические и курорт, факторы и их лечебн. применение, под ред. Г. А. Горчакова и др., в. 4, с. 73, Киев, 1970; Каплан А. В. Закрытые повреждения костей и суставов, М., 1967, библиогр.; Каптелин А. Ф. Методы вытяжения позвоночника у больных с дискогенным болевым синдромом, Ортоп, и травмат., 3, с. 13, 1972; Корж А. А., Скоблин А. П. и Эльяшберг Ф. Е. К истории скелетного вытяжения, там же, № 3, с. 81, 1971; Лечение вытяжением в воде при заболеваниях позвоночника, сост. М. В. Волков и А. Ф. Каптелин, М., 1966; Митюнин Н. К. и Ключевский В. В. Демпферирован-ное скелетное вытяжение, Ярославль, 1974, библиогр.; Новаченко Н. П. и Эльяшберг Ф. Е. Постоянное вытяжение. М., 19 72, библиогр.; Pуцкий А. В. Постоянное вытяжение в травматологии и ортопедии, Минск, 1970, би блиогр.; Уотсон- Джонс Р. Пере ломы костей и повреждения суставов, пер. с англ., М., 1972; Böhler L. Die Technik der Knochenbruchbehandlung, Bd 1 — 2, Wien — Dtisseldorf, 1953—1957.
A. А. Корж; H. И. Стрелкова (физиотер.).
Читайте также:


