Немеют ноги болит между лопаток
Онемение в спине – неприятный симптом, который возникает в результате пережатия нервных окончаний и застоя крови в одной из зон. Источники проблемы могут быть разными: искривление позвоночника, травмы, заболевания суставов, болезни внутренних органов. Но по какой бы причине не возникла патология, она вносит большой дискомфорт и при игнорировании симптомов может обернуться серьезными проблемами со здоровьем. Почему возникает чувство онемения в спине, какие еще симптомы указывают на серьезную патологию, какие методы можно использовать для устранения проблемы в домашних условиях – узнаете из статьи.

Причины онемения спины

Источником проблемы является нарушение кровообращения в каком-либо из участков спины или защемление нервов. При нарушении кровообращения ткани утрачивают источник питания, что приводит к потере чувствительности. Если защемило нерв, нарушаются процессы передачи сигнала от изолированного участка, и человек сталкивается с неприятным чувством онемения. Причин у подобных патологий может быть много.
Причины онемения в грудном отделе:
- кифоз, сколиоз. Это виды нарушения осанки. При кифозе образуется прогиб в грудном отделе позвоночника от фронтальной части назад, при сколиозе – вбок. Нарушение структуры приводит к смещению позвонков, пережатию межпозвоночных дисков и как результат – защемлению сосудов и нервов;
- травмы. Любые повреждения лопаточно-плечевой зоны, воспаления, опухоли в этой области могут привести к нарушению нервной реакции.
Причины онемения в поясничном отделе:
- болезни почек;
- гинекологические болезни у женщин;
- простатит у мужчин;
- во время беременности женщины могут чувствовать онемение, которое связано со смещением центра тяжести, вызванным увеличением живота;
- новообразования, которые по мере роста вызывают блокировку нервных окончаний.
Из видео ниже вы узнаете почему возникает чувство онемения мышц спины, о каких заболеваниях говорит этот симптом и как устранить неприятное ощущение:
Одной из самых распространенных причин онемения и боли в спине являются дегенеративно-дистрофические нарушения в структуре позвоночника. Возникают они в результате травм и искривления позвоночного столба.
По причине длительного пребывания в сидячем положении в неправильной позе, врожденном искривлении позвоночника происходит дестабилизация его структур. Давление на межпозвоночные диски оказывается неравномерно, это приводит к их выпячиваю и постепенному разрушению. Когда диски разрушаются, позвонки начинают соприкасаться, как реакция на это на позвонках начинают образовываться наросты, которые являются защитной реакцией организма – так он пытается ограничить подвижность позвонков, чтобы избежать защемления соседних тканей. Образовавшиеся грыжи межпозвоночных дисков и остеофиты приводят к защемлению сосудов, нервов и продавливанию спинного мозга. Это и становится причиной потери чувствительности и возникновения ощущения онемения.
Также при искривлении позвоночника нагрузка на мышцы распределяется неравномерно. В результате мышечная ткань находится в постоянном напряжении. Это приводит к развитию застойных явлений, которые при длительном игнорировании симптомов могут стать причиной онемения.
Симптоматика
Онемение может проявляться как полная потеря чувствительности, покалывание или чувство “мурашек”. Все это становится признаками нарушения кровообращения. Если вы чувствуете еще и боли в спине разной локализации, это говорит о защемлении нервных окончаний. Распознать источник патологии позволяют дополнительные симптомы.

Если нарушение вызвано дегенеративно-дистрофическими процессами в тканях позвоночника, больной чувствует следующие симптомы:
- острая боль в спине, которая может отдавать в сердце, желудок или почки;
- затрудненный вдох;
- головокружение, головная боль, сложность с концентрацией;
- нарушения зрения;
- нарушение подвижности конечностей или полная потеря чувствительности;
- простреливающая боль по всей длине позвоночника;
- чувство “окаменения” поясницы во время длительного пребывания в сидячем положении;
- боль в пояснице, отдающая в ногу.
Если проблемы в грудном или поясничном отделах являются следствием болезней внутренних органов, пациента беспокоят еще и другие симптомы. Онемение поясницы, вызванное гинекологическими проблемами у женщин, сопровождается нарушением цикла, выделениями из влагалища. Если спина начинает неметь под влиянием простатита у мужчин, неприятные чувства в пояснице сопровождаются эректильной дисфункцией, повышением температуры тела, сильными болями во время напряжения области таза. Занемевшая спина в грудном отделе, которая беспокоит вместе с нарушениями пищеварения, тошнотой, изжогой, говорит о том, что причиной негативных симптомов является заболевание желудка.
В любом из случаев потеря чувствительности или чувство “мурашек” говорит о сложных нарушениях, поэтому, чтобы вовремя начать лечение, стоит обратиться к врачу.
Диагностика

Так как источником проблемы могут быть различные патологии, начиная нарушениями в структуре позвоночника, и заканчивая заболеваниями внутренних органов, для постановки диагноза стоит начать с посещения терапевта. Врач проведет опрос и осмотр, назначит дополнительные анализы и обследования: анализ крови и мочи, УЗИ или рентген позвоночника, КТ, МРТ спины и внутренних органов, допплерографию.
Далее в зависимости от результатов анализов терапевт может направить пациента к другому, узкому специалисту: ортопеду, неврологу, травматологу, гастроэнтерологу, гинекологу или урологу, кардиологу, инфекционисту.
Лечение
Если неприятные симптомы были вызваны болезнями внутренних органов, назначается соответствующее лечение источника проблемы, с устранением которого и происходит потеря чувствительности. Онемение, вызванное структурными нарушениями в позвоночнике, лечат целым комплексом мероприятий, многие из которых могут быть проведены в домашних условиях. Для терапии болезней спины и снятия негативных симптомов используют народную медицину, физиопроцедуры, лазерное лечение, массаж, лечебную физкультуру.
Народная медицина

Существует широкий список народных средств, которые без эффекта привыкания и побочного действия способны снять негативные симптомы.
Когда вы принимаете душ, сначала направьте на онемевший участок струю горячей, а затем холодной воды. Чередуйте температуры несколько раз. После принятия душа нанесите на спину согревающую мазь и укутайте теплым шарфом.
Возьмите камфорную мазь и добавьте в нее пару капель эвкалипта. В течение 3 дней перед сном наносите мазь на пораженный участок.
Применение этого средства стимулирует кровообращение и позволяет снять негативные симптомы. Для приготовления настойки возьмите несколько стручков красного перца и залейте 0,5 л водки. Поставьте емкость с настойкой в темное место на неделю. Полученным составом растирайте онемевшую спину.
Физиотерапия
Это направление медицины, в котором для лечения используются природные факторы: электрический ток, магнитные излучения, акустические волны.
Процедура предполагает воздействие микротоков на ткани. Это стимулирует мышечное сокращение, ускоряет кровообращение и обменные процессы.
Под действием двух магнитов происходит глубокий массаж тканей, которого нельзя достичь другими способами.
Процедура микромассажа при помощи акустических колебаний. Данная методика позволяет проработать ткани на глубине до 6 см. В результате уходит боль, ускоряется восстановление тканей, снимается отечность.
Процедура оказывает противовоспалительное действие, улучшает кровообращение, снимает спазмы и восстанавливает проводимость нервных сигналов. Жидкий парафин обладает способностью долго удерживать тепло, что используется для глубокого прогревания тканей.

Иглоукалывание или акупунктура предполагает воздействие на активные центры на теле при помощи игл. Биопунктура включает еще дополнительное введение гомеопатических препаратов. Обе методики в первую очередь направлены на активизацию собственных защитных сил организма, поэтому не вызывают побочных эффектов и привыкания.
Лазерная терапия
Методика предполагает воздействие на пораженный участок лазерным лучом. Он вызывает нагревание тканей, что стимулирует естественные процессы восстановления – усиливается кровоток и лимфоток, активизируется выработка коллагена. Современные лазерные установки позволяют точно контролировать глубину и площадь воздействия луча, чтобы оказывать точечное воздействие именно на пораженный участок.
Лечебная физкультура

ЛФК является одной из самых действенных лечебных методик. При правильном ее выполнении происходит естественное уменьшение размеров грыж и протрузий, восстанавливаться правильный мышечный тонус, снижается градус искривления позвоночника, снимается компрессия с межпозвоночных дисков, уменьшаются боли. Все упражнения нужно выполнять регулярно по 10-15 минут в день. Во время занятий вы не должны чувствовать боли и сильного напряжения, при этом важно постепенно увеличивать нагрузки: число подходов и время тренировки.
- Ложитесь на спину, руки разведите в стороны и положите ладонями вниз, ноги согните в коленях. Отведите согнутые в коленях ноги вправо так, чтобы правая нога коснулась пола, а левая лежала сверху на ней. Верхняя часть корпуса при этом должна быть прижата к полу. Зафиксируйтесь на несколько секунд и вернитесь в исходное положение. Выполните в другую сторону.
- Повернитесь на живот, руки вдоль тела, ноги прямо. Поднимите корпус на 45 градусов, зафиксируйтесь в таком положении, почувствуйте, как напрягаются мышцы. Расслабьтесь, затем повторите еще несколько раз.
- Встаньте прямо у опоры, возьмитесь за неё руками и начинайте медленно присаживаться, не отпуская рук. При этом ноги сгибаются, а туловище и руки образуют прямую линию. Это упражнение на вытяжение, которое позволяет увеличить пространство для межпозвоночных дисков.
- Встаньте на четвереньки, руки и ноги на ширине плеч, выгните спину дугой и опустите голову вниз, затем прогнитесь и поднимите голову, выполните несколько раз.
В ходе выполнения упражнений не делайте резких движений. Вы не должны чувствовать боль и сильное напряжение. Выполнение ЛФК противопоказано при повышенной температуре, острых болях, воспалениях, обострении инфекционных заболеваний.
Массаж

Выполнение курса массажа поможет быстро справиться с любыми заболеваниями спины. Сразу после сеанса чувство онемения проходит, движения становятся более свободными, а серьезные патологии позвоночника постепенно сходят на нет. Во время массажа уменьшается объем грыж, снимается мышечный спазм, активизируется кровообращение, уходят зажимы с нервных окончаний. Выполнение массажа рекомендуется курсами как в целях лечения, так и в дальнейшем для профилактики болезней позвоночника.
- Поглаживающими движениями проработать всю область поясницы, грудной отдел и шею. При этом не стоит воздействовать на кожу над позвонками, только около них.
- Выполнить легкие щипки по всей поверхности онемевшего участка.
- Поставить ладони на ребро, выполнить пилящие движения, постепенно двигаясь снизу вверх, а затем сверху вниз.
- Поставить костяшки пальцев рядом с позвоночником, с легким нажимом вести их по направлению к бокам.
- Положить ладони на одной части спины, двигать одну вверх, другую вниз, смещая кожу.
- Если немеет область поясницы, стоит выполнить массаж еще и в зоне ягодиц и бедер. Для этого поставьте костяшки пальцев в зоне отростков бедренных костей, и проведите ими несколько раз с легким нажимом.
- Нащупайте крайний отросток копчика в зоне ягодиц, установите на него большой палец и выполните легкие вибрирующие движения.
- Завершить массаж поглаживающими движениями.
Важно выполнять массаж в период отсутствия острых болей, также противопоказанием является повышенная температура тела, воспаления в месте воздействия, обострение инфекционных заболеваний.
Профилактика

Для здоровья спины и в целом для поддержания хорошего самочувствия достаточно придерживаться нескольких простых правил:
- исключите вредные привычки;
- рацион должен быть сбалансированным, богатым продуктами с большим содержанием витамина В;
- регулярно проходите курс массажа;
- выполняйте упражнения для укрепления околопозвоночных мышц;
- нормализуйте свой вес;
- если у вас сидячая работа, делайте небольшие перерывы для зарядки, купите кресло со специальной ортопедической конструкцией;
- спальное место должно быть правильным: матрас средней жесткости, а подушка небольшой высоты;
- следите за тем, в какой позе вы сидите: спина должна быть прямой без прогиба внутрь в грудном отделе и без лишнего изгиба в поясничном. При правильной посадке распределение нагрузки на позвоночник происходит равномерно, что позволяет избежать защемления нервов и сосудов;
- избегайте переохлаждения.
Выполнение этих простых рекомендаций поможет вам никогда не столкнуться с заболеваниями спины, которые могут вызвать чувство онемения.
Древмасс
Одной из самых распространенных причин симптомов онемения и боли в спине являются структурные изменения в позвоночнике: искривления, грыжи, протрузии. Поэтому основная задача лечения – снять мышечный спазм, нормализовать структуру позвонков и дисков, восстановить кровообращение. Когда вы избавитесь от причины, следствия, то есть симптомы онемения, исчезнут. Главными в лечении патологий спины являются массаж и лечебная физкультура. Именно эти методики без оперативного вмешательства, приема медикаментов и побочных эффектов способны оказать мощный терапевтический эффект.

Чтобы все, кто столкнулся с проблемой онемения, могли на профессиональном уровне выполнять ЛФК и массаж в домашних условиях, был разработан тренажер-массажер Древмас.
Это конструкция из прочной, экологичной древесины, которая представляет собой систему роликов разных диаметров. Во время тренировки, когда вы ложитесь спиной на тренажер, ролики давят на околопозвоночные мышцы, а позвоночник размещается между ними. Это важный момент, так как любой вид массажа допускает воздействие только на мышечную систему без задействования позвонков. Потому как позвонки могут быть частично разрушены и защемлены, и дополнительное воздействие может усугубить ситуацию. В то же время воздействие на мышцы позволит достичь желаемого эффекта: восстанавливается кровообращение, уходят спазмы, снижается отечность. Нормализация состояния мышц и плавное вытяжение позвонков приводит к стабилизации положения позвоночника, что уменьшает боль и чувство онемения. Со временем все ткани спины приходят в норму, и вы сможете забыть о любых проблемах.
Особенностью конструкции тренажера является наличие роликов разного диаметра, что определяет силу их воздействия. Таким образом, меняя их расположение, вы можете активней проработать именно проблемную зону: шейный, грудной или поясничный отдел.
Преимущества тренажера Древмасс:
- конструкция из прочной древесины;
- легкость в использовании;
- лечебная физкультура и массаж при помощи одного тренажера;
- большой ассортимент размеров для возможности выбора под рост пользователя;
- заменяет дорогостоящие сеансы массажа;
- легкая и компактная конструкция;
- подходит для всей семьи.
Чувство онемения – тревожный симптом, который говорит о необходимости срочного лечения. Используйте тренажер Древмасс в домашних условиях и забудьте о проблемах со спиной.
При одномоментном и незначительном проявлении это не сигнализирует о проблеме. Если же неприятное ощущение возникает регулярно и усиливается, то нужна врачебная помощь. Рассмотрим причины, почему немеет спина между лопатками.
Причины появления
Причины в большинстве случаев обусловлены заболеваниями позвоночника, но могут быть связаны с патологиями внутренних органов и физиологическими факторами.
Нередко пациенты жалуются, что затекает и немеет спина в области лопаток. Часто эти люди получают диагноз, подтверждающий заболевание позвоночника. Ниже приведены болезни и их симптомы, связанные с межлопаточным онемением:
- Грудной остеохондроз, который часто сопровождается онемением, скованностью и болью под лопатками. Остеохондроз шейного отдела позвоночника.
- Межпозвоночная грыжа (грыжа диска).
- Кифоз грудного отдела позвоночника, а также юношеский кифосколиоз.
- Межреберная невралгия (защемление межреберного нерва).
- Сколиоз (искривление грудного и поясничного отделов позвоночника).
- Травмы позвоночника (перелом, например) и деформация позвонков, артрит позвоночника. Все заболевания снижают подвижность позвонков и создают физические неудобства.
- Спондилоартроз, в том числе плечевой периартроз иногда становятся причиной онемения и ноющих болей.
Если немеет под левой и правой лопаткой, причиной часто служат такие факторы, как нахождение длительное время в неудобной позе. Это быстро проходит после изменения положения тела или непродолжительного массажа. Подобные ощущения вызывает и переохлаждение организма.
Заболевания внутренних органов также провоцируют чувство онемения между лопаток. К ним относятся:
- Заболевания легких: пневмония, бронхит, плеврит. Особенно заметны неприятные ощущения при кашле, когда задействованы мышцы спины.
- Сердечно-сосудистые заболевания, в том числе ишемическая болезнь сердца (ИБС), инфаркт миокарда, стенокардия.
- Заболевания желудочно-кишечного тракта (ЖКТ) – холецистит, язва желудка и двенадцатиперстной кишки, цирроз, печеночная колика, панкреатит, гнойный перитонит – также могут отдавать ноющими болями и проявляться в виде онемения.
- Злокачественные новообразования, опухоли, в том числе костей, почти всегда сопровождаются неприятными симптомами. При миеломной болезни ноющая боль распространяется по всему телу.
- Простудные заболевания, повышение температуры тела нередко сопровождаются онемением и болью в области лопаток.
- Опоясывающий лишай. На коже проявляются мелкие пузырьки с прозрачной жидкостью. Обычно болезнь проявляется при высокой температуре.
У женщин чувство онемения спины может быть косвенным признаком гинекологических заболеваний, а у мужчин – простатита. В подобных случаях пациенты отмечают, что немеет поясница, и предъявляют ряд дополнительных жалоб.

Когда обращаться к врачу
Если немеет спина в области лопаток или ниже, то в первую очередь обратитесь к терапевту в поликлинике. Врач проведет первичную диагностику, поставит предварительный диагноз и направит на дополнительное обследование к узким специалистам: ортопеду, кардиологу, неврологу, гастроэнтерологу и другим.
Внимание! Если ощущение сопровождается приступами боли в различных областях тела (в сердце, печени), это сигнал к активным действиям по лечению онемения. Откладывать прием у специалиста при этих симптомах категорически запрещено и опасно для здоровья.
При появлении следующих симптомов требуется срочная медицинская помощь:
- Онемение перерастает в сильную боль.
- Давит в области грудины.
- Поднялась высокая температура.
- Появилась рвота или тошнота.
- Сильное головокружение.
Причину появления онемения в спине врачи выясняют с помощью современных медицинских исследований. Диагностика заболеваний, связанных с патологией позвоночника, основывается на следующих методах:
- Компьютерная томография.
- Магнитно-резонансная томография.
- УЗИ.
- Рентгенография.
При отсутствии признаков поражения позвоночника на первое по диагностическому значению место выходят ультразвуковое и лабораторное исследования, при которых выявляют заболевания внутренних органов и исключают хирургическую патологию. Если немеет левый бок и появляется боль в области груди, следует пройти ЭКГ, чтобы исключить проблемы с сердцем. При подозрении на гастрит, язвенную болезнь желудка, гастроэзофагальный рефлюкс назначают фиброгастродуоденоскопию.
Симптоматическое лечение
Лечение онемения левой или правой лопатки определяется заболеванием, которое вызвало этот симптом. Симптоматическая терапия облегчает состояние пациента и служит дополнением к основному лечению.
Терапия провоцирующей болезни включает:
- Прием лекарственных препаратов.
- Соблюдение диеты.
- Физиотерапию.
- Хирургические процедуры.
- Применение народных средств.
Внимание! Попытки самолечения – не лучший вариант решения проблемы. Установить истинную причину проблемы и назначить эффективное лечение может только врач, к которому необходимо обращаться во всех случаях патологического онемения спины.

Учитывая, что в большинстве случаев онемение спины вызвано заболеваниями позвоночника, в лечении используют следующие препараты:
Лечение патологий внутренних органов проводят соответствующие специалисты после полного обследования пациента.
ЛФК – это эффективный способ сформировать сильный мышечный корсет. Благодаря этому в дальнейшем можно избежать рецидивов болезни.
Гимнастика повышает подвижность грудного отдела позвоночника, увеличивает амплитуду движений в суставах, как в межпозвоночных, так и в реберно-позвоночных, обеспечивает правильное глубокое дыхание, улучшает вентиляцию легких, предупреждает возможные осложнения.
- Исходное положение (ИП) – лежа на спине с согнутыми в коленях ногами. Ноги прижать к груди руками, потянуть на себя, слегка оторвав поясницу, напрячь мышцы живота. Зафиксировать положение на 5 секунд. Медленно вернуться в ИП. Повторить 2 раза.
- ИП – руки вытянуты за головой, ноги выпрямлены. Потянуть левую руку и правую ногу, растягивая позвоночник, зафиксировать на несколько секунд. То же с другой рукой. Темп медленный. Повторить 3 раза с каждой стороны.
- ИП – лежа на животе, руки в стороны. Поднять голову и руки. Удержать состояние напряжения мускулатуры 3 секунды. Расслабиться, опустив голову и руки. Повторить 5 раз.
- ИП – стоя на четвереньках. Поднять голову, прогнуться, вдох, опустить голову, округлить спину, прочувствовать напряжение мышц спины и груди, выдох. Темп медленный. Повторить 5 раз.
Массаж, применяемый в сочетании с другими лечебными методиками, улучшает питание межпозвоночных дисков и трофику окружающих позвоночник мягких тканей, активизирует лимфо- и кровообращение, уменьшает и постепенно ликвидирует дистрофические процессы в позвоночных артериях, препятствует атрофии мышц, укрепляет мышечный корсет.

Физиотерапевтические методики с успехом используют в лечении заболеваний позвоночного столба. Они оказывают противовоспалительный эффект, снимают боль, борются со скованностью позвоночника и улучшают физическую активность больных.
Физиотерапия оказывает комплексное воздействие на ткани, усиливает кровоток в сосудах, повышает скорость восстановительных процессов. Ее назначает только лечащий врач, поскольку некоторые методы способны усиливать воспаление и противопоказаны в острой стадии болезни.
Применяют следующие методики:
- УВЧ-терапию;
- электрофорез;
- магнитотерапию;
- электростимуляцию;
- парафинотерапию;
- грязелечение.
Пациентам всех возрастов показаны физиотерапевтические способы лечения, улучшающие самочувствие и ускоряющие процесс восстановления.

Методы профилактики
Чтобы не мучиться от онемения спины, соблюдайте ряд простых рекомендаций:
- Ведите здоровый и в меру активный образ жизни.
- Избегайте переохлаждений организма.
- Не сидите долго в одном положении.
- Придерживайтесь правильного питания, обогащенного витаминами и микроэлементами.
- Регулярно, не реже двух раз в год, проходите полный профилактический осмотр в медицинском учреждении.
Заключение
Онемение спины между лопатками вызывают заболевания позвоночника, внутренних органов и физиологические факторы. Если игнорировать этот симптом, то можно запустить патологию и столкнуться с осложнениями.
Для выявления первопричины пройдите обследование у врача и получите соответствующее лечение. Здоровый образ жизни, зарядка, сбалансированное питание, позитивный настрой предотвратят появление многих недугов.
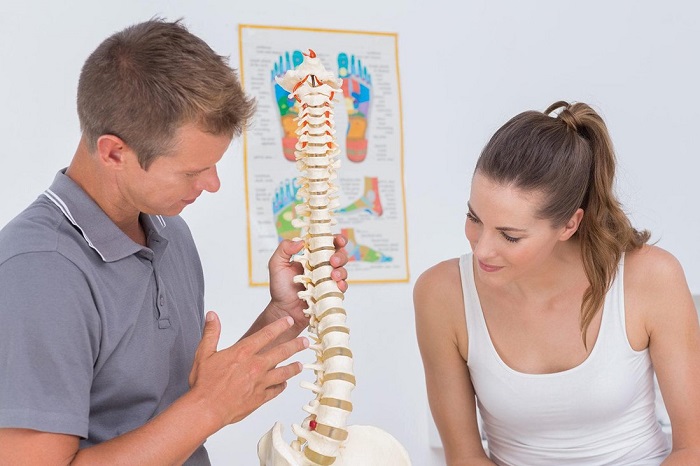
Поясничный остеохондроз и ноги связаны между собой тончайшей сетью нервного волокна. Дело в том, что именно в пояснично-крестцовом отделе позвоночника от спинного мозга отходят корешковые нервы, которые отвечают за иннервацию тканей нижних конечностей. Совершенно очевидно, что при дегенеративном дистрофическом разрушении межпозвоночных дисков происходит компрессионное сдавливание корешковых нервов и они не могут обеспечивать полноценную иннервацию. Начинаются проблемы с ногами – они немеют, слабеют и болят.
Что делать в такой ситуации и к какому врачу обратится за помощью? На эти вопросы найдете ответы в предлагаемой вашему вниманию статье.
Начнем с того, что остеохондроз поясничного отдела на ноги может оказывать влияние не на любой стадии своего развития, а только в запущенных случаях, когда происходит сдавливание нервного волокна. Чтобы лучше понять данный процесс,
Рассмотрим физиологию иннервации нижних конечностей:
- от спинного мозга, который находится внутри позвоночного столба через боковые фораминальные отверстия отходят парные корешковые нервы;
- они содержат в себя сенсорные (чувствительные), моторные (двигательные) и смешанные типы аксонов;
- по мере удаления от позвоночника корешковые нервы разветвляются и часть ветвей направляется к мягким тканям, а часть к пояснично-крестцовому нервному сплетению;
- из нервного сплетения выходят нервы, отвечающие за иннервацию нижних конечностей (самые крупные из них это паховый, бедренный, седалищный, кожный латеральный и т.д.);
- каждый из таких нервов сформирован из ответвлений нескольких корешковых нервов, таким образом осуществляется защита в случае поражения одного корешка;
- по мере своего продвижения крупные нервы распадаются на более мелкие.
Что может стать причиной повреждения нервного волокна, которое отвечает за иннервацию нижних конечностей:
- снижение высоты межпозвоночного диска на фоне дегенеративных дистрофических изменений в хрящевых тканях (остеохондроз на стадии протрузии);
- разрыв фиброзного кольца межпозвоночного диска и грыжевое выпячивание пульпозного ядра, которое оказывает давление на корешковый нерв или мягкие ткани, вызывая сильное воспаление и отечность;
- смещение тела позвонка на фоне снижения высоты межпозвоночного диска и сдавливание спинномозгового канала;
- поражение пояснично-крестцового нервного сплетения (плексит);
- защемление нервов по пути их прохождения через ткани к нижним конечностям, например, синдром грушевидной мышцы;
- травматическое поражение целостности нервного волокна (разрывы, переломы костной ткани, растяжения связочной и сухожильной ткани и т.д.).
при подобных патологиях нужно обращаться на приём к неврологу или вертебрологу. Эти доктора смогут поставить точный диагноз и назначить эффективное и безопасное лечение. Перед его проведением следует исключить все вероятные факторы риска, которые могут привести к поражению пояснично-крестцового отдела позвоночника и вызывать ощущение онемения и боль в ногах.
Почему поясничный остеохондроз отдает в ногу?
Поясничный остеохондроз отдает в ногу – почему это происходит уже объяснили выше. А теперь разберемся в том, на какой стадии развития дегенеративных дистрофических изменений в межпозвоночных дисках может наблюдаться такое клиническое проявление.
Чаще всего остеохондроз поясничного отдела отдает в ногу на той стадии, когда начинает повреждаться нервное волокно. Одна из функций позвоночго столба – защитная. Внутри позвоночного столба находится спинномозговой канал. Там располагается защищенный твердыми оболочками спинной мозг. Он окружен ликвором (жидкостью, через которую передаются нервные импульсы от головного мозга к телу и обратно).
От спинного мозга отходят нервные волокна, отвечающие за иннервацию всего тела. Это вегетативная нервная система и она обеспечивает функциональность всех тканей, систем и внутренних органов.
Задача позвончого столба – обеспечивать безопасность этих процессов. Для этого предусмотрены эластичные хрящевые диски, которые разделяют между собой соседние тела позвонков, не позволяя им сомкнуться во время движений и сдавить корешковые нервы, которые располагаются между ними.
Строение межпозвоночного диска с одной стороны простое – это фиброзное кольцо и расположенное внутри него пульпозное ядро, с другой стороны незащищенное. Нет защиты от того, что человек будет вести пассивный образ жизни.
Природой так устроено, что здоровье межпозвоночных дисков напрямую зависит от степени работоспособности окружающих позвоночный столб паравертебральных мышц. Они сокращаются при физической нагрузке и выделяют жидкость. В ней растворены питательные вещества и кислород. Эта жидкость усваивается хрящевыми тканями фиброзного кольца межпозвоночного диска. Обратный процесс происходит при расслаблении мышцы и сжатии межпозвоночного диска. Так осуществляется диффузное питание. Другого способа получения жидкости и питательных веществ у межпозвоночных дисков нет.
Поясничный остеохондроз и боли в ногах могут развиваться при воздействии следующих факторов риска:
- избыточная масса тела – чем она выше, тем сильнее оказывается давление на хрящевые межпозвоночные диски;
- отсутствие регулярных физических нагрузок в достаточном объеме;
- тяжёлый физический труд или длительное нахождение в статичном положении, в результате чего мышцы спазмируются и утрачивают способность осуществлять диффузное питание хрящевых тканей;
- курение и употребление алкоголя;
- неправильная постановка стопы в виде плоскостопия и косолапости – неправильно распределяется амортизационная нагрузка;
- ношение неправильно подобранной одежды и обуви;
- нарушение правил эргономики организации своего спального и рабочего места;
- искривление позвончого столба и изменение осанки.
Эти факторы негативного влияния следует исключать из своей жизни для проведения активной профилактики поясничного остеохондроза.
Остеохондроз поясничного отдела и боли в ногах
Поясничный остеохондроз боли в ногах может провоцировать при радикулите, ишиасе и других вариантах осложнений. Как правило все клинические случаи связаны с компрессией нервного волокна. Реже остеохондроз поясничного отдела боли в ногах вызывает по причине нарушения иннервации сосудистого русла.
В таких случаях у пациента начинает развиваться:
- атеросклероз кровеносных сосудов – отложение холестериновых бляшек на внутреннем эндотелии на фоне снижения сократительной активности мышечной сосудистой стенки;
- варикозное расширение вен нижних конечностей – застой венозной крови с последующим разрушением системы клапанов, влечёт за собой нарушение гемодинамики, отёчность мягких тканей, развитие трофических язв голени;
- облитерирующий эндартериит – чаще развивается у лиц мужского пола, имеющих проблемы с поясничным отделом позвоночника, курящих и ведущих малоподвижный образ жизни.
Если у вас развивается поясничный остеохондроз и болят ноги, рекомендуем как можно быстрее обратиться на прием к неврологу. Это состояние может быть опасно для вашего здоровья. Поражаются нервные волокна, которые регулируют не только чувствительность. В скором времени у вас может появиться выраженная мышечная слабость. Появится быстрая утомляемость мышц ног и начнется их дистрофия. Это очень серьезные осложнения поясничного остеохондроза которые могут привести в итоге к параличу и парезу. Вы можете стать инвалидом.
Онемение ног при поясничном остеохондрозе
Остеохондроз в поясничном отделе позвоночника ноги затрагивает по-разному. У кого-то появляются боли, другие страдают от ощущения онемения. И это важно разделять. В обоих случаях поражаются сенсорные типы нервного волокна. Но в первом варианте от нарушения процесса иннервации происходят трофические ишемические изменения, которые и провоцируют болевой синдром. Во втором случае онемение свидетельствует о начальных дистрофических процессах или об окончательной атрофии нервного волокна.
Как вы понимаете, онемение ног при поясничном остеохондрозе не является безобидным признаком, на который можно не обращать особого внимания. Стоит быть предельно внимательным, особенно если клинический признак затрагивает сразу обе конечности. Это говорит о том, что компрессии подвергается не корешковый нерв, который отвечает только за одну конечность, а спинной мозг. Это может быть стеноз спинномозгового канала. Это состояние рано или поздно спровоцирует полный паралич нижней части тела.
Слабость в ногах при поясничном остеохондрозе
Может ли поясничный остеохондроз вызывать слабость в ногах и почему это происходит. В области поясничного отдела позвоночника отходят не только чувствительные аксоны, которые отвечают за передачу ощущений от нижних конечностей к структурам головного мозга. Здесь же выходят и двигательные нервные волокна. По ним к миоцитам приходит сигнал из головного мозга (двигательного центра), дающий команду расслабится или сжаться. Таким образом осуществляется управление мышцами.
Слабость в ногах при поясничном остеохондрозе связана с тем, что прохождение команды по моторным аксонам блокируется на каком-то уровне. Это может быть межпозвоночная грыжа, которая давит на корешковый нерв, отек мягких тканей или напряжение мышц, которые сдавливают ответвления корешковых нервов. Часто мышечная слабость бывает сопряжена с сосудистыми проблемами.
Появление выраженной слабости в ногах на фоне длительно протекающего поясничного остеохондроза практически всегда связано с серьезными осложнениями. Это может быть стеноз спинномозгового канала, выпадение межпозвоночной грыжи, смещение тела позвонка или поражение пояснично-крестцового нервного сплетения. Обратитесь срочно к врачу.
Что делать, если при поясничном остеохондрозе болят ноги
Если на фоне остеохондроза поясничного отдела болят ноги, первое что делать – обращаться за медицинской помощью. Следует записаться на прием к вертебрологу или неврологу. Врач назначит ряд обследований. Наиболее достоверные сведения о текущем состоянии нервного волокна и хрящевых тканей позвоночника позволяет получить МРТ обследование. Но оно не всегда доступно. Поэтому для опытного врача будет достаточно осмотра, мануального обследования, функциональных диагностических тестов и рентгенографического снимка, по которому он оценит состояние хрящевой и костной ткани позвоночго столба.
Лечение боли, онемения или слабости в ногах изолированно от основного заболевания проводить невозможно. Необходимо проводить комплексную терапию, направленную на восстановление ткани позвончого столба. Делать это целесообразно с помощью методов мануальной терапии, поскольку нет никаких фармакологических препаратов, которые могли бы это сделать. Хондропротекторы не имеют никакого лечебного воздействия без их использования в сочетании с методами мануального воздействия. Как вы уже поняли, при остеохондрозе нарушается диффузное питание хрящевых тканей. Поэтому хондропротекторы просто не проникают внутрь хрящевых межпозвоночных дисков.
Для начала нужно восстановить нормальные межпозвоночные промежутки с помощью вытяжения позвончого столба. Затем задействовать остеопатию, массаж, лечебную физкультуры, кинезиотерапию, физиопроцедуры и т.д. Для проведения лечения обратитесь в клинику мануальной терапии по месту жительства. Там вам разработают индивидуальный курс терапии, который восстановит иннервацию нижних конечностей.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:


