Для чего вставляют пластину в коленный сустав
Для лечения переломов в современной травматологии используются различные металлоконструкции. Они могут быть установлены как внутрь кости (спицы и интрамедуллярные стержни) так и на кости (пластины и винты). Для каждого вида перелома предпочтительно использование определенного вида металлофиксаторов.
Выполняемое хирургически соединение сломанных костей с использованием внутренних металлофиксаторов позволяет избавить пациента от громоздких гипсовых повязок, обеспечивают больному мобильность, уменьшает сроки его реабилитации, позволяет быстрее вернуться к повседневной трудовой и спортивной активности.

Так нужно ли удалять металлоконструкции после сращения перелома или это необязательно?
Есть случаи, когда без удаления пластины или стержня с винтами обойтись невозможно. К таким ситуациям можно отнести наличие гнойного процесса в области металлоконструкции при неудовлетворительной фиксации костей (остеосинтезе), непереносимость больным импланта или возникновение аллергии на металл, из которого изготовлена металлоконструкция. В этих случаях без удаления имплантов не обойтись и сделать это нужно как можно быстрее.
При повреждении связок, например, в области акромиально-ключичного сочленения или дистального межберцового синдесмоза голеностопа кости фиксируются в правильном положении друг относительно друга винтами или пластинами на время сращения поврежденных связок. Как только связки срастаются, обычно через 2-3 месяца, металлоконструкции обязательно следует удалить, иначе возможны осложнения такие, например, как поломка винта или пластины.
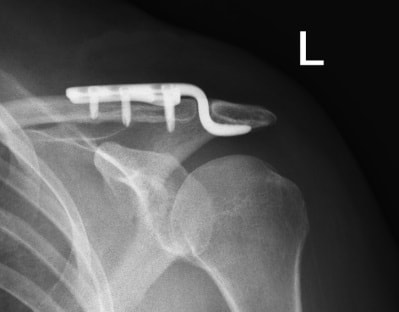
При вывихе ключицы, акромиально-ключичное сочленение фиксируется крючковидной пластиной. Часто пациенты по каким-либо причинам забывают удалить пластину в срок. Организм незамедлительно отвечает на это развитием значительного артроза в области сустава. Образующиеся костные разрастания (остеофиты) повреждают мышцы и сухожилия плечевого сустава и вызывают даже у молодых пациентов значительные боли в плече.
Некоторые пациенты по роду своей деятельности имеют высокий риск получить повторную травму после операции, например, профессиональные спортсмены особенно экстремальных видов спорта. У этой группы пациентов металлоконструкцию следует удалять сразу после сращения. При повторном переломе, наличие металлического фиксатора на кости значительно усложнит лечение, особенно хирургическое.
Имплантированные металлофиксаторы также могут быть преградой для прохождения пациентом службы в армии или на флоте. Для того чтобы работать по некоторым специальностям, необходимым условием является отсутствие в организме металлических имплантов. Вышеназванным группам пациентов также требуется удаление металлоконструкций после операций.
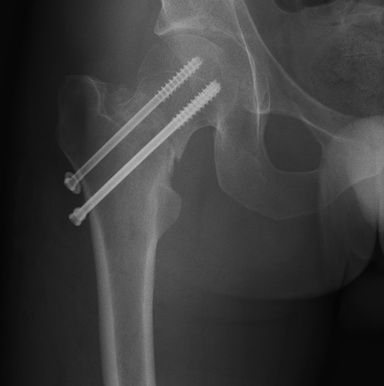
Во время операций по фиксации костей, в процессе сверления, нередко ломаются и остаются в кости спицы или сверла. Также в былые годы, при операциях на костях, использовали самодельные пластины и винты, изготовленные из сплавов, запрещенных к применению в медицине. Такие металлофиксаторы и обломки инструментов из костей лучше удалять.
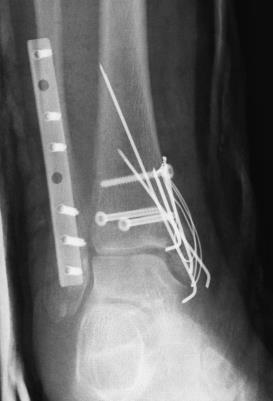
У худых пациентов наличие подкожно расположенной пластины, например, в области голеностопного сустава может вызывать неприятные ощущения при ношении обуви. Некоторые девушки, планирующие беременность беспокоятся о влиянии металла в организме на плод. Существую пациенты, для которых просто наличие инородного тела в организме является непереносимым. Всем этим группам пациентам предпочтительнее удалять металлофиксаторы после сращения перелома.
Решение по удалению металлоконструкции принимает врач травматолог-ортопед на основании собранного анамнеза заболевания, клинического осмотра и изучения рентгенограмм. На рентгенограммах или компьютерных томографиях должны быть четкие признаки сращения перелома. В тех случаях, когда пластина или винты расположены в области важных нервов или сосудов, удаление металлоконструкции сопряжено с риском повторного перелома в этой зоне. Если пациент страдает серьезными, сопутствующими заболеваниями, в удалении металлофиксатора могут отказать.
Операции по удалению производятся в плановом порядке после предоперационного обследования и подготовки. При миграции фиксатора, например, спицы в область жизненно важных органов или перфорация проволокой кожи удаление выполняется экстренно.
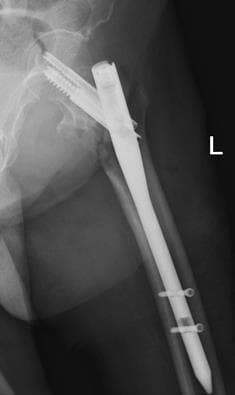
Хирургическая операция по удалению пластин, винтов, стержней и даже спиц не такая простая, как может показаться. На некачественных, чаще отечественных винтах, при откручивании на шляпке повреждаются шлицы, в результате чего удаление винта превращается в сложную с технической точки зрения задачу. Извлечение из кости сломанных винтов и стержней требует особых навыков от хирурга и наличие специального инструментария.
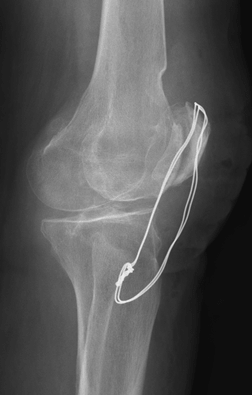
В нашей клинике выполняются операции по удалению металлоконструкций после консолидации (сращения) переломов. Решение вопроса об операции принимается в ходе консультации, на которую Вы можете записаться он-лайн или по телефону. На прием желательно взять с собой рентгенограммы и выписки из медучреждения, где выполнялась установка металлофиксатора. Свежие рентгеновские снимки или компьютерную томографию, которую Вы, при необходимости, можете выполнить у нас.
В нашем стационаре созданы все условия для комфортного пребывания пациентов в одно и двух местных палатах. Операции проводят опытные врачи, имеющие за своими плечами не одну сотню успешно выполненных хирургических вмешательств по удалению металлофиксаторов.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Операция по удалению металлоконструкции — от 29000 до 49000 рублей в зависимости от сложности
- Пребывание в клинике
- Анестезия
- Операция
- Расходные материалы для операции
* Анализы для госпитализации в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязки или снятие послеоперационных швов
Корригирующая остеотомия коленного сустава является проверенным методом хирургического лечения деформаций большеберцовой и бедренной костей. Эта операция снижает нагрузку на суставные поверхности, устраняет уже имеющиеся патологии и замедляет дегенерацию нижней конечности.
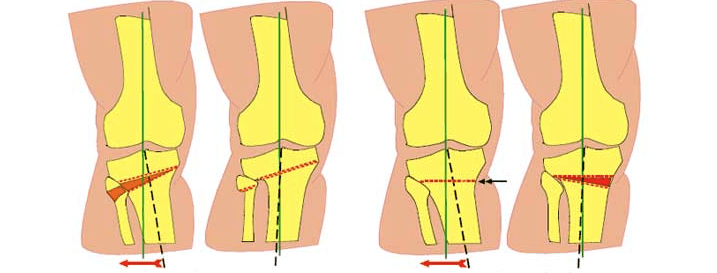
Схематичное изображение проведения операции.
Что такое остеотомия коленного сустава?
Корригирующая остеотомия коленного сустава — операция, устраняющая врожденные и приобретенные костные деформации. Во время хирургического вмешательства врач иссекает заранее обозначенный участок костной ткани и соединяет свободные фрагменты костей имплантатами. В результате ось механической нагрузки переносится на здоровый участок сустава. Операция проводится под полной или спинальной анестезией. После лечения ортопед фиксирует нижнюю конечность пациента гипсовой повязкой на время восстановления. Проводится реабилитация.
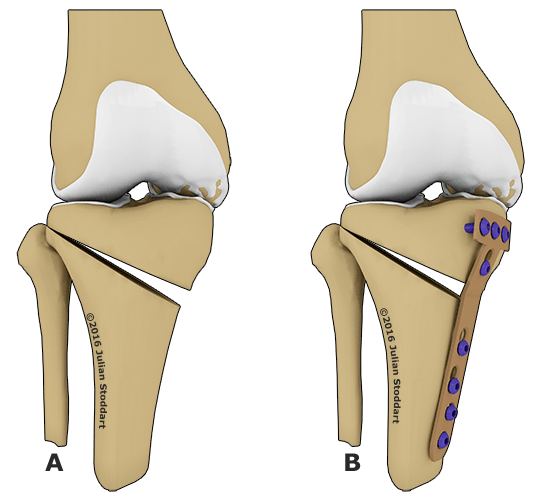
Остеотомия с металлоконструкцией.
Описанный метод коррекции традиционно сравнивается с эндопротезированием коленного сустава. Остеотомия — менее травматичный способ лечения. Эта медицинская манипуляция отлично подходит молодым пациентам, страдающим от поздних стадий гонартроза. Выбор остеотомии в качестве способа восстановления подвижности нижней конечности позволяет отсрочить проведение эндопротезирования на длительный срок.
Остеотомия применяется на протяжении двух веков. После открытия методов заместительной артропластики это оперативное вмешательство отошло на второй план, однако такой способ лечения применяется до сих пор. В начале 21 века были разработаны современные способы закрепления костных участков, уменьшающие длительность реабилитации.

Показания к операции
Главным показанием к оперативному вмешательству является гонартроз. Это дегенеративное заболевание коленного сустава, проявляющееся постепенным разрушением хрящевой ткани и деформацией нижней конечности. На поздних стадиях гонартроза у пациентов формируются вальгусные и варусные деформации. Объем движений ограничивается, возникает хронический болевой синдром.
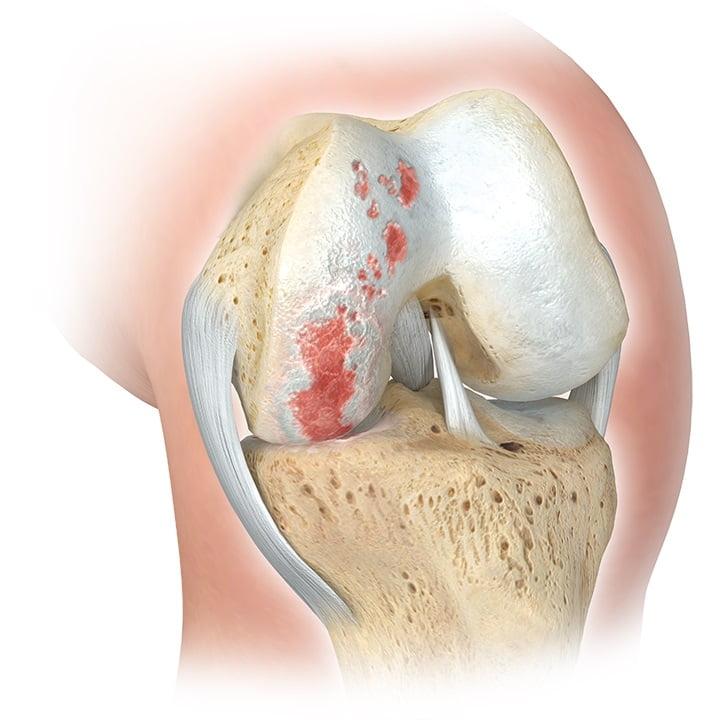
- Врожденная деформация нижней конечности.
- Искривление костей после травмы.
- Подготовка к эндопротезированию коленного сустава.
- Смещение оси нижней конечности при патологиях суставных связок.
- Рахит, деформирующий остеит и другие болезни костной ткани.
Вмешательство рекомендуется проводить при удовлетворительном состоянии хрящевой поверхности костей и изолированном поражении одного участка коленного сустава. Такой метод коррекции дает возможность сохранить подвижность нижней конечности у молодых пациентов.
В каких случаях остеотомия не поможет?
Эффективность лечения зависит от возраста, пола и массы тела пациента. Неудовлетворительные результаты операции могут быть обусловлены пожилым возрастом больного, значительным поражением костей и разрушением гиалинового хряща.
Состояния, при которых проведение вмешательства нецелесообразно:
- ревматоидный артрит;
- остеопороз;
- внесуставные патологии;
- недостаток кровоснабжения нижней конечности;
- нарушение роста костной ткани;
- отсутствие мениска;
- выраженное ожирение (ИМТ: 40 и выше).
При неправильной оценке показаний остеотомия может ускорить дегенерацию коленного сустава. Перед лечением врачи проводят лабораторные исследования, получают снимки нижней конечности на протяжении и назначают дополнительные диагностические манипуляции.
Виды хирургических техник
Вмешательства классифицируют по месту проведения, способу иссечения тканей и характеру костной пластики. Исправляется структура большеберцовой или бедренной кости. Классификация по характеру пластики включает открытую, закрытую, латеральную и прямую остеотомии. Коррекция большеберцовой кости может быть высокой или низкой. Конкретная хирургическая техника подбирается врачом индивидуально по результатам предварительного обследования.
Основные виды остеотомии:
- Клиновидная закрытая. Разрез кожи производится в латеральной или передней области колена для доступа к верхнему эпифизу большеберцовой кости или нижнему эпифизу бедренной кости. После иссечения ткани свободные поверхности кости фиксируют металлическими пластинами или скобами.
- Клиновидная открытая. После разреза кожи в передней или боковой области колена проводится неполная остеотомия. Концевой отдел большеберцовой кости разъединяется на две части с формированием диастаза. Далее костные участки соединяют металлической пластиной и аутотрансплантатом из таза пациента.
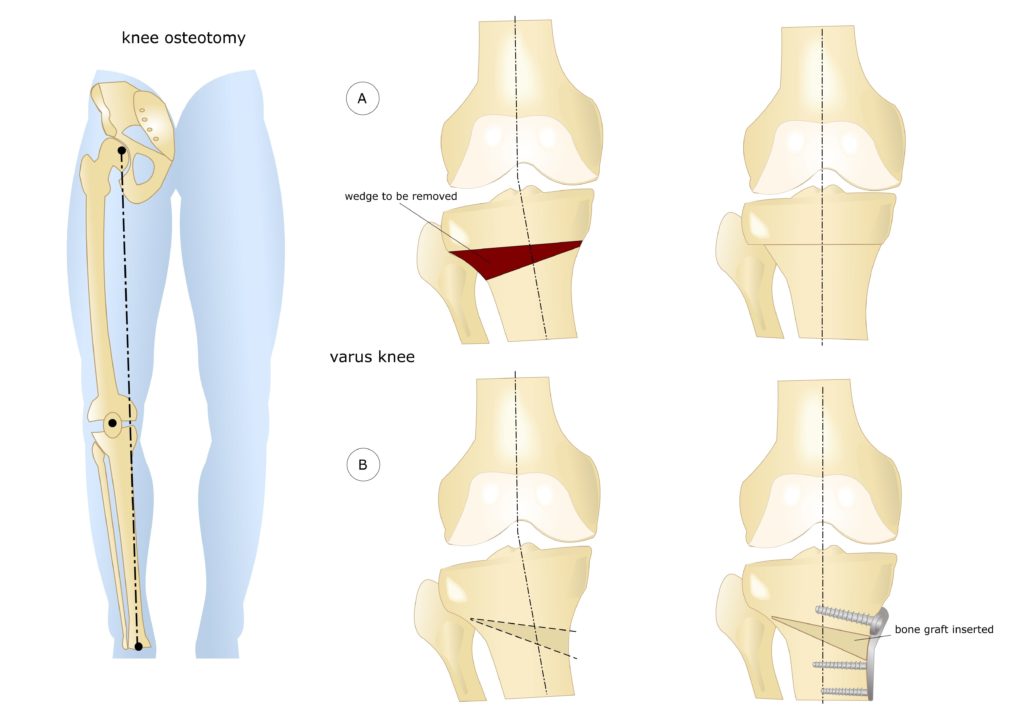
Остеотомия коленного сустава: визуальное изображение процедуры.
Костная ткань удаляется с помощью остеотома. Для предотвращения повреждения сосудов и нервов, проходящих через коленный сустав, коррекция проводится под контролем флуороскопа или рентгеновского аппарата. После пластики кожный покров сшивается, и нижняя конечность фиксируется гипсовой повязкой или шиной.
Не существует единого метода оперативного вмешательства, подходящего при любых показаниях. При выборе хирургической техники врач учитывает запланированный угол коррекции. Методы визуализации помогают точнее восстанавливать ось нижней конечности. В современной ортопедии чаще всего проводится открытая клиновидная остеотомия большеберцовой кости выше уровня бугристости.
Реабилитация
Результаты лечения в долгосрочном периоде зависят от реабилитационных мероприятий. После хирургического вмешательства врач проводит контрольные обследования и подбирает методы восстановления подвижности коленного сустава. Цели реабилитации включают устранение боли, предупреждение послеоперационных осложнений и восстановление мышечного аппарата нижней конечности.
- Физиотерапия: электростимуляция, криотерапия и тепловое воздействие. Физическая терапия облегчает боль и уменьшает отечность тканей в послеоперационном периоде.
- Лечебный массаж. Мануальная терапия улучшает кровоток в тканях, облегчает боль и нормализует мышечный тонус.
- Лечебная физкультура. Упражнения можно проводить в домашних условиях. Главной задачей является восстановление сгибательных и разгибательных движений в коленном суставе.
- Ортопедическая реабилитация для предупреждения рецидива болезни. Пациенту рекомендуется носить наколенник или эластичный бинт для фиксации сустава. В первое время после операции необходимо использовать трость и носить обувь с ортопедическими стельками для снижения нагрузки на суставные поверхности.
Схема реабилитации составляется ортопедом и врачом ЛФК. Подбирается медикаментозная терапия. Полное восстановление двигательной активности происходит в течение года.
Жизнь после лечения
Прогноз определяется изначальным диагнозом, выбранной техникой хирургического лечения, квалификацией хирурга, возрастом пациента и другими критериями. По данным медицинского центра имени Г. А. Илизарова, положительные результаты были отмечены у 95% пациентов после вмешательства. В течение 10 лет после костной пластики наблюдается отсутствие боли и других симптомов гонартроза. Молодые люди, перенесшие остеотомию, после реабилитации возвращаются к полноценной жизни. Последующее проведение заместительной артропластики облегчается.
Долгосрочные результаты коррекции предсказать сложно. Пациентам рекомендуется регулярно посещать ортопеда и проходить обследования для контроля состояния сустава. Остеотомия в качестве самостоятельного метода лечения не устраняет артроз полностью, а только замедляет развитие дегенеративных процессов. У некоторых больных рецидив возникает уже через 4 года после вмешательства.
Цены на остеотомию коленного сустава
Стоимость лечения зависит от квалификации врача, хирургической техники и диагноза.
- Москва: от 7 до 22 тысяч рублей.
- Санкт-Петербург: от 10 до 23 тысяч рублей.
- Средняя цена по России — 15 тысяч рублей.
Информацию о ценах необходимо уточнять в конкретной клинике.
Эндопротезирование коленного сустава: показания, операция и реабилитация

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Жизнь хоть какого человека просит неизменного движения. Будучи бодрствующими, люди (общественное существо, обладающее разумом и сознанием, а также субъект общественно-исторической деятельности и культуры) не замечают, как они активны и как много времени они проводят на ногах. И лишь когда что-то начинает препятствовать здоровому движению мы начинает осознавать, как принципиальна способность двигаться.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Суставы ног, в особенности коленные, раз в день испытывают огромные перегрузки, и потому мощно подвержены травмам. Не считая того, существует множество заболеваний, которые приводят к деформациям коленного сустава, неизменной боли и ограничению подвижности колена. При таковой дилемме выходом может стать протезирование коленного сустава.
Эндопротезированием коленного сустава именуют операцию по замещению покоробленного коленного сустава, или его структурных компонентов на искусственный внутренний протез (эндопротез), который по анатомическим чертам и двигательной возможности очень идентичен с реальным суставом.
Протез коленного сустава делается из полностью биосовместимых, прочных и гипоаллергенных материалов, которые не взаимодействуют с организмом, не стимулируют аллергических реакций и имеют наивысшую крепкость. Все это обеспечивает долгий срок службы протеза – от 12 до 30 лет.
Эндопротез коленного сустава может изготавливаться из сплавов (кобальт, титан, хром) и их сплавов, из керамики, целофана, костного цемента или из комплекса этих материалов.
Показания и противопоказания к операции
Протезирование коленного сустава рекомендовано проводить людям старше 25 лет, у которых наблюдается частичная или полная утрата функциональности коленного сустава вследствие приобретенных болезней колена, травм и врожденных аномалий.
Показанием к операции могут служить последующие болезни коленного сустава:
- Гонартроз (деформирующий остеоартроз колена (сустав, колено (лат. articulatio genus) — сустав, соединяющий бедренную кость, большеберцовую кость и надколенник)).
- Артрит.
- Заболевание Бехтерева.
- Врожденное недоразвитие, или деформация колена.
- Асептический некроз костей, сформировывающих сустав.
- Гнойное расплавление сустава.
- Некие травмы: внутрисуставной перелом, ложный сустав.
Эндопротезирование противопоказано при:
- Патологиях свертываемости крови.
- Аллергии на материал протеза.
- Тяжеленной сердечной, почечной, легочной и печеночной дефицитности.
- Эндокринных болезнях с нарушением метаболизма костной ткани (гиперпаратиреоз, остеопороз).
- Злокачественных образованиях в хоть какой области.
- Ожирении 3-4 стадии.
- Острых инфекционных болезней.
Виды эндопротезирования и разновидности коленных протезов
Зависимо от выраженности патологических конфигураций пациенту может быть предложено частичное протезировании коленного сустава (подмена лишь части сустава), или полное (полная подмена колена).
Следовательно, коленные протезы бывают пары видов:
Частичный (однополюсный) эндопротез
Частичный (однополюсной) имплантат
Употребляется, ежели в колене повреждён один из мыщелков (внутренний или боковой) и сохранилась задняя крестообразная связка. Это более физиологичный и самый дешевый вид эндопротезирования. Так сохраняется наибольшее количество собственных тканей пациента, а реабилитация (Юридическая реабилитация Медицинская реабилитация Физическая реабилитация Реабилитация в ревматологии Социальная реабилитация) занимает меньше времени.
Полный протез с подвижной платформой
Этот трехкомпонентный эндопротез состоит из бедренного, большеберцового компонента и подвижного вкладыша из целофана снутри большеберцового элемента. Отданный вид протезирования обеспечивает возможность вращения коленного сустава и наращивает амплитуду движений. Недочетом отданного протеза является маленькая износостойкость, а для настоящего его функционирования требуется неплохой связочный аппарат (мускулы и связки).
Полный протез (замена утраченных или необратимо повреждённых частей тела искусственными заменителями — протезами) с неподвижной платформой
Более всераспространенный коленный протез. Его центральный компонент закреплен на большеберцовом. Таковым образом, при движении бедренный компонент (составная часть, элемент чего-либо) скользит по неподвижной амортизирующей платформе, и ежели пациент не делает советы по эксплуатации конструкции, протез стремительно расшатывается, возникает боль, что просит повторного эндопротезирования.
Как происходит операция (действие или их совокупность для достижения какой-либо цели)?
Операция по подмене коленного сустава продолжаться 1-4 часа. Процедура может проводиться с применением общей, или спинальной анестезии.
Пациента укладывают на операционный стол на спину. При общем наркозе продукт вводят внутривенно капельно, опосля чего человек погружается в глубочайший сон. Спинальная анестезия предполагает укол обезболивающего в позвоночник в области поясницы. Так человек находиться в сознании. Тело меньше поясницы немеет и становится нечувствительным к боли.
Зона надреза обеззараживается. Чтоб предотвратить образование тромбов ноги нездорового обкручивают эластичными бинтами, или одевают компрессионные чулки.
На передней поверхности колена хирург делает продольный разрез и вызволяет сустав. Опосля детализированного осмотра доктор четко описывает, какой вид протеза необходимо устанавливать и выбирает способ установки.
Опосля удаления всех патологических тканей, устанавливается пробный протез (идет в наборе с необычным). Доктор инспектирует его работоспособность. Ежели все обычно, устанавливается неизменный протез.
По окончанию операции в рану вставляют дренажную трубку для оттока воды и крови. Разрез ушивается и покрывается повязкой.
Отягощения при эндопротезировании коленного сустава
К вероятным отягощениям опосля эндопротезирования коленного сустава в период оперирования относят:
- Кровотечение.
- Тромбоэмболию легочной артерии.
- Жировую эмболию.
- Инфицирование операционной раны.
- Патологическую реакцию на анестезию.
- Повреждение сосудисто-нервного пучка.
В 1-ый месяц опосля подмены коленного сустава вероятны:
- Кровоподтеки, раскрытие и воспаление операционной раны и области вокруг искусственного сустава.
- Отторжение сустава.
- Онемение колена.
- Тромбоз глубочайшей вены.
- Вывих коленной чашечки и компонентов протеза.
- Аллергия.
Длительные послеоперационные отягощения (спустя месяц и наиболее):
- Смещение компонентов эндопротеза.
- Хруст в коленной чашечке при движении (временное явление).
- Формирование костных наростов и лишнее рубцевание вокруг искусственного сустава.
- Контрактура сустава (ограничение движения сустава при сгибании/разгибании).
- Перелом кости около искусственного сустава.
Реабилитация опосля операции
Реабилитация опосля эндопротезирования коленного сустава продолжается около 3-х месяцев.
Следование предписанием вылечивающего доктора — залог удачной реабилитации
Сходу опосля эндопротезирования нога (часть тела (конечность), которая представляет собой несущую и локомотивную анатомическую структуру, обычно имеющую столбчатую форму) находиться в неподвижном состоянии. Уже на 2-ой день можно приступать к пассивной гимнастике под управлением физиотерапевта. Доктор разрабатывает план упражнений, которые необходимо часто делать даже опосля возвращения домой. 1-ые шаги осуществляются при помощи костылей под присмотром медперсонала. Операционные швы снимают на 10-14 день. По возвращению домой необходимо раз в день кропотливо инспектировать прооперированное колено на наличие отягощений и в варианте необходимости срочно обратиться к спецу.
Пациенту всю предстоящую жизнь и в особенности в ранешний период реабилитации опосля подмены коленного сустава необходимо избегать:
- Лишнего поворачивания прооперированной ноги/ног во вовнутрь и наружу.
- Вращательных движений ногами и махов в какую-нибудь сторону.
- Падений, сотрясений.
- Поднятия, переноса, толкания тяжестей значим наиболее 10 кг.
- Резких движений и торможений.
Не рекомендуется делать глубочайшие приседания, прыжки, продолжительно посиживать со скрещенными ногами, а также проводить электролечение в зоне искусственного сустава.
Опосля эндопротезирования коленного сустава пациенту необходимо контролировать собственный вес. Излишние килограммы увеличивают перегрузку на колено, что может спровоцировать отделение протеза от кости.
Естественно же, искусственный коленный сустав не в состоянии полностью заменить природный. Но, эндопротезирование дает человеку шанс быть здоровым, дарит возможность двигаться без помощи других, устраняет от приобретенных болей и обеспечивает всеполноценную жизнь.
Внимание! Материал предназначен только для ознакомления. Хоть какое исцеление следует проводить по назначению доктора.
Протезированием в ортопедии именуется комплекс целительных мероприятий, наведённых на замещение потерянной конечности. Осуществляется оно с помощью особых аппаратов, которые восстанавливают опорную и двигательную функцию сектора опорно-двигательного аппарата. Но часто человеку необязательно лишаться конечности в анатомическом смысле – ряд болезней приводит к стойкой деформации суставов и как следствие, утрате в них подвижности. В этом варианте пациент (человек или другое живое существо, получающий(-ее) медицинскую помощь, подвергающийся медицинскому наблюдению и/или лечению по поводу какого-либо заболевания, патологического состояния или иного) будет нуждаться в протезировании (замена утраченных или необратимо повреждённых частей тела искусственными заменителями — протезами) лишь пораженного сочленения.
Восстановительное ортопедическое исцеление и реабилитационные мероприятия являются неотъемлемыми компонентами подготовки к установке эндопротеза. Беря во внимание травматичность и радикальность его установки, доктор должен отлично знать показания к операции, владеть способностями ведения нездорового до и опосля операции, чтоб свести к минимуму риск отягощений.
Более нередким вмешательством является подмена коленного сустава эндопротезом, что разъясняется широкой распространенностью гонартроза – дегенеративного болезни колена.
Операция по подмене коленного сустава. Эндопротезирование
Артроз опасное болезнь, так как хрящевая ткань, предохраняющая кость, не имеет нервных окончаний, то её разрушение проходит практически безболезненно, до тех пор пока не начинает оголятся кость.
Трение костей и приводит с мощным болям. Истонченный и утративший упругость хрящ перестает делать свою основную функцию — амортизацию.
Человек испытывая дискомфорт в колене, начинает беречь ногу, ограждая ее от физических перегрузок, что приводит к атрофированию связок и мускул, опоясывающих колено.
Эндопротезирование рекомендовано, когда уже невелико помогают консервативные способы исцеления артроза, таковые как уколы в коленный сустав , остеотомия, дебридмент.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Но в то же время не нужно мыслить, что эндопротезирование делают, когда человек уже практически обезножил. Таковые запущенные варианты чрезвычайно нехорошо лечатся даже хирургическим вмешательством.
Мускулы и связки таковых нездоровых практически полностью атрофированы и это негативно сказывается на итогах операции и наращивает во много раз реабилитационный период.
Предпосылки, которые приводят к протезированию — травма, приведшая к артрозу , ревматоидный артрит и возрастные конфигурации.
Как лишь существует ограничение в движении и мощные боли. Тогда уже нужно хирургическое вмешательство. Можно вылечивать 1-2 стадию, когда хрящ еще сохранен.
Эндопртезирование устраняет от боли и полностью восстанавливает подвижность ноги.
— существенное или полное разрушение хрящевой ткани
— мощные боли, не исчезающие даже опосля принятия обезболивающих продуктов, НПВП, блокад.
— деформация колена
— невозможность сгибания/разгибания ноги
— туберкулез
— томная форма сладкого диабета
— инфекционные болезни
— тромбоз вен
— онкология
— психологические болезни
— не свертываемость крови
Эндопротезирование включает в себя три шага 1. Подготовка 2. Операция 3. Реабилитация
Подготовка включает в себя:
1.Осмотр доктором с обследованием,
2. Сдача анализа крови и мочи
3. Гастроскопия
4. УЗИ вен нижних конечностей
5. ЭКГ
6. Флюорография
Протез коленного сустава подбирается строго персонально и состоит он из 3 частей — это бедренный компонент, тибиальный и полиэтиленовый вкладыш.
Материалы — кобальт-хромовый сплав и титановый сплав.
При для себя нужно иметь костыли подмышечные и компрессионный трикотаж 1-й степени.
Анестезиологом подбирается способ обезболивания — спинальная анестезия или общий наркоз.
Спинальная анестезия действует в течение 6 часов.
Накануне операции проводятся очищающие клизмы и сбривание волосяного покрова в месте хирургического разреза.
Продолжительность приблизительно 1-2 часа.
В 1-ые 12 часов не разрешено вставать.
На последующий день нужно начинать делать упражнения по восстановлению.
В день выписки выдаются все документы и план реабилитации и советы.
Все документы на эндопротез (замена утраченных или необратимо повреждённых частей тела искусственными заменителями — протезами).
Снятие швов происходит на 14 день. Ходьба на костылях показана в течение 8 неделек.
Компрессионный трикотаж нужно носить 6-8 неделек.
Антикоагуляционная терапия — прием продуктов, что бы не сгущалась кровь, и не образовывались тромбы — 6 неделек.
Восстановление опосля подмены колена продолжается от 3 до 6 месяцев и включает в себя таковые мероприятия, как целебный массаж, ЛФК, физиотерапия.
В послеоперационный период запрещено заниматься активными видами спорта, по способности исключить мощные физические перегрузки и тогда новейший сустав может прослужить 15-20 лет.
Вровень с физической и медикаментозной реабилитацией принципиальную роль играет корректировка вида жизни и питания.
Реабилитационный период даже наиболее принципиален для фуррора, чем сама операция. Без верного и грамотного подхода к восстановительному периоду вся процедура эндопротезирования (замена утраченных или необратимо повреждённых частей тела искусственными заменителями — протезами) может свестись на нет. 1-ое время опосля протезирования упражнения носят разогревающий нрав и равномерно возрастает и перегрузка и амплитуда движений.
ЛФК проводят в особых центрах под наблюдением доктора.
Физические упражнения придется делать на протяжении всей жизни для поддержания тонуса мускул и стабилизации веса.
По отзывам большая части пациентов послеоперационные боли стремительно проходят, а продолжительность реабилитационного периода, во многом, зависит от самого человека, его настроя и соблюдения всех советов.
И все же нужно огласить и о вероятных нехороших последствиях операции по подмене колена.
Это может быть:
1. синовит — отечность и мощная боль (неприятное или мучительное ощущение, переживание физического или эмоционального страдания)
2. контрактура — ограниченность сгибания/разгибания
3. зараза — температура и покраснение коленного сустава
4. вывих — хруст и понижение подвижности
Во всех этих вариантах не нужно заниматься самолечением, а обратится к спецу, который назначит нужные мероприятия по исправлению нехороших последствий.
Предпосылки болезни
Остеоартроз — чрезвычайно всераспространенный недуг, согласно статистическим отданным, от него мучается около 30% пациентов взрослого возраста.
Спровоцировать развитие патологического процесса могут таковые причины, как:
- наследственная расположенность;
- излишний вес;
- лишние физические перегрузки;
- неверный образ жизни;
- перенесенные ранее хирургические вмешательства;
- травматические повреждения;
- недолеченные суставные болезни (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз).
Нередкие варианты остеоартроза коленного сустава фиксируются у пациентов в возрастной категории старше 40 — 60 лет.
Читайте также:


