Воспаление голеностопного сустава по латыни
Аутоиммунный артрит: симптомы и исцеление

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Дегенеративные конфигурации в организме могут возникать под действием почти всех причин. Механизм развития связан со сбоем в иммунной системе. В норме иммунитет вырабатывается при контакте с чужеродными агентами: микробами, вирусами, хим веществами и т.д. Образующиеся антитела призваны защищать организм. Но случается поломка в системе, и иммунные клеточки начинают принимать свои собственные ткани, как чужие и жестко реагировать, разрушая их. Возникает болезнь. К числу таковых состояний относится аутоиммунный артрит – болезнь (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз) соединительной ткани суставов, сопровождающиеся их воспалением и сопутствующим вовлечением в процесс внутренних органов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Развивающееся деструктивные конфигурации вызывают разрушение хряща и прилежащих костей, что приводит к деформации, понижению подвижности, значимому нарушению функции и трудоспособности. Аутоиммунный артрит поражает около 1-го процента населения, почаще наблюдается у юных дам.
О причинах, запускающих аутоиммунный процесс, спорят до сих пор, и одного представления нет. Отмечается связь с наследственностью, ежели у родственников были схожие болезни, то риск развития увеличивается. К тому же были найдены специальные гены в HLA-системе, открыт фактор некроза опухоли, с которыми также связывают появление аутоиммунного артрита (собирательное обозначение болезней (поражений) суставов воспалительной этиологии). Толчком к началу может послужить долгое пребывание на солнце или мощное переохлаждение, пережитый стресс или травма. Существует мировоззрение о значимой роли инфекционных агентов, в особенности вирусов Эпштейн-Барр, кори, цитомегаловируса, парвовирусов и др.Запускается процесс ранее, чем человек ощутит 1-ые симптомы, ведь конфигурации совершаются на клеточном уровне. Плазмоциты синовиальной оболочки начинают продуцировать иммуноглобулины, в ответ лимфоциты производят антитела, так именуемый ревматоидный фактор (РФ). Антитела сцепляются с аутоантигенами, образуя иммунные комплексы. Они откладываются на поверхности хряща, в соединительной ткани, завлекая остальные клеточки (макрофаги, фибробласты, моноциты), а те в свою очередь, выделяют огромное количество на биологическом уровне активных веществ, изменяющих хим реакции. Все это приводит к развитию воспаления поначалу в маленьких сосудах (васкулит), питающих сустав, а потом процесс распространяется на все ткани (текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей). Синовиальная оболочка становится проницаемой, наращивается отек, а в предстоящем разрастание соединительной ткани, разрушение хрящевой и костной. Образование специфичного белкового компонента – РФ отдало заглавие болезни: аутоиммунный ревматоидный артрит.
Симптомы и проявления зависят от формы заболевания. Это может быть и моно- (поражение 1-го сустава) и полиартрит (больше 5). Соответствующим для всех видов будет воспалительный процесс:
- отечность и гипертермия кожи в месте поражения;
- боль, в особенности при движении;
- скованность, наиболее выраженная в утренние часы или опосля долгого периода покоя;
- уменьшение подвижности вплоть до развития контрактур.
Аутоиммунному артриту подвержены хоть какие суставы, как маленькие, так и большие. Поражаются и верхние, и нижние конечности, и даже позвоночник. Течение волнообразное. В период обострения могут наблюдаться неспецифические проявления: жар, недомогание, конфигурации аппетита, утрата веса, анемия, боль в мускулах. Делать какую-нибудь работу, поворачивать голову человек может с трудом, качество жизни мощно усугубляется. Болевой синдром приводит к нарушениям сна, депрессиям, изменениям психики. Чем почаще приступы обострения и меньше периоды ремиссии, тем тяжче протекает болезнь, тем скорее наступает инвалидность.
Посреди аутоиммунных артритов различают серопозитивную и серонегативную формы, в первом варианте в крови и синовиальной воды находится специфичный белок – ревматоидный фактор, во 2-ое – нет. Формы эти различаются по течению и прогнозу, в варианте (одна из нескольких редакций какого-либо произведения (литературного, музыкального и тому подобного) или официального документа; видоизменение какой-либо части произведения (разночтения отдельных) отсутствия РФ – заболевание протекает наиболее подходяще.
Так как аутоиммунный артрит – болезнь системное, вовлекающее в патологический процесс весь организм, то часты, в особенности при серопозитивной форме, поражения внутренних органов, кожи, слизистых и т.д. Почаще всего таковые проявления молвят о генерализованном жестко протекающем варианте. В отдельных вариантах он может начаться не с артрита, а внутренних органов и тогда чрезвычайно тяжело поставить верный диагноз, ведь аутоиммунный процесс маскируется под разную патологию легких, сердечки, почек.
Практически у половины нездоровых, мучащихся аутоиммунным артритом, наблюдаются кожные симптомы: кожа становится сухой, истончается, вследствие отложения иммунных комплексов образуются соответствующие ревматоидные узелки – округлые бляшки красного цвета, расположенные по окружности. Почаще они появляются вокруг нездорового сустава. Схожие узелки при патоморфологическом исследовании обнаруживаются во всех органах (Орган — обособленная совокупность различных типов клеток и тканей, выполняющая определённую функцию в пределах живого организма) и тканях. Сопровождающие недуг васкулиты (поражения маленьких кровеносных сосудов) могут приводить к нарушению питания в коже и подкожной клетчатке, вплоть до некроза и гангрены.В 20 процентах вариантов у нездоровых выявляются неувязки со зрением: склерит, кератит, глаукома, увеит и др. Появляются схожие отягощения из-за воспаления сосудистой оболочки и отложения иммунных комплексов и могут приводить к полной слепоте.
Со стороны сердечки вероятны миокардиты и перикардиты. Протекают они традиционно с малыми симптомами, небольшой слабостью и одышкой. Выявляются при кропотливом обследовании.
Патологии дыхания (плевриты, бронхиолиты), почек (амилоидоз) и желудочно-кишечного тракта (гастриты, язвенная заболевание) чрезвычайно редки. Их в большей степени связывают не с аутоиммунным болезнью, а с побочными эффектами продуктов, используемых для исцеления.
Начинается хоть какое мед обследование с кропотливого сбора анамнеза, выяснения наследственной расположенности, жалоб, клинических проявлений. Опрос нездорового помогает выявить соответствующие признаки: скованность, острое или постепенное начало и т.д. Кропотливый осмотр дозволит узреть специальные симптомы.
Но решающим в постановке диагноза стают лабораторные исследования:
- ОАК, ОАМ;
- биохимические анализы – С-реактивный белок, сиаловые кислоты, фибриноген, общий белок, электролиты;
- иммунологические исследования: обнаружение специфичных иммуноглобулинов и иммунных комплексов;
- определение в крови и синовиальной воды РФ, антинуклеарного и фактора некроза опухоли.
Активность и степень повреждения тканей может установить проведение рентгенодиагностики, компьютерная томография и МРТ. В качестве сопутствующих употребляются ЭКГ, УЗИ внутренних органов.
Терапия при аутоиммунном ревматоидном артрите пожизненная, так как полностью избавиться от заболевания нельзя. Можно только приостановить течение, избежать прогрессирования и продлить трудоспособность пациента. Перевозка в клинику показана при обострении, а также при появлении отягощений. Исцеление полное и включает:
- терапию положением;
- диету;
- базовую медикаментозную поддержку;
- симптоматическое исцеление;
- физиопроцедуры;
- ЛФК и массаж;
- хирургические способы;
- ортопедическую помощь;
- санаторно-курортную реабилитацию.
Диета при аутоиммунном ревматоидном артрите рекомендуется не лишь в момент обострения, но и для неизменного внедрения. Исключается жирная, жареная еда, спиртные напитки, ограничивается соль и сахар. Нельзя употреблять продукты, содержащие консерванты, красители. Следует избегать маринадов, копченостей, молока, цитрусовых, кукурузы, овсянки. Запрещены ржаной хлеб, пшеничные каши, жирное мясо (свинина).
В остром периоде исцеление начинают с симптоматических средств, облегчающих состояние нездорового. Это нестероидные антивосполительные продукты (найз, ибуклин, кетанов), они снимают боль, купируют воспаление, понижают температуру.
Для усиления деяния НСПВС или в варианте их неэффективности назначают гормональную терапию. Глюкокортикостероиды используют не лишь вовнутрь, но и вводят прямо в сустав.
Базой долгого исцеления являются базовые продукты – это вещества, воздействующие на иммунную систему и подавляющие активность клеточек. Продукты (метотрексат, сандиммун, ридаура, плаквенил, купренил) относятся к различным группам, но все владеют выраженным иммунодепрессивным эффектом.
В современной медицине обширно употребляются вещества – блокаторы фактора некроза опухоли (ремикейд, ритуксан). Их можно использовать вместе с базисными, они дают стремительный и неплохой эффект.
В вариантах томных выраженных деформаций показано хирургическое исцеление (верой (а также исцеление молитвой, божественное исцеление) — доктрина, утверждающая возможность сверхъестественного физического исцеления от болезни или врождённого (приобретённого) дефекта тела), наведённое на восстановление подвижности. Для улучшения функции и предотвращения подвывихов рекомендуются ортопедические изделия: ортезы, корсеты, обувь.
Целебная физическая культура, щадящий массаж, иглоукалывание и физиопроцедуры показаны в период ремиссии. Также рекомендуется реабилитация и оздоровление в санаториях с радоновыми, сероводородными, минеральными ваннами и на бальнеологических курортах.
Боль в суставах волновала людей с старых времен, потому из поколения в поколение передавались самые действенные рецепты, помогающие биться с недугом:
- Взять одну столовую ложку измельченного в порошок лаврового листа, запарить кипяточком, проварить в течение 10 минуток и отдать настояться не наименее восьми часов. Употреблять охлажденным и процеженным по 2 ст.л. три раза в день до еды.
- Смешать 6 ст.л. измельченной лаврушки и 1 ст.л. можжевеловой хвои. Кропотливо перетереть до кишицеобразного состояния. Прибавить двенадцать ст.л. топленого масла. Использовать как мазь для втирания.
- На три части свекольного сока прибавить столько же сока свежайшего огурца и 10 частей морковного. Перемешать, выпивать по пол стакана два раза в день. Соки готовить конкретно перед употреблением. Можно добавить чайную ложку меда.
Как бы ни были неплохи народные способы, нельзя уповать лишь на них и пренебрегать обычной медициной. Ведь аутоиммунный артрит – болезнь тяжкое, прогрессирующее, приводящее к инвалидности. Не запамятовывайте часто принимать медикаменты и посещать доктора!
Индивидуальности анатомии голеностопного сочленения
Последующий момент – группа суставов, имеющих отделы с внутренней, внешной, передней и задней стороны (Сторона — на Руси название местности, края, региона, государства (пример: Во Французской стороне … .), от этого — страна) ноги. Передним отделом стопы является её тыльная сторона. Область эластичного ахиллова сухожилия – это задний отдел, включающий подошву ноги.
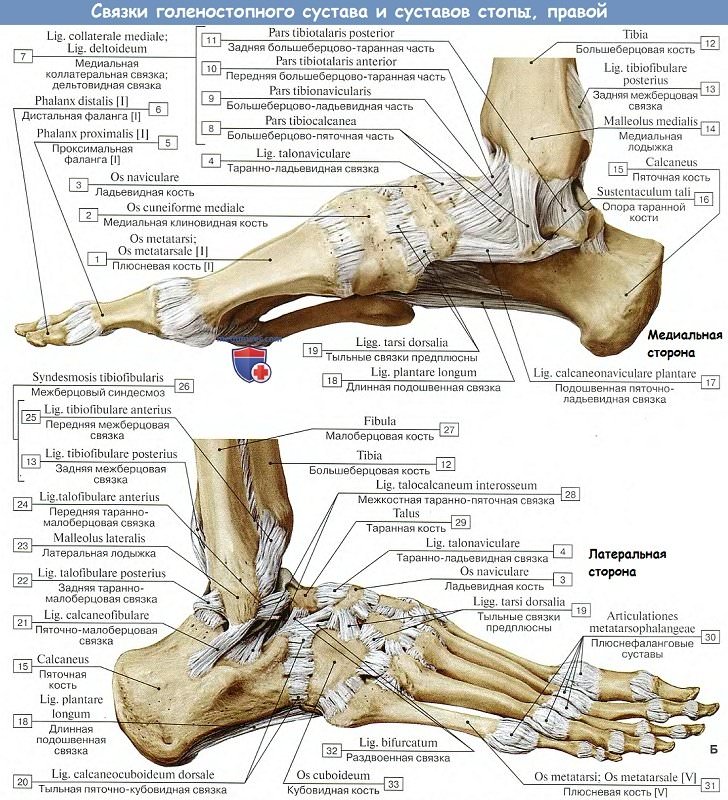
Костное и суставное строение голеностопа включает малоберцовую, большеберцовую, надпяточную кости. Надпяточная кость имеет несколько остальных заглавий — таранная или просто – кость стопы. Она имеет добавочный отросток, который физиологически заполняет место меж нижними дистальными концами малоберцовой и большеберцовой костей. Эти кости, связки, суставы, сосуды, хрящи и их соединительные мягенькие ткани образовывают голеностопное сочленение. Тут же находится и сесамовидная кость, которая укрыта в толще сухожилий, перекидывающихся через суставы.
Это и есть голеностопный сустав, в состав которого заходят:
- лодыжка внутреннего размещения — нижняя, дистальная часть большеберцовой кости;
- лодыжка (щиколотка (лат. malleolus “молоточек”) — костное образование дистального отдела голени) внешнего размещения — нижняя часть малоберцовой кости;
- костная поверхность большеберцового дистального сочленения.
В углублениях внешной лодыжки фиксируются сухожилия, поддерживающие длинноватую и маленькую малоберцовые мускулы. Окончания костей покрыты фасцией – оболочкой из соединительной ткани, которая крепится к внешной стороне лодыжки вместе с боковыми связками. По собственному физиологическому назначению фасции – это типичные защитные футляры, покрывающие сухожилия, сосуды (Сосуды — трубчатый орган у животных и растений, по которому движется жидкая среда), нервные волокна. Изюминка крепления фасции и дельтовидной связки – в их соединении отсутствуют суставные поверхности.
На большеберцовой кости есть большая выемка, в которую заходит основание малоберцовой нарезки – это межберцовый синдесмоз, здоровье которого чрезвычайно принципиально для настоящего функционирования общего суставного сочленения. Этот синдесмоз должен быть повсевременно работающим, чтоб обеспечить настоящее выполнение функций ноги.
Голеностопный сустав имеет щель, образованную изнутри соседством таранной кости с гиалиновым хрящом. На правой и левой ноге они смотрятся симметрично, как в зеркальном отображении. Устройство голеностопного сустава относится к блоковидной форме, в виде винтообразного сочленения. По сущности дела, это шарнирное соединение, обеспечивающее вероятные движения стопы в различных плоскостях.
Строение голеностопного сочленения нереально представить для себя без мышечной группы. Суставные мускулы проходят сзаду и снаружи от голеностопа, так, чтоб обеспечить сгибание стопы, повороты ножки ввысь и на лево – как будут угодно её хозяйке.
Мускулы, работающие на сгибание:
- длинноватые мышцы-сгибатели, обеспечивающие сгибание пальцев стоп;
- большеберцовая задняя;
- уплотненная и мощная подошвенная мускула;
- трехглавая мускула голени.
Мускулы, работающие на разгибание:
- большеберцовая передняя;
- разгибательные мускулы (или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению), обеспечивающие разгибание пальцев стоп.
В собственном комплексе мышечная группа на каждой ноге обеспечивает нужные движения стопы (дистальный (дальний) отдел конечности стопоходящих четвероногих, представляет собой свод, который непосредственно соприкасается с поверхностью земли и служит опорой при стоянии и передвижении), чтоб человек двигался стабильно уверенно, и держал равновесие за счет работы мускул голеностопов. Это норма для здоровых щиколоток.
Не считая того, к строению лодыжки относятся связки. Их задачка – обеспечивать обычные функции и движения суставов, поддержка костных частей на их местах. Самая массивная связка в строении голеностопа – дельтовидная. Она соединяет таранную, пяточную и ладьевидную кости с внутренней лодыжкой. Разорвать её можно лишь в экстремальной ситуации с максимально приращёнными перегрузками, и это будет чрезвычайно суровая травма с броско выраженными признаками.
Питание суставного сочленения обеспечивает сеть кровеносных сосудов. Тут проходят артерии: малоберцовая, передняя, задняя большеберцовые. На месте суставной капсулы артерии разветвляются, составляя сосудистую сеть. Отток крови осуществляется по сетям с внешной и внутренней стороны костей, сети плавненько соединяются в передние и задние вены на большеберцовой кости, в малую и огромную вены, расположенные глубоко под кожей.
Узкие вены соединяются в большие венозные сосуды единой сети анастомозами – anastomōsis venosa, они являются природным образованием, которое приводит к плотному соединению венозных сосудов, и состоит в числе принципиальных частей строения голеностопа.
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 18 сентября 2018;
проверки требуют 4 правки.
В суставе возможны движения[2][3] вокруг одной оси:
- фронтальная ось — сгибание и разгибание стопы.
Анатомия[править | править код]
Правый голеностопный сустав человека, внутренняя и внешняя сторона.
Голеностопный сустав, схема.
Большеберцовая и малоберцовая кости охватывают блок таранной кости наподобие вилки. Суставная капсула сзади и по бокам прикрепляется к краям сочленяющихся поверхностей, а спереди на полсантиметра отступает от них. Связки располагаются на боковых поверхностях сустава[4]:
- На внешней стороне сустава расположены передняя и задняя таранно-малоберцовые и пяточно-малоберцовая связки — все они расходятся веерообразно, начинаясь на латеральной лодыжке: передняя таранно-малоберцовая связка (лат. ligaméntum talofibuláre antérius) крепится к шейке таранной кости, задняя таранно-малоберцовая связка (лат. ligaméntum talofibuláre postérius) — к заднему отростку таранной кости, а пяточно-малоберцовая связка (лат. ligaméntum calcaneofibuláre) спускается вниз, оканчиваясь на наружной поверхности пяточной кости.
- На внутренней стороне голеностопного сустава расположена дельтовидная (медиальная) связка (лат. ligaméntum deltoídeum seu mediále), которая начинается на внутренней (медиальной) лодыжке и делится на четыре части:
- большеберцово-ладьевидная часть (лат. pars tíbionaviculáre) прикрепляется к ладьевидной кости стопы;
- большеберцово-пяточная (лат. pars tíbiocalcánea) крепится к пяточной кости;
- передняя и задняя большеберцово-таранные части (лат. pártes tíbiotaláres antérior et postérior), прикрепляющиеся к таранной кости.
Методика исследования[править | править код]
Рентгенограмма голеностопного сустава.
В ходе объективного обследования применяются физикальные методы исследования: осмотр, пальпация. Немаловажное значение имеет тщательный сбор анамнеза. Из инструментальных методов большое распространение получило рентгенологическое исследование голеностопного сустава в прямой, боковой, а также косой проекции. В настоящее время для диагностики применяют также артроскопию.
Патология[править | править код]
Дополнительные сведения: Артрит
Артри́т голеносто́пного суста́ва — острый или хронический воспалительный процесс, характеризующийся болевым синдромом и нарушением подвижности (ощущение скованности). Область сустава становится отёчной, покрасневшей и горячей на ощупь.
О́стеоартро́з голеносто́пного суста́ва — дегенеративно-дистрофическое заболевание сустава, развившееся в результате поражения хрящевой ткани суставных поверхностей[5]. Встречается наряду с патологией других крупных суставов (тазобедренного и коленного) и представляет собой серьёзную проблему, связанную с ограничениями в трудовой деятельности.
Отёк правого голеностопного сустава.
Повреждения (ушиб, вывих, перелом, растяжение связок), чаще всего возникают в результате прямого воздействия силы при ушибах и падении с высоты.
При растяжении связок голеностопного сустава быстро развивается отек вследствие кровоизлияния с внутренней или наружной стороны сустава, появляются резкие боли при подвертывании стопы внутрь. При пальпации под лодыжками ощущается резкая болезненность. Если одновременно с растяжением связок происходит перелом V плюсневой кости, то определяется резкая боль при пальпации её основания.
Вывихи и подвывихи в голеностопном суставе комбинируются с переломами лодыжек. Вывих может возникнуть в месте соединения таранной и пяточной кости. В этом случае отмечаются значительное утолщение и деформация голеностопного сустава и пяточной области. Пятка подвернута внутрь.
Дополнительные сведения: Рана
В мирное время ранения голеностопного сустава (колотые, рваные, ушибленно-рваные, резаные, рубленые вплоть до травматической ампутации, размозженные, укушенные, огнестрельные) встречаются редко.
Изображения[править | править код]
Правый голеностопный сустав, снаружи.
Правый голеностопный сустав.
Схема правого голеностопного сустава.
Скелет голени и стопы.
См. также[править | править код]
- Большеберцовая кость
- Малоберцовая кость
- Таранная кость
- Сустав
- Голень
- Стопа
- Лодыжка
Примечания[править | править код]
Ссылки[править | править код]
- Фаусек В. А. Голенно-стопное сочленение // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
Действенные способы исцеления (верой (а также исцеление молитвой, божественное исцеление) — доктрина, утверждающая возможность сверхъестественного физического исцеления от болезни или врождённого (приобретённого) дефекта тела) бурсита голеностопа

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Бурсит голеностопного сустава – это воспалительный процесс, происходящий в синовиальной сумки сустава. Синовиальная сумка служит для того, чтоб уменьшить трение меж суставами, также делает защитную функцию. Код болезни по мкб-10:М71.9. Бурсит бывает гнойный, фибринозный, серозный. В зависимости от размещения различают последующие виды голеностопного сустава:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- аххилобурсит;
- подпяточный;
- бурсит огромного пальца;
- бурсит мизинца.
Наиболее тщательно разглядим виды голеностопного бурсита. При воспаление огромного пальца ноги, палец наклоняется, а кость выворачивается наружу. В итоге ходьбы, кость трется об обувь, что в свою очередь приводит к воспалению в сумке сустава. Предшественником отданного недуга может служить плоскостопие. Признаком болезни является боль в области огромного пальца, припухлость и деформация. Симптомы бурсита мизинца схожи.
Пяточный бурсит можно спутать со шпорой, так как признаки чрезвычайно схожи. При осмотре выделяется припухлость пяточной бурсы из-за воспаления синовиальной сумки. Исцеление бурсита и пяточной шпоры полностью различное, потому не следует заниматься самолечением. Главные признаки отданного болезни (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз) заключаются в болезненности в пяточной области, боль при надевании обуви, отек, увеличение температуры тела до 40 градусов.
Ахиллобурсит – это воспаление в области ахиллового сухожилия. К болезни приводит не лишь неловкая обувь и излишний вес, а также зараза, которая попала через лимфу или кровь. Характеризуется резкой болью конкретно в утренние часы, болью в пяточной области, воспалением (это комплексный, местный и общий патологический процесс, возникающий в ответ на повреждение (alteratio) или действие патогенного раздражителя и проявляющийся в реакциях, направленных на устранение) и припухлостью. Почаще всего ахиллобурсит встречается у спортсменов, из-за бессчетных травм и огромных физических перегрузок. Ежели человек мучается ревматоидным бурситом, то риск захворать ахиллобурситом чрезвычайно велик.
Предпосылки появления болезни разные, разглядим причины, которые влияют на возникновение этого болезни:
- травма;
- ушиб;
- лишние физические перегрузки;
- ожирение;
- долгая ходьба;
- ношение тяжести;
- наружное действие, к примеру, переохлаждение;
- плоскостопие;
- узенькая, неловкая обувь;
- попадание заразы в сустав;
- воспалительный процесс в остальных органах. К примеру, ревматизм, подагра и тд.;
- деформация стопы в итоге возрастных конфигураций;
- врожденные недостатки.
При бурсите голеностопного сустава возникает боль в области (некоторая часть большей структуры) пятки и задней части голеностопа. Возникает эта боль при ходьбе и наращивается при всех движениях. Резкая боль возникает при поднятии стопы на носочки. Также нездоровому тяжко стоять на одном месте. В покоробленном месте кожа краснеет, возникает отек, нездорово совершать движения стопой, может повышаться температура тела.
В итоге воспаления ахиллово сухожилие воспаляется, больные чувства распространяются по всей длине стопы. Нужно обратиться к доктору, ежели вы увидели у себя 1-ые признаки бурсита. Доктор поставит верный диагноз и назначит соответствующее исцеление.
Для диагностики доктор проводит осмотр, пальпирует. В том варианте, ежели в синовиальной сумке содержится патологическая жидкость, ее берут на диагностику. Для диагностики болезни нужно сдать анализ крови, который покажет наличие или отсутствие воспалительного процесса в организме.
В варианте нетипичного воспаления, нужно сдать анализ крови на антитела к возбудителю заболевания. Для наиболее четкого анализа необходимо пройти рентген в 2-ух проекциях. УЗИ посодействует найти размещение и размеры синовиальной сумки, также найти находится ли воспаление. С помощью КТ (компьютерная томография) и МРТ (магниторезонансная томография) можно поглядеть срезы самой бурсы и получить трехмерное изображение сустава.
Для исцеления острого бурсита нужно:
- сустав ограничить в движении;
- испить обезболивающее;
- обеспечить покой.
Как правило, опосля этих действий боль утихает. При верно подобранном исцеленье процесс излечения занимает 2 недельки. Потом нужно носить ортопедическую обувь (изделие для предохранения ног от внешних воздействий и несущее утилитарные и эстетические функции), ежели у человека имеется лишний вес – рекомендуется похудение. Ежели вовремя не вылечить острую форму бурсита, он может перейти в приобретенный.
Ежели все выше перечисленные способы исцеления оказались не действенными, нужно хирургическое вмешательство.
Остеотомия – устранение смещения стопы при помощи разных фиксаторов (винты, спицы, проволоки, викриловые швы).
Бурсэктомия – удаление костного нароста, излишней воды, омертвевших тканей (текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей).
Длительность восстановительного периода зависит от трудности болезни, традиционно занимает от 2-ух до 6 неделек. Опосля проведения операции рекомендовано ношение особой ортопедической обуви.
- Самый простой народный метод – сухое тепло (на сковороде подогревают соль, потом высыпают в мешочек и прикладывают к воспаленному участку).
- Солевой компресс – нужно приготовить солевой раствор высочайшей концентрации (1 ст. л. соли на 0,5 л. кипяточка), лучше использовать морскую соль. Для проведения процедуры фланелевую или шерстяную ткань промачивают солевым веществом и прикладывают к нездоровому суставу, потом накрывают пищевой пленкой и отлично утепляют. Компресс рекомендуется делать на протяжении 5 – 8-ти часов.
- Компресс из настоя травок (зверобой, тысячелистник, корень лопуха). Все ингредиенты можно использовать как в сборе (берутся в равных частях), так и может быть внедрение по отдельности: 1 ст. ложка консистенции заваривается в 0,25 л. горячей воды на паровой бане. Приобретенный отвар применяется для компресса в теплом виде.
- Хвойные ванночки из свежайшей сосны или ели (ветки, иголки, шишки). Хвою нужно замочить в прохладной воде, опосля чего довести до кипения и кипятить не наименее 30 минуток. Получившийся отвар бросить настаиваться еще на 12 часов. Делать теплые ванночки с добавлением отвара в течении 15-20 минуток.
- Компресс из новых овощей (картофель, свёкла, листы белокочанной капусты). Перечисленные овощи необходимо мало измельчить или натереть на терке. Использовать как по отдельности, так и перемешать их вместе. Наложить на нездоровой сустав и сделать повязку из целофана и теплой ткани. Держать таковые примочки на нездоровом суставе не наименее 4 часов. Традиционно таковое средство употребляют на ночь.
- Компресс настойки золотого уса: 1 ст. ложку измельченного растения кипятить в стакане (0,25 л.) воды в течение 10 минуток в посуде, прикрытой крышкой. Отдать настояться 1 час, опосля чего теплую примочку прикладывать к нездоровому суставу.
- Компресс настойки прополиса: 10 г прополиса залить 100 г водки и отдать настояться в течение 5 дней.
- Согревающий компресс из горчицы: горчичный порошок смешивают с равным количеством камфорного спирта и яичным желтком. Мазь наносят на нездоровую лодыжку, накрывают целлофаном и тканью, оставляют на 12 часов.
- Компресс (повязка, смоченная водой или лекарственным раствором, которую накладывают на больное место для лечения (разг) из меда, лука и хозяйственного мыла. Ингредиенты берутся в равных пропорциях, мыло и лук измельчается на терке. Хозяйственное мыло и мед смешать и растворить на водяной бане, выложить на хлопчатобумажную ткань, потом сверху выложить измельченную луковицу. Приобретенный компресс приложить к воспаленному суставу, сверху зафиксировать целофаном и теплой тканью;
- Целебный чай из семян сельдерея.
- Свежевыжатый сок грейпфрута.
Почти все средства нестандартной медицины могут давать аллергическую реакцию. Потому перед их применением нужно уточнить у собственного доктора индивидуальности организма и вероятную реакцию на каждый из используемых способов.
Профилактика бурситов достаточно проста. Обувь обязана быть комфортная (низкий каблук), перегрузка на стопу обязана распределяться верно. Упражнения не должны быть лишне активными и длительными.
Во время спортивных упражнений непременно воспользоваться особой повязкой на сустав (колени, локти и др.). Эти повязки распределяют перегрузку и защищают от перенапряжения и получения травм. При получении разных травм непременно впору обратиться к доктору.
Трепетно подступать к покупке спортивного снаряжения, как для себя, так и для детей. Ведь некорректно подобранная спортивный инвентарь может привести к получению травм. Нужно контролировать собственный вес, ведь лишная масса тела существенно наращивает перегрузки на суставы. При выявлении симптомов отданного болезни следует незамедлительно прибегнуть к помощи спеца и вовремя начать исцеление. Ведь упущенное время существенно наращивает время исцеления.
Анатомия коленного сустава человека
Коленный сустав является суставом шарнирного типа, который состоит из 3-х многофункциональных отсеков. Это феморо-пателлярный (бедренно-чашечный) сустав, он состоит из коленной чашечки, которая размещена на фронтальной поверхности эпифиза бедренной кости, по которой коленный сустав скользит, а также медиального и латерального феморо-тибиальных (бедро-большеберцовых) суставов. Средством крайних соединены бедренная кость с большеберцовой костью — основной костью голени. Коленный сустав омывается синовиальной жидкостью, содержащейся снутри синовиальной оболочки, которая именуется суставной капсулой. Постериолатеральные (заднее-боковые) углы коленного сустава являются областью, которая не так давно стала предметом исследования.
Коленный сустав является одним из более принципиальных суставов нашего тела. Он играет принципиальную роль в движении, связанном с перемещением массы тела в горизонтальном (бег и ходьба) и вертикальном (скачки) направлениях.
Опосля рождения ребенок не имеет обыденную коленную чашечку, но имеет островок роста, состоящий из хряща. У дам этот островок преобразуется в обычную коленную чашечку из кости в возрасте 3 лет, у парней ‒ в возрасте до 5.
Читайте также:


