Супинатор на стопу после перелома ладьевидной кости
При травмировании костей чаще всего встречаются переломы верхних или нижних конечностей, вследствие чего нередко происходит нарушение целостности ладьевидной кости запястья или стопы. Переломы последних встречаются реже, но вследствие такой травмы может остаться хромота и хронические боли в поврежденной ноге. Опасность переломов ладьевидных костей в том, что их часто путают с ушибом или трещиной в силу слабо выраженной симптоматики. Но отсутствие своевременного лечения может повлечь осложнения, а также ограничения работоспособности и подвижности больной конечности.
- 1. Анатомия запястья и стопы, виды переломов
- 2. Причины и признаки травмы
- 3. Диагностика и первая помощь
- 4. Терапия и возможные последствия
- 5. Восстановительный период
Ладьевидная кость стопы (на латыни os naviculare pedis) расположена в ее среднем отделе, соединяется с таранной, кубовидной и клиновидными костями. Стопа состоит из 26 соединенных хрящевой тканью костей. Такое строение конечности делает ее очень гибкой и одновременно уязвимой – при нарушении целостности ладьевидной часто повреждаются и расположенные рядом кости.
По направлению линии повреждения возможны 2 вида нарушения целостности ладьевидной кости: поперечные и косые. По локализации выделяют 4 варианта переломов:
- 1. Средней трети.
- 2. Проксимальной трети.
- 3. Дистальной трети.
- 4. Бугорка.
Повреждения бывают со смещением и без него, а также внутрисуставные и внесуставные. Переломы практически всегда закрытые. Если происходит травмирование мягких тканей, то их провоцируют действия повреждающего фактора, а не костные обломки.

Перелом ладьевидной кости кисти возникает чаще всего при падении на вытянутую руку. Происходит переразгибание в зоне кистевого сустава. Максимальную нагрузку получает ладьевидная кость. Иногда травмирование становится следствием прямого воздействия. Перелом ладьевидной кости стопы относится к костным повреждениям средней части ступни. Нарушение целостности происходит при сильном сжатии конечности или падении на нее массивного предмета. Другими причинами перелома становятся занятия спортом или дорожно-транспортные происшествия.
Симптоматика при нарушении целостности ладьевидной кости часто напоминает ушиб или трещину.

Перелом ладьевидной кости кисти
Признаки перелома кисти:
Возможно появление кровоизлияния вокруг запястья вследствие повреждения связок.
Симптомы перелома ладьевидной кости стопы:
- ноющая боль, усиливающаяся при ходьбе;
- появление отека вокруг травмированного участка;
- при переломе со смещением на тыльной стороне стопы выпирает видимый бугор.

Ладьевидная кость стопы
Если дискомфорт в поврежденной конечности не проходит в течение дня – высока вероятность перелома.

Диагностика начинается со сбора анамнеза и осмотра. Пациент сообщает о причине, спровоцировавшей травму. Также специалисту необходимо знать о перенесенных недугах опорно-двигательного аппарата. Затем доктор начинает осмотр поврежденного участка. Пальпация позволяет выявить место, которое максимально болит. Врач может попросить пациента выполнить движения травмированной конечностью.
Для уточнения вида травмы назначается рентгенография лучезапястного или голеностопного сустава в 2 проекциях: прямой и боковой. При переломе без смещения линия разлома может быть не видна на снимке. Выполняют шинирование и назначают повторную процедуру через 10 дней. За этот период времени происходит резорбция кости. Повторная рентгенограмма показывает щель по линии излома. Иногда становится необходимой компьютерная томография для получения трехмерного изображения поврежденной кости.
После получения травмы необходимо оказать больному первую помощь. На ноге или руке нужно зафиксировать повязку, поскольку движение конечности или напряжение мышц провоцируют смещение костных отломков и травмирование мягких тканей. Для уменьшения дискомфортных ощущений можно зафиксировать на пораженном месте холодный компресс (бутылку с водой, снег, лед, мокрое полотенце, кусок замороженного мяса и т. д.). Держать его нужно, проложив между ним и кожными покровами ткань. Время воздействия холода – не более 15 минут, иначе может произойти обморожение. Нельзя допускать загрязнения открытой раны.

При многооскольчатом переломе со смещением отломков или при невозможности другим образом сопоставить осколки необходимо хирургическое вмешательство, целью которого является стабилизация поврежденной конечности. Во время операции специалист через разрез длиной 3-5 мм корректирует костные фрагменты, скрепляет их имплантатом (винтом).
Если повреждение срослось в неправильном положении, необходим разрез и проведение остеотомии (искусственного перелома), чтобы восстановить правильную анатомию конечности.
Если ладьевидная кость ломается более чем на 2 части, проводится операция, даже с полным удалением костных отломков. Опустевшее место закрывают специальным костным трансплантатом. Для этого чаще всего применяют части большеберцовой кости.
Несвоевременно проведенная терапия может стать причиной появления осложнений, например:
- неправильного сращения кости – под небольшим углом;
- контрактуры – ограничения подвижности конечности;
- остеоартроза – нарушения дистрофического характера в суставе;
- асептического некроза – отмирания костной ткани на фоне недостаточного кровоснабжения;
- анкилоза – неподвижность сустава.
Удаление ладьевидной кости приводит к ухудшению подвижности кисти из-за сильной деформации. При устранении этого фрагмента из стопы меняется походка, появляется хромота.
Для сокращения риска развития осложнений, стимуляции метаболических процессов через 4-5 недель после травмирования рекомендуется начинать выполнять комплекс специальных упражнений.
Сначала делаются круговые, маятниковые движения в лучезапястном, локтевом суставах, упражнения на сгибание и разгибание пальцев. Через 14 дней нагрузки усиливаются, добавляются комплексы на станке и с гимнастическим мячом. Спустя некоторое время включаются отжимания, ходьба, упражнения на шведской стенке, подтягивания, приседания.
Могут быть назначены физиотерапевтические процедуры:
- лазеротерапия;
- парафин-озокеритовые аппликации;
- магнитотерапия;
- электрофорез;
- массаж.
Полное восстановление возможно через 4-5 месяцев.
После перелома ладьевидной кости стопы в течение года для профилактики плоскостопия нужно носить ортопедическую обувь и стельки, специальные супинаторы.
Травма ноги в редких случаях заканчивается переломом костей. Повреждение костей в стопе возможно в любом возрасте, но чаще диагностируется у стариков и женщин после 45 лет. Чем опасен перелом стопы, и какие его виды бывают, должен знать каждый, чтобы своевременно оказать помощь пострадавшему.
Особенности повреждения
За прошедший год, с повреждением стопы в травмпункт обратилось всего 10% пациентов. Такой маленький процент обусловлен анатомическими особенностями строения стопы. Кости, из которых состоит нижняя часть ноги, имеют небольшой размер и располагаются очень близко друг к другу.
Причинами перелома могут стать непрямые повреждения:
- Прыжок с качели или любой возвышенности;
- При ходьбе подворачивание ноги;
- Падение на ногу тяжелого предмета.
У подростков и людей в пожилом возрасте перелом стопы может обуславливаться плоскостопием, неверной опорой на конечность. При несвоевременном лечении, травма вызывает артроз, и человек теряет способность нормально двигать ступней на всю жизнь.
В группу риска попадают люди, жизнь которых связана со спортом, женщины после 45 лет и старики. У женщин после климакса происходят гормональные изменения. Организм перестает в обычных объемах усваивать кальций и фтор. Костная ткань теряет прочность, становиться хрупкой и уязвимой. Любое механическое воздействие на стопу вызывает перелом.
Дети страдают в основном из-за активных игр. Ребенок получает травму, прыгая с качели или любого строения. Также стопа может повредиться при падении на нее тяжелого предмета. С такими травмами в медицинские учреждения чаще обращаются мужчины, деятельность которых связана со строительными работами.
Анатомические особенности нижней части ноги
Чтобы понимать характер травмы необходимо разобрать особенности строения стопы. Состоит ступня из 26 косточек небольшого размера, которые соединены суставами и связками. Анатомически стопа делится на три отдела:
- Предплюсна;
- Плюсна;
- Фаланги пальцев.
Перелом каждого из отделов вызывает индивидуальную симптоматику и требует определенного лечения.
Существуют общие симптомы, которые должны насторожить пострадавшего и подвигнуть обратиться к специалистам:
- Боль, которая возрастает при попытке наступить на ступню;
- Ступня теряет свою функциональность, не двигается;
- Кожа на нижней части ноги посинела, похолодела. Появился отек.
По механизму повреждения перелом ступни бывает двух типов:
- Открытый — когда над сломанными косточками образуется рана. Этот вид перелома опасен кровотечением и высокой вероятностью попадания в ткани инфекции;
- Закрытый — косточка сломана, но мягкие ткани не повреждены.

Травмирование предплюсны
Предплюсну образует связка костей: таранная, пяточная, ладьевидная, три клиновидные и ладьевидная. Ближе к центру таранная часть соединена с голеностопом человека. С дистальной стороны предплюсневые косточки соединяются с частями плюсны. Звенья плюсны переходят в фаланги и образуют суставы пальцев ног.
Травмирование таранной кости
Таранная кость относится к самым значимым звеньям в строении стопы. С ее помощью формируются своды нижней части ноги. При ходьбе именно через таранную косточку основное давление от тела человека передается на основание стопы. И это единственное скелетное звено, которое не имеет крепления с мышечной тканью.
В зависимости от расположения травмы различают виды перелома:
- Головки;
- Самого тела;
- Шейки;
- Латеральной (задней) части.

Симптоматика при травмировании таранного звена следующая:
- Сильная боль при попытке пошевелить стопой;
- Голеностоп и стопа отекают;
- На коже с внутренней стороны стопы образуются гематомы;
- При оскольчатом переломе или при смещении фрагментов, нижняя часть ноги деформируется;
- Стопа не двигается.
При прощупывании области суставной щели пациент испытывает острую болезненность. Если травмирована шейка кости, то болевой симптом усиливается при прощупывании ступни спереди. Перелом заднего отростка дает болезненные ощущения на заднюю часть стопы, в области сухожилий.

Если после осмотра у больного диагностировано смещение фрагментов, то необходимо немедленно провести репозицию. По истечении времени костные фрагменты становится все затруднительнее поставить на место, а спустя несколько недель репозиция становиться невозможной. Если смещение сложное с множеством осколочных фрагментов или защемлением, то пациенту назначается открытая репозиция и вытяжка скелета.
У пациентов нередко возникает вопрос, сколько ходить в гипсе? Если травмирован задний отросток таранной кости, то ходить в гипсе придется не менее 2–3 недель. Повреждение других участков таранного звена потребует более длительной фиксации ступни — 4–5 недель. Спустя месяц после гипсования, больному рекомендуется на время извлекать стопу из шины и начинать разминочные упражнения.
На реабилитационном этапе больному назначаются массаж, ЛФК и физиопроцедуры. Вернуться к привычной жизни пациент сможет спустя 3 месяца, но с учетом отсутствия осложнений. В течение 6 месяцев после сращивания кости пациенту необходимо носить супинаторы.

Повреждение ладьевидного участка
Ладьевидная часть стопы ломается под воздействием падения на стопу тяжести. В редких случаях фиксируется сдавливающий перелом. Сдавливание происходит между костями клиновидными и головкой таранного звена. В 50% случаев перелом ладьевидной кости происходит в комплексе с другими травмами голеностопа.
При повреждении ладьевидной части у больного проявляется симптоматика:
- Сильный болевой симптом при попытке опереться на ступню;
- На ступне с тыльной стороны образуется кровоподтек и отечность;
- Боль увеличивается, при попытке прощупать ладьевидную кость, повернуть стопу влево и вправо.
Диагностируется перелом при помощи рентгеновского снимка или КТ. Томография назначается в сложных случаях, когда перелом оскольчатый и у врача подозрения на повреждение нервных окончаний и сосудов.

Если перелом ладьевидной части простой, то больному накладывается отрегулированная по сводам стопы гипсовая фиксация. Смещение требует немедленной репозиции частей в правильное положение. Открытое вправление кости назначается в случае, когда нет возможности отрепонировать фрагменты.
Гипсовая фиксация осуществляется на срок от 4 до 5 недель.
Травмирование клиновидных и кубовидных звеньев
Перелом клиновидных и кубовидных звеньев скелета ноги обусловлен падением тяжести на тыльную часть ноги. Травма относится к сложным, и обычно случается в комплексе с другими повреждениями голеностопа.
При повреждении у человека проявляются симптомы:
- Болевой симптом при попытке повернуть стопу влево и вправо, во время пальпации;
- Отечность со внутренней стороны стопы;
- Кровоподтек.
Выявляется травма при помощи рентгеновского снимка. Если на снимке перелом не фиксируется, а по симптомам, нога повреждена, то человеку накладывается гипсовая повязка на 2 недели. Спустя 14 дней делается повторный снимок, и если кости сломаны, то фиксируется образование костной мозоли. На основании этого врач ставит диагноз — простой перелом.
После перелома клиновидных и кубовидных звеньев у человека часто развивается плоскостопие. Предупредить развитие осложнений можно при помощи супинатора, который рекомендуется носить не менее 1 года после травмы.

Травма плюсны
Чаще остальных частей стопы у человека ломается пятая плюсневая кость. Сложность травмы в том, что анатомически кости плюсны расположены так, что кровь попадает в эту зону в незначительном количестве. Питание для восстановления костной ткани недостаточно и восстановление требует продолжительного времени.
Перелом плюсны обусловлен следующими факторами:
- Падение на ногу тяжелого предмета;
- Сжимание или сдавливание стопы;
- Нога попала под колесо автомобиля.
Перелом плюсны бывает одиночным или с множественными травмами. В зависимости от расположения повреждения выделяют переломы: шейки, тела, головки кости.
При одиночной травме плюсневой кости смещения практически не случаются, так как остальные косточки выполняют роль шины.

Если перелом одиночный, то он сопровождается симптомами:
- С тыльной стороны подошвы образуется небольшая отечность мягких тканей;
- Боль при прощупывании ступни.
При множественном повреждении отекает вся стопа целиком. На стопе больного образуется обширная гематома, боль при прощупывании любого участка. Если перелом множественный и со смещением, то стопа деформируется.
Перелом плюсны без смещения диагностируется сложно. Рентгеновский снимок в двух проекциях редко дает положительный результат, больному назначается третий снимок и КТ.
При диагностике простого перелома без смещения на ступню накладывается шина с задней фиксацией. Ходить в гипсе пострадавшему придется от 4 до 6 недель. В сложных случаях гипс носится по 8–10 недель.
Травма пальцев
Перелом флангов на ноге обусловлен падением тяжести или после удара. Фаланга мизинца часто травмируется при ударе о мебель или углы стен. При переломе средней и ногтевой зоны фалангов, нога не теряет свою функциональность. Но без своевременного лечения происходит неправильное сращивание фаланг, которое приведет к последствиям:
- Боли во время ходьбы;
- Артроз суставов на ногах;
- Потеря подвижности пальцев.

Травмирование фаланг пальцев стопы вызывает у человека следующие симптомы:
- На поврежденном пальце кожа обретает синеющий цвет;
- При осевом движении пальцем чувствуется резкая боль;
- Под ногтевой зоной образуется кровоподтек;
- Палец отекает.
Диагностируется перелом фаланги пальца при помощи флюорографического снимка. В редких случаях назначается КТ.
При переломе большого и трех первых пальцев на стопе, накладывается задняя шина из гипса. Смещенные фрагменты фиксируются при помощи металлических спиц. Если перелом без смещения, то накладывается эластичная повязка.
Фиксирование осуществляется при помощи лейкопластыря, шиной служат соседние пальцы. В фиксирующей повязке больному придется проходить 4–6 недель. Легкие переломы срастаются за 2–3 недели.
Перелом стопы относится к самым серьезным повреждениям. В зависимости от сложности, сращивание займет от 2 до 8 недель. Отнестись к повреждению необходимо с серьезностью, так как без своевременного гипсования возможна деформация ступни. А это вызовет проблемы с выбором обуви и лишает человека полноценной жизни.

Ладьевидная кость является ключевой костью продольного свода стопы. Она располагается на вершине продольного свода стопы между головкой таранной костью и тремя клиновидными костями. Особая анатомия делает эту кость своего рода уникальным связующим звеном между задним и средним отделом стопы.
Ладьевидная кость является ключевой костью продольного свода стопы. Она располагается на вершине продольного свода стопы между головкой таранной костью и тремя клиновидными костями. Особая анатомия делает эту кость своего рода уникальным связующим звеном между задним и средним отделом стопы.
Боковая поверхность ладьевидной кости является точкой прикрепления для сухожилия задней большеберцовой мышцы. Эта мышца осуществляет поддержку продольного свода стопы. При дисфункции задней большеберцовой мышцы развивается плоскостопие.
Также ладьевидная кость служит местом прикрепления для различных связок стопы.
Ладьевидная кость практически со всех сторон покрыта хрящом, поэтому сосуды проникают в эту кость лишь в области нескольких ее поверхностей.
Выделяют 4 типа переломов ладьевидной кости:
- отрывные переломы
- стрессовые переломы
- переломы бугристости
- переломы тела ладьевидной кости.
Лечение этих переломов определяется характером и механизмом повреждения и подробно разбирается ниже.
Причиной отрывного перелома становится форсированное подошвенное сгибание стопы.
От ладьевидной кости отрывается костный фрагмент с прикрепляющейся к нему таранно-ладьевидной связкой. Такой перелом является наиболее распространенным типом перелома ладьевидной кости.
По статистке подобные переломы составляли 47% всех переломов ладьевидной кости стопы.
Пациенты с этими переломами обычно рассказывают об остром развитии боли и появлении отека стопы, сложностью при ходьбе и усилении боли при подошвенном сгибании стопы.
При осмотре можно увидеть отек тыла стопы, кровоизлияния (синяки) и локальную болезненность при ощупывании в области ладьевидной кости и/или таранно-ладьевидного сустава.
Пациентам с подозрением на перелом ладьевидной кости показана рентгенография стопы в трех проекциях.
При обнаружении отрывного перелома особое внимание следует обратить на средний отдел стопы, а также латеральные (наружные) связки голеностопного сустава.
Сочетанные повреждения среднего отдела стопы и латеральных связок голеностопного сустава встречаются довольно часто.
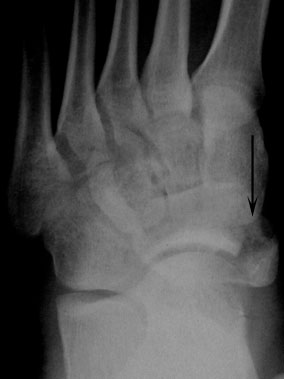
Отрывной перелом бугристости ладьевидной кости (стрелка).
Подобные переломы хорошо поддаются консервативному лечению, которое в большинстве случаев позволяет добиться хороших отдаленных клинических результатов.
Отрывные переломы ладьевидной кости в большинстве случаев можно лечить консервативно.
В таких случаях рекомендуют иммобилизацию, характер которой, однако, может быть разный.
При небольших размерах фрагмента можно ограничиваться эластичным бинтованием.
При более значительных размерах фрагмента или если пациент по тем или иным причинам не переносит лечение эластичным бинтованием, возможна иммобилизация ортопедическим ботинком или даже короткой гипсовой шиной.
Продолжительность иммобилизации зависит от переносимости нагрузки и наличия/отсутствия сопутствующих повреждений среднего отдела стопы и латеральных связок голеностопного сустава.
Обычно иммобилизация продолжается 4 недели, по истечении которых разрешается постепенное увеличение нагрузки на ногу по мере переносимости такой нагрузки.
Оперативное лечение в свежих случаях бывает показано редко. Показаниями к операции являются неустранимое смещение или выраженный подвывих среднего отдела стопы, обусловленные размерами фрагмента.
Костные фрагмент фиксируется стягивающими винтами. Если фиксация винтами невозможна, можно воспользоваться пластинками для малых фрагментов. В связи с близким расположением конструкций к поверхности кожи они могут стать источником проблем при ношении обуви, в таких случаях после сращения перелома металлоконструкции подлежат удалению.
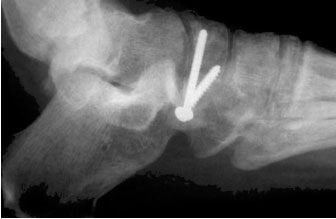
Рентгенограмма после стабилизации перелома бугристости ладьевидной кости стягивающими винтами.
В несвежих случаях показаниями к операции могут быть ложный сустав ладьевидной кости, наличие болезненного костного выступа на тыльной поверхности стопы.
Переломы бугристости ладьевидной кости чаще всего возникают в результате форсированного поворота стопы кнаружи.
В этом положении натягиваются прикрепляющиеся к бугристости сухожилие задней большеберцовой мышцы и дельтовидная связка, в результате чего происходит ее отрыв.
Пациенты указывают на наличие в анамнезе характерной травмы стопы, сопровождающейся ее подворачиванием, после которой появляется боль по внутреннему краю стопы. Эта боль усиливается при нагрузке весом.
Консервативное лечение при подобных переломах наиболее предпочтительно.
Смещение при этих переломах чаще всего выражено минимально, а последствия отсроченного хирургического лечения в случаях формирования ложного сустава незначительны.
Лечения заключается в иммобилизации и ограничении нагрузки на стопу в течение 4 недель.
Варианты иммобилизации могут быть разные и выбор их зависит от выраженности болевого синдрома при нагрузке и уровня комфорта пациента.
Это могут быть эластичное бинтование, ортопедический ботинок или короткая гипсовая или полимерная повязка, допускающая возможность нагрузки на стопу.
Для устранения избыточного натяжения сухожилия задней большеберцовой мышцы возможно использование ортопедических стелек, поддерживающих продольный свод стопы.
При значительном смещении или наличии крупных фрагментов в свежих случаях рекомендуется открытая репозиция и внутренняя фиксация. Фрагменты обычно фиксируются одним или двумя стягивающими винтами. После операции стопа иммобилизируется гипсовой шиной на протяжении 2 недель, которая затем переводится в циркулярную гипсовую повязку или меняется на ортопедический ботинок еще на 6 недель, по истечение которых нагрузка постепенно увеличивается до полной.
В несвежих случаях у некоторых пациентов на рентгенограммах можно видеть признаки формирования ложного сустава.
При ложном суставе показана операция, заключающаяся в иссечении несросшегося костного фрагмента и рефиксации сухожилия задней большеберцовой мышцы к подготовленному в теле ладьевидной кости ложу.
Для рефиксации сухожилия можно использовать шовные якоря или костные швы. Реабилитация в таких случаях аналогична случаям свежих реконструкций.
Благодаря наличию прочных связочных структур, прикрепляющихся к ладьевидной кости стопы, переломы тела ладьевидной кости встречаются нечасто.
Наиболее распространенным механизмом таких повреждений, является прямая нагрузка в результате падения с высоты и приземления на стопу.
В результате такого механизма травмы могут формироваться самые различные варианты повреждений: от переломов без смещения до тяжелых переломо-вывихов с вторичными повреждениями клиновидных костей.
Врачи выделяют три типа переломов.
1 тип — это поперечный перелом ладьевидной кости с формированием фрагмента, составляющего менее 50% тела ладьевидной кости.
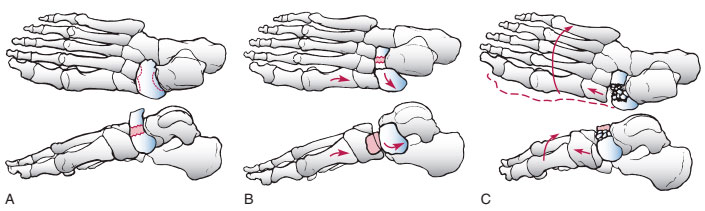
Классификация переломов тела ладьевидной кости. А, тип 1. В, тип 2. С, тип 3.
2 тип является самым распространенным типом переломов и характеризуется наличием поперечной линии перелома и значительным смещением отломков.
3 тип перелома характеризуется раздроблением тела ладьевидной кости. Крупные фрагменты при этом находятся в состоянии подвывиха или вывиха, что приводит к изменению нормального контура края стопы.
Пациенты обычно рассказывают об эпизоде травмы, механизм и сила которой могут вполне соответствовать наблюдаемому характеру перелома. Пациентов необходимо обследовать на предмет переломов других отделов стопы.
Наиболее частым механизмом травмы является падение с высоты.
При осмотре у многих пациентов даже в самых свежих случаях будет обращать на себя внимание выраженный отек стопы.
У некоторых пациентов с переломо-вывихами стопа будет в значительной степени деформирована.
Наиболее выраженная болезненность и кровоизлияния обычно локализуются в области среднего отдела стопы.
Пациентам выполняется рентгенография в трех проекциях, а в случаях выраженной деформации стопы — компьютерная томография.
При значительном смещении/вывихе как можно раньше должна быть предпринята попытка закрытой репозиции с последующей внешней иммобилизацией.
Подобные повреждения характеризуются выраженным отеком мягких тканей, поэтому стопе всегда следует придавать возвышенное положение. Нагрузка на стопу полностью исключается.
Переломы тела ладьевидной кости нередко сочетаются с подвывихами и вывихами, поэтому далеко не все из них можно лечить консервативно. Консервативное лечение показано пациентам, у которых по тем или иным причинам невозможно хирургическое лечение или которые не будут после операции передвигаться с опорой на оперированную ногу.
При выборе времени хирургического вмешательства следует принимать во внимание состояние пациента в целом и характер имеющегося у него повреждения.
При невправимых вывихах, открытых переломах, повреждении сосудов и нервов или мягких тканей, как правило, показано хирургическое лечение в экстренном порядке.
Первичной задачей таких операций является устранение вывихов костей и восстановление более или менее приемлемой формы стопы.
Это уменьшит отек мягких тканей и снизит вероятность развития некроза кожи или мягких тканей.
Фиксация костей и суставов может быть выполнена с использованием спиц Киршнера или аппаратов внешней фиксации.
Чрескожная фиксация является эффективным методом временной стабилизации свежих переломов и/или вывихов костей стопы.
Наружные фиксаторы обеспечивают б?льшую стабильность фиксации при переломах и нестабильных вывихах.
Окончательными методами лечения являются открытая репозиция и внутренняя фиксация пластинами и винтами.
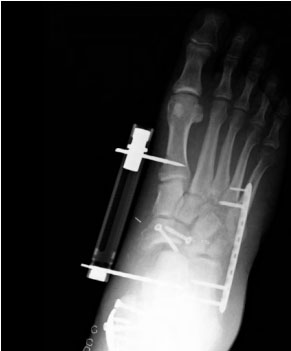
У данного пациента имел место перелом тела ладьевидной кости, а также размозжение костей наружного края стопы. На уровне латеральной колонны переломы фиксированы мостовидной пластиной, обеспечивающей возможность сохранения длины латеральной колонны. Перелом ладьевидной кости фиксирован стягивающими винтами, а для сохранения длины медиальной колонны и разгрузки ладьевидной кости использован наружный фиксатор.
Внутренняя фиксация на сегодняшний день считается золотым стандартом лечения переломов со смещением.
Результаты анатомичной репозиции переломов с их внутренней фиксацией лучше, чем при консервативном лечении.
Поэтому на сегодняшний день золотым стандартом лечения переломов ладьевидной кости является открытая репозиция и внутренняя фиксация во всех случаях, где это возможно, и как можно в более ранние сроки, когда позволит состояние мягких тканей. Такая тактика позволяет уменьшить риск деформации стопы, несращения перелома или развития остеонекроза ладьевидной кости.
Для фиксации фрагментов ладьевидной кости можно использовать мини-винты, а для внутрисуставных фрагментов — биодеградируемые винты. Разработаны ряд специальных пластин, обеспечивающих возможность введения винтов в ладьевидную кость в различных плоскостях.
Очень давно применяется такой метод лечения переломов ладьевидной кости, как артродез таранно-ладьевидного сустава. Артродез это замыкание и сращение близлежащих с ладьевидной костью суставов.
На сегодняшний день артродез в свежих случаях рекомендуется только при многооскольчатых переломах, которые невозможно синтезировать или удержать в нужном положении в связи с их выраженной нестабильностью.
Артродез является основным методом лечения в несвежих случаях после уже проведенного и оказавшегося неэффективным консервативного или оперативного лечения.
Артродез показан в случаях посттравматического артрита, деформации стопы вследствие неправильной консолидации перелома, при ложных суставах.
После операции на две недели стопа фиксируется задней гипсовой шиной. По истечении этого периода выполняется контрольный осмотр, снимаются швы и еще на 4 недели накладывается циркулярная гипсовая или полимерная повязка.
Через 6 недель после операции выполняется контрольная рентгенография, гипсовая повязка меняется на ортопедический ботинок, однако нагрузка на стопу по-прежнему не разрешается до 8-10 недель после операции.
Полная нагрузка допускается через 12 недель после операции при условии наличия рентгенологических признаков сращения перелома и отсутствия укорочения медиальной колонны (внутреннего края) стопы.
Осложнения при хирургическом и консервативном лечении переломов ладьевидной кости встречаются достаточно часто.
Наиболее вероятны такие осложнения, как частичный аваскулярный некроз ладьевидной кости, ложный сустав, укорочение медиальной колонны стопы, посттравматический артрит, остеонекроз ладьевидной кости.
Некоторые из этих поздних осложнений нередко остаются бессимптомными, а другие, наоборот, достаточно сложно поддаются лечению.
Задачами лечения являются восстановление опорной функции стопы и избавление пациента от боли.
При наличии остеонекроза или несращения небольшого фрагмента ладьевидной кости этот фрагмент можно просто иссечь.
Многим же пациентам в связи с развитием посттравматического артроза и деформации будет показан артродез.
Артродезированию должны подвергаться только измененные суставы стопы. Число и локализация артродезируемых суставов варьируют от изолированного таранно-ладьевидного или ладьевидно-клиновидного артродеза до таранно-ладьевидно-клиновидного, трех- или четырехсуставного артродеза.
При артродезировании особое внимание должно уделяться восстановлению длины медиальной колонны и высоты продольного свода стопы.
Стрессовые переломы ладьевидной кости впервые описаны у легкоатлетов Эти переломы встречаются на самом деле не так уж редко и чаще у спортсменов.
Механизмом повреждения, как и при других стрессовых переломах, является избыточная физическая нагрузка.
Пациенты обычно рассказывают о постепенном развитии болевого синдрома в среднем отделе стопы или по передней поверхности голеностопного сустава, который четко определеить невозможно.
Некоторые пациенты описывают дискомфорт или болезненность на тыле стопы или в области продольного свода при физической активности.
Риск развития подобных переломов выше у пациентов с полой стопой. Крайне важна своевременная диагностики таких повреждений у спортсменов, поскольку в противном случае высок риск смещения фрагментов ладьевидной кости.
Первичное обследование пациента с подозрением на стрессовый перелом ладьевидной кости включает рентгенограммы в положении стоя Однако стоит отметить, что рентгенограммы при усталостных переломах ладьевидной кости, особенно в свежих случаях, нередко оказываются неинформативными.
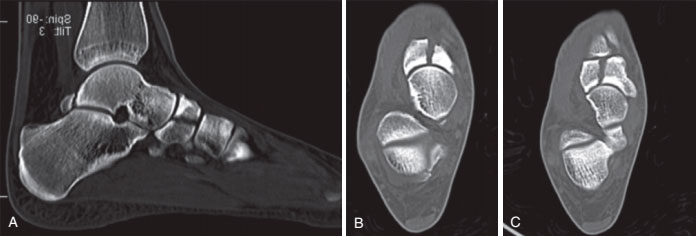
Рис. А, Сагиттальный КТ-срез пациента со стрессовым переломом ладьевидной кости. В и С, КТ-срезы этого же пациента.
Если на рентгенограммах никаких изменений не обнаруживается, может быть назначена сцинтиграфия, однако ввиду ее высокой стоимости и длительности, более оптимальным и доступным в большинстве случаев методом исследования может оказаться компьютерная томография.
КТ позволяет оценить характер перелома и степень смещения.
Отмечаются определенные сложности в лечении стрессовых переломов ладьевидной кости. Во многих случаях эффективным оказалось консервативное лечение, некоторым требуется операция.
Важным является предотвратить смещение фрагментов при стрессовых переломах ладьевидной кости.
Для этого мы рекомендуем отстранять спортсменов от занятий спортом.
ри отсутствии смещения рекомендуют иммобилизацию и исключение нагрузки в течение 6-8 недель. Частота несращений после такой иммобилизации и 6-недельной реабилитации с постепенным возвращением к физической активности невысока.
При переломах со смещением Torg et al и Hunter рекомендовали выполнять открытую репозицию и внутреннюю фиксацию перелома.
Техника операции, включает открытый доступ к ладьевидной кости, ее открытую репозицию и фиксацию стягивающим винтом.
При наличии дефицита кости между фрагментами дефект заполняется аутокостью.
После операции нагрузка на стопу исключается на срок 6-8 недель, возможна иммобилизация стопы короткой гипсовой шиной.
При появлении рентгенологических признаков консолидации пациентам разрешают дозированно нагружать ногу в ортопедическом ботинке.
К физическим нагрузкам/занятиям спортом пациенты обычно возвращаются через 12 недель после операции.
В случаях полой деформации стопы лечение включает использование амортизирующих стелек.
Основным критерием возвращения пациентов к нагрузке и занятиям спортом является отсутствие боли.
Основным осложнением стрессовых переломов ладьевидной кости является замедленная консолидация или несращение.
Частота несращений при хирургическом лечении этих переломов достигает 20%.
Однако отмечаются проблемы с заживлением этих переломов и при консервативном лечении.
При несращении перелома пациенты будут продолжать жаловаться на боль. На рентгенограммах обычно будет виден промежуток между фрагментами, а иногда их полное расхождение фрагментов.
Читайте также:


