Сосудистые осложнения нижних конечностей при сахарном диабете
Сахарный диабет 2 типа (аббревиатура: СД2Т) – метаболическое заболевание, которое характеризуется хронической гипергликемией вызванной нарушением чувствительности клеток к инсулину или его недостатком. В статье мы разберем сосудистые препараты при сахарном диабете 2 типа.

Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) диабет с нарушениями периферического кровообращения обозначается кодом М10.5.
СД2Т и сосуды
Сердечно-сосудистые заболевания по-прежнему являются наиболее распространенной причиной госпитализации людей с диабетом. Нарушения кровообращения являются результатом сужения или окклюзии сосудов при выраженном сахарном диабете.

Наиболее частые заболевания, которые может вызвать диабет:
- Нарушения периферического кровообращения нижних конечностей (НПКНК);
- Артериальная гипертензия;
- Другие осложнения макрососудистой или микрососудистой этиологии.
Диагностика заболевания
НПКНК является распространенным осложнений диабета, но его часто выявляют только на поздней стадии. Это связано с тем, что многие больные ощущают симптомы только при стенозе сосудов на более 90%. Тело обладает способностью образовывать новые сосуды при поврежденных старых. Диагноз рекомендуется поставить на ранней стадии.
Диагностика начинается с физического осмотра и составления анамнеза. Врач обычно прощупывает пуль на ногах. Если присутствует НПКНК, пульс слабый или едва ощутимый. Другая важная часть диагноза – это ходьба. В ходе исследования врач определяет, какое расстояние пациент способен пройти безболезненно.
Национальные и международные руководящие принципы требуют, чтобы все пациенты с диабетом проходили ультразвуковое допплеровское исследование. Результаты не только указывают на риск развития патологии, но и помогают с высокой точностью диагностировать НПКНК.
С помощью допплерографии на экране может отображаться текущая кровь и сужение сосудов. Этот метод особенно подходит для визуализации артерий ног и в области шеи (сонные артерии). Для нижних артерий (например, почечных, коронарных и мозговых) требуется проведение ангиографии с контрастированием. Для получения изображений используются рентгеновские лучи.
Артериальная гипертония не вызывает никаких симптомов. Первые повреждения органов могут появиться только через 5-10 лет. Кратковременное массовое увеличение артериального давления (АД) может вызвать головную боль, нистагм или тошноту.

Для измерения АД помещают манжету на плечо и накачивают воздухом до тех пор, пока поток крови не прервется. Затем воздух медленно выпускается через клапан. Врач с помощью стетоскопа определяет нижнее (диастолическое) и верхнее (систолическое) давление.
Существуют также электронные тонометры, которые могут использоваться на запястье пациента. В некоторых случаях проводят 24-часовое измерение АД; оно помогает выявить внезапные скачки давления в течение суток.
Профилактические меры
Многие спрашивают: как можно сохранить сосуды? Сосудистые заболевания можно предотвратить здоровой диетой и достаточной физической активностью. Пациенту необходимо полностью отказаться от курения сигарет. Кроме того, необходимо регулярно контролировать уровень сахара, липидов и другие показатели крови.
Если сосуд сужается в области бедра или таза более чем на несколько миллиметров, его можно расширить с помощью баллонного катетера (так называемая интервенционная ангиопластика). Эндоваскулярная ангиопластика является методом выбора при артериальных заболеваниях различной степени тяжести.
Если кровообращение не может быть улучшено хирургическим путем, используют сосудорасширяющие препараты. В крайних случаях требуется полная ампутация конечности. Тем не менее, ампутации можно избежать путем последовательного лечения факторов риска (курение, высокий уровень сахара в крови, высокое кровяное давление и повышенный уровень холестерина) и профилактики инфекций стоп.

Препараты для лечения
Эффективная терапия гипертонической болезни может снизить риск сердечного приступа, инсульта и преждевременной смерти до 50%. Даже небольшое снижение повышенного АД может значительно снизить риск повреждения сосудов.
Изменения образа жизни (включая здоровое питание, потерю массы тела, регулярную физическую активность, отказ от курения) помогают существенно снизить АД и улучшить качество жизни пациента.
В медицине используются различные вещества для снижения АД:
- Бета-блокаторы: бета-рецепторы в стенках сосуда регулируют ширину сосуда. Бета-адреноблокаторы приводят к расширению сосудов и тем самым снижают кровяное давление. Препараты также снижают риск сердечно-сосудистых заболеваний. При приеме бета-адренергических блокаторов физические признаки гипогликемии маскируются, поэтому требуется соблюдать осторожность и регулярно контролировать гликемию;
- Блокаторы АПФ или АТ-рецепторов: ангиотензин увеличивает кровяное давление. Ингибиторы АПФ блокируют образование ангиотензина, а блокаторы АТ – его рецепторы. Оба класса препаратов снижают АД. Вещества обладают дополнительным защитным действием на сердце и почки;
- Антагонисты кальциевых каналов: кальций в клетках необходим для сужения сосудов и, следовательно, повышения АД. Антагонисты кальция снижают внутриклеточный кальций и, следовательно, давление. Блокаторы кальциевых каналов не должны использоваться при сердечной недостаточности;
- Диуретики: препарат увеличивают ежесуточную экскрецию мочи, что приводит к уменьшению объема циркулирующей крови и снижению АД. Во время диуретической терапии рекомендуется регулярно компенсировать потерю электролитов.
Существует несколько других препаратов, которые действуют через рецепторы вегетативной нервной системы или блокируют в почках альдостерон. Однако они относительно редко используются. Лечение сосудов должно осуществляться доктором.

Пациенты с СД2Т могут принимать все перечисленные препараты. При выборе лекарств диабетики должны обращать внимание на побочные реакции. В новых руководящих принципах отсутствуют рекомендации о назначении конкретных препаратов диабетикам. Индивидуальные факторы риска и множественные или последовательные заболевания пациентов определяют выбор препарата. Некоторые болезни сердца или почек требуют индивидуальной терапии. Для большинства пациентов используются комбинации веществ; комбинированный препарат характеризуется меньшим числом побочных действия и лучшей эффективностью.
Целью гипотензивной терапии являются показатели артериального давления ниже 140/90 мм рт.ст. В недавних документах ВОЗ были опубликованы рекомендации, которые советуют снизить давление ниже 130/80 мм рт. ст. Это основано на результатах крупных исследований, которые выявили, что давление выше 135/85 также повышает риск развития различных заболеваний. Однако, согласно эпидемиологическим исследованиям, у многих пациентов с диабетом имеются значения выше 140/90 мм рт.ст.
Совет! Самостоятельно заниматься чисткой артериальных или венозных (вен) сосудов с помощью народных средств в домашних условиях категорически запрещено. Лечить сосудистые патологии как ребенку, так и взрослому пациенту разрешено только врачу. При возникновении любых поражений (печени или сосудов) необходимо обратиться к доктору, который пропишет необходимый список таблеток или капельницу.
Многие препараты (метформин, метопролол) отпускаются строго по рецепту. Поэтому перед приобретением курсовых лекарств необходимо проконсультироваться с доктором. Он подскажет названия и пропишет необходимые разновидности препаратов по доступной цене.

Общие сведения
Сахарный диабет — заболевание, которое возникает как следствие абсолютной или относительной недостаточности инсулина.
У людей, которые болеют сахарным диабетом, проблемы с сердечно-сосудистой системой проявляются задолго до того времени, когда возникают первые симптомы диабета. Люди, болеющие диабетом, особенно второго типа, имеют более высокий риск заболеть сердечно-сосудистыми заболеваниями.
Причины диабетического повреждения сосудов
Доказанным считается тот факт, что чем больше времени человек страдает сахарным диабетом, тем более высоким является риск повреждения сосудов. Возрастание риска проявления болезней сосудов при диабете напрямую связано с высоким артериальным давлением, несоблюдением строгой диеты, курением, отсутствием достаточных физических нагрузок. При диабете чаще возникает атеросклероз как последствие накопления в стенках сосудов холестерина. Со временем происходит образование холестериновых бляшек, которые препятствуют свободному транспортированию кислорода к сердечной мышце. Если происходит отрыв холестериновой бляшки, то в итоге на этом месте может появиться тромб, что впоследствии становится причиной серьезных заболеваний — инсульта, гангрены, как следствия недостаточного кровообращения в конечностях.
Симптомы диабетического повреждения сосудов
Диабетическая ангиопатия
Диабетическая ангиопатия – это диабетическое повреждение сосудов, при котором в первую очередь наблюдается так называемая капилляропатия. Эта патология является специфичной именно для сахарного диабета. В человеческом организме на уровне капилляров происходит транспортировка необходимых веществ в ткани, а также обратный транспорт из тканей продуктов жизнедеятельности клеток. При повреждении капилляров этот процесс замедляется, от чего страдает организм в целом.
У больных сахарным диабетом раньше, чем у других людей, проявляется атеросклероз. Эта болезнь протекает у диабетиков тяжелее, чем у других больных. Атеросклероз при диабете может развиться у людей обеих полов и в любом возрасте, при этом он очень часто сочетается с микроангиопатией. Атеросклероз поражает артерии сердца, сосуды головного мозга, артерии верхних и нижних конечностей.
Диабетическая ангиопатия развивается у больного как последствие плохого лечения сахарного диабета. Это влечет нарушения в жировом и белковом обмене, сильные и частые перепады содержания глюкозы в крови, значительное нарушения гормонального баланса. Как следствие, страдают сосуды: менее активным становится кислородное обеспечение тканей, происходит нарушение тока крови в мелких сосудах.
Развитие ангиопатии происходит под воздействием аутоимуных процессов. В организме человека аутоиммунные реакции развиваются как последствие использования для лечения инсулинов длительного действия. Кроме того, крайне негативное воздействие на прогрессирование ангиопатии оказывает употребление больными алкоголя и табакокурение.
Заболевание сосудов ног при сахарном диабете

Вне зависимости от того, как именно проявляется диабетическая болезнь сосудов, у больных сахарным диабетом очень часто наблюдаются такие симптомы как перемежающаяся хромота, изъязвление стоп. Впоследствии заболевание может спровоцировать развитие гангрены. Согласно с медицинской статистикой, у больных сахарным диабетом гангрена развивается в 50 раз чаще, чем у здоровых людей. Наиболее часто гангрена при диабете развивается у женщин, которые болеют сахарным диабетом.
Как правило, на первой стадии развития ангиопатии ног выраженных изменений и признаков заболевания не наблюдается. Наличие определенных изменений можно определить только в процессе исследования с помощью методов тахоосциллографии, капилляроскопии, реографии.
На второй стадии развития болезни сосудов ног, которую называют функциональной, у человека уже периодически проявляются болевые ощущения в дистальных отделах. Изначально боль может беспокоить только при длительной ходьбе. Позже боль начинает периодически проявляться также в состоянии покоя, при этом время от времени у больного возникают парестезии, ощущение жжения либо зябкости. Ночью могут беспокоить судороги ног.
В процессе осмотра пациента на этой стадии специалист отмечает, что у него имеет место побледнение и похолодание стоп. При пальпации ощущается ослабленная пульсация на тыльной и задней большеберцовой артерии.
Если заболевание прогрессирует, то постепенно оно переходит в третью, органическую стадию. В это время у человека уже проявляется синдром перемежающейся хромоты, который активно прогрессирует. Спустя некоторое время боль переходит в постоянную и не ослабевает ни днем, ни ночью. Однако в случае, если у больного доминируют явления диабетической микроангиопатии, то боль может быть не настолько выраженной. Поэтому проявление тяжелых трофических изменений может показаться человеку резким и внезапным.
Кожа на ногах также изменяет свою структуру: она становится более тонкой и сухой, очень легко травмируется. Изначально бледная кожа постепенно приобретает багрово-цианотичный оттенок. Отмечается ослабление пульсации подколенной артерии, а также артерий тыла стопы. Если она прослушивается, то очень слабо. Иногда на большом пальце стопы либо на других пальцах, а также на подошве появляются пузыри, наполненные серозно-геморрагической жидкостью. Позже у больного появляются трофические язвы, которые не заживают продолжительное время.
В то же время поражение подвздошных и бедренных артерий проявляется в более редких случаях. Такая патология является свидетельством того, что у больного развилась крайне тяжелая форма облитерирующего атеросклероза.
Диабетическое повреждение сосудов у разных людей может протекать совершенно по-разному. В некоторых случаях процесс развивается постепенно, на протяжении многих лет, иногда десятилетий. Но иногда у больных сахарным диабетом течение диабетических макро- и микроангиопатии прогрессирует крайне быстро, и гангрена может развиться в таком случае практически молниеносно. Особенности процесса напрямую зависят от того, какой характер течения сахарного диабета наблюдается у больного.
Диагностика болезни сосудов при сахарном диабете
В процессе установления диагноза специалист, прежде всего, проводит опрос больного, чтобы узнать о его жалобах, истории и особенностях развития сахарного диабета, симптомах недуга. Врачу очень важно определить, имеют ли место у пациента периодические скачки артериального давления, курит ли больной. После этого проводится тщательный осмотр, в процессе которого врач определяет локализацию беспокоящих больного симптомов, выясняет, насколько часто они доставляют беспокойство.
Чтобы подтвердить сахарный диабет, в процессе диагностики в обязательном порядке следует определить количество сахара в крови, используя для этого определенную схему, о которой расскажет врач-эндокринолог. Также в процессе лабораторного исследования крови определяется уровень холестерина и других липидов. Если врач подозревает, что у пациента нарушена работа почек, ему проводят также анализ мочи для определения наличия в ней белка.
Чтобы определить состояние сосудов нижних конечностей и их функции, применяются комплексные исследования, в которые входят несколько тестов, предполагающих физическую нагрузку, а также дуплексное УЗИ сосудов. Чтоб оценить работу сердца, больному проводится электрокардиограмма, а также стресс-тест, предполагающий проведение ЭКГ в процессе возрастающей нагрузки. УЗИ-исследование позволяет оценить кровотоки состояние сосудов.
Для выявления повреждения сосудов сетчатки (ретинопатии) специальные исследования — офтальмоскопию или флюоресцентную ангиограмму – должен проводить только специалист-офтальмолог.
Лечение диабетического повреждения сосудов
Лечение заболеваний сосудов при диабете предполагает обеспечение контроля над уровнем артериального давления, а также постоянную поддержку нормального уровня сахара в крови. Для этого крайне важно соблюдать диету, рекомендованную лечащим врачом, а также постоянно принимать правильно подобранные медикаментозные препараты.
Регулярный прием препаратов, которые снижают уровень глюкозы, или инсулина обязателен для диабетиков. Для снижения артериального давления при диабете применяются бетаадреноблокаторы, ингибиторы ангиотензинпревращающего фермента, блокаторы кальциевых каналов, а также препараты-диуретики. Снизить содержание холестерина в крови возможно с помощью статинов.
Если у больного существует риск образования тромбов, то ему могут назначаться лекарственные средства, которые, уменьшают уровень взаимодействия тромбоцитов. Это может быть Аспирин, Плавикс.
Если на коже ног образовались язвы, то их следует обработать хирургически. Для предотвращения появления новых язв и распространения инфекции больному назначается прием антибиотиков. Отсутствия адекватного лечения в итоге может привести к дальнейшему инфицированию, гангрене и ампутации. Для предупреждения ампутации проводится ангиопластика, стентирование, шунтирование. Метод лечения индивидуально назначает сосудистый хирург.
При ретинопатии иногда проводится специальная операция с использованием лазера. С его помощью проводят иссечение патологических сосудов, которые провоцируют нарушения зрения у больных сахарным диабетом.

Ангиопатия нижних конечностей развивается при сахарном диабете, поражает кровеносные сосуды и ухудшает обмен веществ организма с нижними конечностями.
Развитую патологию невозможно полностью вылечить - можно облегчить симптомы и избежать отягощающих последствий: гангрены, некроза. Скорость оказания помощи влияет на итоговый результат: чем раньше пациент обнаружит и сообщит о проблеме, тем большую часть конечностей удастся сохранить.
Нарушение кровоснабжения нижних конечностей у диабетика - повод обратиться к нескольким специалистам:
- Эндокринологу;
- Неврологу;
- Хирургу;
- Кардиологу.
Комплексное лечение - залог сохранения здоровья.
Классификация диабетической ангиопатии
Диабетическая ангиопатия выражается двумя способами - микро и макро. В первом случае пораженными оказываются капилляры, во втором - более крупные кровеносные сосуды - вены и артерии.
Микроангиопатия ведет к нарушению питания тканей, мешает выводу вредных веществ из конечностей. Сужение тканей приводит к гипоксии.
Макроангиопатия грозит проблемами с сердцем. Данная патология развивает ишемическую болезнь различных форм, грозит инфарктом миокарда с последующими осложнениями.

Причины возникновения
Развитие патологии зависит от диабетических факторов - высокого уровня и неожиданных скачков сахара в плазме.
При диабете I типа шанс появления патологии ниже, поскольку пациент способен вручную контролировать уровень глюкозы посредством инсулина.
Диабетики второго типа находятся в группе риска - наличие продуктов распада инсулина в организме приводит к неизбежным скачкам уровня глюкозы.
Среди прочих факторов, вызывающих возникновение ангиопатии сосудов нижних конечностей, следует выделить:
- Нечувствительность структур организма к инсулину;
- Дислипидемию - нарушение обмена жиров и белковых комплексов;
- Излишний вес, малоподвижный образ жизни. В большей степени влияет висцеральное ожирение – накопление жира в области органов ЖКТ - живота;
- Артериальная гипертензия, повышенная свертываемость кровяных телец;
- Курение и вред, приносимый особенностями места жительства или работы пациента;
- Наследственность, а также возраст. В группе риска находятся диабетики старше 50 лет.
Механизм развития и симптомы

Избыток глюкозы в организме диабетика может переместиться в сосуды, начав процесс разрушения.
Ткани расщепляют глюкозу на меньшие вещества, которым свойственно притягивание жидкостей. В результате разбухшие сосуды вызывают отечность.
Нарушенная работа кровеносных сосудов нижних конечностей вызывает выброс свертывающих веществ, из-за чего образуются микроскопические тромбы.
Сумма факторов провоцирует кислородное голодание и работу фибробластов - веществ, создающих соединительную ткань, склеивающую капилляры. В артериях может начаться процесс создания атеросклеротических бляшек, уменьшающих кровоток.
Возникновение ангиопатии, вызванное поражением питающих тканей, возможно при одновременном проявлении двух процессов: голодания нервов при диабете и гипертензии. Недоступность кислорода приводит к гибели нервов, влияющих на ткани конечностей. На начальном этапе изменения в организме незначительны, но могут быть обнаружены.
Среди рано проявляющихся симптомов диабетической ангиопатии нижних конечностей:
- Периодическое необусловленное онемение и/или уменьшение температуры стопы;
- Уменьшенная чувствительность;
- Боль и/или судорога мышц;
- Скованность мышц в первые часы после пробуждения;
- Отечность различных тканей, сухость кожного покрова;
- Облысение ног;
- Шелушение, жжение кожи стопы;
- Деформация ногтей пальцев ног.

Дальнейшее развитие болезни приводит к хромоте, изменению поверхности кожи, появлению язв. В более тяжелых случаях происходит деформация тканей с образованием диабетической стопы - патологии, при которой нарушается костное строение ноги, образуются глубокие гнойные язвы.
Появление симптомов диабетической ангиопатии подразумевает посещение врача для консультации и назначения лечения. Скорейшее обращение ведет к сохранению нижних конечностей.

Комплексное обследование на наличие ангиопатии включает оценку кожного покрова стоп, ногтей, проверку наличия пульса в сосудах, замер давления артерий ног и сравнение показаний.
Специалист также проверит чувствительность ног к различным эффектам.
Назначенные анализы помогут выявить отклонения в химическом плане.
Среди методик исследования применяют:
- Ангиографию - рентген сосудов с введением контраста;
- Допплеровское цветное УЗИ;
- Компьютерную капилляроскопию ног;
- Спиральную КТ;
- МРТ.
Комплексное обследование ангиопатии нижних конечностей проводится при осмотре различными специалистами:
- Эндокринологом;
- Неврологом;
- Хирургом;
- Кардиологом;
- Окулистом.
Методы лечения
Основа терапии при ангиопатии - приведение обмена углеводов в организме к нормальному. Терапия подразумевает придерживание диеты, употребление медикаментов, снижающих уровень сахара.

Состоит в использовании медицинских препаратов, способствующих улучшению кровотока, нормализации состава крови.
Используемые препараты заключены в группах:
- Статинов, снижающих холестерин;
- Антиоксидантов, расширяющих сосуды;
- Лекарств, уменьшающих свертываемость крови; борющихся с гипертонией; провоцирующих восстановление тканей;
- Также применяют ангиопротекторы, метаболики, биогенные, вазоактивные и мочегонные вещества;
В дополнение при различных ситуациях могут использоваться нейротропные вещества и витамины.
Операции используются для восстановления начального состояния сосудов или удаления мертвых тканей.
Для лечения применяется три типа операций, восстанавливающих кровоток:
- Малоинвазивный метод помогает прочистить сосуды;
- Эндоваскулярный служит той же цели, но проводится сегментировано;
- Шунтирование применяется в более тяжелых ситуациях для проведения кровотока мимо закупоренных сосудов.
Существует несколько прочих вмешательств, используемых при ангиопатии нижних конечностей. Поясничная симпатэктомия – служит восстановлению кровотока. В тяжелых клинических ситуациях хирург вынужден провести ампутацию омертвевших тканей или полностью удалить конечность при гангрене.
Воздействие, оказываемое процессом, считается вспомогательным и применяется не часто. При ангиопатии нижних конечностей врач может порекомендовать следующие процедуры:
- Магнитная терапия;
- Лечение грязевыми ваннами;
- Массаж.
Лекарственные препараты при ангиопатии используют для принятия внутрь или растирания. Лечение травами, наравне с физиотерапией, служит дополнением медикаментам.
Определенные травы помогают выработке инсулина и улучшению обмена веществ:

Диабетическая ангиопатия нижних конечностей по своей природе является осложнением заболевания, но может вызвать более острые симптомы, среди которых гангрена, некроз тканей, сепсис.
Профилактика
Профилактические меры могут спасти жизнь, восстановить кровоснабжение в не запущенных случаях. Лечение тяжелых случаев диабетической ангиопатии не всегда эффективно, а профилактика может способствовать избежанию осложнений.
Рекомендуется:
- Постоянно контролировать уровень сахара;
- Сбросить лишний или набрать недостающий вес;
- Заниматься физическими упражнениями;
- Следить за гигиеной нижних конечностей;
- Проводить лечебный педикюр, носить специальную обувь;
- Отказаться от вредных привычек.
Полезное видео
Посмотрите полезное видео о том, как можно уберечь свои ноги от ангиопатии сосудов нижних конечностей и других тяжелых осложнений:
Диабетическая ангиопатия стопы - опасная патология, классифицируемая по международной классификации болезней (код по МКБ 10) как E10-E14 с общим окончанием .5, как сахарный диабет с нарушением периферического кровообращения.
Возникает только у диабетиков, но грозит серьезными осложнениями течения болезни. Своевременно обнаруженная, может быть остановлена и частично развернута. Незамеченная, приводит к запущенному состоянию.
Негативное воздействие диабета на человеческий организм в большей мере связан с накоплением сахара в крови и тканях.
В первую очередь влиянию подвергаются нервные ткани и сосудистая система.
Осложнения, связанные с сосудами, например, ангиопатия диабетическая – это диагноз почти каждого диабетика со стажем болезни не меньше 10 лет.
Что такое ангиопатия
В большинстве случаев патологии связанные с мелкими сосудами приводят к развитию ангиопатии при сахарном диабете. 
Ангиопатия нижних конечностей диагностируется чаще всего при сахарном диабете не зависимо от типа заболевания. Подобное осложнение устраняется через оперирование или консервативное лечение.
Диабетическая ангиопатия — это заболевание, которое поражает сосудистую систему и артерии. В большинстве случаев страдают нижние конечности диабетиков. При этом такое заболевание может поражать сосуды других органов и частей тела, что не относится к характерным признакам сладкого заболевания. Диабетическая ангиопатия в медицинской практике делится на 2 вида:
- макроангиопатия–диабетическая патология артериальных и венозных сосудов. Характерно для болеющих более 10 лет,
- микроангиопатия — капиллярное нарушение.
Также существует классификация, в зависимости от вида пораженных сосудов:
- диабетическая ангиопатия сетчатки – ретинопатия,
- разрушения сосудистых тканей почек – нефропатия,
- поражение сердечных сосудов и артерий,
- ангиопатия ног,
- поражение сосудов головного мозга — энцефалопатия.
При ангиопатии диабетические нарушения могут обостряться. Ухудшается общее состояние, заметно сокращается качество и продолжительность жизни болеющих. Для тяжелой стадии характерно отмирание внутренних органов, слепота, возможно, понадобится ампутация конечностей.
Остановить развитие недуга в силах только сами пациенты, соблюдая все рекомендации, следя за показателями сахара и сидя на специальных диетах.
Необходимо понимание серьезности заболевания и последствий игнорирования предписаний врачей.
Причины появления
Основой развития патологии считается постоянное превышение нормального уровня глюкозы. Как следствие накопленный сахар впитывается в стенки сосудов. Продукты обмена сахара и вода, накапливаясь в эндотелии, вызывают отеки, снижают защитные слои сосудов. Все это способствует образованию тромбов и закупориванию сосудов.
Можно выделить несколько причин, вызывающих развитие осложнений:
- постоянная гипергликемия,
- превышение показателей инсулина в организме,
- инсулинорезистентность,
- нарушение функционирования почек — нефропатия.
Результатами развития ангиопатии считаются:
- образование аневризма — критическое сосудистое расширение, которое нарушает нормальный кровоток, все это способно вызывать разрывы тканей сосудов,
- разрыв мелких сосудов, приводящий к кровоизлияниям,
- увеличение показаний артериального давления, как последствие сосудистых спазмов,
- появление тромбов в сосудах,
- атеросклероз,
- замедление кровотока.
Симптоматика
Симптомы заболевания зависят от вида осложнений.
Ангиоретинопатия — диабетическая патология сетчатки глаза. На первых этапах поражение остается не замеченным, поскольку болезнь проходит практически без симптомов и болевых ощущений.
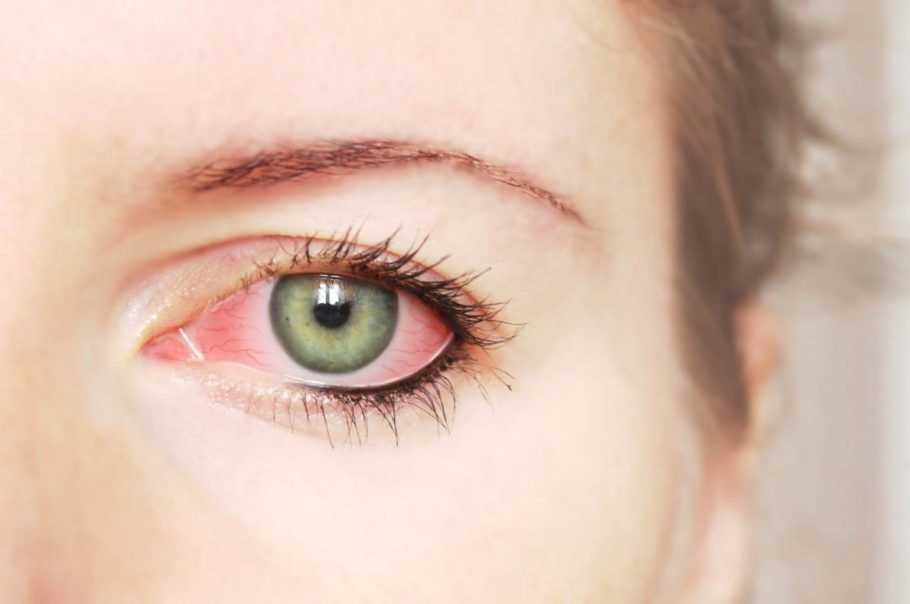
Для поздней стадии ретинопатии характерно:
- резкое падение остроты зрения,
- все чаще появляются темные пятна перед глазами,
- в глазах возникают искры,
- на глазах появляется мутная пленка.
Заболевание может проявляться отеками сетчатки, результатом которого является пелена на глазах. В итоге без дальнейшего лечения пациент теряет зрение и остается слепым безвозвратно.
Нефропатия или патология сосудистых тканей почек, одно из осложнений ангиопатии при сахарном диабете. Итог заболевания — почечная недостаточность. Достаточно длительный период нарушения может не давать о себе знать.
Проявляющиеся симптомы похожи на обострение сахарного диабета. К симптомам нефропатии относят: жажду, высыхание оболочек во рту, зуд кожных покровов, учащенное мочеиспускание.Все эти проявления связаны с увеличением нормы сахара в организме.
Когда этот показатель превышает 10 ммоль/л, сахар без проблем попадает в почки, выходит через мочевой пузырь, забирая влагу кожных покровов, тем же провоцируя зуд и жажду.
Прогрессируя, осложнение может вызывать дополнительные симптомы:
- Отечность. В первую очередь отеки появляются вокруг глаз. Далее местом локализации помимо лица может быть брюшная область, перикард. Места отеков бледного цвета, теплые, имеют одинаковые формы. В большей части появляется утром.
- Скачек вверх артериального давления.
- Признаки, напоминающие отравление — тошнота, общая слабость организма, постоянное желание спать. Проявляются на поздних этапах заболевания. Чаще всего возникают, когда в организме накопилось избыточное количество продуктов обмена глюкозы, которые должны выводиться через почки.
Сахарный диабет влияет на состояние мелких капилляров и коронарных артерий сердца.
В обоих случаях заболевание проявляется как стенокардия, следующими симптомами:
- Болевой синдром – четко ощущается стенокардическая боль, к появлению которой привели разрушения сосудов сердца. Боль ощущается в грудине, редко, но может ощущаться в части эпигастрия. Болевые проявления носят сжимающий характер, иногда появляется давящее ощущение. Возможна отдача болезненности в левую часть тела (руку, лопатку, плечо или челюсть). Болевые приступы исчезают в течение 15 мин.
- Сбои сердечного ритма – характерны для поражения капилляров и мышечных тканей сердца. Истончение миокарда могут возникать различные нарушения ритма (брадикардия, тахикардия, аритмия или экстрасистолия).
- Первые этапы сердечной недостаточности – возникает одышка, кашель, уменьшается ударный сердечный обьем.
Ангиопатия ног при диабете вызвана не только изменениями, связанными со спецификой протекания болезни, но и развитием атеросклеротических процессов в конечностях.
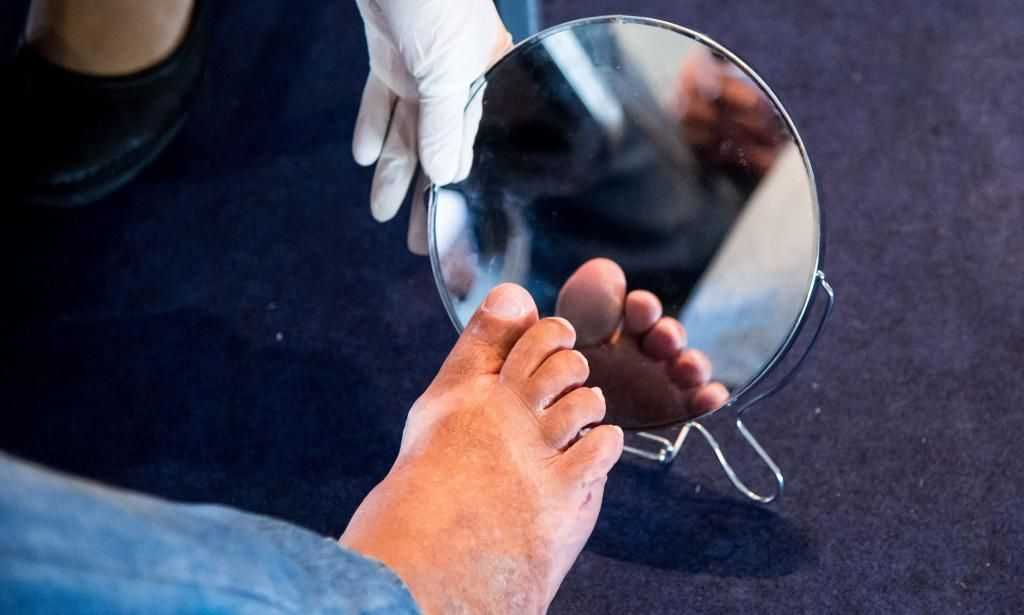
Симптомами данного вида заболевания считаются:
- Онемение ног, холод, мурашки – могут появляться в абсолютно разных частях ног.
- Хромота, боли, судороги – характерно при недостатке кислорода.
- Истончение кожи на ногах. Кожные покровы бледнеют, могут приобретать синеватый оттенок, постоянно холодные, ногти видоизменяются, замедляют рост, ломаются.
- Не заживающие язвенные раны – характерно для последней стадии сладкой болезни. Как правило, возникают в результате травмирования.
Осложнение связано с расстройством памяти, проблемами с сознательными действиями. Проявляется сильными головными болями и общей слабостью организма. Все это – результат нарушения микроциркуляции тканей головного мозга.
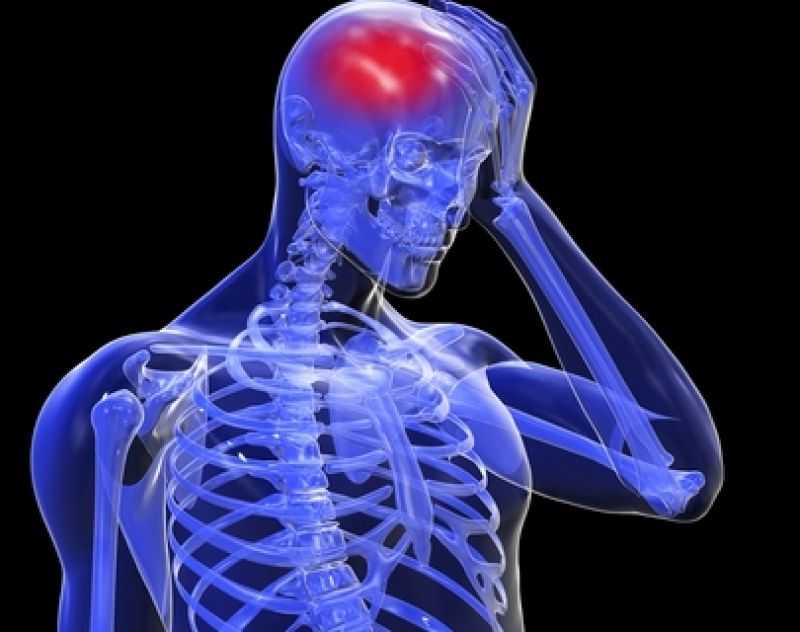
Симптомы заболевания проявляются длительно. Начинается все с обычной слабости организма, больной ощущает повышенную утомляемость. Ощущается постоянная головная боль, которая не утоляется обезболивающими препаратами. Далее следует нарушение нормального сна. Появляются проблемы с памятью и внимательностью.
Могут дополнительно проявляться проблемы с координацией движений, шаткость при ходьбе, зрачки имеют разный диаметр, возникают патологии рефлексов.
Органы-мишени
Сказать точно, когда начнет проявляться заболевание невозможно. Самой распространенной патологией считается ангиопатия нижних конечностей, ведь диабет оказывает на них большое давление. Хотя не исключается риск развития сосудистых, капиллярных и артериальных нарушений других областей человеческого тела.
Врачи выделяют несколько органов, которые больше остальных подвержены воздействию ангиопатии:
- ткани головного мозга,
- сердечная система,
- глазные яблоки,
- почки,
- ткани легких.
Именно об этих органах больной сахарным диабетом должен заботиться больше всего.
Диагностика
Чем раньше удается диагностировать заболевание, тем больше вероятность предотвратить страшные последствия.
Уже на 3 стадии развития ангиопатии процесс необратим.
Любой вид осложнения вызывает изменение количества белков и жиров в организме. Нарушения в сосудах только усложняют процессы обмена, что хорошо видно при определении липидного статуса.
Диагностировать ангиопатию можно с помощью таких исследований:
- общий анализ крови, мочи, урография,
- биохимическое исследование показателей глюкозы, холестерина и прочих липидов,
- УЗИ сосудистой системы ног,
- ангиография артерий,
- УЗИ глазных яблок,
- офтальмоскопическое исследование,
- электрокардиограмма,
- УЗИ сердечной мышцы,
- коронаграфия сосудистых тканей сердца,
- магнитно-резонансная томография головного мозга.
Направление на сдачу анализов выпишет лечащий врач.
Лечение
Лечение изначально начинают с нейтрализации причин, спровоцировавших патологию. В данном случае главный принцип – поддержание показателя сахара в норме. Далее следует восстановление нормальной циркуляции крови и повышение защитных функций капилляров.
Эффективнее всего показало себя комплексное лечение, состоящее из приема медикаментов с разной направленностью, обязательного соблюдения диеты и режима.
До начала приема медикаментов необходимо отказаться от всего, что оказывает отрицательное влияние на сосудистую систему.
При лечении патологии назначаются следующие группы препаратов:
- Для снижения глюкозы (Диабетон, Глюкофаж, Сиофор),
- Понижающие холестерин (Симвастатин, Аторвастатин, Ловастатин),
- Разжижающие кровь и предотвращающие тромбы (Аспирин, Тромбонет, Сулодексид),
- Для улучшения микроциркуляции капилляров (Тивортин, Рутин, Плестазол).
Дополнительно назначается витамин Е (никотиновая кислота). При сильных болевых проявлениях рекомендуются обезболивающие препараты – Кеторолак, Ибупрофен. При инфекционных заражениях действенны Ципринол, Цефтриаксон.
При диабетических осложнениях часто используют народные средства. Эффективны такие рецепты только на первых этапах развития.
- липовый чай,
- чай из черники,
- настой из фасолевых створок,
- настой корней пырея, используется для отпаривания ног.
Если лечение медикаментами не дает результатов, необходимо оперирование.
Существует несколько видов оперирования, такие как:
- удаление пораженных участков, закрывающих артериальные просветы – тромбэктомия,
- расширение суженых участков, используя пневматический баллон — эндоваскулярное оперирование,
- удаление нервных окончаний, приводящих к артериальным спазмам – симпатэктомия,
- открытие участков, в которых накапливается гнойные массы, параллельное удаление мертвых тканей (ампутации пальцев, конечностей) – санирующее оперирование.
При развитии ангиопатии больным необходимо следить за питанием, соблюдая строгую диету. Приемы пищи – дроблеными порциями до 5 раз в сутки. Нельзя допускать переедание и голодовку.

Предотвратить последствия заболеваний можно соблюдая правила:
- не употреблять жирную жареную и копченую пищу,
- есть много лука в вареном или печеном виде,
- есть много разрешенных овощей и фруктов в свежем виде,
- употребляемые блюда предпочтительнее готовить на пару, отваривать или запекать,
- изредка есть постное мясо,
- исключить употребление продуктов, содержащих много сахаров.
Соблюдение диеты позволит немного облегчить состояние больного.
Осложнения
Вовремя выявленное нарушение можно предотвратить.
При запущенных формах болезни, возможны такие последствия:
- развитие гангрен на ногах при недостаточном кровообращении. ампутация конечностей при обращении к специалисту. без медицинской помощи – летальный исход из-за отравления организма,
- инфаркт, инсульт – результат патологии коронарных сосудов,
- потеря зрения,
- почечная недостаточность.
Профилактика и рекомендации
Предотвратить развитие необратимых процессов можно следующим образом:
- безоговорочно и постоянно контролировать показатель глюкозы в крови,
- соблюдать диету, бороться с лишним весом (если он есть), проводить активно время,
- поддержание сахара в пределах нормы, прием назначенных медикаментов,
- несколько раз в год прохождение медосмотра,
- физкультура на свежем воздухе несколько раз в неделю,
- отказ от вредных привычек.
Чем больше внимания уделяется профилактике заболеваний, тем ниже вероятность развития осложнений. В любом случае основной упор необходимо делать на лечение сахарного диабета, не допуская ухудшений здоровья.
Читайте также:


