Сколько длится операция по пластике связок коленного сустава

Повреждения связок коленного сустава часто называют спортивной травмой. Это вполне объяснимо, поскольку прочные эластичные ткани, образующие связочный аппарат, обеспечивающий суставную функциональность, повреждаются только при чрезмерных нагрузках или при контактных жестких воздействиях (удары, падения). Опытный травматолог может с большой достоверностью определить характер травмы у прыгуна, горнолыжника, теннисиста, спринтера, баскетболиста, гимнаста, исходя из накопленного опыта и знания специфики спортивных нагрузок.
Причины разрыва связок
При нетипичных нагрузках может произойти частичная травма (надрыв связок) или полное нарушение целостности суставно-связочного комплекса (разрыв связок). Находясь под впечатлением от успехов спортсменов, развивающих огромную скорость на горнолыжных спусках, ставящих рекорды по прыжкам в высоту и длину, мы даже представить себе не можем, какие перегрузки выдерживает опорно-двигательная система, насколько синхронно и четко работают мышцы, сухожилия, связки.

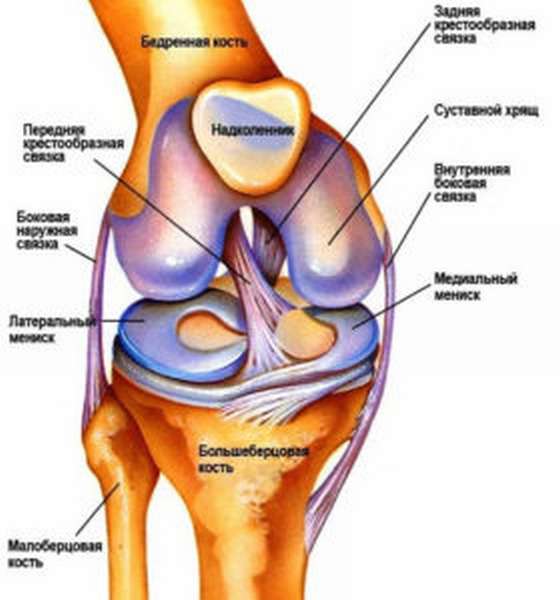
Только в одном коленном суставе, чтобы обеспечить сгибание-разгибание, подвижность, повороты и фиксацию в одном положении и принимает участие четыре группы связок:
- Передние крестообразные;
- Внутренние боковые;
- Задние крестообразные;
- Медиальные коллатеральные.
Каждая из связок уязвима к определенным видам внешних воздействий, после чего требуется консервативное или хирургическое лечение. Согласно статистическим данным официальной медицины, наиболее распространенной является операция на передней крестообразной связке, которая подвергается серьезному травматическому воздействию. Надрывы и разрывы передней связки случаются в 20 раз чаще, чем травмы заднего связочного комплекса, причем женщины получают повреждения, в среднем, в 6 раз чаще, чем мужчины.
Надрыв или полный разрыв передней крестообразной связки колена связан с несколькими видами нетипичного воздействия. Передняя связка удерживает голень от чрезмерного смещения вперед и назад, допуская определенное превышение физиологической нормы амплитуды движений за счет эластичности тканей ее образующих.

Причинами разрыва коленных связок передней группы являются:
- Резкое контактное воздействие (удар по голени или бедру);
- Субъективное воздействие (внезапное торможение, приземление после прыжка);
- Смещение голени в наружную сторону при повороте бедра во внутреннюю плоскость (травма баскетболиста при прыжках с разворотом);
- Смещение голени во внутреннюю сторону при повороте бедра наружу;
- Фантом стопа, или травма горнолыжника (разрыв связки при вращении голени и положении сустава под прямым углом).
Разрыв ПКС лыжников и слаломистов связан и со спецификой спортивный экипировки. Во время падения назад верхний край ботинка передает усилие в область верхней части голени большеберцовой кости. Этот вид нагрузки, при котором бедренная кость смещается назад, а голень удерживается краем ботинка, вызывает разрыв передней крестообразной связки.
Разрыв задней крестообразной связки коленного сустава случается значительно реже. В основном, к повреждению этого отдела суставного аппарата приводит прямое механическое воздействие, что случается при автомобильных авариях, нанесении прямых ударов под колено (хоккейная травма), падения с горы, поднятия большого веса (травма тяжелоатлета).
При этой травме возникает сильнейший болевой синдром, который пациенты часто сравнивают с действием электрического тока. Колено быстро опухает, кожа в области травмы краснеет. Движение вперед, сгибание или разгибание колена становится невозможным. Иногда отечность распространяется далеко за пределы сустава, опускаясь к голени и лодыжке.

Разрыв крестообразной связки колена нередко бывает комбинированным, когда повреждается мениск, сосудистый комплекс, мягкие ткани. Если характер повреждения связок опытный травматолог быстро определит по выраженной симптоматике и обстоятельствам получения травмы, то присоединенные патологические процессы определяются с помощью рентгенограммы, артроскопии, КТ и МРТ. Тяжелым случаем в медицинской практике считается множественная травма, когда происходит перелом колена, растяжение сухожилий и разрывы связок в нескольких местах.
Срочная операция на связках коленного сустава
В хирургической практике существует несколько методик и философских подходов к проведению операции на коленных связках. Специалист выбирает технику, исходя из характера повреждения, возраста, состояния пациента, клинических показаний.

Срочная операция по восстановлению связок проводится в течение 2-5 дней после получения травмы. Пациента доставляют в больницу с жалобами на сильную боль в области колена, потерю двигательной функции.
Первая помощь осуществляется по стандартной схеме — удаление крови из суставной полости, фиксация конечности с помощью компрессионной повязки. После оперативной диагностики хирург назначает операцию по сшиванию разорванных связок (если в ходе обследования не был выявлен разрыв мениска, перелом колена и другие повреждения, требующие специальной подготовки к радикальной хирургии).
Большую важность представляет оперативность оказания помощи, поскольку разорванные связки быстро укорачиваются, теряют эластичность, а их концы рассасываются. Если операция не будет выполнена в ближайшие дни после травмы, в дальнейшем потребуется более серьезное вмешательство — пластика связок коленного сустава.
Операция назначается в том случае, если врач счел нецелесообразным проводить консервативное лечение. Современная диагностика дает возможность с высокой степенью достоверности оценить шансы на успешное лечение при использовании радикальных и консервативных методик.
Реконструкция связок коленного сустава
Реконструкция, или пластика коленного сустава, показана при старых травмах, когда прошло более двух месяцев с момента повреждения суставного аппарата. К этому времени связки укорачивается, частично атрофируются, полностью теряет способность к растягиванию.

Для замещения утраченного фрагмента используют синтетические материал или часть сухожилия. Искусственные заменители применяют при лечении людей преклонного возраста, а в отношении молодых пациентов осуществляется пластика с использованием трансплантата, взятого из сухожилия связки надколенника или сухожилия полусухожильной мышцы. Собственный биологический материал называют аутотрансплантатом, взятый у донора — аллотрансплантатом.
Стандартная схема проведения пластики связок
Для проведения операции на передней крестообразной связке используется передневнутренний доступ, для хирургии задней (связки) — задневнутренний. Если приходится восстанавливать несколько связок одновременно, практикуется передневнутренний доступ. Дополнительный разрез осуществляется в области коленного сустава, и в области извлечения ткани для трансплантата (по внешней поверхности бедра).
Больной лежит на спине (анестезия эпидуральная или общий наркоз). На поверхностях голени и бедра просверливаются отверстия для проведения трансплантата. Из волокнистой бедренной ткани (фасции) вырезают полосу шириной 3 см, длиной около 25 см. Ленту протягивают в созданные отверстия и перекрещивают над участком разрыва связки, после чего сшивают трансплантат и связку прочным биополимерным материалом (рассасывающие фиксаторы).
Раны послойно ушиваются, устанавливается дренаж. Конечный этап – иммобилизация конечности пластиковой шиной. Существуют и другие техники проведения пластики связок – выбор метода осуществляет хирург, исходя из характера и масштаба травмы.
Реконструкция с использованием связки надколенника является более сложной, но зато обеспечивает превосходный результат (по показателям стабильности и подвижности колена). Суть операции состоит в следующем: хирург отсекает часть связки вместе с костными фрагментами, что необходимо для закрепления ткани трансплантата в кости сустава. Сращение связки с губчатой костью осуществляется в течение трех недель. Фиксация аутотрансплантата в костных каналах осуществляются с помощью титановых или биополимерных (рассасывающихся) винтов.
Артроскопия — малотравматичная операция, при которой хирург проводит манипуляции под контролем специального аппарата, не обнажая сустав. Хирургический доступ — 2 небольших прокола (не более 2 см), через один из которых вводится миниатюрная оптическая камера, через другой – инструменты. Оптика дает увеличение в 40-60 раз.

При сложных комбинированных операциях одновременно проводится частичная резекция мениска и восстановление крестообразной связки. Самый сложный момент — определение степени натяжения трансплантата, который, в комплекте со связкой должен обеспечить сгибание, разгибание, натяжение мышц сустава в пределах атомической нормы. Слабое натяжение приведет к разбалтыванию и нестабильности сустава, тугая фиксация влечет за собой ограничение подвижности колена.
Подготовка к операции
Период подготовки к операции —2 недели. В течение этого времени врачи составляют схему лечения, выбирают методику проведения хирургии с учетом возраста пациента и его образа жизни (большинство спортсменов планируют вернуться к прежним нагрузкам). Больному подробно рассказывают, как будет проходить операция, какие действия должны быть предприняты в первые и последующие дни пребывания в больнице, чтобы восстановление осуществлялось наиболее эффективно. Пациент сдает анализы, проходит диагностическое обследование у специалистов по направлению оперирующего врача.
Противопоказания к проведению операции на связках колена
Противопоказания те же, что и при всех иных видах хирургии:
![]()
Гнойные инфекции;- Простудные болезни;
- Заболевания органов кроветворения;
- Постинфарктное и постинсультное состояние;
- Злокачественная гипертония;
- Некоторые аутоиммунные заболевания.
Относительными противопоказанием является наличие дегенеративных изменений в суставной ткани, атрофия мышц и связок.
Осложнения после операции
После операции на ПКС и задней крестообразной связке осложнения проявляются редко. Оперативное лечение проводится по хорошо отработанной схеме, с применением высокотехнологичного оборудования и инструментов, что определяет внушительные показатели полной реабилитации пациентов, даже с осложненными травмами. Тем не менее, о возможных последствиях пациент должен знать. К побочным эффектам относятся следующие проявления:
- Болевой синдром в течение двух дней;
- Опухание колена;
- Лихорадка, температура (реакция на хирургическое вмешательство);
- Внутренние кровоизлияния;
- Разрыв трансплантата (очень редко);
- Инфекционное воспаление костяной ткани;
- Онемение конечности (частичная потеря чувствительности);
Для предотвращения развития сепсиса и образования тромбов после операции назначают антибиотики и антикоагулянты в профилактических дозах. При соблюдении рекомендаций врача, касающихся подготовки к операции и поведения после хирургии, риск осложнений сводится к минимуму.
Реабилитация
Программа реабилитации после операции на связках коленного сустава разрабатывается индивидуально для каждого пациента. Врачи расписывают занятия и процедуры по часам, требуя точного выполнения всех пунктов. В первые дни показан покой и холод на прооперированную область. На третий день назначают упражнения на сгибание-разгибание сустава с помощью эластичной ленты. На 4 день ногу сгибают в колене под прямым углом.

Для восстановления силы четырехглавой мышцы применяют электростимуляцию и специальные тренажеры. Ходьба разрешается на четвертый день с костылями, и только в ортезе. Каждую неделю нагрузка увеличивается на 25%.
Вторая фаза реабилитации начинается со второй недели после операции. Пациенту разрешают тренировать сустав, выполняя приседания и отведение ноги в сторону в выпрямленном и согнутом положении. При усилении отечности и боли в области колена, нагрузки вновь уменьшают.
Основные упражнения проводятся на сгибание-разгибание колена. В третьем и четвертой фазе восстановления осуществляется тренировка на укрепление всех мышц конечности, восстановление симметричной нагрузки (правая-левая нога). Через 4 недели разрешается ходить без ортеза и костылей, если восстановлена функциональность четырехглавой мышцы.
К лечебным процедурам относится массаж, физиотерапия, солевые ванны, прием витаминных комплексов. Массаж проводится по ходу движения лимфы (снизу-вверх) от стопы, и до колена. Травмированная область в первые недели после операции не массируется.
Врачи предупреждают о недопустимости превышения нагрузок во время прохождения пооперационной реабилитации. Во-первых, это может привести к разрыву ткани трансплантата, во-вторых, нарушить баланс связочного аппарата. Потребуется повторная операция, которая не всегда бывает успешной.
Длительный период сохранения боли после операции является признаком ущемления нервных окончаний, тугое разгибание колена – свидетельствует о чрезмерном натяжении трансплантата. Необходимо известить хирурга о неприятных ощущениях и дискомфорте, чтобы были предприняты соответствующие меры по их устранению.
Недопустимо увеличивать угол сгибания, если это не предусмотрено программой реабилитации. Восстановление после травмы проходит у всех по-разному (это касается и личных ощущений и длительности времени реабилитации). Срок восстановления никак не влияет на конечный результат, а лишь свидетельствует о разных возможностях организма.
Стоимость операции
Срочная операция выполняется бесплатно (если пациент поступил на скорой помощи после травмы). Задачей хирурга является проведение экстренной диагностики, удаление крови из суставной полости, сшивание связок, либо фиксация конечности (гипс, пластик). Срочная помощь направлена на устранение факторов, угрожающих жизни и здоровью человека. В стальных случаях операция платная.
Плановая операция по реконструкции связок стоит от 39 тысяч рублей. Цена зависит от выбранной хирургической техники, масштаба травмы, статуса клиники, условиям пребывания (комфортности). Реабилитация оплачивается отдельно. Судя по отзывам пациентов, большинство из которых являются спортсменами, операция на связках колена позволяет полностью восстановить функциональность сустава, вести активный образ жизни, и даже заниматься спортом на профессиональном уровне.
Видео: операция при повреждении передней крестообразной связки коленного сустава
Колено является одним из главных рычагов в человеческом теле. Вместе с тем именно колено считается наиболее часто травмируемой зоной. Зачастую имеют место различные проблемы с коленным суставом.
Важнейший стабилизатор сустава колена – это передняя крестообразная связка (существует также антагонистичная ей задняя). Для простоты связку часто называют по первым буквам – ПКС. Она занимает центральное положение в колене и призвана исключить смещение голени вперед по отношению к бедренной кости. Благодаря ПКС коленный сустав остается в анатомически нормальном положении как в покое, так и во время движения.
Разрыв ПКС возникает из-за резкого скручивания нижней конечности непосредственно в коленном суставе либо из-за удара. Такое происходит обычно при занятиях спортом, особенно лыжным. Вместе с передней крестообразной связкой могут повреждаться также другие компоненты сустава, мышцы, нервные каналы. Передняя крестообразная связка повреждается чаще других, причем женщины страдают от такой травмы больше, нежели мужской пол.
Для устранения последствий травмы в современной медицине используется пластика области передней крестообразной связки коленного сустава. Это хирургическая операция специфической направленности. Проводить ее можно после предварительной подготовки.
Если происходит разрыв связок коленного сустава, рекомендуется сначала принять меры по обезболиванию, иммобилизации, а затем незамедлительно доставить пострадавшего к врачу (лучше, чтобы это был хирург или врач-травматолог). До того, как приступить к оперативным мерам, медик с большой долей вероятности опробует консервативные методики (обездвиживание, ЛФК, удаление скопившейся в суставе крови). Отсутствие прогресса от них выступает показанием для операции.
Также прямое показание для хирургического вмешательства – тяжелая степень повреждения. Тогда проводится срочная операция (не позднее пятого дня после получения травмы) по сшиванию связок.
Подготовка к операции
Если по решению врача проводится пластика разорванной связки, то поврежденные связки не сшиваются, а реконструируются с помощью дополнительных связок, сухожильной ткани либо синтетических волокон. Конкретная методика, по которой пройдет операция при разрыве крестообразных связок коленного сустава, выбирается с учетом клинической картины, возраста, пола, состояния здоровья пациента.
Любая операция на колене, когда затрагиваются связки, должна проходить быстро. С каждым часом ткани становятся все менее податливыми, связки постепенно укорачиваются, твердеют. Вместе с тем современные радикальные методы пластики позволяют успешно работать даже с застарелыми травмами (3-5 недель с момента повреждения).
Длительность подготовительного дооперационного этапа составляет около двух недель. За это время хирург определяет методику, параметры, а также дату пластики. Пациента готовят психологически, объясняют, что его ждет, какое поведение предпочтительно. Также осуществляется лабораторная диагностика: рентгенография, заборы крови, томография, аллергические пробы.
Если эмоционально-психологическое напряжение пациента слишком велико, он проходит курс приема успокоительных лекарств. Часто требуется предварительный прием антибиотиков во избежание постоперационных осложнений инфекционной природы.
Дооперационный этап проходит в стационаре, поскольку он включает также анестезию.
Противопоказания к проведению пластики

Иногда врачи считают операции на связках внутри коленного сустава нецелесообразными. Такие выводы делаются в тех же случаях, когда противопоказано хирургическое вмешательство как таковое. Классический набор противопоказаний следующий:
- заболевание в острой форме,
- наличие активного воспалительного процесса,
- простуда, гнойная инфекция,
- диагностированные проблемы с кроветворением,
- болезни иммунитета, сахарный диабет,
- онкологические заболевания, злокачественные опухоли,
- недавно перенесенный инфаркт, инсульт или гипертонический криз,
- аутоиммунные проблемы,
- серьезные патологические процессы в суставных тканях, мышцах, связках,
- преклонный возраст пострадавшего.
Реконструкция связок
Пластика передней крестообразной связки с использованием аутотрансплантатов является самым распространенным вариантом. При такой операции предусмотрено отсечение разорванной связки вместе с костными отростками от большой берцовой кости, а также голени, к которым крепится пострадавшая ткань.
Затем в просверленные внутри этих костей каналы вводится трансплантат. Крепление происходит с помощью фиксаторов – винтов, скоб, зажимов. Они могут быть либо классическими металлическими, либо современными – из биоматериалов, рассасывающихся в теле.
Реконструкция передней крестообразной связки колена основывается на подходе, выбранном врачом.
Схема проведения операции
Работа хирургов с ПКС проводится почти всегда одинаково. Ниже представлена стандартная последовательность действий врачей.
- Удаление связки, а также установка трансплантата происходят через разрез в суставе. Он делается на передней части колена, затрагивает бедро и голень.
- Затем подготавливается сам трансплантат. Это может быть специально обработанная связка из других участков тела человека (например, надколенника) – аутотрансплантат, донорский материал аллотрансплантат либо полностью искусственный имплант. Трансплантат имеет длину около 25 см, ширину – примерно 3 см.
- Пластика крестообразной связки предполагает, что донорский материал закрепится в костях, а затем будет пришит к родной связке в месте разрыва. Сшивание осуществляют при помощи рассасывающихся бионитей.
- Следующий этап – установка дренажа, послойное зашивание разреза, обработка ран.
- Под конец нога фиксируется плотной шиной.
Операция на связку продолжается всегда достаточно долго. Однако еще больше времени необходимо для того, чтобы имплант окончательно прижился.
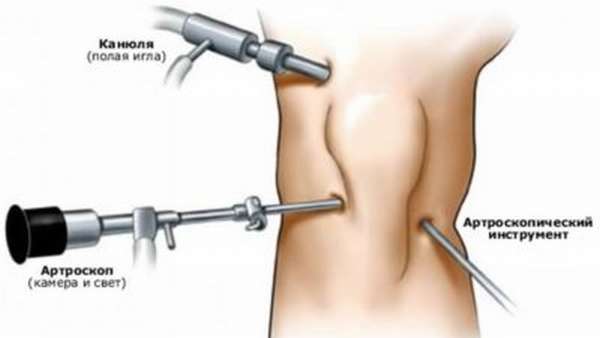
Артроскопическая пластика области передней крестообразной связки считается самым передовым методом. Одновременно данный подход является достаточно дорогостоящим.
Главный плюс использования артроскопа – низкая травматичность, сопрягающаяся с быстрыми темпами операции.
Суть процесса сводится к введению в сустав небольшой оптической видеокамеры (артроскопа), а также нескольких инструментов. При этом имеют место всего два небольших прокола на коже, коленный сустав не обнажается, разрез не нужен. В итоге на теле пострадавшего остаются раны не более 2 см. Хирург наблюдает за ходом операции на экране, куда изображение подает видеокамера.
Операция на связках коленного сустава с помощью артроскопа во многом зависит от качества оптики. Хорошие аппараты дают увеличение в 50-60 раз. Инструменты же позволяют как непосредственно проводить операцию, так и контролировать прогресс, оценивать степень натяжения установленного трансплантата. Последнее особенно важно, чтобы обеспечить человеку в дальнейшем полное разгибание в коленном суставе.
Осложнения после операции
Современная пластика ПКС в подавляющем большинстве случаев проходит успешно, особенно если использовался артроскоп. Однако полной гарантии исключения осложнений нет. Ниже приведены наиболее распространенные варианты осложнений, которые вызывает операция на передней крестообразной связке.
- ноющая либо приступообразная боль на протяжении нескольких дней,
- отек вокруг коленного сустава,
- формирование внутренних гематом,
- повышение температуры тела, озноб, лихорадка,
- инфекция или воспаление прооперированных тканей,
- утрата чувствительности коленного сустава либо всей ноги,
- крайне редкий вариант – повреждение либо полный разрыв вживленного трансплантата.
Проявление осложнений можно полностью нивелировать при реабилитации, а своевременное обнаружение сведет их к минимуму.
Послеоперационный период
Восстановление после операции крайне важно для возвращения полноценной двигательной активности коленного сустава. Реабилитационный период длится несколько месяцев.
- Сразу после операции по устранению разрыва передней крестообразной связки пациент получает лекарства: антибиотики, противовоспалительные, рассасывающие средства.
- К колену рекомендовано прикладывать холод. Сохраняется иммобилизация.
- Уже на третий день постепенно вводятся элементы лечебной физкультуры. Реабилитационные комплексы ЛФК начинаются с легких сгибательно-разгибательных движений при помощи ленты. Затем это делается без специальных приспособлений с постепенным увеличением амплитуды.
- Дополнительно применяется электростимуляция, тренажеры.
- С пятого дня практикуется ходьба: сначала на костылях, потом с тростью, а затем без опоры. Все это время нога остается в гипсе или ортезе.
- С 1-14 дня врачи разрешают приступать к приседаниям, а через месяц – к полноценным упражнениям на укрепление мышц всего тела. Ортез или гипс снимается.
- Внимание уделяется также массажу (начиная с третьей недели).
Комплексные реабилитационные мероприятия походят по строгому плану, составляемому врачом. Главный ориентир – постепенность.
Всем здравствуйте, хочу описать получение и устраниение своей травмы колена.
Место проведения операции : НМХЦ им. Пирогова.
Хирург: Баранов Кирилл Евгеньевич.
Лечащий врач: Постников Юрий Владимирович.
Анестезиолог: Мария Владимировна (фамилию, к сожалению, запамятовала).
0 день 13.08.2013 (госпитализация)
Приехала в НМХЦ им. Пирогова. Отправилась к терапевту, тот дал бумажку, что противопоказаний нет (поглядев на заранее собранную гору анализов по ранее выданному списку). Поселили в палату. Пришел лечащий врач, Постников Юрий Владимирович. Он же ассистировал на операции. Он рассказал мне про подробности операции (что будут брать материал из надколенника, сделают пятисантиметровый разрез и несколько проколов для введения камеры и рабочих инструментов), забрал снимки МРТ.
Потом пришла анестезиолог, поговорили о наркозе, что будет какая-то модная новая эпидуралка, со шведским лекарством. Такую сейчас колят роженицам. А еще вколят реланиум, чтобы не переживала.
Накормили ужином, после него есть уже ничего было нельзя. Воду нельзя пить после 11 вечера.
2 день 15.08.2013
С утра опять вкололи дико больной укол антибиотика. Принесли завтрак и пришел лечащий врач. Он снял мне катетер, сделал перевязку. Затем показал, какие упражнения нужно делать, чтобы разрабатывать ногу, делать это нужно через боль. В палате поделала эти упражнения: сидя на кровати, нужно сгибать и разгибать ногу, к концу недели нужно добиться при сгибании прямого угла. Еще потом лежа тянула на себя носки. И еще подкладывала валик под пятку из одеяла так, чтобы нога как бы провисала, и лежала так 10-15 минут, чтобы добиться полного разгибания ноги. Эти упражнения нужно делать минимум три раза в день, а лучше — больше.
Коленка болит, отекла.
Весь день как-то дремала, пытаясь найти удобное положение.
Вечером пришли и сделали опять тот аццкий укол антибиотика, но уже не так больно, видимо, у этой медсестры рука легкая. Температура 37,7, по ходу из-за воспалительных прлцессов в ноге.
Разрабатывала ногу, такая отекшая, что, когда трогаю, кажется — не моя. Болит. Вроде как надо от отека прикладывать лёд, но лёд не дают. На ночь вкололи больнючее обезболивающее. Попа болит уже от уколов. Состояние разбитое, температурю. Выпила четвертинку клоназепама, щас попробую забыться сном.
3 день 16.08.2013
Рано утром пришли сделали укол антибиотика.
В целом сегодня чувствую себя лучше, чем вчера. Может, потому, что нет температуры.
Делаю упражнения:
1. Подкладываю свернутое одеяло под пятку, ложусь и расслабляюсь. Коленка прогибается под собственным весом, так 15 минут. Больно, но терпимо. Буду делать так по 5 подходов день, чем больше, тем лучше.
2. Сгибание и разгибание в коленном суставе. Сажусь на кровать, сгибаю больную ногу насколько могу, так держу 30 секунд, потом разгибаю (здоровой ногой поддерживаю), еще 30 секунд. Итого 15 подходов. Так тоже буду делать минимум 5 раз в день. Все упражнения выполняю с таймером и секундомером.
Цель — к концу недели достичь полного разгибания ноги и сгибания как минимум до угла 90 градусов. Мне кажется, что, если стиснуть зубы, 90 градусов у меня скоро уже получится.
В целом по больнице: кормят по моим меркам достойно, я не люблю всякую химию и жирную фигню, а тут еда как в детском садике. На завтрак каша: рисовая, геркулесовая, пшенная, бутерброд с колбасой или сыром, на обед щи, борщ, суп, уха и какое-нибудь второе, типа макароны по-флотски или пюре с рыбкой. Каждый день дают какой-нибудь фрукт, или нектарин, или грушу, или банан. Из вкусняшек либо глазированный сырок или булочка веснушка, или печенки. Каждый день шиповник и кисель, иногда какао. В общем, я лично не голодаю, а с удовольствием вспоминаю детский сад:).
Совет — кто будет делать операцию здесь, возьмите с собой обязательно (. ): стакан, ложку и вилку, мыло, туалетную бумагу, полотенце! Остальное на усмотрение. Белье постельное их, а вот полотенце не дали, сохну сама по себе, жду, пока привезет муж.
С палатой мне повезло, поселили в одноместную, есть шкаф, холодильник, чайник, тумбочка, телек прям над кроватью, тока пульт не работает, вместо пульта — удачно справляется костыль:), туалет и раковина прям в палате, что очень круто! Распределение по палатам как правило такое: одноместные тем кто за бабло, двухместные — тем, кто по страховке, трехместные — тем, кто по квоте.
Ближе к вечеру температура опять 37,7. Ногу продолжаю периодически разрабатывать.
Пунктировали колено, откачали 1,5 больших шприца крови и жидкости, по ощущениям ноге стало как будто легче. Процедура не из приятных, но, на мой взгляд, укол антибиотиком в попу больнее. Врач сказал, на 3-4 день операции (то есть седня-завтра) — максимальные дни отека ноги, дальше должно пойти на спад. По его планам выписать могут в понедельник, то есть на 6 день после операции и, скорее всего, перед выпиской придется еще раз откачать жидкость.
Снова вечерний укол антибиотика. Какой же он кабздец больнючий, просто кошмар. Ребята, кстати, совет, кто будет оперироваться в Пироговке (не знаю, как в других больницах), возьмите с собой Линекс. Ибо тут кроме антибиотиков и обезболивающих ничего не дают, а все-таки антибиотики на кишечник плохо.
На ночь укололи обезболивающее, уточнила название — кеторолак. Читала, что некоторые отказываются на 3-4 день от обезболивающих. Я думаю зря, прочитала, что этот кеторолак кроме анельгетика еще и противовоспалительное, а это самое то.
Итого за сегодня сделала по 5 подходов двух упражнений, описанных выше, каждые по 15 минут. Результат налицо! Нога сгибается уже больше, чем на 90 градусов! Уже острый угол:). И, я бы сказала, уже не так больно растягивать связку, как в самом начале. Это очень и очень радует. Завтра буду пробовать поднимать прямую ногу вверх, лёжа на кровати.
P. S. Удалось помыться в раковине, естественно, запчастями. Если что, больную ногу мочить нельзя до того, как снимут швы.
4 день 17.08.2013
С утра пришла врач, померила температуру. Сказала, антибиотики больше не будут колоть. Итого их прокололи 3 дня по 2 раза в день.
Сделали перевязку. В колене снова скопилась жидкость, но пунктировать не стали, сказали, каждый день лазить в коленку тоже нехорошо. Да и по сравнению со вчера, наверное, не так много накопилось.
Весь день периодически разрабатывала ногу, прогресс не заставляет себя ждать. Так же начала прорабатывать четырехглавую мышцу (лежа поднимаю прямую ногу и держу 2 минуты по 5 подходов). Так несколько раз в день. Сгибание-разгибание тоже несколько по- другому стала делать: сидя на кровати, сгибаю, насколько могу, ногу и и прижимаю к себе, терплю минуту. Потом минуту держу прямую ногу на весу, даже несколько приподняв её, так тоже 15 мин.
По ходу, сегодня даже перестаралась, чувствую, как забилась икра в верхней части ноги под коленкой.
На ночь вкололи обезболивающее, не отказываюсь, — не потому что болит, а потому что оно еще и противовоспалительное.
Вот так выглядит нога сегодня:
5 день 18.08.2013
С утра, как всегда, померили темрературу, температуры нет.
Продолжаю разрабатывать ногу. Почему-то с самого с утра очень печально туго сгибается, как будто до этого не разрабатывала совсем:(. На внутренней стороне ноги (под коленом) проступили бордово-зелёные синяки.
Решила у правой ноги тоже четырехглавую мышцу закачивать, а то слева раскачаю, а справа будет некрасиво худая нога:D. Хочу сказать, что на здоровой ноге процесс идет ничуть не легче! Ну, это-то и понятно, в бедро-то ко мне никто не лазил.
Ближе к вечеру снова поднялась небольшая температура (37,3). Нога ноет, неприятное ощущение:(. Продолжу разрабатывать.
На ночь — доза кетанола.
Прогресс сгибания ноги на 2-5 день:
6 день 19.08.2013
Сегодня врач на перевязке сказал, что лишнюю жидкость можно не откачивать. Завтра выписывают. Итого в больнице ровно неделя.
Подытог, что взять с собой в Пироговку на операционные дни:
- полотенце,
- туалетную бумагу,
- мыло,
- стакан,
- ложку и вилку,
- гигиенические принадлежности,
- линекс,
- костыли,
- ортез.
Нога примерно в 6 утра постоянно будит неприятной болью. Врачи прописали нимесил — 10 дней после операции 2 раза в день. Дабы не закидываться колесом в 6 утра на голодный желудок, терплю. Сегодня обмотала коленку эластичным бинтом, кажись, помогает, можт, конечно, чисто психологически.
Ах, да, еще врачи прописали Hyryan Plus 3 укола внутрисуставно через 4 недели с момента операции. Пошукала в инете, стоимость одного укольчика около 4 тыс. руб. Нехило так. Надеюсь, оно того стоит. Это что-то типа сеновальной жидкости, которая смазывает суставы, как я поняла.
Отдельная благодарность:
Постникову Юрию Владимировичу, за внимательность и терпение к моей приставучести;
Баранову Кириллу Евгеньевичу за саму операцию и, так сказать, возможности в будущем полноценно вернуться к активному образу жизни;
Джоджуа Алхас Вальтеровичу — Человек С Большой Буквы! Добрый, отзывчивый, вселяющий надежду и с прекрасным чувством юмора!;
Анестезиологу Марии Владимировне — что все прошло очень гладко и спокойно, в полудреме и без отходняков и приступов страха;
Столярову Алексей Александровичу — что провел первичную консультацию и привел к Алхас Вальтеровичу.
Читайте также:



