Скелетная дисплазия нижних конечностей
II. Наследственные синдромы, сочетающиеся с задержкой роста.
Синдром Шершевского-Тернера
Моносомия по Х-хромосоме (45Х0), реже - делеция короткого плеча Х-хромосомы или его структурная аномалия. Аномалии Х-хромосомы приводят к нарушению эксперессии генов, контролирующих дифференцировку и функцию яичников. В результате развивается двусторонний гонадный дисгенез - формирование фиброзных тяжей на месте гонад.
Клиническая картина: основные клинические проявления - половой инфантилизм, первичная аменорея и задержка роста.
При рождении длина тела в среднем на 1 меньше популяционной, к 4-5 годам рост у большинства больных оказывается ниже нормы; в последующем отмечается дальнейшее его снижение. Пубертатный скачок роста отсутствует.
Конечный рост составляет в среднем 142-145 см.
Дифференцировка костного скелета отстает от хронологического возраста ребенка незначительно. В период пубертата у 92% больных вторичные половые признаки отсутствуют, наблюдается первичная аменорея. Вторичное оволосение развивается к 12-13 годам за счет эффектов надпочечниковых андрогенов. В редких случаях развивается спонтанный пубертат и менструальная функция, которая достаточно быстро истощается
Другие проявления дисморфизма:
- короткая шея (80%)
- крыловидная складка шеи (50%)
- низкий рост волос по задней поверхности шеи (80%)
- множественные пигментные невусы (60%)
- щитовидная грудная клетка (80%)
- широко расставленные соски (80%)
- cubitus valgus (70%)
- подковообразная почка (60%)
- микрогнатия, готическое небо (80%)
- другие (лимфатический отек кистей и стоп, выпуклые ногти, коарктация аорты, артериальная гипертензия и т.д.)
Учитывая вариабельность встречаемости классических проявлений дисморфизма, трудности распознавания фенотипически мозаичных форм, необходимо проведение кариотипирования у всехдевочек с задержкой роста.
Синдром Нунан.
Фенотипически близок к СШТ. В отличие от СШТ встречается у детей обоего пола, кариотип не изменен (46ХХ), половая функция сохранена (у мальчиков возможен центральный гипогонадизм). Тип наследования - аутосомно-доминантный, в семье есть родственники с аналогичным фенотипом. Размеры тела при рождении нормальные, до пубертата рост замедлен; пубертатный ростовой скачок имеет сниженную амплитуду. Конечный рост составляет 162,5 см для мужчин и 152,7 см для женщин.
Лечение: данные об эффективности использования препаратов ГР противоречивы, вероятнее всего использование рекомбинантного ГР не улучшает ростовой прогноз.
Синдром Дауна
Причина заболевания - дополнительная 21-я хромосома или часть ее длинного плеча, включающая фрагмент q21.1.
К наиболее типичным признакам относятся задержка умственного развития, мышечная гипотония, уплощение лица и затылка, брахицефалия, эпикант, короткие широкие ладони с поперечной бороздой.
Длина тела при рождении соответствует -1SD. Скорость роста до 6-9 месяцев заметно не отличается от нормы, но после резко замедляется, и в 3 года соответствует -3SD. Конечный рост составляет 140-160 см. У части детей выявляется соматотропная недостаточность.
Синдром Прадера-Вилли
Развитие заболевания связано с делецией проксимальной части 15-й хромосомы. Распространенность 1:15000.
Клиническая картина: мышечная гипотония, полифагия, ожирение, гипогонадизм, отставание психомоторного развития. Стопы и кисти мелкие, миндалевидные глаза, тентовидная верхняя губа.
Рост всегда ниже 50-й перцентили. Пубертатный ростовой скачок отсутствует. У многих детей (до 90%) выявляется снижение спонтанной или стимулированной секреции ГР.
Лечение: немногочисленный клинический опыт использования рекомбинантного ГР у детей с синдромом Дауна и Прадера-Вилли (доза 0.5 МЕ/кг в неделю) свидетельствует о положительном влиянии на темпы роста и динамику массы тела.
III. Скелетные диплазии
Скелетные дисплазии - гетерогенная группа заболеваний, обусловленных наследственными дефектами развития костной и хрящевой ткани. Характеризуется диспропорциональной задержкой роста и изменением размера и формы различных костей скелета.
Диагностика основана на анализе клинических и рентгенологических данных. Для многих заболеваний этой группы идентифицирован генетический дефект, что позволяет проводить молекулярную верификацию диагноза.
Скелетные дисплазии с укорочением конечностей
Ахондроплазия. Распространенность 0,5-1,5:10000.
В основе мутация гена 3 (рецептор ростового фактора фибробластов) на 4-й хромосоме. Тип наследования - аутосомно-доминантный с полной пенетратностью.
Клиническая картина: с рождения диспропорциональное телосложение с удлинением и сужением туловища и укорочением конечностей, особенно проксимальных сегментов.
Голова увеличена в размерах, лоб нависает, срединные структуры лицевого черепа гипоплазированы. Пальцы рук укорочены, кисти в форме трезубца. Варусная деформация голеней.
Мышечная гипотония, задержка моторного развития. Интеллект сохранен. Нередко имеется ожирение.
Средний конечный рост у мужчин 131 см, у женщин 124 см.
Гипохондроплазия. В 60% случаев представляет аллельный вариант ахондроплазии. Характер наследования, вероятно, доминантный.
Клиническая картина стерта. Умеренно выраженное укорочение конечностей, преимущественно проксимальных сегментов, диспропорциональность может выявляться только при оценке соотношения длины верхнего и нижнего сегмента. Череп несколько увеличен, но форма его не изменена. Нет искривления большеберцовых костей. Кисти обычной формы, пальцы рук несколько укорочены. Основной рентгенологический признак - отсутствие каудального расширения интерпедункулярных промежутковв поясничном отделе позвоночника.
Конечный рост у мужчин 145-165 см, у женщин 133-155 см.
Что такое дисплазия тазобедренных суставов

В Международной классификации болезней она относится к рубрике деформации костно-мышечной системы (пороки развития), считается суставным недугом. Это современное название заболевания, которое ранее называлось по-простому – неполноценность сустава. Согласно медицинской терминологии, дисплазия – понятие собирательное, представляет собой трансформацию тканей, клеток, органов или частей тела в аномальное состояние. В данном случае, как следует из самого названия (сокращенно это ДТБС), речь идет о нарушении развития тазобедренного костного сочленения.
Дисплазия ног встречается довольно часто, из периферических суставов изменениям более всего подвержены коленный и тазобедренный суставы. Термин дисплазия обозначает врожденную патологию, т.е. это дисфункция развития. Тазобедренная дисплазия – состояние, отмеченное аномальным формированием и созреванием элементов суставов таза. Такими элементами могут быть суставная капсула, полость, эпифизы, связки, мениски, хрящевая пластинка, нервы, окружающие мягкие ткани.
Врожденная дисплазия возникает как результат задержки или неправильного формирования структур в предродовой период (в поздние стадии эмбрионального развития) и/или относящийся ко времени непосредственно после появления ребенка на свет. Дисплазия тазобедренных суставов у взрослого – явление достаточно редкое, в большинстве случаев является следствием не до конца вылеченной врожденной детской болезни.
Как проявляется тазобедренная дисплазия

Чтобы понять, что такое ДТС, необходимо изучить описание болезни, перечень симптомов, ее вариации и стадии. По сути, дисплазия не является болезнью, так называют патологические изменения в строении тазобедренного сустава, анатомия которого в норме гарантирует мобильность, обеспечивая движение во всех плоскостях.
Диспластический тип развития тазобедренных суставов – крайняя граница нормы. В ходе него происходит изменение анатомического, гистологического состояния сустава, нарушается функциональность конечности. У новорожденных с подобными отклонениями могут наблюдаться разные стадии развития патологического процесса и соответственно степень выраженности ограничения возможностей организма.
Тяжелой формой принято считать состояние, характеризующееся несоответствием размеров головки бедренного сочленения и вертлужной впадины – составной части массивной тазовой кости. При утрате контакта бедро смещается, когда головка полностью выходит за пределы чашеобразного углубления возникает вывих бедра.
Различают одностороннюю и двухстороннюю дисплазию (патология справа и слева). Замечено, что чаще страдает левый сустав, это объясняется особенностью внутриутробного положения плода, при котором левая ножка ребенка сжата сильнее. Правосторонние процессы и двухсторонняя дисплазия регистрируются реже.
Виды и стадии дисплазии тазобедренных суставов у детей
Так как же разобраться, что это такое – дисплазия суставов у детей. Классическая медицина разработала критерии, позволяющие классифицировать болезнь, оценить тяжесть состояния пациента, последствия нарушений.
Дисплазия нижних конечностей представлена несколькими формами. В зависимости от характера и глубины патологического изменения, выделяют следующие степени патологии:
-
физиологическая незрелость (недоразвитие или отставание) – при осмотре конечности структурные дефекты не обнаруживаются, поверхности сопоставлены правильно. Это наиболее легкая форма, начальная. Такое пограничное состояние собственно и есть дисплазия. Дисплазия 1 степени специального лечения не требует, при выполнении несложных лечебно-профилактических мероприятий созревание сустава ускорится, он нормально разовьется; предвывих – смещения бедренной кости не наблюдается или есть, но незначительное, сохраняется нормальное прилегание концов сустава. Это легкая степень тяжести, к потере двигательной активности или другим сильным нарушениям не приводит. Такая форма также выявляется на здоровой ноге у подростков и взрослых с односторонним вывихом; подвывих – неполный вывих, т.е. суставные поверхности частично соприкасаются, их соотношение нарушено. Это среднетяжелая дисплазия (2 степени) – при ходьбе или других активных движениях головка бедра смещается со своего естественного местоположения, связки бедра растягиваются, утрачивая свойственную им напряженность и эластичность. Чтобы избежать деформации, сильных болей, развития артроза, неизбежной трансформации в вывих головки бедренной кости, потребуется активное безотлагательное лечение; истинный вывих (дисплазия) бедра – крайняя степень. Приводит к возникновению контрактуры, деформации сочленения и мягких тканей, хромоте, приступам боли, развитию диспластического коксартроза, инвалидизации.
По структурно-анатомическому уровню поражения различают:
- Дисплазия вертлужной впадины (ацетабулярная) – обнаруживается недоразвитие основных крупных элементов: уменьшение и уплощение суставной ямки, неполноценность костного края, укорочение хрящевой губы, окружающей впадину. Лимбус тазобедренного сустава деградирует, перестает поддерживать головку и препятствовать ее выдвижению. Гипоплазия вертлужных впадин говорит о полной деформации и перекосе крыши впадины, о неспособности обеспечивать опорную и двигательную функцию.
- Дисплазия бедренной кости (эпифизарная) – наблюдается неправильное развитие костяных эпифизов, их уплотнение. Затрагивается проксимальный бедренный отдел. В результате меняется шеечно-диафизарный угол, угол наклона впадины. Нарушение биомеханики сустава ведет к точечному окостенению хрящевых тканей, ТБС (иначе тугоподвижность тазобедренных суставов).
- Ротационная дисплазия – возникают анатомические дефекты, нарушается геометрия кости. Уменьшения угла антеторсии до физиологических показателей не происходит (в норме в процессе освоения прямохождения он должен уменьшиться), головка бедра отклоняется от срединной плоскости вперед. Внутренняя ротация бедер обуславливает характерную походку носками внутрь.
Причины возникновения дисплазии

От чего она бывает?
По мнению педиатров и ортопедов спровоцировать нарушение может:
-
плохая экология; поздние роды (беременность после 35 лет), избыточный вес, перенесенные инфекции, тяжелый токсикоз, прием медикаментозных препаратов, гормональный сбой; тазовое предлежание, обвитие плода пуповиной, преждевременные роды; вес младенца при родах более 4 кг; традиция тугого пеленания ножек малыша; наследственная предрасположенность; гендерная составляющая – в 80% случаев диагностируется у девочек.
У взрослого человека помимо врожденной детской аномалии причиной ДТБС может послужить травма таза или бедренных костей, приобретенные пороки развития позвоночного столба или спинного мозга.
Признаки и диагностика
Существует несколько способов, как определить дисплазию. В основе заболевания лежат диспластические изменения, поэтому выявить симптоматику самостоятельно родителю вряд ли удастся. Внешний осмотр малыша должен проводить опытный диагност, но есть ряд настораживающих симптомов, позволяющих заподозрить нарушение. Обязательные условия: создание спокойной обстановки, ребенок умиротворен, сыт, ему тепло, мышцы тела максимально расслаблены.
На что следует обращать внимание:
В качестве аппаратных методов применяется рентгенодиагностика (после 3-х мес.), ультрасонография (безопасно для любого возраста) – это диагностический стандарт обследования. Дополнительными служат – КТ, МРТ. Эти процедуры проводятся, когда решается вопрос о целесообразности хирургического лечения.
Как вылечить дисплазию тазобедренных суставов
Врачебное заключение о сущности состояния маленького пациента необходимо, чтобы в дальнейшем наблюдать ребенка, провести тщательное обследование с целью уточнения и установления окончательного диагноза. Такой подход позволяет вовремя назначить профилактические меры, максимально быстро начать ортопедическое лечение. Оно базируется на применении специальных приспособлений, обеспечивающих длительное удерживание конечностей в положении разведения и сгибания.

Также важно совершать активные движения в суставе в пределах физиологических возможностей. Для достижения этих целей подойдут:
-
штаны Беккера – напоминают детские трусики, у которых в районе ластовицы встроена гибкая жесткая прокладка, не позволяющая сводить ноги; обычные пеленки в количестве 3 шт.: две прокладываются между ног, придавая им нужное положение, третья – фиксирующая; стремена Павлика – легкое, сшитое из мягкой ткани ортопедическое приспособление. Включает грудной бандаж, вожжи, фиксирующиеся на плечах ремешки, отводящие ремешки с эластичной петлей, пришитой к краю (располагаются сзади), сгибающие ремешки (спереди), маленькие бандажи для голеностопа; подушка (перинка) Фрейка – мягкое изделие, внешне похоже на валик. Такой фиксатор размещается между ножек и крепится ремнями по типу подтяжек; детские рюкзаки, сумки-кенгуру, переноски, в которых свободу ног ничто не ограничивает.
Чтобы укрепить мышцы, стимулировать двигательные навыки, противодействовать застойным явлениям, повысить уровень здоровья, больному показаны ЛФК, массаж.
Противопоказания при дисплазии:
-
малый вес ребенка; воспалительные процессы; лихорадка; болезни нервной системы; грыжи; дисфункция печени, почек, крови; внутриутробные аномалии развития сердца; гнойные заболевания мягких тканей, болезни кожи; диатез, острый гепатит.
Если консервативные методы не помогают, приходится прибегать к хирургическому лечению. В отношении детей до 5 лет практикуют еще бескровное (закрытое) вправление, позже только открытые способы. Предложено большое разнообразие оперативных вмешательств, но предпочтение при дисплазии отдается внесуставным операциям.
При лечении детей рекомендуется проводить операцию по Солтеру, в зрелом возрасте – остеотомию таза по Хиари. Взрослым для снятия болевого синдрома также назначаются обезболивающие противовоспалительные средства из группы нестероидных препаратов, для предупреждения осложнений – хондропротекторы в виде уколов.
Дополнительно посмотрите видео про данное заболевание:


Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Скелетные дисплазии представляют многочисленную группу различных по выраженности и клиническим проявлениям аномалий развития плода. Внедрение пренатальной эхографии расширило возможности диагностики скелетных дисплазий плода, что особо важно при наличии летальной патологии.
Одной из наиболее частых летальных скелетных дисплазий плода является танатофорная дисплазия (ТД) с встречаемостью от 0,21 до 0,80 на 10 000 новорожденных [1, 2].
Наряду с традиционными проявлениями летальных скелетных остеохондроплазий - укорочение конечностей и узкая грудная клетка - патогномоничными эхографическими признаками для пренатальной диагностики ТД считаются форма укороченных бедренных костей в виде телефонной трубки (I тип) и форма черепа в виде трилистника (II тип).
Обширные исследования показывают, что точность пренатальной ультразвуковой диагностики наиболее часто встречаемого I типа ТД составляет от 40 до 87,5% в связи с трудностью дифференциации от других остеохондродисплазий [3, 4]. Чаще всего эта трудность отмечается при сроках менее 20 нед, когда патогенетические признаки ТД могут быть слабо выражены [5, 6]. Для подтверждения диагноза рекомендуется проводить молекулярно-генетическое тестирование.
В последние годы показано, что фактором ранней диагностики и идентификации ТД (I тип) может служить ультразвуковая верификация признаков дисплазии височных долей (ДВД) плода 8. Эта патология, проявляющаяся в аномальной выпуклости извилин и повышенной бороздчатости височных долей, по данным патолого анатомических исследований встречается практически в 100% случаев ТД после 18 нед, а в некоторых случаях и ранее [5, 11-13].
В данной работе представлены 4 случая пренатальной ультразвуковой диагностики ТД плода.
Все обследованные беременные представительницы коренных народностей Республики Дагестан. Брак во всех случаях не родственный. Заболеваний и воздействия каких-либо вредных факторов во время беременности у пациенток не выявлено, соматический анамнез не отягощен.
Пациентка Д., 35 лет, настоящая беременность четвертая, двое родов в срок, один самопроизвольный аборт в 12 нед. Направлена с диагнозом скелетной дисплазии, установленным при УЗИ по месту жительства. Срок беременности 24 нед и 3 дня.
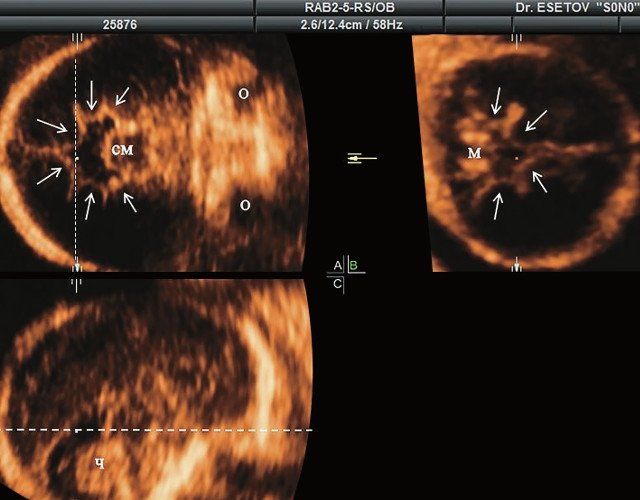
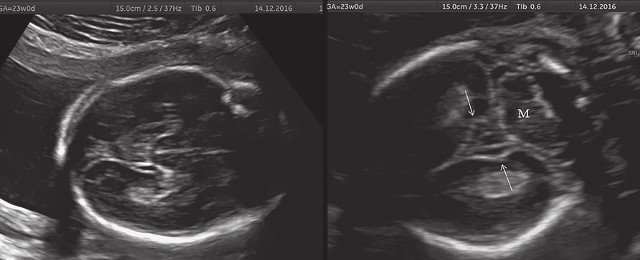
а) Ультразвуковая трехмерная реконструкция (СМ - средний мозг, О - орбита, Ч - червь, М - мозжечок). На плане А показан нижнеаксиальный срез на уровне среднего мозга и орбит, показывающий аномальную бороздчатость медиальной поверхности височных долей (стрелки). Уровень получения этого среза отражен пунктирной линией на плане С. На плане B показан коронарный мозжечковый срез, на котором также отражены выпуклые извилины медиальной поверхности височных долей (стрелки). Пунктирная линия на плане А показывает уровень получения коронарного среза.
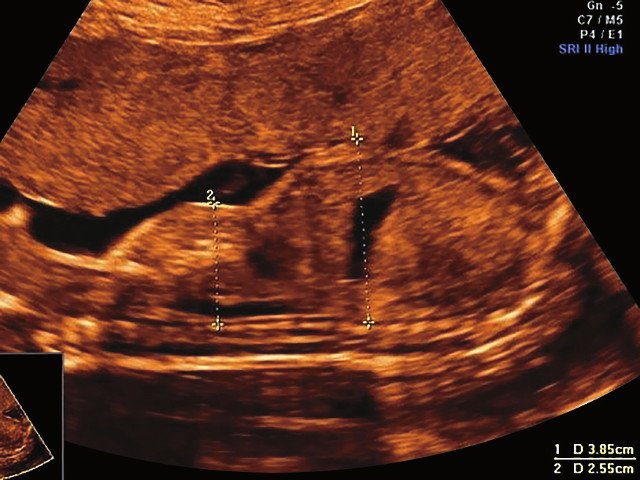
б) Узкая грудная клетка.
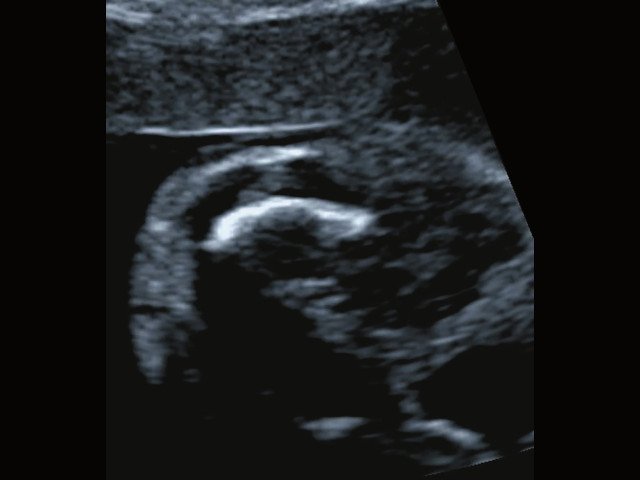
в) Изогнутая и укороченная бедренная кость.
Пациентка Н., 27 лет, настоящая беременность четвертая. Вторая беременность завершилась в 28 нед родами плодом с массой тела 1000 г, который умер через 10 ч (причина не установлена). При данной беременности в 12-13 нед были выявлены укорочение и деформация нижних конечностей (длина бедренной кости (ДБ) - 3-4 мм). Срок при нашем исследовании 20 нед и 3 дня.
а) Уплощенный затылок и выпуклые темпоральные бугры.
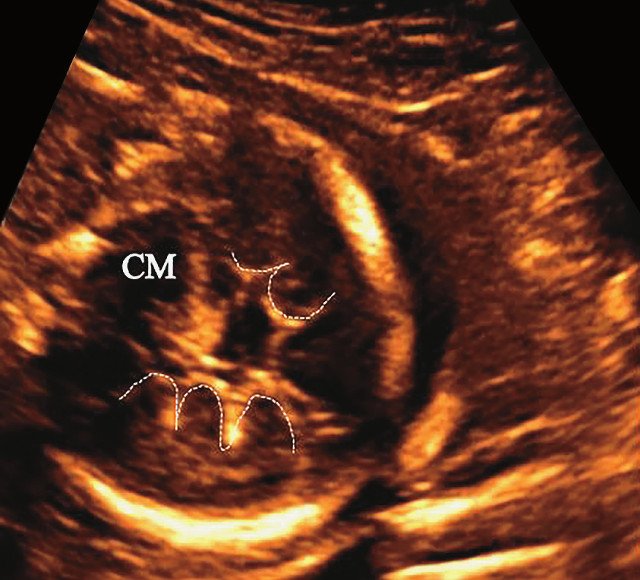
б) Представлен косой нижнеаксиальный 2D-срез. Пунктирная линия очерчивает выпуклые извилины с медиальной стороны височных долей (СМ - средний мозг).
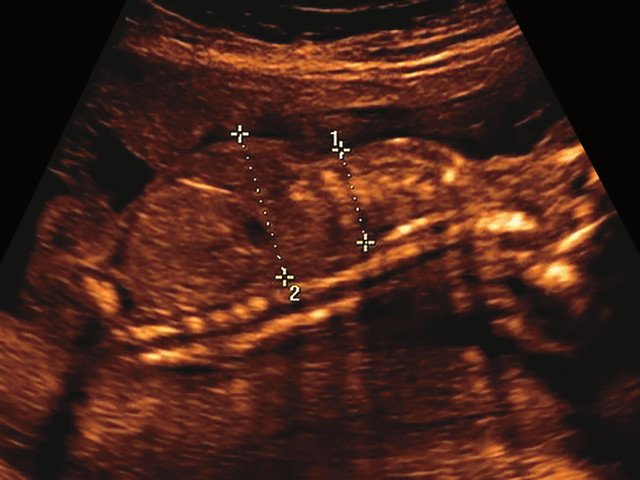
в) Узкая грудная клетка.
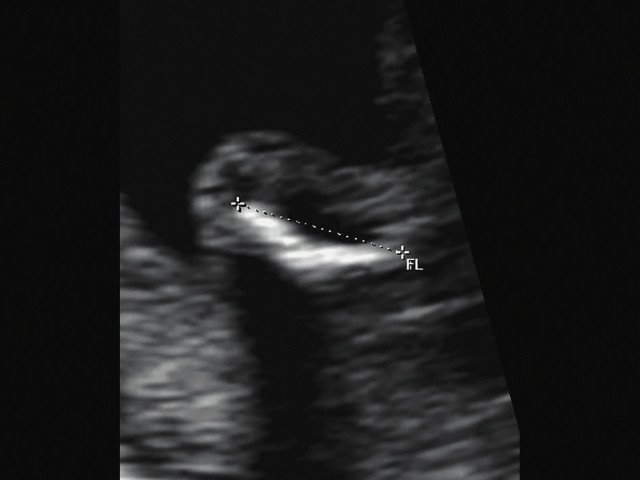
г) Изогнутая и укороченная бедренная кость.
Пациентка Ю., 29 лет, первобеременная. При УЗИ в 24 нед были выявлены укорочение, деформация трубчатых костей конечностей и многоводие. В 12 и 19 нед, со слов, патологии выявлено не было. Срок беременности при нашем исследовании 24 нед.
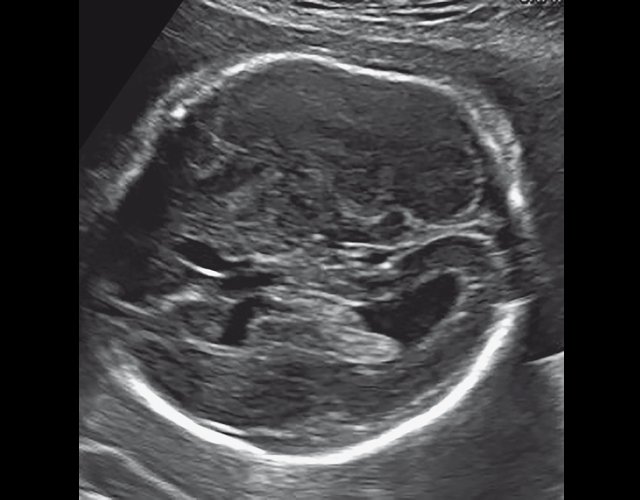
а) Уплощенный затылок и выпуклые темпоральные бугры.
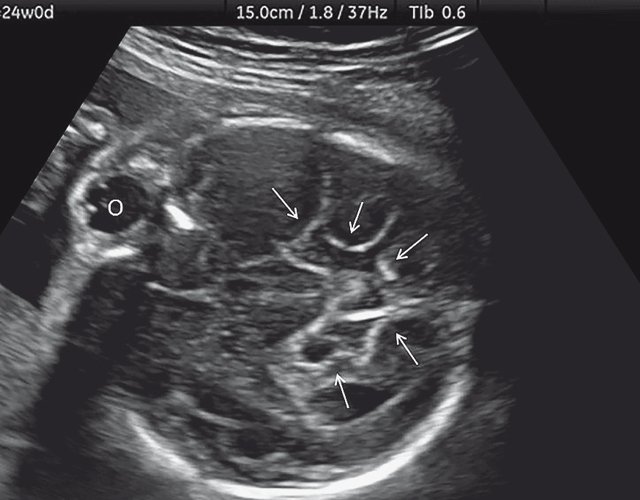
б) Нижнеаксиальный ультразвуковой 2D-срез. Уровень среза проходит через средний мозг и орбиты. Стрелки показывают аномально выпуклые извилины медиальной поверхности височных долей (О - орбита)
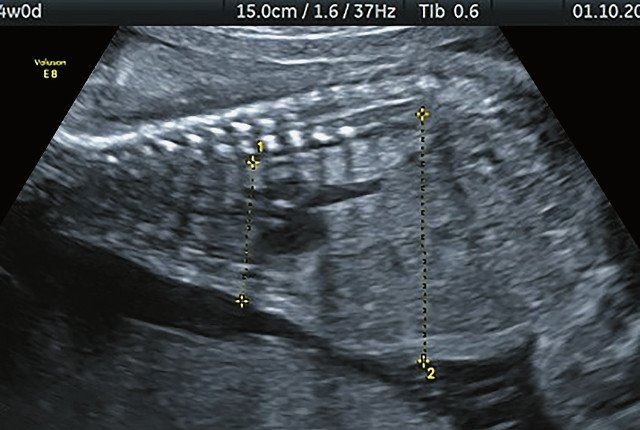
в) Узкая грудная клетка.
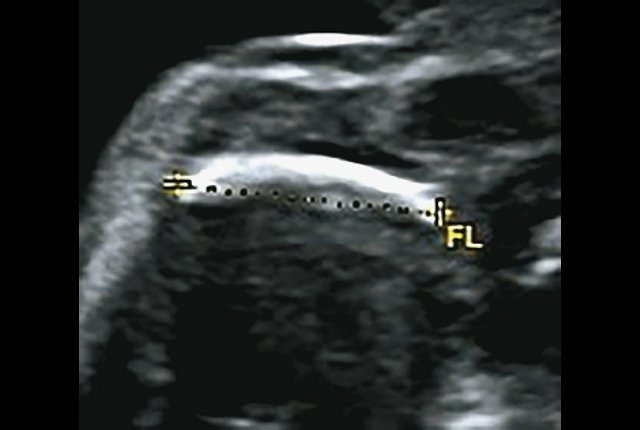
г) Изогнутая и укороченная бедренная кость.
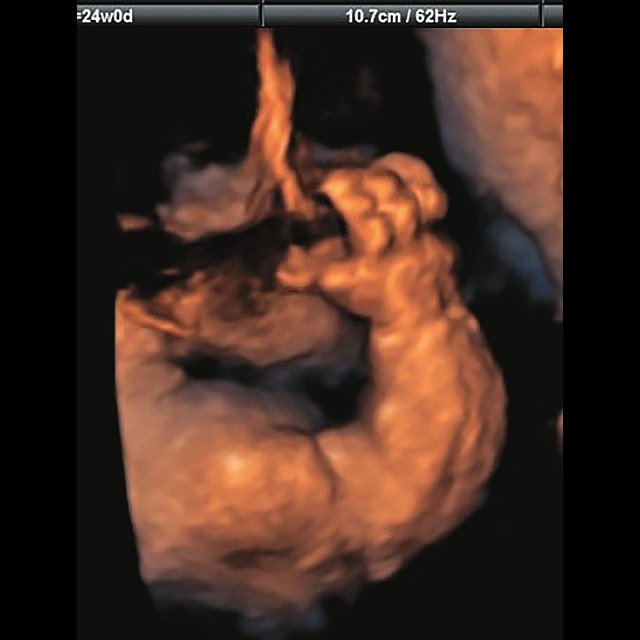
д) Объемная реконструкция. Видны правильно установленные пальцы.
Пациентка А., 30 лет, настоящая беременность третья. Направлена с выявленными при УЗИ гидроцефалией и укорочением конечностей. Срок беременности по данным последнего менструального цикла 26,5 нед.
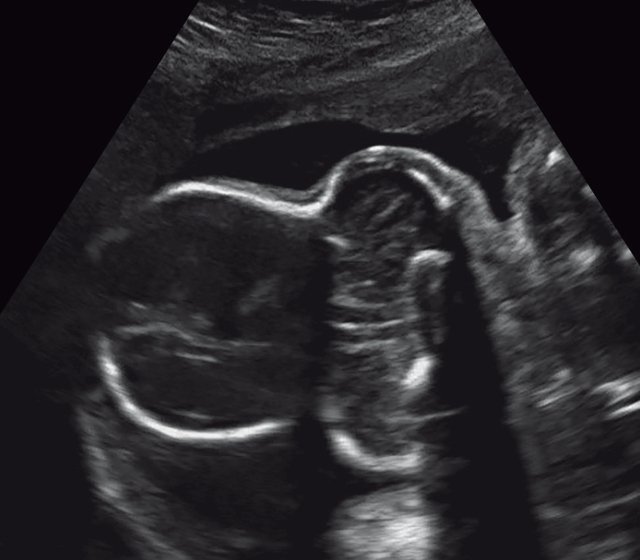
а) Форма головы "трилистник".
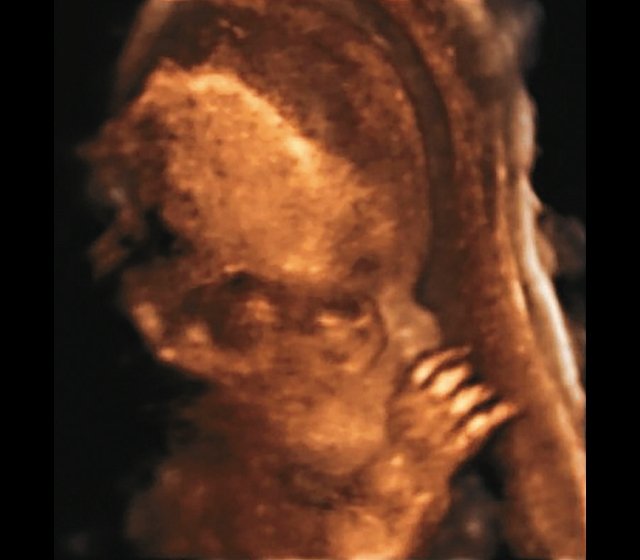
б) Объемная реконструкция. Видны высокий выпуклый лоб, расширенный передний родничок и сагиттальный шов, правильная установка пальцев.
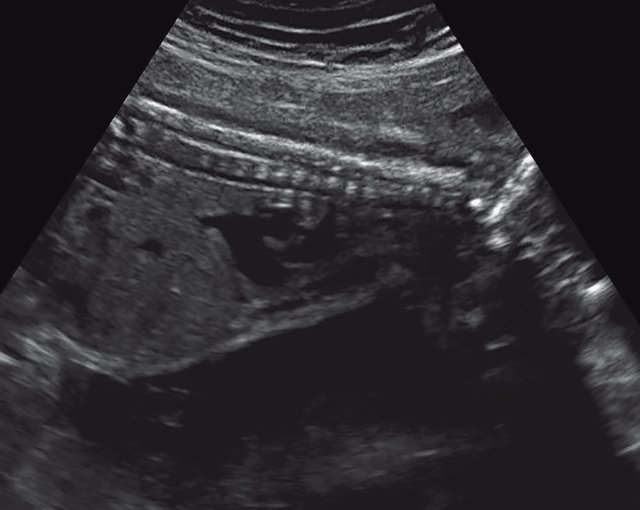
в) Узкая грудная клетка.
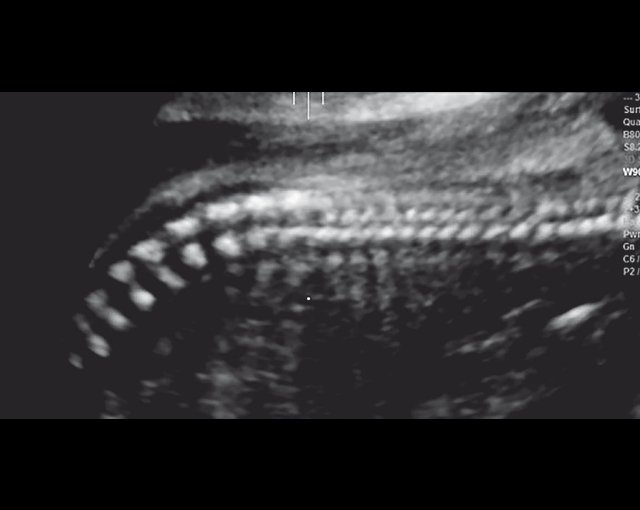
г) Уплощенные тела позвонков; показано увеличенное расстояние между позвонками.
УЗИ проводилось на современных ультразвуковых приборах с использованием конвексного датчика 2-5 МГц и объемного 6D. Применялись методики трехмерного реконструирования изображения, объемного контрастного изображения (VCI) и мультиплоскостного анализа (TUI).
Во всех представленных наблюдениях проводилось целенаправленное исследование структур мозга плодов для оценки наличия признаков ДВД. Согласно данным литературы, использовались низкие аксиальные и коронарные трансмозжечковые срезы.
Основные ультразвуковые характеристики плодов, полученные при нашем исследовании, отображены в таблице 1 и на рис. 1-4.
| Срок беременности | Голова | Грудная клетка | Конечности | Дополнительные находки |
|---|---|---|---|---|
| Набл. 1. 24,3 нед. | БПР - 25,3 нед. ОГ - 24,6 нед. Аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей (рис. 1а). | Торакоабдоминальное соотношение - 66,7% (рис. 1б) Длина ребра - среднее для 16 нед. | Бедренная кость 19,6 мм (47,8% от должной), изогнута ("телефонная трубка") (рис. 1в). Остальные кости - среднее для 15 нед. | Уплощенные тела поясничных позвонков. |
| Набл. 2. 20,3 нед. | БПР - 21,5 нед. ОГ - 20,3 нед. Уплощенный затылок. Выпуклые темпоральные бугры (рис. 2а). Аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей (рис. 2б). | Торакоабдоминальное соотношение - 63,3% (рис. 2в) Окружность груди - среднее для 18 нед. Длина ребра - среднее для 15 нед. | Бедренная кость 17,7% (61% от должной), изогнута ("телефонная трубка") (рис. 2г). Остальные кости - среднее для 13-14 нед. | Гипоплазия костей носа. |
| Набл. 3. 24 нед. | БПР - 30 нед. ОГ - 27,2 нед. Уплощенный затылок. Выпуклые темпоральные бугры (рис. 3а). Аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей (рис. 3б). | Торакоабдоминальное соотношение - 56,6% (рис. 3в) Окружность груди - среднее для 20 нед. Сердце/грудь (см 2 ) - индекс 0,6. | Бедренная кость 23,1 мм (57% от должной), изогнута ("телефонная трубка") (рис. 3г) Остальные кости - 50% для 15-16 нед. Нормальная установка пальцев кисти (рис. 3д). | Многоводие. |
| Набл. 4. 26,5 нед? | БПР - 22,6 нед. ОГ - 22,6 нед. Форма - трилистник (рис. 4а). Боковые желудочки - 22 мм, высокий лоб, расширенный родничок, сагиттальный шов (рис. 4б). | Торакоабдоминальное соотношение - 65,7% (рис. 4в). Окружность груди - среднее для 23 нед. Колоколообразная форма. | ДБ - 23 мм (51% от должной). Остальные кости - 50% для 15-17 нед. Нормальная установка пальцев кисти (рис. 4б). | Уплощенные тела поясничных позвонков (рис. 4г). |
Полученные результаты свидетельствовали о наличии у всех исследованных плодов скелетных дисплазий с гипоплазией грудной клетки. В дополнение к этому в наблюдении 4 наличие формы головы плода в виде трилистника позволило нам установить диагноз ТД II типа.
В наблюдениях 1-3 наличие изогнутой бедренной кости (по типу "телефонной трубки") (рис. 1в, 2г, 3г) позволяло предположить наличие ТД I типа. Целе направ ленное исследование головного мозга этих плодов в дополнение к описанным скелетным признакам показало и картину ДВД. Была выявлена аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей у плодов в наблюдениях 1-3 (рис. 1а, 2б, 3б). Это позволило установить диагноз ТД I типа.
Во всех случаях беременности были прерваны по решению родителей. Дополнительных исследований плодов не проводилось. От вскрытия во всех случаях родители отказались.
Пренатальная эхографическая верификация нозологий врожденных остеохондроплазий является трудной задачей, что обусловлено схожестью клинических проявлений.
УЗИ позволяет выделить группу скелетных дисплазий плода с сужением грудной клетки, являющимся одним из важных прогностически неблагоприятных признаков независимо от нозологической формы остеохондроплазий. Во всех представленных нами случаях у плодов отмечены микромелия и гипоплазия грудной клетки (окружность грудной клетки была менее 5% для гестационного срока, а торакоабдоминальное соотношение было в пределах 56,6-67,6%).
Вопросы идентификации нозологической формы требуют более детальной оценки результатов эхографического исследования плода.
Так, в наблюдении 4 наряду с узкой грудной клеткой и микромелией наличие типичной формы головы в виде трилистника у плода позволило без трудностей установить диагноз ТД II типа.
В остальных трех наблюдениях деформация укороченных бедренных костей на фоне характерных признаков остеохондроплазий позволила предположить ТД I типа. В то же время эти наблюдения требовали проведения дифференциальной диагностики с рядом скелетных дисплазий.
Наиболее важным, с точки зрения A.M. Bircher и соавт. [16], является необходимость дифференцировки ТД с ахондроплазией, так как последняя является частой и совместимой с жизнью скелетной дисплазией. При этом наиболее эффективным дифференциальным признаком предлагается степень укорочения бедренной кости: невыраженное укорочение (ДБ составляет до 80% от должной) характерно для ахондроплазии, тогда как при ТД укорочение выраженное (ДБ составляет 30-60%). В наших наблюдениях укорочение ДБ составляло 47-61% от должной. В работе A. Khalil и соавт. [17] показано увеличение диафизарно-метафизарного угла (более 130°) бедренной кости при ахондроплазии. С нашей точки зрения, в дифференциальной диагностике ТД с гомозиготной формой ахондроплазии решающую роль может играть семейный анамнез, а с гетерозигототной - наличие узкой грудной клетки. Кроме того, как видно по нашим наблюдениям, при ТД определяется правильная установка пальцев кисти (рис. 3д, 4б) в отличие от ахондроплазии, при которой определяется установка пальцев в виде "трезубца".
Отсутствие деминерализации костей у плодов позволило отклонить несовершенный остеогенез, нормальная оссификация позвоночника - ахондрогенез, нормальное расположение и количество пальцев - диастрофическую дисплазию и синдром короткое ребро - полидактилия).
В то же время проведение дифференциальной диагностики с синдромами Эллиса-ван Кревельда, короткое ребро без полидактилии, дисплазией Jeune (и рядом других) только по укорочению конечностей и сужению грудной клетки практически очень сложно.
В таких случаях провести дифференциальную диагностику и установить диагноз ТД I типа позволяет обнаружение у плодов при эхографии признаков ДВД, что было показано в представленных наблюдениях 1-3.
ДВД является установленным патогномоничным патологоанатомическим признаком ТД, который отмечается в 97-100% случаев начиная с 18 нед [13]. На рис. 5а отражена нижняя поверхность височных долей мозга с аномальной радиальной бороздчатостью височных долей и в норме. В норме у плодов кора височных долей всегда гладкая (рис. 5б).
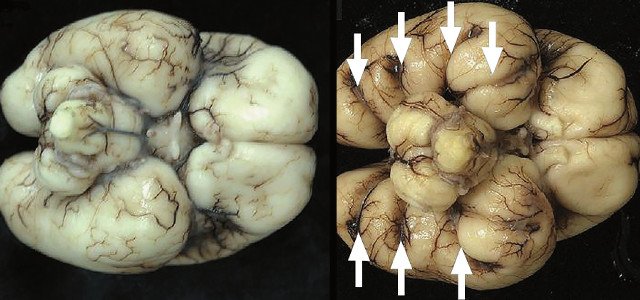
а) Картина мозга при аутопсии, 23 нед. Отражена нижняя поверхность височных долей мозга в норме и с аномальной радиальной бороздчатостью височных долей плода (стрелки) [11].
б) Беременность 23 нед. Нормальная картина нижнесагиттального и коронарного срезов нижней поверхности височных долей мозга плода. Стрелки указывают на наличие единственных шпорных борозд на коронарном срезе. М - можечок.
В последнее десятилетие были представлены исследования, показавшие возможность выявления ультразвуковых признаков ДВД у плодов с ТД, начиная с 19-20 нед, как проспективно, так и ретроспективно 8. Было показано, что оптимальными срезами для пренатальной диагностики признаков ДВД являются низкий аксиальный срез, включающий средний мозг и орбиты, и коронарный трансмозжечковый срез.
Результативность этих срезов обусловлена тем, что аномальная бороздчатость при ТД бывает выражена, главным образом, в нижних отделах височных долей. Этим же обусловлено то, что эти признаки остаются не диагностированными при стандартных аксиальных скрининговых срезах оценки структур головного мозга плода, которые проходят выше области поражения височной доли при ТД.
D.C. Wang и соавт. [9] на опыте наибольшего количества случаев ультразвуковой диагностики ДВД при ТД сделали вывод, что аномальную бороздчатость височной доли всегда можно определить, если целенаправленно искать с помощью нестандартных срезов, отражающих нижнюю часть височной доли. Наш опыт, хотя и основанный на небольшом количестве случаев, позволяет согласиться с этим выводом авторов [10].
При обсуждении пренатальных признаков патологии плода важным вопросом является срок их возможно ранней ультразвуковой диагностики. Так, традиционные признаки ТД как скелетной дисплазии могут быть невыраженными и трудно определяемыми до 20 нед беременности [6].
В то же время в публикации D.C. Wang и соавт. [9] представлены случаи пренатальной ультразвуковой диагностики аномальной бороздчатости височных долей у плодов с ТД в 16 и 12 нед беременности. Это наиболее ранние случаи пренатальной диагностики признаков ДВД из сообщенных в литературе [7, 8, 18-20].
Приведенные данные позволяют надеяться, что ультразвуковое обнаружение признаков ДВД плода может быть использовано для ранней диагностики нозологии летальных скелетных дисплазий. Это актуальная проблема современной пренатальной диагностики.
Идентификация признаков ДВД при эхографии плода со скелетной дисплазией может обеспечить дополнительную специфику в консультировании таких пациенток и целенаправленно направлять их на молекулярное исследование.
В последнее время признаки ДВД были описаны также у плодов с гипохондроплазией и ахондрогенезом 2-го типа 23.
Несмотря на это, ценность пренатального выявления ДВД в диагностике ТД не снижается. В таких ситуациях помогает наличие других ультразвуковых проявлений этих состояний, отличных от ТД. Так, при гипохондроплазии признаки скелетных нарушений являются маловыраженными пренатально, а для ахондрогенеза 2-го типа характерно нарушение минерализации позвоночника.
Из всех представленных фактов можно сделать вывод, что аномальная бороздчатость нижнемедиальных отделов височных долей в сочетании с признаками летальных скелетных дисплазий является высокопатогномоничным ультразвуковым признаком ТД (I типа) плода.

Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Читайте также:


