Штифты в коленном суставе
Артродез — что это такое? Это хирургическое вмешательство, которое проводится при воспалительных процессах и травмах суставов. Операция способствует восстановлению подвижности пораженных областей. Если ткани полностью разрушены, движения сопровождаются сильной болью. Помочь в таком случае может только артродез. Хирургическое вмешательство направлено на иммобилизацию сустава. Костные поверхности сращиваются, что способствует потере подвижности. Это способствует исчезновению болевого синдрома и препятствует дальнейшему разрушению тканей.

В зависимости от расположения пораженной области и типа заболевания используются следующие типы операций:
- Внутренний артродез коленного сустава представляет собой вскрытие синовиальной полости. В определенных случаях выполняются выскабливание костных поверхностей от разрушенных хрящевых тканей и иссечение суставной оболочки. Затем элементам придают наиболее удобное положение и фиксируют их с помощью специальных устройств. После полного сращения штифты или пластины удаляют. Такой тип операции показан при артрите или артрозе, а также образовании контрактуры.
- Внесуставной артродез не подразумевает вскрытия синовиальной полости. Применяется при инфекционных воспалительных процессах. Фиксируют кости с помощью трансплантата, хрящевая ткань со временем трансформируется в костную.
- Компрессионный тип операций сочетает в себе 2 предыдущих вида. Кости, составляющие сустав, обездвиживают компрессионно-дистракционными устройствами. Сращение протекает по принципу заживления.
- Смешанный артродез — хирургическое вмешательство по удалению хряща, установке органического трансплантата и металлического фиксатора. В некоторых случаях операция дополняется сухожильно-мышечной пластикой. Применяется она при артрите стоп и тазобедренного сустава.
Чаще всего проводится артродез голеностопного сустава, показанный при гнойных артритах. В ходе операции полностью удаляют разрушенные ткани, после чего таранную и большеберцовую кость сопоставляют и фиксируют. Болевой синдром после операции исчезает. Однако голеностопный сустав в таком случае утрачивает подвижность.

К осложнениям можно отнести повторное возникновение заболевания. Воспалительный процесс развивается в месте соединения отломков. Избежать этого помогает соблюдение правил асептики. В восстановительный период проводится антибактериальная терапия.
Эффективность операции можно оценить только через несколько месяцев. Наиболее популярным считается корректирующий артродез голеностопного сустава. На втором месте находится фиксация тазобедренного сустава. После снятия тугой повязки проводят рентгенологическое исследование, при правильном течении процесса заживления гипс накладывают вновь.
Артродез колена назначается в тяжелых случаях. Основным показанием считается деформирующий артроз, способствующий возникновению выраженного болевого синдрома и разрушению хряща. Реабилитация длится от 6 до 12 месяцев в зависимости от сложности операции и индивидуальных особенностей организма.

Подтаранный артродез назначается при заболеваниях, способствующих инвалидизации пациента:
- сложные переломы и вывихи, имеющие опасные последствия при артрозе;
- вальгусная деформация стопы;
- косолапость.
Процедура помогает избавиться от боли, восстановить подвижность ног и устранить признаки деформации.
Артродез позвоночника — операция по принудительному сращению нескольких позвонков. Его применяют при наличии выраженных болевых ощущений при стенозе спинномозгового канала, переломах, сколиозе, патологической подвижности элементов, грыжах. Операция назначается при неэффективности неинвазивных методик.

Перед выполнением артродеза накладывается фиксирующая повязка. Ее необходимо носить в течение 7 дней, что позволяет оценить целесообразность предстоящего вмешательства. Если иммобилизация сустава способствует улучшению состояния, проба признается положительной. Артродез подтаранного сустава не проводится в случае появления неприятных ощущений или препятствия движениям.
Операция не назначается в следующих случаях:
- в период активного формирования скелета;
- пожилым пациентам;
- при варикозном расширении вен;
- наличии гнойного содержимого в полости сустава;
- при свищах невыясненной этиологии;
- при острой сердечной недостаточности.

К противопоказаниям можно отнести и аллергические реакции на анестезию.
Подготовку к хирургическому вмешательству начинают с обследования пациента, включающего анализ крови и мочи, УЗИ сосудов, ЭКГ и консультацию анестезиолога. Это позволяет минимизировать риск возникновения послеоперационных осложнений.
За неделю до проведения артродеза необходимо прекратить прием антикоагулянтов и НПВС.

Операция проводится под общим наркозом, в редких случаях применяется эпидуральная анестезия. Длится процедура 3–5 часов в зависимости от сложности.
При артродезе коленного сустава делается разрез в области бугра большеберцовой кости, отделяется надколенник и рассекаются связки. Хрящевые ткани и суставную сумку удаляют. На костных поверхностях делают насечки. Части сустава соединяют с помощью получившихся пазов, надколеннику возвращают прежнее положение. После наложения швов применяется гипсовая повязка.
После артродеза пациент несколько дней пребывает в стационарных условиях. В первые сутки он получает обезболивающие средства. Восстановительный период длится 4–12 месяцев. В первые недели при ходьбе используются вспомогательные устройства. На прооперированную ногу наступать не рекомендуется. Для восстановления кровообращения и укрепления мышц используются специальные упражнения.
В период сращения костей голеностопа любые нагрузки на ногу запрещены.
Длительность ношения гипсовой повязки зависит от локализации пораженной области. Иммобилизация тазобедренных костей производится на срок от 6 до 8 месяцев. Через 3 месяца повязку заменяют. После операции артродеза голеностопного сустава возвращаться к привычному образу жизни можно через 12-16 недель. Тот же срок характерен для вмешательств в локтевые отделы. Еще меньшую длительность имеет реабилитация после операции по фиксации лучезапястного сустава.
Александра Павловна Миклина
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Двухсторонний гонартроз 3 степени – как и чем лечат?
Самый крупный сустав нашего организма – коленный. Он позволяет ноге двигаться и помогает в удержании веса тела, а потому именно он наиболее подвержен различным травмам и заболеваниям. Самая распространенная причина возникновения заболевания коленного сустава – естественное старение организма. Именно поэтому гонартроз чаще всего появляется у пожилых людей.
- Почему мы этим болеем?
- Как проявляется болезнь на разных стадиях?
- Как диагностируют и лечат заболевание?
Однако существуют и прочие факторы, отрицательно влияющие на здоровье коленных суставов:
- Во-первых, это любые повреждения, последствием которых является посттравматический артроз: разрыв связок, травма мениска, перелом бедра и т.д. Особенно часто такие повреждения бывают у спортсменов.
- Во-вторых, причиной являются болезни, вызывающие разрушение хрящей, такие, например, как хондроматоз или артрит.
- В-третьих, человек может быть просто генетически предрасположен к этому заболеванию.
- Также гонартроз нередко встречается у людей с избыточным весом, выраженным варикозом и у тех, кто в течение длительного периода принимает препараты определенной группы.
Двухсторонний гонартроз поражает сразу оба колена. Вот что при этом происходит:
- Нарушается кровообращение в мелких костных сосудах,
- Это запускает дегенеративно-дистрофический процесс в хрящах, который начинается на молекулярном уровне,
- Постепенно хрящи становятся менее плотными и упругими, при этом постепенно мутнея, расслаиваясь и покрываясь трещинами и впадинами,
- Результат этого процесса – частичное или полное исчезновение хряща и обнажение кости, лежащей под ним. Любая двигательная активность при этом вызывает затруднения, так как сопряжена с болевыми ощущениями.
Дальнейшее развитие болезни ведет к повреждению тканей вокруг сустава. Синовиальная оболочка воспаляется, а производимая ею жидкость теряет свою функциональность. Утолщается суставная капсула. На оголенных поверхностях костей появляются остеофиты – костные шипы, которые цепляются друг за друга при движении, еще более усложняя его.
Более того, с развитием болезни атрофируются и мышцы вокруг сустава. Возникает контрактура – невозможность полностью согнуть или разогнуть ноги. Это приводит к практически полной обездвиженности коленного сустава. В сложных случаях может наступить полное сращение костей.
Всего выделяется три стадии развития гонартроза:
Выявление гонартроза и установление его степени начинается с врачебного осмотра. Затем проводится рентген, который помогает увидеть деформации суставов и отследить динамику развития болезни. Также при гонартрозе 1-2 степени выявление возможно с помощью магнитно-резонансной томографии. Для уточнения диагноза проводят дифференциальную диагностику и дополнительные исследования: анализ крови и выявление ревматоидного фактора.
Как правило, лечить гонартроз начинают консервативными методами. Но только если он не развился до 2-3 степени, так как на этих стадиях этот подход просто неэффективен.
- Во-первых, заключается такая терапия в приеме обезболивающих и противовоспалительных препаратов, а также медикаментов, которые питают хрящевую и укрепляют костную ткани.
- Во-вторых, для нормализации обменных процессов в коленных суставах и улучшению питания хрящей помогает проведение электрофореза, фонофореза с гидрокортизоном, лазеро- и магнитотерапии, а также ультрафиолетового облучения. В результате ослабевает боль и улучшается двигательная активность, что замедляет развитие заболевания и предотвращает появление контрактуры.
- В-третьих, для укрепления мышц и восстановления кровообращения в суставах назначается лечебная физкультура и массаж.
При более серьезном развитии гонартроза коленного сустава лечение не обходится без хирургического вмешательства. Обычно проводится одна из следующих операций.
- Остеотомия – исправление деформаций и улучшение функциональности суставов с помощью искусственных переломов и рассечений костей и последующая фиксация.
- Артродез – полное обездвиживание сустава для восстановления опороспособности.
- Артропластика – моделирование новых поверхностей суставов и размещение между ними прокладки, заменяющей хрящ и сделанной из тканей пациента или искусственных материалов. В отличие от артродеза, такая операция позволяет сохранить подвижность коленных суставов.
Для лечения переломов в современной травматологии используются различные металлоконструкции. Они могут быть установлены как внутрь кости (спицы и интрамедуллярные стержни) так и на кости (пластины и винты). Для каждого вида перелома предпочтительно использование определенного вида металлофиксаторов.
Выполняемое хирургически соединение сломанных костей с использованием внутренних металлофиксаторов позволяет избавить пациента от громоздких гипсовых повязок, обеспечивают больному мобильность, уменьшает сроки его реабилитации, позволяет быстрее вернуться к повседневной трудовой и спортивной активности.

Так нужно ли удалять металлоконструкции после сращения перелома или это необязательно?
Есть случаи, когда без удаления пластины или стержня с винтами обойтись невозможно. К таким ситуациям можно отнести наличие гнойного процесса в области металлоконструкции при неудовлетворительной фиксации костей (остеосинтезе), непереносимость больным импланта или возникновение аллергии на металл, из которого изготовлена металлоконструкция. В этих случаях без удаления имплантов не обойтись и сделать это нужно как можно быстрее.
При повреждении связок, например, в области акромиально-ключичного сочленения или дистального межберцового синдесмоза голеностопа кости фиксируются в правильном положении друг относительно друга винтами или пластинами на время сращения поврежденных связок. Как только связки срастаются, обычно через 2-3 месяца, металлоконструкции обязательно следует удалить, иначе возможны осложнения такие, например, как поломка винта или пластины.
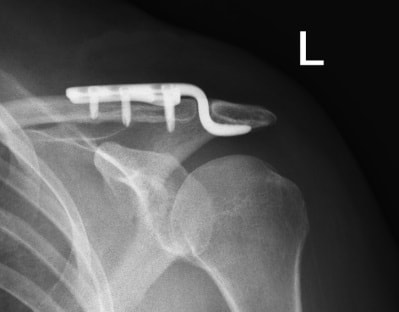
При вывихе ключицы, акромиально-ключичное сочленение фиксируется крючковидной пластиной. Часто пациенты по каким-либо причинам забывают удалить пластину в срок. Организм незамедлительно отвечает на это развитием значительного артроза в области сустава. Образующиеся костные разрастания (остеофиты) повреждают мышцы и сухожилия плечевого сустава и вызывают даже у молодых пациентов значительные боли в плече.
Некоторые пациенты по роду своей деятельности имеют высокий риск получить повторную травму после операции, например, профессиональные спортсмены особенно экстремальных видов спорта. У этой группы пациентов металлоконструкцию следует удалять сразу после сращения. При повторном переломе, наличие металлического фиксатора на кости значительно усложнит лечение, особенно хирургическое.
Имплантированные металлофиксаторы также могут быть преградой для прохождения пациентом службы в армии или на флоте. Для того чтобы работать по некоторым специальностям, необходимым условием является отсутствие в организме металлических имплантов. Вышеназванным группам пациентов также требуется удаление металлоконструкций после операций.
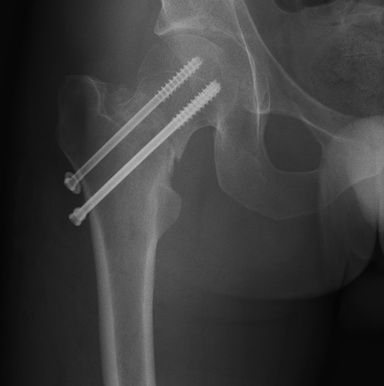
Во время операций по фиксации костей, в процессе сверления, нередко ломаются и остаются в кости спицы или сверла. Также в былые годы, при операциях на костях, использовали самодельные пластины и винты, изготовленные из сплавов, запрещенных к применению в медицине. Такие металлофиксаторы и обломки инструментов из костей лучше удалять.
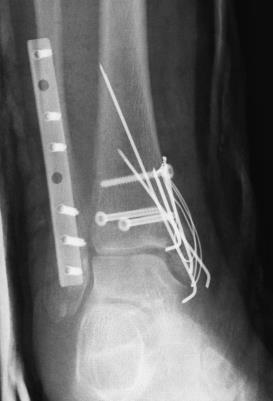
У худых пациентов наличие подкожно расположенной пластины, например, в области голеностопного сустава может вызывать неприятные ощущения при ношении обуви. Некоторые девушки, планирующие беременность беспокоятся о влиянии металла в организме на плод. Существую пациенты, для которых просто наличие инородного тела в организме является непереносимым. Всем этим группам пациентам предпочтительнее удалять металлофиксаторы после сращения перелома.
Решение по удалению металлоконструкции принимает врач травматолог-ортопед на основании собранного анамнеза заболевания, клинического осмотра и изучения рентгенограмм. На рентгенограммах или компьютерных томографиях должны быть четкие признаки сращения перелома. В тех случаях, когда пластина или винты расположены в области важных нервов или сосудов, удаление металлоконструкции сопряжено с риском повторного перелома в этой зоне. Если пациент страдает серьезными, сопутствующими заболеваниями, в удалении металлофиксатора могут отказать.
Операции по удалению производятся в плановом порядке после предоперационного обследования и подготовки. При миграции фиксатора, например, спицы в область жизненно важных органов или перфорация проволокой кожи удаление выполняется экстренно.
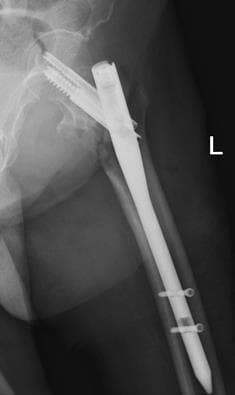
Хирургическая операция по удалению пластин, винтов, стержней и даже спиц не такая простая, как может показаться. На некачественных, чаще отечественных винтах, при откручивании на шляпке повреждаются шлицы, в результате чего удаление винта превращается в сложную с технической точки зрения задачу. Извлечение из кости сломанных винтов и стержней требует особых навыков от хирурга и наличие специального инструментария.
В нашей клинике выполняются операции по удалению металлоконструкций после консолидации (сращения) переломов. Решение вопроса об операции принимается в ходе консультации, на которую Вы можете записаться он-лайн или по телефону. На прием желательно взять с собой рентгенограммы и выписки из медучреждения, где выполнялась установка металлофиксатора. Свежие рентгеновские снимки или компьютерную томографию, которую Вы, при необходимости, можете выполнить у нас.
В нашем стационаре созданы все условия для комфортного пребывания пациентов в одно и двух местных палатах. Операции проводят опытные врачи, имеющие за своими плечами не одну сотню успешно выполненных хирургических вмешательств по удалению металлофиксаторов.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Операция по удалению металлоконструкции — от 29000 до 49000 рублей в зависимости от сложности
- Пребывание в клинике
- Анестезия
- Операция
- Расходные материалы для операции
* Анализы для госпитализации в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязки или снятие послеоперационных швов

Операция артродеза коленного сустава впервые была выполнена Альбертом в 1878 г. по поводу нестабильности сустава при резидуальном полиомиелите. Hibbs выполнил артродез при туберкулезном гоните в 1911 г. Key описал операцию артродеза коленного сустава с применением внешнего фиксирующего устройства в 1932 г. Этот способ был модифицирован Charnley в 1948 г. и послужил основой для многочисленных способов артродеза коленного сустава с использованием аппаратов внешней фиксации. Внутрикостная фиксация для артродеза колена впервые была описана в 1948 г. Chapchal. Он предложил вводить гвоздь через переднюю стенку бедренной кости выше коленного сустава в большеберцовую кость и получил костный анкилоз в 85% случаев. Brashear и Hill модернизировали технику артродеза, введя гвоздь через большой вертел, с целью предупреждения перелома диафиза бедренной кости. Knutson et al. использовали длинный внутрикостный штифт от большого вертела до дистальной части большеберцовой кости, что и явилось предвестником современного артродеза интрамедуллярным штифтом.
Charnley et al. в 1958 г. в 171 случае выполнили артродез коленного сустава методом внешней фиксации (зажим Чанли) и в 99% получили анкилоз.
В 1987 г. Figgie et al. в 27 случаях после глубокой перипротезной инфекции выполнили артродез коленного сустава, 16 – методом внешней фиксации, 1 - интрамедуллярным штифтом, 8 – гипсовой иммобилизацией, 4 – пластинами и получили сращение в 70%.
В 1988 г. Pritchett et al. в 26 случаях (9 - посттравматический гонартроз, 6 – септическая нестабильность тотального эндопротеза коленного сустава, 4 – связочная нестабильность коленного сустава, методом компрессирующей пластины) получили анкилоз в 100%.
В 1991 г. Donley et al. в 20 случаях (8 - септическая нестабильность тотального эндопротеза коленного сустава, 1 – связочная нестабильность коленного сустава, 3 – опухоли, 2 – после неудач методом внешней фиксации, 4 - асептические нестабильности компонентов эндопротезов) при помощи интрамедуллярного штифта достигли сращения в 85%.
В 1999 г. Waldman, в 1997 г. Arroyo et al. при помощи модульных штифтов в 21 случае после неудачи при тотальном эндопротезировании коленного сустава получили 95% и 90% положительных результатов соответственно.
Knutson et al. в 1985 г., Fahmy в 1984 г. в 20 случаях при помощи комбинированных методов артродеза (интрамедуллярная фиксация совместно с внешней) получили анкилоз коленного сустава в 85% и 100% случаев.
В лечении последствий травм и дегенеративных заболеваний коленного сустава широко применяется эндопротезирование коленного сустава. По данным Hanssen, Thornhil, частота выявления перипротезной инфекции коленного сустава после первичного эндопротезирования составляет 1,6–2,5% и после ревизионного – 3-5%. Частота неудач после повторной ревизии инфицированного тотального эндопротеза коленного сустава значительна, тогда как функциональные результаты у этой группы пациентов могут быть ниже, чем у успешного артродеза коленного сустава. Именно в этих сложных случаях артродез коленного сустава можно считать единственным надежным вариантом лечения. Значительную часть вмешательств при гнойных осложнениях после замещения коленного сустава составляют операции артродеза [1; 3].
Неоднократные ревизионные вмешательства при перипротезной инфекции коленного сустава с применением различных антибактериальных препаратов приводят к формированию костных и мягкотканных дефектов, а также резистентной микрофлоры, тем самым ограничивая сферу применения эндопротезов [2; 3].
В настоящее время важным показанием к проведению артродеза коленного сустава являются неудачи при этапных ревизионных артропластиках, а также при гнойных осложнениях после других операций на коленном суставе. Замыкание коленного сустава используется при инфекциях, в том числе специфических (костно-суставной туберкулез) и другой, редко встречающейся в настоящее время патологии (тяжелые паралитические деформации; нейрогенные артропатии и злокачественные или потенциально злокачественные поражения области коленного сустава).
Цель: совершенствование метода артродеза коленного сустава.
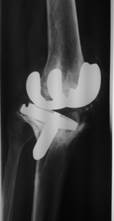
Артродез коленного сустава с использованием аппарата внешней фиксации.
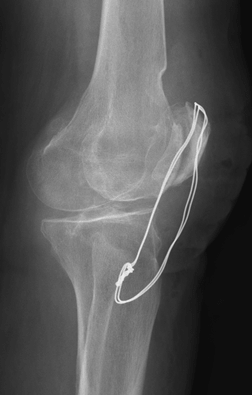
a) 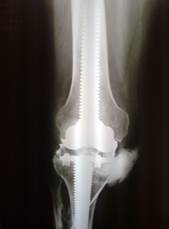
б)
в) 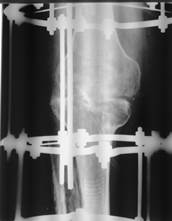
Рис. 1. Глубокое перипротезное инфицирование коленного сустава с дестабилизацией компонентов эндопротеза: а) контрастная фистулограмма коленного сустава; б) удаленные компоненты эндопротеза LIMA (Италия); в) рентгенограмма коленного сустава после удаления эндопротеза и компрессионного артродеза с применением аппарата внешней фиксации
Артродез коленного сустава с использованием интрамедуллярного штифта.
а) 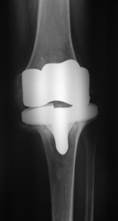
б) 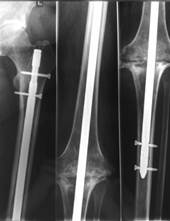
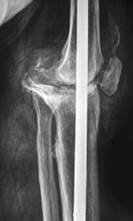
Рис. 2. Глубокое перипротезное инфицирование коленного сустава с дестабилизацией компонентов эндопротеза: а) рентгенограмма коленного сустава до операции;
б) рентгенограмма после удаления эндопротеза и артродеза с использованием внутрикостного штифта с блокированием
Артродез коленного сустава с использованием чрезмыщелковой пластины.
а) 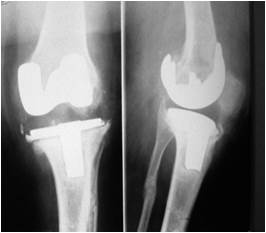
б) 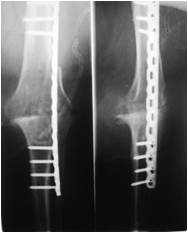
Рис. 3. Глубокое перипротезное инфицирование коленного сустава с дестабилизацией компонентов эндопротеза: а) рентгенограмма коленного сустава до операции; б) рентгенограмма коленного сустава после удаления эндопротеза и артродеза блокируемой пластиной (авторский патент РФ № 2438610)
Результаты и обсуждение
Анкилоз коленного сустава наступил после первичной операции артродеза в 32 (86.4%) случаях и в 5 (13.51%) случаях – после реартродеза. Средний срок сращения с интрамедуллярным штифтом составил – 5,0 мес., средний срок сращения с применением аппарата наружной фиксации – 5,7 мес., средний срок сращения с применением пластин – 6 мес.
В группе пациентов с применением интрамедуллярного стержня (рис. 2) сращение достигнуто в 100% случаев, в группе с применением аппарата наружной фиксации (рис. 1) – в 61.5%, в группе с применением блокируемых пластин (рис. 3) – 100%. Суждение результатов не может быть однозначным, потому как в выборке пациентов присутствует разное количество пациентов. Сложно объяснить, почему скорость сращения в группе фиксаторов была настолько низкой, но одной из причин может быть разная степень воспаления и нагноения в области оперируемого сустава.
Из осложнений наблюдались следующие: в 3 случаях - перелом бедра на уровне проксимального кольца аппарата Илизарова. В 2 случаях выполнен одновременный реартродез с остеосинтезом внутрикостным блокируемым штифтом, в 3-м случае – реартродез при помощи пластины с угловой стабильностью винтов. Воспаление периспицевых ран бедра и голени купировалось консервативным лечением или перепроведением спиц. В двух случаях артродеза аппаратом наружной фиксации развились артериальные тромбозы, выполнены ампутации конечностей на уровне верхней трети бедра (анкилоза не наступило). Методики артродеза колена хорошо освоены, но частота осложнений колеблется от 20% до 84% [4; 5]. Большинство современных исследований результатов артродеза коленного сустава сообщают о 80-98% положительных результатов [6; 7].
Помимо интра- и послеоперационных осложнений общего плана, тромбоза сосудов, тромбоэмболии после артродеза коленного сустава могут наблюдаться нейропатия малоберцового нерва, местная инфекция и вторичное заживление операционной раны. Предупреждение осложнений заключается в рациональном отборе пациентов с учетом сопутствующей соматической патологии, снижении травматичности и времени операции, профилактическом назначении антикоагулянтных и антибактериальных средств. Специфическими осложнениями использования аппаратов внешней фиксации могут быть спицевые повреждения магистральных сосудов конечности и местные воспалительные явления вокруг спиц (стержней), которые требуют консервативного лечения или замены этих фиксирующих элементов. Как специфическое осложнение аппаратного метода мы наблюдали перелом бедренной кости на уровне верхней опоры аппарата при травме в послеоперационном периоде.
Schwarzkopf et al. продемонстрировали 81.5% (22 из 27 пациентов) сращения с помощью длинного интрамедуллярного стержня, который был сопоставим с темпами сращения, о которых сообщалось в исследованиях (88.9-100%). Показатели осложнений на 40% соответствовали этим исследованиям и включали в себя 4 случая инфекции, 1 - с хронической болью и 1 - нуждающийся в повторном артродезе вследствие несращения [8].
Leroux et al. ретроспективно оценили 17 пациентов, перенесших односторонний двухэтапный артродез коленного сустава с длинным титановым штифтом и аутологичным костным трансплантатом. Сращение достигнуто у 16 (94.1%) пациентов, а среднее время сращения 5 месяцев было сопоставимо с другими исследованиями [9]. 15 из 17 пациентов были удовлетворены этим лечением, несколько осложнений были замечены у 7 пациентов.
Преимущество применения аппаратов внешней фиксации при артродезировании коленного сустава включает в себя экономичность, универсальность, способность восстанавливать большую разницу в длине ног, а также способность производить пространственные корректировки без каких-либо дополнительных хирургических процедур, таких как изменение оси и силы сжатия. Однако поддержание гигиены аппарата внешней фиксации, косметического дискомфорта, менее предсказуемых скоростей синтеза, частых периспицевых воспалений и длительных сроков лечения - это лишь некоторые из недостатков этого метода [10].
Kuchinad et al. исследовали 16 пациентов, перенесших артродез коленного сустава с использованием аппарата Илизарова, сращение достигнуто в 93,8% (15 из 16 пациентов), оба значения сопоставимы с предыдущими исследованиями (71,4-93,8%; 28-45). У 3 больных развилась послеоперационная инфекция; у 2 пациентов выполнены ампутации, связанные с незаживающими ранами; у 1 пациента - ТЭЛА. Почти у всех пациентов в ходе лечения было отмечено поверхностное воспаление вокруг периспицевых ран [11].
Компрессионные пластины предполагают использование одно- или двусторонних вариантов в качестве внутреннего метода фиксации. Пластины размещаются на передней, латеральной и/или медиальной сторонах артродезируемого сустава. По сравнению с внешними фиксаторами наблюдается лучшее сращение и комфорт пациента. Кроме того, для удаления предыдущих имплантатов, подготовки места сращения и имплантации пластин необходим только один разрез. Вместе с тем, как и в других внутренних фиксационных устройствах, наблюдается повышение частоты инфицирования, а также невозможность нагрузки на оперированную конечность сразу после операции по сравнению с внутрикостными штифтами и аппаратами наружной фиксации.
В недавнем исследовании сравнений артродеза от Schwarzkopf и др. в 77.8% (7 из 9) сращение наблюдалась в 40% при использовании компрессионных пластин. В аналогичном сравнительном исследовании Van Rensch et al. частота сращения достигла 50% (3 из 6 пациентов) у пациентов с артродезом двумя пластинами [11; 12].
Наш опыт, согласующийся с опытом других исследователей, подтверждает, что артродез коленного сустава при помощи интрамедуллярного штифта после неудач в тотальном эндопротезировании коленного сустава обеспечивает надежную скорость срастания даже при больших дефектах костной ткани и воспалительных явлениях, удобен для пациента и имеет преимущества перед аппаратами внешней фиксации. Артродез колена является приемлемой альтернативой в лечении последствий неудавшегося тотального эндопротезирования коленного сустава. Существуют различные методы, со своими преимуществами и недостатками. Важно, чтобы хирург был знаком с этими процедурами и их различными техниками и возможными сложностями, с которыми пациенту предстоит столкнуться. Данные, полученные в ходе исследования, подтверждают многочисленные результаты, полученные в более ранних исследованиях, в частности более высокие темпы сращения при помощи интрамедуллярного способа артродеза по сравнению с другими методами, более низкий риск развития осложнений по сравнению с аппаратами внешней фиксации.
Читайте также:







