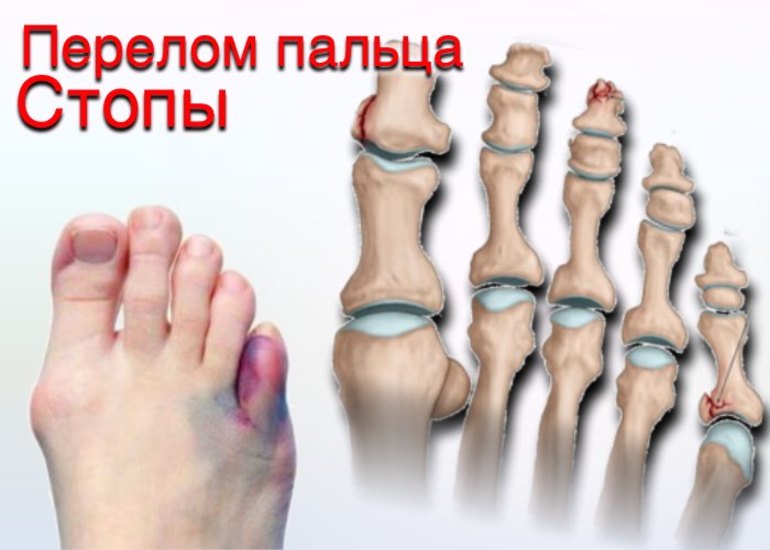
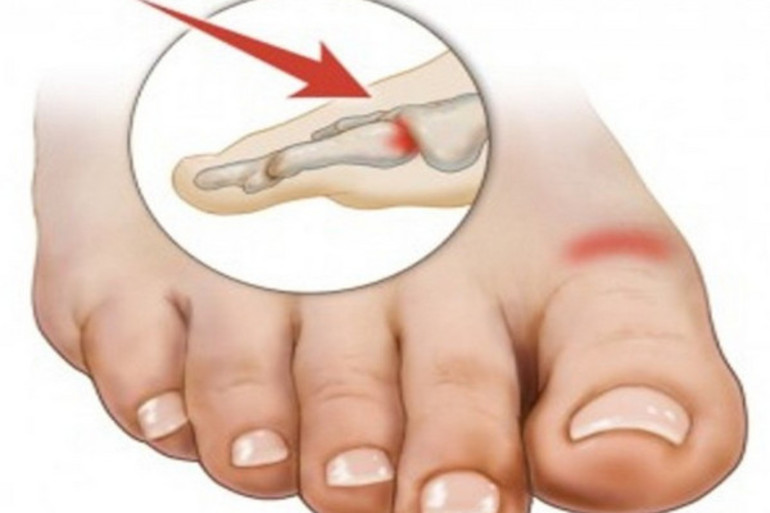
Что такое краевой перелом проксимальной фаланги на пальце ноги
Трещина и перелом пальца на ноге — это часто встречающиеся травмы, которые можно получить при подворачивании ступни, падениях и ушибах. Существует несколько разновидностей таких повреждений, требующих правильной диагностики и последующего лечения. Знание симптомов таких переломов позволит сразу же обращаться к врачу, что гарантирует полное сращивание костей, исключает контрактуру и болезненные ощущения во время ходьбы.
- 1. Причины переломов
- 2. Классификация травм
- 3. Основные симптомы
- 4. Первая помощь
- 5. Лечение пациентов
- 5.1. Закрытая одномоментная репозиция
- 5.2. Скелетное вытяжение
- 5.3. Хирургическая операция
Основной причиной перелома пальцев на ногах являются удары и сдавливание стопы. В редких случаях такие травмы появляются по причине патологических факторов, в том числе туберкулезе костей, новообразованиях, таких заболеваний как остеомиелит и остеопороз. При этих патологиях происходит снижение прочности костной ткани, которая становится хрупкой, а малейшее воздействие приводит к ее серьезным повреждениям.
Причинами перелома пальцев ног может быть следующее:
![]()
- механические повреждения, удары и сдавливание стопы;
- некомфортная обувь, что приводит к подворачиванию ног и падению человека;
- падение на ногу тяжеловесных предметов также может привести к подобным травмам;
- при ходьбе босиком можно зацепиться за дверные откосы или мебель, что приводит к трещинам или перелому пальцев.
По статистике, доля переломов пальцев составляет около 5% от всех травм костей. В редких случаях отмечаются небольшие трещины фаланг, которые проявляются легкой болью. Пациенты часто даже не обращаются к врачу, что может в последующем привести к неправильному срастанию и ограничению подвижности конечности.
Переломы пальцев при грамотной диагностике и своевременном обращении к хирургу в последующем быстром излечиваются, не доставляя каких-либо проблем человеку.
![]()
![]()
Более 90% переломов пальцев являются закрытыми, и лишь при серьезных травмах отмечаются открытые повреждения, которые доставляют нестерпимую боль и сильно кровоточат. В последнем случае требуется наложить давящую повязку выше раны и незамедлительно обратиться в травмопункт к хирургу. Врач введёт обезболивающее, прочистит рану, зафиксирует конечность при помощи лангеты, и в последующем специалист подберет правильное лечение пациента. В подобном случае рана будет быстро заживать, а перелом срастается за 3−4 недели.
В зависимости от наличия смещения такие открытые или закрытые переломы классифицируют на две основных категории:
- без смещения;
- со смещением.
![]()
Последние часто встречаются при травмах пальцев ног, когда направление удара идёт напрямую в фалангу. Это приводит к смещению кости, появляются многочисленные мелкие осколки, что требует проведения простейшей операции с удалением таких инородных тел.
Само смещение может различаться: быть угловым, продольным, боковым с расхождением и с захождением. Поставить точный диагноз, определить, необходима ли операция и коррекция сможет исключительно специалист после выполнения соответствующей диагностики. Пациенту назначают рентген в двух плоскостях, что позволяет не только определить наличие перелома, но и дает полную картину травмы.
В зависимости от локализации перелома такие травмы пальцев ног могут различаться на три основных категории:
![]()
- основной фаланги;
- ногтевой фаланги;
- средней второй фаланги.
Принято также выделять травмы большого пальца ноги, который состоит из двух фаланг. Симптоматика его повреждений выражена максимально ярко, так как при ходьбе на него приходится повышенная нагрузка. Распознать такие травмы не составит особо труда.
А вот переломы мизинца могут быть бессимптомными или с минимальным отеком, который проходит через пару дней.
![]()
Симптомы перелома пальца на ноге существенно отличаются, в зависимости от локализации такой травмы и ее степени. Например, при открытом переломе большого пальца боль будет чрезвычайно сильной, что вынуждает незамедлительно обращаться к хирургу в травмопункт. А вот при трещинах фаланги мизинца пациент часто даже не знает о наличии у него повреждения. Он не обращается к врачу, и через 2−3 месяца перелом зарастает, даже без наложения гипса и обездвиживания повреждённого пальца.
Основные признаки перелома пальца на ноге:
![]()
- покраснение и отёк в области перелома;
- острая боль в травмированном пальце;
- локальное повышение температуры;
- полное отсутствие или ограничение подвижности травмированного пальца;
- фаланга пальца будет выглядеть неестественно в вынужденном положении.
При таких повреждениях в кровь выделяется гистамин и серотонин, что провоцирует появление воспалительного процесса. Как результат, появляется покраснение и отёк, повышается температура в области повреждённых тканей. Боль может принимать ноющий характер, проходя лишь при определённых вынужденных положениях пальца и усиливающаяся во время ходьбы.
Понять наличие перелома можно при постукивании специальным хирургическим молоточком по верхушке травмированного пальца. Если имеется нарушение целостности фаланги, в момент такой диагностики появляются выраженные боли в месте перелома или трещины. Это является основанием для назначения рентгена, что позволит точно узнать диагноз и подобрать грамотную терапию.
Из всех видов переломов лидирующее место занимает травматизация большого пальца ноги. Так как трубчатые кости конечностей считаются самыми уязвимыми, внешние воздействия становятся главной причиной перелома основной фаланги 1 пальца стопы.
Прочитав данный материал, вы узнаете, как отличить перелом от ушиба пальца ноги и сможете оказать первую помощь пострадавшему.
Основные причины травматизации
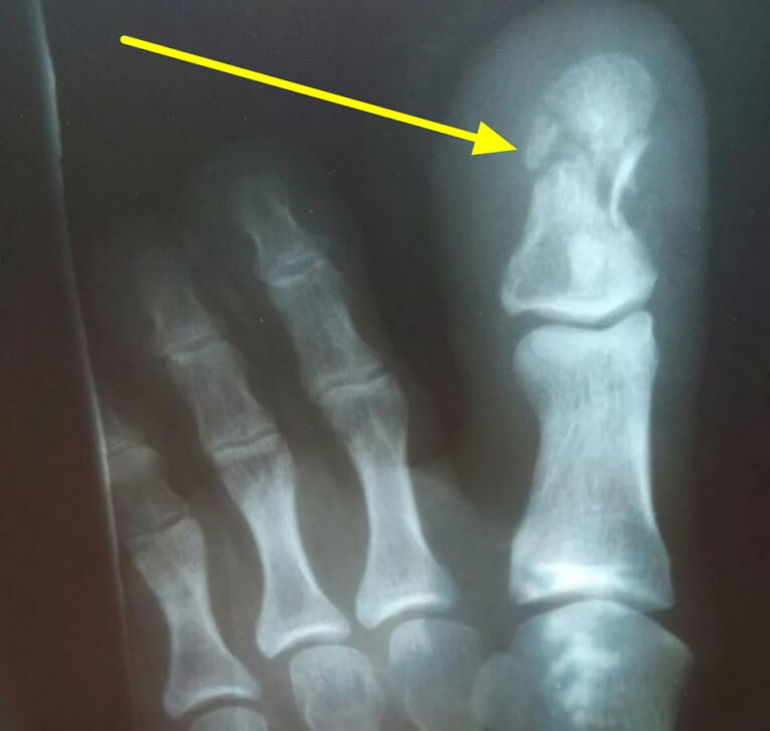
Одним из распространенных видов травм считается краевой перелом большого пальца ноги. Понять, что человек сломал кость несложно, так как измененная структура кости в данной области заметна без специального оборудования.
Для справки! Основной признак перелома большого пальца – это мучительная боль.
Обычно травматизация конечностей формируется из-за внешних факторов. Перелом ногтевой фаланги большого пальца ноги может быть связан со следующими причинами:
- сильный ушиб или удар,
- спотыкание,
- падение на конечность тяжелого предмета,
- травматизация,
- ДТП,
- резкий сгиб стопы,
- спортивная или бытовая травма,
- производственные факторы,
- анатомические особенности,
- частые подворачивания ступней.
Спровоцировать нарушение целостности могут различные проблемы с опорно-двигательным аппаратом. К другим возможным факторам относят:
- плоскостопие,
- наличие травм в области голеностопа,
- инфекционное воспаление всех составляющих частей костной ткани,
- повышенная ломкость костей вследствие недостатка кальция,
- заболевание костей,
- туберкулез кости,
- заболевание паращитовидных желез, сопровождающееся повышением продукции паратгормона,
- некоторые виды онкологических заболеваний.
Все перечисленные факторы снижают прочность и эластичность ткани кости, что провоцирует травматизацию конечностей.
Переломы конечностей можно распределить на несколько видов и классификаций. В медицинской практике разделают открытый и закрытый вид. Первый тип формируется с образованием различных изъянов кожного покрова. Опасность такой конфигурации кроется в соприкосновении костей с внешней средой. В отличие от открытого, закрытый тип не разрывает наружные покровы.
![]()
По расположению перелом большого пальца ноги может быть со смещением или без него. В первом виде костные конструкции деформируются и уклоняются от нормальной позы. В случае без смещения положение костей не меняется.
Как лечат перелом таранной кости?
Читайте о способах лечения перелома мизинца на ноге.
По характеру перелома выделяют несколько видов:
- без осколков,
- ординарные трещины,
- сломы,
- одно- и двухоскольчатые,
- многооскольчатые.
Также при переломе может образоваться один или несколько осколков. Самым тяжелым случаем признан тот, когда кости сильно раздроблены.
По локализации разделяют следующие формы поражения:
- перелом проксимальной фаланги 5 пальца стопы,
- травматизация фаланги,
- нарушение целостности ближе к стопе,
- перелом ногтевой части,
- травма ближе к пластине ногтя.
По механизму образования выделяют прямой и непрямой разлом. В первом положении дефекты в области костной ткани совпадают с местом поражения. При втором виде точка травматизации и дефекты кости не сходятся.
Симптомы перелома большого пальца на ноге абсолютны. Для транформации характерна сильная и нестерпимая боль. К другим признакам нарушения целостности кости относят:
- ненормальная подвижность конечностей,
- сильное искривление фаланг,
- формирование открытых ран,
- хруст осколков,
- образование осколочных костных ран,
- отек в области поражения,
- сильная боль,
- усиление неприятных ощущений при движении фаланг или пальпации пораженного участка,
- распространение боли по всей стопе,
- сильное покраснение кожи,
- образование гематом,
- снижение двигательной активности стопы.
Все перечисленные признаки могут появиться не только при переломе большого пальца, но и в случае ушиба, вывиха. Определить локализацию перелома и поставить точный диагноз поможет доскональное обследование.
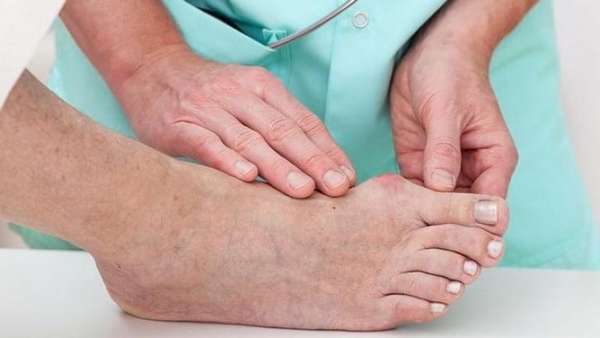
Обратите внимание на фото перелома.
![]()
При травмировании пальцев важно суметь различить перелом от ушиба или трещины. При нарушении целостности костей образуются большие и открытые раны. Пациент может увидеть раздробленные фаланги без специального оборудования. При движении большим пальцем появляются посторонние звуки, в том числе сильный хруст.
Для ушиба характерно сохранение формы фаланги. Пациент не замечает неестественного искривления большого пальца и не чувствует острой боли. Однако подвижность конечностей все равно может быть снижена.
Если определить форму травмирования пальца визуальным осмотром невозможно, пострадавшего необходимо отвезти в стационар и провести диагностику. Комплекс лабораторных исследований включает в себя осмотр поврежденного пальца, пальпацию на наличие проблем в фаланге и другие обследования.
Для справки! При сложном виде перелома больному назначается МРТ и КТ.
После первичного выявления перелома, пострадавшему необходимо пройти рентгенографию. Полученный снимок в двух проекциях позволит определить характер повреждения и сложность нарушения целостности костных структур.
![]()
Если установить диагноз таким образом не удается, больному нужно пройти магнитно-резонансную или компьютерную томографию. Подобные обследования помогут выявить повреждения мягких тканей, суставов и сухожилий.
Что делать в первую очередь
Во время ожидания медицинской бригады, приступите к следующим мероприятиям:
- Положите пострадавшего на твердую поверхность.
- Поврежденную часть ноги нужно немного приподнять. Для этого уложите стопу на любой подручный предмет.
- При закрытом переломе приложите к воспаленной части лед или любой другой холодный предмет. Чтобы не обморозить кожные покровы меняйте его положение каждые пять минут.
- Снизить подкожное кровотечение можно приложив к отеку воду в бутылке.
- При открытой форме перелома обработайте рану антисептическими средствами местного действия, после чего закройте место поражения стерильной повязкой.
- Постарайтесь обездвижить большой палец. Для этого наложите шину из любых подручных материалов.
- В случае сильного шока пациент может потерять сознание. В это время важно наблюдать за общим состоянием пострадавшего. Следите, чтобы во рту не запал язык, а также чтобы больной не поперхнулся рвотными массами.
Транспортировать пациента нужно на носилках в лежачем состоянии. Нога при этом должна быть в приподнятом состоянии. В случае самостоятельного обращения в больницу, пациенту нужно сидеть или полулежать.
После обращения в медицинское учреждение пациента кладут в травматологическое отделение, где оказывают комплексное лечение.
Стандартная терапия проходит следующим образом:
![]()
Успешное выздоровление возможно исключительно при постельном режиме. После устранения первичных симптомов, больному разрешается передвигаться с помощью костылей без упора на поврежденную ногу.
При смещении фаланги пациенту назначается закрытая репозиция. Процедура проводится следующим образом:
- Пострадавшая часть обрабатывается анестетиками и обезболивающими средствами.
- Затем хирург вытягивает палец и возвращает фаланги в физиологическое состояние.
- При отсутствии эффекта процедура повторяется до полного восстановления движения суставов большого пальца.
Репозиция такого рода возможна только при переломе без осколков. Для точного диагноза больному проводят рентгенографию. Снимок нужно сделать и после процедуры для контроля качества работы. После чего на место поражения накладывается шина.
Как делают репозицию костей носа?
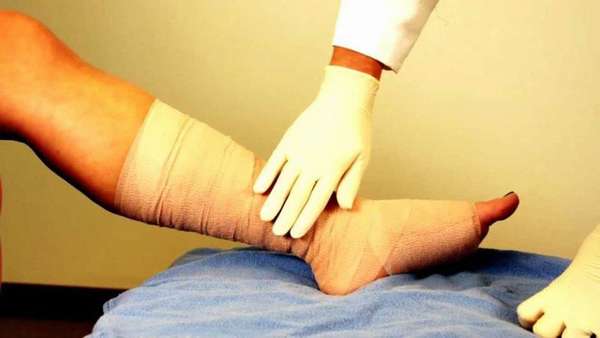
Если закрытая репозиция не дала должного результата, пациенту следует пройти скелетное вытяжение. В ходе процедуры врач удерживает обломок кости в оттянутом положении с помощью капроновой нити. Затем на место поражения накладывается гипс. Операция проводится под местным обезболивающим.
В таком состоянии потерпевшему нужно провести две недели, после чего необходимо сделать снимок пострадавшей части. При положительной динамике большой палец фиксируется шиной или гипсом до полного заживления мягких тканей и восстановления кости.
Такая процедура назначается не только при отсутствии эффекта от закрытой репозиции, но и в случае открытого перелома пальца. Раздробленные фаланги восстанавливаются под внимательным контролем хирурга.
Отломки костей фиксируются спицами, шурупами и пластинами. После чего поврежденную зону обрабатывают антисептиками и создают дренажный канал. Затем накладывают широкую полосу, состоящую из нескольких слоев гипсового бинта. Лонгету используют при наложении гипсовых шин и для укрепления повязок.
Место перелома необходимо обрабатывать антисептиками. В обратном случае существует риск развития бактериальной инфекции и опасных осложнений. После заживления тканей и костей гипс снимают, оставляя поддерживающую повязку.
Реабилитация
Период полного восстановления занимает до восьми недель. Длительность реабилитации зависит от тяжести и формы перелома.
В это время больному назначают курс вспомогательных процедур:
- массаж,
- ЛФК,
- общеукрепляющий комплекс упражнений,
- лечебная гимнастика,
- восстановление кровообращения.
![]()
Ускорить процесс выздоровления помогут физиотерапевтические процедуры. В каждом случае список физиотерапии индивидуален, но в консервативное лечение входит:
- электрофорез,
- лечение солями кальция,
- УВЧ,
- УФО,
- магнитотерапия,
- грязелечение,
- амплипульс,
- миостимуляция,
- парафиново-озокеритовые аппликации.
Что дает магнитотерапия для суставов?
Узнайте, как пить мумие при переломах.
Осложнения
Неграмотное лечение при переломе проксимальной фаланги 5 пальца стопы опасно своими последствиями. К основным из них относят:
- видимую деформацию пальца,
- ограничение подвижности,
- потеря функциональности,
- появление ложных суставов,
- полная неподвижность сустава,
- инфекционное воспаление всех составляющих частей костной ткани,
- гангрены.
При несвоевременном обращении в стационар присутствует риск аномального сращения, что повлечет за собой неверное заживление кости. Исправить такую патологию можно только хирургическим путем.
Заключение
Разработать большой палец ноги поможет лечебная гимнастика, физиотерапевтические процедуры, массаж. Также важно следить за питанием. Включите в рацион свежие овощи и фрукты, нежирное мясо, белковую пищу. Во время реабилитации полезно принимать молочные и кисломолочные продукты.
Ускорить процесс выздоровления поможет ограничение тяжелых нагрузок. Приобретите удобную ортопедическую обувь.
Пальцы рук и ног имеют хрупкое строение. Ежедневно они подвергаются большим нагрузкам. При нарушении обмена веществ, снижении иммунитета, недостатке кальция, может случиться краевой перелом. Он часто возникает во время занятий спортом (баскетболом, пауэрлифтингом, бегом, волейболом). Краевой перелом фаланги пальца считается безопасным, относительно других переломов. Но его неквалифицированное лечение приводит к неврологическим заболеваниям, нарушению кровообращения, потере подвижности и даже к некрозу тканей .
Описание патологии
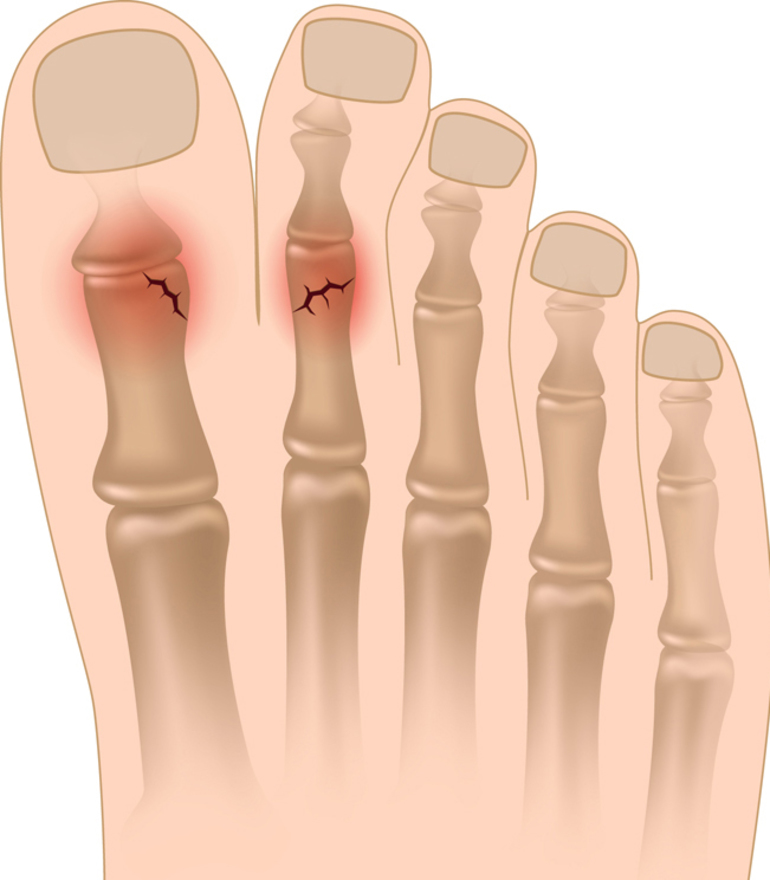
Краевой перелом – это когда от кости откалывается небольшой кусок. Он может появиться после травмы и при некоторых патологиях.
Это самый безопасный перелом из всех видов, так как не вызывает состояние шока, угрожающее жизни больного.
Закрытая форма краевого перелома фаланги лечится легко с помощью иммобилизации пальца. Открытая форма может вызвать инфекции кости и организма, поэтому предполагает антибактериальную терапию.
![]()
Причины
Основные причины возникновения краевого перелома фаланги :
- онкологическое заболевание, особенно после химиотерапии;
- остеопороз;
- остеомиелит;
- гиперпаратиреоз;
- туберкулёз костей;
- нарушение усвоения кальция и витамина Д3;
- наследственные заболевания суставов;
- иммунодефицит;
- осложнения после инфекционных заболеваний;
- травмы.
Классификация
Классифицируют краевой перелом фаланги следующие факторы:
- Причина :
- травма (компрессионное сдавливание, удар или ушиб);
- патология, вызывающая повышенную хрупкость костей.
2. Нарушение кожных покровов :
- открытый перелом (характеризуется повреждением кожи и появлением раны);
- закрытый – кожные покровы не нарушены.
3. Локализация на фаланге :
- ногтевой;
- средний;
- сочетанный;
- основной.
4. Степень разрушения кости :
- есть осколки;
- костные отломки смещены;
- нет смещения костей.
![]()
Подробнее о других видах травм пястно‐фалангового сустава читайте здесь.
Симптомы
Симптоматика краевого перелома фаланги размыта. Диагноз можно поставить только после рентгенографии. Симптомы делятся на относительные – они могут сопровождать другие патологии, и абсолютные – они всегда сопровождают именно перелом.
Относительные симптомы:
![]()
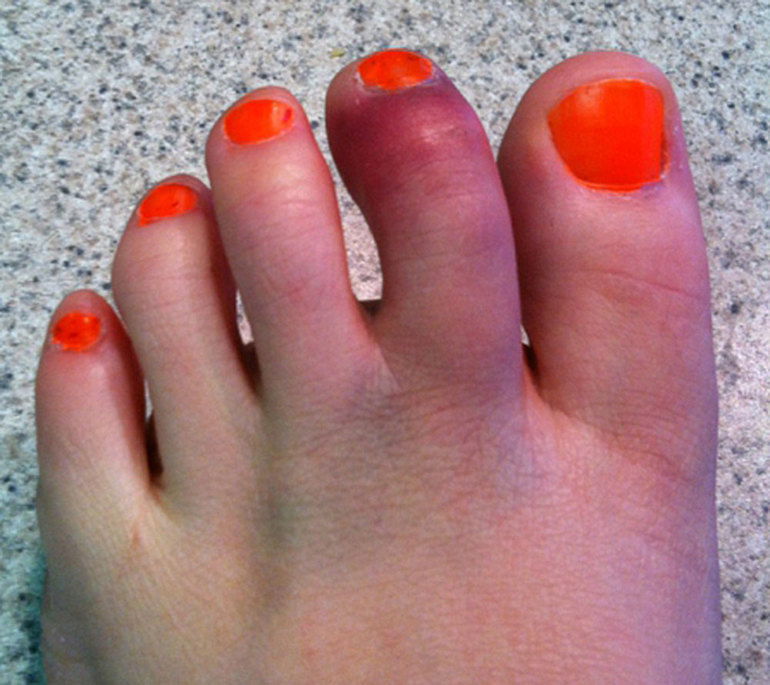
отеки;- боль;
- гематомы (за несколько часов палец может стать фиолетовым);
- гиперемия (покраснение) и гипертермия (повышение температуры) в области повреждения;
- боль при опоре на стопу;
- нарушение подвижности стопы;
- больно двигать кистью.
Абсолютные симптомы:
- хруст обломков кости при надавливании;
- нефизиологичное положение пальца;
- при открытом переломе видны обломки кости в ране;
- патологическая подвижность.
Перелом пальца на руке
Краевой перелом фаланги пальца на руке – болезненная травма. Кости здесь хрупкие и выполняют много функций. Лечение направлено на их сохранение :
- При травме большого пальца руки применяется растягивающий аппарат. После вытягивания палец фиксируют, блокируют движение. Перелом других пальцев лечится аналогично.
- Краевой перелом фаланги безымянного пальца немного отличается от других травм. Этот палец – самый неподвижный. Блокада его движения может привести к появлению контрактур. Поэтому такая травма обязательно сопровождается физиотерапией и использованием наружных средств с троксерутином или гепарином (для нормализации кровообращения).
Перелом пальца на ноге
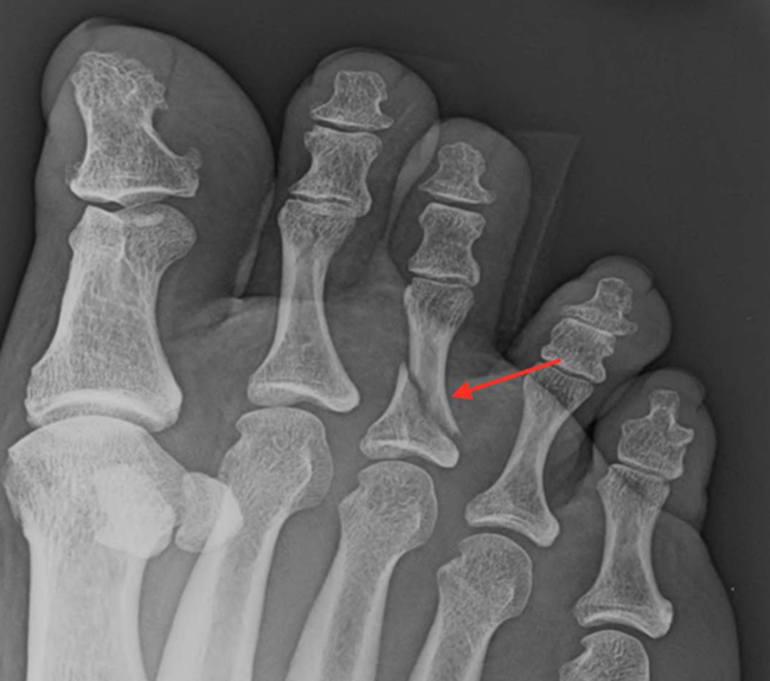
Главная задача при травме – зафиксировать отколотый фрагмент.
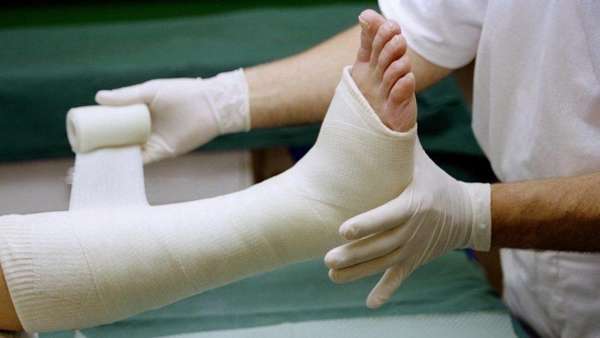
Затем, с помощью фиксации, нужно обездвижить палец. Тогда кости срастутся правильно. Недостаточная иммобилизация приводит к операции. Краевой перелом фаланги большого пальца на ноге в области ногтя лечат фиксацией жестким ортезом. Время заживления 3–4 недели.
![]()
Переломы пальца достаточно болезненны, пострадавшему назначают обезболивающие препараты (Найз, Мовалис, Целебрекс). Больному необходимы покой, лед на место перелома, фиксация конечности.Если диагностируется краевой перелом на уровне ногтевых фаланг, то палец можно зафиксировать пластырем или тейпом. Эта часть стопы нагружается меньше. Жесткая фиксация не нужна. Травмированный палец прикрепляется к соседнему.
Осложнения травмы
При краевой травме могут появиться :
![]()
Гематома – ее вызывает скопление крови под ногтевой пластиной. Если ее не убрать, то появляется гной, повышается вероятность инфекции. Чтобы этого не произошло, у основания ногтя делают надрез для эвакуации крови.- Формирование ложного сустава. Это возможно при отсутствии сращения костных фрагментов. Ложный сустав ограничивает движение пальца или сохраняет его патологическую подвижность, провоцирует боль при физическом напряжении. Нужна профессиональная иммобилизация и назначение препаратов, улучшающих регенерацию костной ткани (Остеогенон). Подробнее о том, что такое ложный сустав и как избавиться от патологии, читайте в этой статье.
- Остеомиелит - патология, которая развивается при открытых ранах. Микроорганизмы проникают в костную ткань, вызывают воспаление и нагноение. В затянутых случаях – ампутация конечности. Поэтому открытые раны лечат в стерильных условиях.
- Контрактуры – образования, которые ограничивают или блокируют движение сустава. Анкилоз – окостенение сустава с полной потерей движения.
- Нарушение чувствительности в пальцах неврологического происхождения.
- Искривление.
Первая помощь
Травма вызывает интенсивные боли. Пострадавшему следует дать обезболивающее (Темпалгин, Анальгин, Пенталгин, Кетанов). Доврачебная помощь заключается в предоставлении больному покоя. Пострадавшую конечность следует обездвижить.
![]()
При травме пальцев на руке необходимо сделать импровизированную косынку. Сломаный палец фиксируют со здоровым с помощью тейпа или бинта. При травме пальца ноги нужно уложить больного и приподнять конечность, допускается наложение импровизированной шины. Приложить лед. При открытой ране следует залить ее Мирамистином или Хлоргексидином.Что делают в больнице
- Проводят местное или внутрисуставное обезболивание прокаином, лидокаином. При сильных болях назначают наркотические анальгетики.
- При открытом переломе останавливают кровотечение и обрабатывают рану раствором антисептиков.
- Проводят рентгенографию.
- Осуществляют иммобилизацию конечности.
Лечение
Совмещение костного отломка, устранение деформации и восстановление всех физиологических функций конечности – это основы лечения.
Под местной анестезией вправляют отломки, накладывают гипс или жесткий ортез. Через неделю – повторный рентген. По снимку специалист определит правильность сращивания и интенсивность образования костной мозоли.
- Проводится внутрикостная или проводниковая анестезия.
- Фиксируется предплечье или стопа. Накладывается гипс на ладонь (щиколотку) и палец.
- Пальцы кисти или стопы слегка сгибаются (для создания физиологического положения).
- Сопоставляется фрагмент кости.
- Гипс удерживают до его затвердевания.
- Гипс фиксируют бинтом.
- Делают повторный рентген для контроля сопоставления отломков.
- При отслоении ногтя, ногтевую пластину удаляют. Накладывают стерильную повязку с антибактериальной мазью.
Иногда невозможно добиться сопоставления отломков и их удержания. Это происходит тогда, когда кость сильно раздроблена. Применяют остеосинтез.
Для остеосинтеза берут спицы диаметром 0,7–2,2 мм (зависит от площади фиксируемого отломка). С помощью электродрели через кожу вводят спицы по двум методикам:
- крестообразно при переломе диафизарного конца фаланги;
- дистракционными аппаратами внешней фиксации при краевом повреждении кости в области сустава.
После остеосинтеза кисть (щиколотку) с пальцем иммобилизируют на 14 дней и начинают реабилитацию.
Период ношения спиц на фалангах:
- на концевой – 3 недели;
- на средней – 45 дней;
- на основной – 1 месяц.
Этапы хирургической терапии при открытой травме:
Первый этап : обработка раны, иссечение некрозированных тканей, остановка кровотечения, местная антибактериальная терапия, наложение на рану стерильной повязки с антисептиком, фиксация.
Второй этап начинают через 2 – 4 дня после травмы после оценки жизнеспособности тканей. Проводится фиксация костных отломков и сшивание сухожилий.
Чтобы снизить интенсивность болевых ощущений, принимают нестероидные противовоспалительные препараты: Нимесил, Мовалис, Нурофен, Целебрекс.
Часто перелом сопровождается ушибом всей кисти или стопы. Тогда используют местные нестероидные противовоспалительные средства: гель Вольтарен, гель Найз, крем Кетонал.
Чтобы снять отек и гематому с травмированной конечности, применяют мази с гепарином и троксерутином – Лиотон, Троксевазин.
Реабилитация
Конечность длительное время находится в зафиксированном состоянии. Нарушение кровообращения, снижение эластичности мышечной ткани приводят к уменьшению двигательной активности, появлению отеков.
Процедуры для реабилитации :
- Физиотерапия: магнитотерапия, электрофорез, дарсонвализация, наложение озокерита и парафина. Физиотерапия помогает восстановить кровообращение и улучшить подвижность.
- Массаж повышает мышечный тонус, восстанавливает подвижность суставов и снижает застойные сосудистые проявления.
- Лечебная физкультура помогает восстановить работу мышц и суставов.
- Использование эспандеров, мячиков, су‐джок терапию.
- Компрессы с Димексидом и наружными нестероидными противовоспалительными средствами (Вольтарен, Кетонал, Найз, Диклоран).
- Ношение ортеза при выполнении физической работы.
- Ограничение резких движений, поднятия тяжестей.
- Прием препаратов кальция и витамина Д3.
- Народные методы для разработки пальцев: завязывание шнурков, перебирание круп, рисование, вышивание и вязание.
Процесс реабилитации занимает 30 – 45 дней.
Для успешного восстановления работы пальцев после травм показана щадящая физкультура. В этом видео показаны простые и эффективные упражнения.
Читайте также: