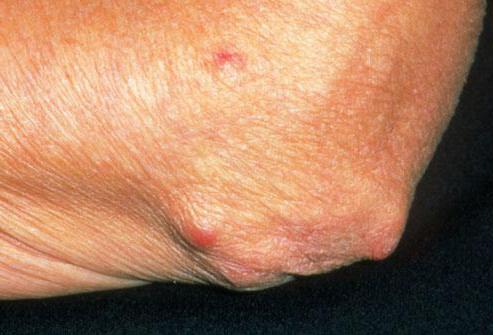
Ревматоидный узелок на голеностопный сустав
Диаметр ревматоидных узелков составляет 2-3 мм. Как правило, у пациентов отмечается множество высыпаний. Ревматоидные узелки не вызывают болезненных ощущений. Они располагаются около суставов. В особенности часто локализуется ревматоидный узелок на локте. Нередко новообразования спаиваются с близлежащими тканями. Повреждение ревматоидного узла может привести к образованию язвы.
Причины развития патологии
Механизм образования до конца медициной не изучен. Большинство исследователей придерживаются мнения, что стартом для развития ревматоидных узелков служит васкулит. Патологический процесс основан на воспалении стенок малых сосудов при нарушении работы иммунной системы. К такому выводу врачи пришли после исследований новообразований. В их составе были выявлены иммунные комплексы.
Ревматоидные узелки могут проявляться не только при ревматизме. Точно такие же новообразования отмечаются при системной красной волчанке примерно в 7% случаев. Фото ревматоидных узелков представлено в этой статье.
Основные места расположения
В большинстве случаев новообразования локализуются в подкожной клетчатке. При этом они располагаются в области локтей и в районе предплечья.
Основное расположение патологических новообразований — это кисти рук. Они располагаются в межфаланговых и пястно-фаланговых суставах. Кожа над суставами краснеет. Ревматоидный узелок на пальце ограничивает его движение.
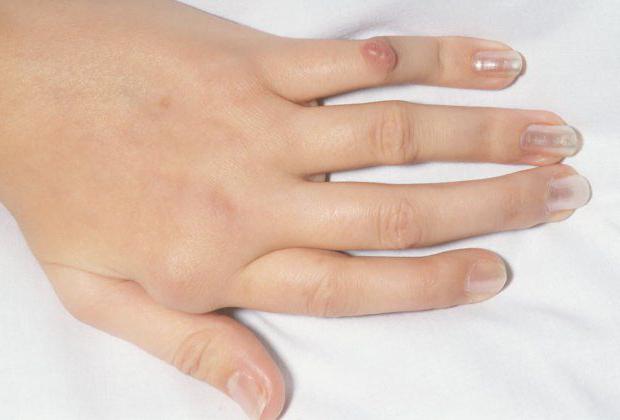
Значительно реже новообразования располагаются в области ладоней и подушечек пальцев. Они могут находиться не только на руках, но и на стопах. Как правило, место локализации — область, подверженная тренью обувью (пятки и пяточные сухожилия).
У пациентов, которые ведут сидячий образ жизни, ревматоидные узелки могут поразить область седалищных бугров на ягодицах.
У лежачих больных такие новообразования локализуются на затылке, в области позвоночного столба и крестца. А у больных, носящих очки, они располагаются на переносице.
Важная информация
При диагностировании болезни нахождение узелков при врачебном осмотре имеет ведущее значение. Новообразования могут иметь единичный характер и обладать маленькими размерами. К тому же они не всегда локализуются в типичных для болезни местах.
Структура новообразований
Пациенты часто не замечают узелки, так как они не вызывают болезненных ощущений. Новообразования редко нагнаиваются и изъязвляются. Мелкие по размеру новообразования обладают очень плотной структурой. Они зачастую могут быть спутаны врачом с тофусами, возникающими при подагре. Ревматоидные узелки более крупных размеров имеют структуру, похожую на плотную резину. Они напоминают кисту, так как в их центре локализуется небольшое количество жидкости. Фото ревматоидных узелков подобного типа представлено ниже.
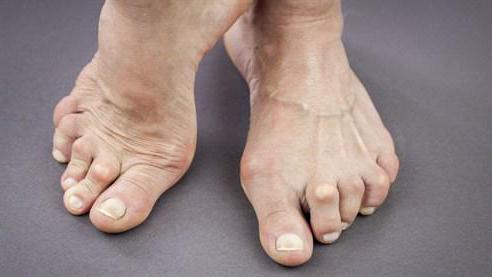
У некоторых пациентов новообразования с легкостью перемещаются в подкожной клетчатке, но в большинстве случаев они прирастают к близлежащим тканям. В этом случае они могут способствовать повреждению сухожилий.
Количество ревматоидных узелков
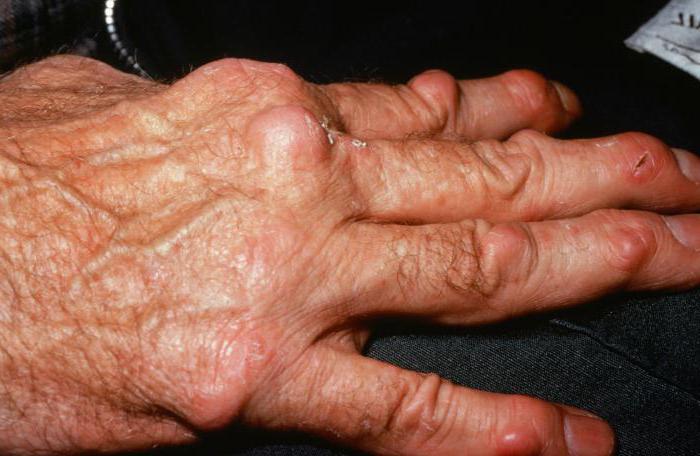
У пациентов мужского пола старше 40 лет ревматоидные узелки обнаруживаются в большом количестве. Распространенность новообразований у больных может разниться. У некоторых людей отмечаются единичные узелки, у других они образуются в большом количестве.
Иногда ревматоидный артрит развивается по другому сценарию. У больных отмечается небольшой воспалительный процесс в синовиальных оболочках сустава, который характеризуется скоплением жидкости в комбинации с ревматоидными узелками. Такое течение болезни по большей мере присуще мужчинам. Оно получило название ревматоидный нодулез.
Что предлагает для излечения официальная медицина
Лечение ревматоидных узелков предполагает устранение основного заболевания — рематоидного артрита. При этом предполагается применение нестероидных препаратов с противовоспалительным действием. Эти лекарственные средства используются довольно часто, поскольку у них не отмечается побочных эффектов.
Как правило, при ревамтоидном артрите пациентам рекомендован "Мелоксикам". Начальная доза препарата составляет 15 мг. По мере снятия воспаления она может быть сокращена в два раза. Минимальная доза принимается в течение продолжительного времени и служит для поддержания состояния больного.
Препарат "Нимесулид" употребляется по 200 мг в сутки в два приема.
Также широкое распространение получил "Целекоксиб". Предполагается суточное употребление препарата в количестве 100-200 мг в сутки.
Не рекомендуется комбинировать препараты одной группы, так как результат от этого нулевой, а вот риск возникновения побочных эффектов достаточно высок.
К базисным лекарственным средствам относится "Метотрексат", "Циклоспорин", "Сульфазалазин", "Азатиоприн" и др. Такие средства назначаются сразу после диагностирования ревматоидного артрита. Если долгое время не наблюдается никаких улучшений в состоянии пациента, то их дополняют гормональными средствами или же заменяют.
Как правило, комбинирование с гормонами помогает снизить активность патологического процесса.
При назначении базовых препаратов врач наблюдает за активностью воспалительного процесса.
При тяжелом течении заболевания, как правило, применяется пульс-терапия, предполагающая введение большого количества гормональных средств в сочетании с базовыми препаратами.
Употребление глюкокортикостероидов
Препараты, содержащие гормоны, назначаются при повышенной активности воспалительного процесса. В ряде случаев применяются гели, мази, кремы с содержанием глюкокортикостероидов. Назначаются они для местного применения в области, где располагаются подкожные ревматоидные узелки.
Если поверхность новообразования изъязвлена, то назначаются препараты, способствующие ускорению эпителизации. При умеренном характере воспалительного процесса применяются гормональные средства в поддерживающих дозах. Их принимают параллельно с базовыми средствами.
При ревматоидном артрите необходимо приостановить развитие такого осложнения, как остеопороз. Поэтому пациентам назначаются препараты кальция и витамин Д.
Применение лазерной терапии
Лазерная терапия является одним из способов лечения ревматоидного артрита. Высоким уровнем эффективности данный метод обладает на начальных стадиях заболевания. Лазерную терапию применяют курсами (не более 15 каждодневных процедур).
Для снятия болей используется криотерапия (лечение холодом). Обычно проводится 20 процедур.
На ранних стадиях заболевания применяется электрофорез кальция. Прекрасным эффектом обладает использование магнитотерапии, импульсного тока, а в тяжелых случаях фонофореза гидрокортизона.
Лечебная физкультура
Всем пациентам, пораженным ревматоидным артритом, рекомендуется лечебная физкультура и массаж. Эти процедуры способствуют снятию спазмов в мышцах и быстрее восстанавливают функции поврежденных суставов.
При артрите назначаются сероводородные или радоновые ванны, аппликации грязью.
Рецепты народной медицины
При лечении ревматоидного артрита можно прибегнуть к использованию народных методов. При заболевании применяются компрессы из сырого картофеля. Их накладывают на ревматоидные узелки.
Очищенный картофель следует натереть на мелкой терке и положить полученную массу в сито. Его с картофелем опускают на 2-3 секунды в кипящую воду. Содержимое сразу же перекладывается в хлопковый мешочек. Горячий картофель прикладывается к узелку, накрывается целлофаном и закрепляется повязкой.
Применение бальзама из хвои
Узелки при ревматоидном артрите устраняются бальзамом из хвои. Такой метод лечения не вызывает привыкания и поэтому может использоваться на протяжении длительного периода времени.

Для приготовления средства берется 40 г сосновых веток и сухие ягоды шиповника в пропорции 1:1, а также маленький зубчик чеснока.
Сосновые ветки кипятятся в двух литрах воды в течение 30 минут. Затем содержимое заливается в термос. Через два дня настой процеживается. Его следует пить по одному стакану четыре раза в день. Можно добавлять немного меда по вкусу.
При наличии рематоидных узелков хорошим эффектом обладают и ванны с хвоей.
Соблюдение диеты
При ревматоидном артрите рекомендуется включать в рацион больше фруктов, овощей и ягод. Нельзя употреблять помидоры, баклажаны и картофель. Следует уменьшить потребление сахара, белого хлеба и прочих мучных изделий, пить больше чистой воды (примерно 6-8 стаканов день).
Для успешной борьбы с заболеванием требуются жирные кислоты Омега-3. Они содержатся в большом количестве в морепродуктах, рапсовом масле и сое.
Немаловажную роль играет и психологический аспект. Пациент должен настроить себя на положительный лад и точно выполнять все предписания врача. Только в этом случае он сумеет добиться длительной ремиссии заболевания.
Профилактика и прогноз заболевания
Следует помнить о том, что ревматоидному артриту присуще хроническое течение. Однако если лечение было начато вовремя, и профилактические мероприятия проводятся с регулярностью, то удается добиться продолжительной ремиссии. Ни в коем случае нельзя прибегать к самолечению. Терапия должна проводиться только профессиональным специалистом.
Профилактические меры заключаются в проведении лечебной гимнастики. Больные должны сочетать аэробные нагрузки с упражнениями для общего укрепления. Комплекс упражнений подбирается врачом в индивидуальном порядке. Как правило, пациентам рекомендуется посещение плавательного бассейна, езда на велосипеде, спортивная ходьба.
Выбор нагрузки зависит от физической подготовленности пациента. Она должна увеличиваться поэтапно.
Патологии, которые провоцируют воспаления суставов, доставляют большое количество неудобств. Самые неприятные – это боль, ограничивающая движения, ухудшение общей двигательной активности. При формировании подкожных ревматических узелков некоторые полагают, что это только косметический дефект. На самом деле они считаются одним из первых признаков возникновения ревматизма.

Появление узелков
Ревматоидные узелки, причины появления
Это плотные безболезненные узелки круглой или овальной формы. Размер от диаметра зерна до горошины. Они могут формироваться во время ревматической атаки примерно у 4% заболевших. Кожный покров над ними сохраняет подвижность, не воспаляется.
Узлы быстро образовываются, локализуются в местах крепления сухожилий, над костями и другими выступами, рядом с коленями, локтями, пястно-фаланговыми суставами, в области лодыжек, пятки.
После появления они могут тут же за несколько дней самопроизвольно исчезнуть. Но чаще регресс затягивается на 1-2 месяца без любых остаточных явлений.
В настоящее время точные причины формирования подкожных узелков не установлены. У врачей есть версия, что это следствие изменений стенок кровеносных сосудов, и что возникают они под влиянием сбоя работы иммунитета, то есть из-за аутоиммунных процессов в организме.
Узлы бывают совсем незаметными, поэтому диагностировать их может только врач. Почти всегда они начинают появляться уже на запущенной стадии поражения суставов, то есть когда болезнь протекает длительное время без соответствующего лечения.
Клиническая картина при узловом артрите
Подкожные или периостальные уплотнения похожи на кисты округлых форм, диаметр обычно 2-20 мм. Встречаются они у некоторых пациентов с запущенными формами патологий. При узловом артрите образование может сформироваться за несколько часов и даже через неделю после обострения болезни.
Во время ремиссии происходит самостоятельное рассасывание примерно за 1-2 месяца. Уплотнения подвижные и эластичные, если надавить – то никакого дискомфорта не ощущается.

Симптомы
Самые частые места локализации узлов это:
- сгибы локтей;
- колени;
- кисти рук;
- голеностопы;
- затылок;
- голова;
- самые маленькие суставы пальцев рук;
- предплечья.
При узловом артрите новообразования плотные, подвижные, болей не вызывают. Находятся они в подкожной клетчатке, в зонах, где выше давление. Размер может доходить до 30-40 мм, а количество от одного до нескольких десятков. Осложнения распространят уплотнения в большом количестве.
Локализация также бывает накожной или висцеральной. Причины и места образования накожной такие:
- стопы – из-за ношения неправильно подобранной или некачественной обуви;
- затылок, позвоночник, лопатки – характерно для лежачих пациентов;
- ягодицы – из-за сидячего образа жизни.
При висцеральной зоны следующие:
- сердце;
- легкие;
- кости;
- склеры;
- нервы;
- синовиальные оболочки суставов;
- мышцы и сухожилия.
Висцеральное образование не вызывает никаких симптомов, но в случае сильных срастаний с окружающими тканями проявляются опасные нарушения функций внутренних органов.
Диагностика
При обнаружении узелков и подозрении на ревматоидный артрит доктор назначает такие анализы:
- Общий анализ крови – изучается СОЭ, при патологии она увеличена, выявляется анемия.
- Наличие/отсутствие ревматоидного фактора.
- Общий анализ мочи – наличие белка, повышение содержания кератина часто обнаруживаются при заболевании.
- Оценка почечной функции – нужна для правильного выбора препаратов и последующего контроля терапии.

Диагностика
Гистология узелков показывает, что они состоят из фиброзной ткани с очагами фибринозигидного некроза, также есть часть грануляционной ткани и проявления васкулита.
Врачи серьезно подходят к диагностике, чтобы не перепутать узелковый артрит с такими патологиями:
- саркоидоз;
- кольцевидная гранулема;
- узловатая эритема;
- сифилис.
Клиническая картина каждого указанного заболевания в симптомах имеет узловые новообразования.
Всегда ли развивается узелковый артрит
Характерные узелки наблюдаются в 20% случаев с тяжелым протеканием ревматоидного артрита и высокими показателями ревматоидного фактора в анализах крови. Обычно такое диагностируется при системных формах патологии.
После 40 лет у представителей мужского пола может развиваться нетипичная форма – нодулез. При этом прогрессирует незначительный артрит, могут возникать висцеральные симптомы, также формируется несколько десятков узелков.

Узелковый артрит
Лечение ревматоидных узелков
Лечение основывается на воздействии на основную болезнь – ревматоидный артрит. Основные способы такие:
- Лечебная гимнастика;
- прием медикаментов;
- народные средства;
- физиотерапия.
Только одно направление использовать не рекомендуется, эффективен будет именно комплексный подход. Важно внимательно заняться лечением, ведь при успешном снижении негативных показателей начинается самостоятельное рассасывание уплотнений.
Главное – это купировать воспаление, прекратить прогрессирование дистрофии в суставных тканях. Для этого используют не только лекарственные препараты, но и рецепты из народной медицины. Хорошо также проявляется себя физиотерапия – например, лазерное воздействие, криотерапия, фонофорез.
Каждая процедура помогает частично остановить воспаление, снимает боль и предотвращает необратимые разрушения соединительных тканей.
Полноценное лечение включает 3 основных этапа:
- Терапия в стационаре.
- Амбулаторная терапия в отделении кардио и ревматологии.
- Диспансерное наблюдение у специалиста.
Кроме лекарств на стационарном этапе больному показана физиотерапия и специальная лечебная диета.
Для правильной организации терапии и остановки воспалительного процесса применяются такие медикаменты:
Противовоспалительные средства часто сочетают с гормональными или биологическими препаратами в небольших дозировках.
Биологические агенты способны быстро и результативно подавить воспаление, но при слишком долгом использовании заметно ослабляют иммунитет организма по отношению к инфекциям.
Один из часто применяемых методов лечения – лазерный. Особенно он проявляет себя для ранних стадий патологии. Назначают лазер курсами, максимум 15 процедур за один раз.
Для купирования боли хорошо работает криотерапия, врачи советуют по 10-20 процедур за раз. На первых этапах заболевания используют УФО суставов.
Хорошо работает и магнитная терапия, импульсные токи, для запущенных ситуаций – фонофорез с гидрокортизоном.
Пациентам полезна ЛФК, массажи. Они позволяют уменьшить спазмирование в мышцах человека, нормализовать функции сочленений. Каждый год рекомендуется посещать курортное лечение, но только вне обострения. Хорошо оздоравливают организм грязевые аппликации, сероводородные, радоновые ванны.
Чтобы облегчить признаки патологии, уменьшить узелки, можно использовать советы народной медицины. Хорошо действуют лечебные ванны, примочки с картофелем, бальзам из шиповника, сосновых веток. Но подобные рецепты приводят только к временным улучшениям. Для стойкого результата требуется комплексная терапия. Перечисленные ниже способы ускоряют рассасывание, снимают боль, угнетают воспаление:
- Нужно взять чайную ложку почек сосны и залить 250 мл теплой воды, довести до закипания, снять с огня и дать постоять около 5 минут, процедить. Пьют такое лекарство теплым, трижды за сутки, по столовой ложке перед едой.
- Измельчить и высушить корень аира, каждый день с утра принимать его по чайной ложке, запивая большим количеством воды.
- Смешать цветки ромашки и бузины в равных пропорциях, заварить, дать постоять 15 минут. Затем полученный раствор процедить, траву завернуть в марлю и применять, как компресс на пораженные места.
- Залить кипятком 50 г сухого чабреца, дать постоять 3 часа, а затем, соединив с водой, принимать ванны перед сном.

Народные рецепты
Ревматические узелки и аннулярная сыпь
Аннулярная сыпь представляет собой бледно-розовую сыпь в форме колец, гирлянд. Ее часто обнаруживают у детей на раннем этапе ревматизма, также иногда во время обострений.
Такая сыпь обильная, не проходит долго, может сохраняться на протяжении нескольких месяцев. Интенсивность соответствует остроте патологического процесса. Кроме того, чем активнее болезнь, тем больше увеличена печень, селезенка, лимфатические узлы. Высыпания развиваются одновременно с суставным синдромом.
Кожные изменения при развитии болезни диагностируются только у 3-4% больных. Ревматические узлы обычно не больше горошины, плотные, находятся в слое подкожной клетчатки, заметны над поверхностью кожи. Они формируются в зоне суставов, апоневрозов, сопровождаются аннулярной сыпью розового оттенка без шелушений и зуда.
Пациенты не замечают появление новообразований, потому что дискомфорта и болей они не провоцируют. Крайне редко проявляются нагноения, чувствительность, болезненность, тем более изъязвления.
Узлы отличаются по размерам, чем меньшем – тем плотнее у них структура. По этой причине их легко спутать с подагрическими тофусами. Более объемные уплотнения напоминают кисту, потому что в центральной части скапливается немного жидкости.
Узелки могут появляться вне кожи:
- в плевре;
- в легком;
- в сетчатке;
- в сердце.
Несмотря на похожесть по внешнему виду ревматические узлы отличаются по многим микроскопическим и клиническим свойствам:
- их размер меньше;
- при пальпации пациент может говорить о небольшой чувствительности;
- высокая скорость рассасывания;
- они малоподвижные;
- деление грануляционной ткани на зоны.

Основные отличия
Для дифференциальной диагностики требуется реализация биопсии ткани узелка, а также специалист делает забор крови для анализа на ревматоидный фактор.
По-отдельности терапия ревматических узлов не организуется, они проходят самопроизвольно после купирования процесса воспаления. В качестве медикаментозного лечения ревматизма назначаются следующие препараты:
- стрептококковые антибиотики – пенициллины, цефалоспорины;
- глюкокортикоиды – требуются в случае отсутствия должного эффекта от НПВС;
- НПВС;
- биологические средства – нужны при тяжелом протекании или при развитии осложнений.
Комплексное воздействие на болезнь предотвращает вовлечение в патологию новых здоровых тканей, способствует ускорению рассасывания узелков.
В качестве дополнения к основной терапии врачи допускают использование народных рецептов. Самыми действенными считаются такие:
- Взять 100 г стеблей сельдерея, тщательно промыть проточной водой, затем прямо вместе с корнем залить в емкости доверху, уварив до 200 мл. Пить отвар горячим в течение дня.
- Прием хвойных ванн.
Заключение
Важно помнить, что подкожные ревматически узелки – следствие хронической патологии, прогноз на полное восстановление неблагоприятный. Но при своевременно начатой терапии и реализации мер профилактики осложнений и рецидивов под строгим контролем опытного врача удается добиться устойчивой ремиссии.
Воспаление суставов приносит больному массу неприятных ощущений: боль, скованность, нарушение подвижности. Наряду с этим под кожей могут появляться специфические узелки. Несмотря на то, что подобные образования безболезненны и выглядят как незначительный косметический дефект, они являются важнейшим диагностическим признаком тяжелых системных заболеваний, таких как ревматизм и ревматоидный артрит.

Что такое ревматоидные узелки, почему образуются
Это плотные подкожные или надкостные образования, состоящие из скоплений некротических участков соединительной ткани.
Внимание! Узелки встречаются у 20-30% больных серопозитивным ревматоидным артритом (РА) в период обострения.
Этиология образований до конца не изучена, но существует теория, согласно которой узелки появляются из-за васкулита мелких сосудов, вызванного аутоиммунными нарушениями. У 5-7% больных системной красной волчанкой отмечаются похожие образования.
Клиническая картина при узловом артрите
Узелки при РА плотные на ощупь, подвижные, безболезненные округло-выпуклой формы. Развиваются чаще всего в подкожной клетчатке, в местах повышенного давления. Их размер колеблется от нескольких миллиметров до 3-4 см в диаметре. Количество образований индивидуально для каждого больного – от одного до нескольких десятков.

Возникают узелки преимущественно в области локтей, предплечий, кистей и мелких суставов пальцев рук. Локализация может варьироваться в зависимости от индивидуальных особенностей больного:
- стопы – ношение неудобной обуви;
- ягодицы, седалищные бугры — при сидячем образе жизни;
- затылок, лопатки, позвоночник, крестец – у лежачих больных.
- легкие;
- сухожилия, мышцы;
- кости, синовиальная оболочка сустава;
- сердце;
- нервная система;
- склера глаза.
Внимание! Висцеральное образование узелков протекает бессимптомно, но при срастании с окружающими тканями возникают нарушения в работе внутренних органов.
Диагностика
Поскольку появление узелков происходит безболезненно, многие больные не обращают на них внимания. В связи с этим при подозрении на РА проводят целенаправленный поиск новообразований на коже с параллельной лабораторной диагностикой:
- общеклинический и биохимический анализ крови;
- общий анализ мочи;
- анализ крови на наличие ревматоидного фактора.
В результатах исследования обнаруживают маркеры воспалительного процесса: лейкоцитоз, повышение СОЭ и С-реактивного белка, уменьшение уровня гемоглобина. В 90% случаев в крови присутствует ревматоидный фактор.

При биопсии ревматоидного узелка отмечают характерную гистологическую картину: фиброзная ткань с ограниченными очагами некроза коллагена, вокруг которых палисадообразно расположены макрофаги. Кроме того, обнаруживают грануляционную ткань и воспаление кровеносных сосудов, вызванное большой концентрацией иммунных комплексов (IgG и IgM) и ревматоидного фактора.
Узелки при ревматоидном воспалении имеют симптоматическое сходство с образованиями при кольцевидной гранулеме, лепре, саркоидозе, узловатой эритеме, липоидном некробиозе и ревматизме. Для дифференциальной диагностики проводят микроскопию внутренних тканей. Маленькие твердые узелки часто путают с тофусами, которые появляются при подагре.

Ребята! Мы запустили авторское сообщество на тему здоровья, фитнеса и долголетия.
Давай вместе построим экосистему, которая заставит нас развиваться, несмотря ни на что!
Вступай, если тебе не безразлично твое здоровье!
Всегда ли развивается узелковый артрит
Характерные узелки образуются у 20% больных с тяжелым течением РА и высоким титром ревматоидного фактора в крови. Чаще всего они обнаруживаются при системной форме заболевания.
Это интересно! У мужчин после 40 лет встречается нетипичная форма болезни – нодулез. Для него характерен незначительный артрит, возможные висцеральные проявления и образование нескольких десятков ревматоидных узелков.

Лечение ревматоидных узелков
Для устранения ревматоидных узелков необходимо провести комплексную терапию РА. Дополнительное лечение и хирургическое вмешательство может понадобиться при изъязвлении образований и присоединении инфекционного процесса.
Для полноценной терапии ревматоидного артрита и купирования воспалительного процесса используют несколько групп препаратов:
- НПВС (Диклофенак, Мелоксикам, Нимесулид, Целекоксиб). Эффективно устраняют боль и воспаление в пораженных тканях.
- Глюкокортикостероиды (Преднизолон, Метилпреднизолон, Триамцинолон, Бетаметазон). Назначаются внутрь при системных проявлениях, внутривенно при остром течении заболевания, и внутрисуставно для устранения воспаления в острый период. Для уменьшения ревматоидных узелков применяются местно в виде мазей и кремов.
- Базисные противовоспалительные средства (Метотрексат, Сульфасалазин, Циклоспорин А). Назначаются курсами на несколько лет для торможения воспаления и деструктивных процессов в суставах. Используются по отдельности и в комбинации с небольшими дозами гормональных средств и биологических препаратов.
Это важно! Если при лечении Метотрексатом наблюдается увеличение количества и размера узелков, препарат следует заменить другим средством.
При неэффективности терапии глюкокортикоидами и базисными препаратами назначают биологические агенты (Инфликсимаб). Они эффективно подавляют аутоиммунную воспалительную реакцию, но при длительном применении могут сильно ослабить сопротивляемость организма к инфекциям.

В период ремиссии больным РА показано проведение физиотерапевтических процедур:
- фонофорез с гидрокортизоном;
- лазерная терапия;
- магнитотерапия;
- электрофорез кальция;
- сероводородные и радоновые ванны;
- грязелечение;
- криотерапия.
Дополнительно нужно делать лечебный массаж и заниматься ЛФК и легкими видами спорта (плавание, езда на велосипеде). Всем пациентам показано регулярное санаторно-курортное лечение.
Наряду с приемом препаратов для устранения узелков можно применять рецепты народной медицины:
- Картофельный компресс. Очищенный и натертый сырой картофель бланшируют 2-3 минуты. Наполняют мешочек из натуральной ткани и прикладывают к узелкам, закрепив пленкой или марлевой повязкой.
- Хвойный настой. 40 г молодых веточек сосны, столько же шиповника и зубчик чеснока кипятить 30 минут с 2 л воды. Перелить в термос или толстостенную кастрюлю, закутать одеялом и оставить на 2 дня. Принимать по 1 стакану 4 раза в сутки.
Подобные средства могут помочь уменьшить воспаление в узелках, но для полного удаления необходимо пройти полноценную терапию.

Ревматические узелки и аннулярная сыпь
Эти два проявления не имеют отношения к ревматоидному артриту.
Узелок ревматический – это плотное малоподвижное подкожное образование округлой или овальной формы. Наблюдается у 3% больных тяжелым ревматизмом.
Внимание! Такие узелки развиваются безболезненно в течение нескольких часов или через 5-10 дней после начала болезни, и могут рассасываться сами за 2-8 недель.
Аннулярные высыпания, или кольцевидная эритема, – это бледно-розовая сыпь, появляется на фоне активного воспаления и исчезает после его завершения. Кроме поражения кожи и лихорадки ревматизм сопровождается ревматическим артритом.
Такие узелки развиваются в подкожной клетчатке, в тканях апоневрозов, сухожилий, фасций и суставных сумок. Располагаются недалеко от очага воспаления, чаще всего на сгибе локтевых, коленных, голеностопных суставов, в зоне остистых отростков позвоночника, лодыжек, затылка и волосистой части головы.
Появляются симметрично по одному или группами. Размер узелков варьируется от 2 мм до 2 см, поэтому диагностировать их лучше при максимально согнутом суставе.

Несмотря на внешнее сходство, ревматические узелковые образования отличаются от ревматоидных по целому ряду клинических и микроскопических признаков:
- небольшой размер;
- возможная чувствительность при пальпации;
- групповое расположение;
- быстрое рассасывание;
- отсутствие палисадообразного строения гистиоцитов;
- разделение грануляционной ткани на зоны.
Для дифференциальной диагностики РА и ревматизма назначают проведение биопсии тканей узелка и анализ крови на ревматоидный фактор.
Отдельное лечение ревматических узелков не проводится, поскольку они исчезают сами после прекращения воспалительного процесса в организме. Для медикаментозной терапии ревматизма применяют следующие препараты:
- Антибиотики чувствительные к В-гемолитическому стрептококку – пенициллины (Бензилпенициллин), цефалоспорины (Цефуроксим), Кларитромицин, Линкомицин.
- НПВС (Диклофенак, Нимесулид, Целекоксиб).
- Глюкокортикоиды (Преднизолон, Метилпреднизолон). Назначаются при неэффективности НПВС.
- Биологические препараты (Инфликсимаб, Ритуксимаб). Назначаются при тяжелом течении заболевания и осложнениях.
Комплексная терапия предупреждает повреждение новых тканей и значительно ускоряет рассасывание ревматических узелков.

Дополнительно для устранения ревматических симптомов можно использовать средства народной медицины:
- 1 ч. л. сосновых почек залить стаканом воды, довести до кипения, 5 минут подержать и снять с огня. Принимать теплым по 1 ст. л. 3 раза в день после еды.
- 1 ч. л. сухого измельченного корневища аира запить стаканом воды натощак.
- 100 г промытых стеблей сельдерея вместе с корнем залить доверху водой и уваривать до 200 мл. Выпить готовый отвар в течение дня.
- По 20 г цветов бузины и ромашки заварить кипятком, оставить на 15 минут и завернуть в натуральную ткань. Прикладывать к воспаленным суставам.
- 50 г травы чабреца залить 1 л кипятка и дать настояться не меньше 2-3 часов. Процеженный отвар добавить в воду при принятии ванны на ночь.
При суставных заболеваниях эффективно применяются хвойные ванны (или скипидарные).
Полезное видео
Программа о здоровье, посвященная проявлениям и лечению ревматоидного артрита.
Безобидные на первый взгляд узелки свидетельствуют о воспалительной патологии всего организма. Поэтому при обнаружении любых подкожных образований не стоит заниматься самолечением. Нужно немедленно обратиться к врачу и провести полноценную терапию основного заболевания.
Читайте также:


