Дисплазия тазобедренного сустава у ребенка плоскостопие
- дисплазия
- ортопед
- плоскостопие
- ребенок

Во все времена красивая уверенная летящая походка вызывала восхищение и приковывала взгляды. Такая походка – показатель хорошего здоровья человека.
Дисплазия тазобедренного сустава у детей
Чтобы ребенок стал обладателем красивой походки, родителям необходимо в раннем возрасте обязательно показать его ортопеду. В первый год малыша показывают врачу в один месяц, три, шесть, девять месяцев и в годик. Надо обращаться к опытному хирургу-ортопеду. Он обратит внимание на отклонения, если они есть, которые выявляются при осваивании малышом новых движений, положений тела. Это позволит исключить дисплазию тазобедренного сустава. Ведь если вовремя не заметить отклонения, проблем не избежать. Ребенок не сможет нормально ходить, необходимо будет хирургическое вмешательство, которое не даст гарантии полного выздоровления. Это часто бывает, когда проблема обнаруживается после года. После операции ребенок будет ходить, но проблема в суставе останется и с годами напомнит о себе, например, может развиться артроз.
Часто врачу приходится исправлять чужие ошибки, когда к нему на прием приносят детей с запущенными случаями. Родителям надо знать признаки, по которым можно определить, что ребенку необходима помощь. Прежде всего, нужно аккуратно развести ножки малыша в стороны полностью, чтобы он принял позу лягушки — обычное положение новорожденного. Если при разведении ножек раздается щелчок — это плохо.
Желательно, чтоб такую процедуру проводил не родитель, а врач-педиатр при осмотре новорожденного ребенка. Кроме того, всем детям проводят УЗИ тазобедренных суставов в месяц, в три месяца и в шесть месяцев, это обследование помогает врачам вовремя распознать патологию тазобедренных суставов. Подъягодичные, подколенные складочки малышей должны располагаться симметрично. Ножки должны быть одинаковой длины. Если хоть одно отклонение замечено, срочно к ортопеду!
Вообще, дисплазия тазобедренного сустава врожденное нарушение, являющееся следствием задержки развития тазобедренного сустава во время внутриутробной жизни плода. Провоцирует задержку развития поздний токсикоз, инфекционные заболевания матери во время беременности, пожилой возраст родителей, плохое питание – недостаток витаминов и минеральных веществ, плохая экологическая обстановка, курение, употребление спиртных напитков. Дисплазия у девочек встречается в шесть раз чаще, чем у мальчиков и передается по наследству как по женской, так и по мужской линии. Поэтому, будущим родителям прежде всего, необходимо отказаться от вредных привычек, отнестись к своему здоровью серьезно, так как это является залогом здоровья будущего ребенка.
Плоскостопие у детей
Еще одна и вроде бы уже не такая страшная ортопедическая неприятность – плоскостопие, должна побудить родителей к посещению с ребенком ортопеда. Почти 70 процентов современных детей к семи годам приобретают плоскостопие. Некоторые мамы мальчиков даже рады: их ребенок не будет служить в армии. Но, чем старше будет становиться человек с плоскостопием, тем больше серьезных нарушений в работе организма он получит, и это все из-за неправильного положения стоп. У здоровых младенцев уже присутствует продольное плоскостопие. Это является нормой, так как ребенок в животе мамы никуда не ходит, а ножки формируются только под воздействием различных нагрузок на стопы. Но годам к пяти связки крепнут, и свод стопы принимает нормальную классическую форму. Приобретенные патологии стопы обычно возникают после пяти лет.
Проверить, начинается ли у ребенка плоскостопие или оно уже есть, можно дома. Надо смазать маслом или жирным кремом стопы ребенка и поставить его на чистый лист бумаги. Затем внимательно рассмотреть следы. По внутреннему краю стопы должна идти выемка, занимающая посередине больше половины стопы без отпечатка. Это показатель того, что с ножками ребенка все в порядке. Если же выемка занимает половину стопы и меньше, или ее нет вообще, ребенка нужно показать ортопеду.
Даже при отсутствии патологии со стороны костно-мышечной системы, один раз в год, после первого года жизни ребенку необходимо проходить диспансеризацию, при которой его обязательно осмотрит и ортопед.
Не плоская, нормальная стопа является амортизатором при ходьбе и гасит сотрясения. При плоскостопии стопа не может выполнять эту функцию и роль амортизатора выполняют коленные и тазобедренные суставы, а также позвоночник. Поэтому, спутники плоскостопия – сколиоз, остеохондроз, артроз, нарушения осанки. Ортопед выявит врожденное плоскостопие (в отличие от продольного плоскостопия), которое можно корректировать комплексом специальных упражнений, массажем, специальными лечебными супинаторами, которые подбираются в зависимости от сложности патологии и возраста ребенка. Плоскостопие плохо поддается лечению и усилия медиков направлены на то, чтобы затормозить прогрессирование заболевания.
Большое значение имеет профилактика плоскостопия — это физиологическая, нормальная нагрузка на стопы. Не упускайте возможность для ребенка походить по жесткой траве, песку, камням. Очень полезна морская галька средних размеров. Пусть ребенок чаще ходит босиком дома. Тщательно выбирайте детскую обувь. Она должна быть с небольшим каблучком и обязательно жестким задником. Пользоваться специальными супинаторами и ортопедической обувью без медицинских показаний не следует.
Дисплазия тазобедренного сустава — широко распространенная врожденная патология, которая диагностируется чаще у девочек, чем у мальчиков. Клинически она проявляется укорочением одной ноги относительно другой, нарушением отведения бедра. Лечение обычно консервативное с помощью пеленания, физиотерапевтических и массажных процедур, ношения ортопедических приспособлений. Только при неэффективности этих методов проводится хирургическая терапия дисплазии тазобедренных суставов (ТБС) у детей.
Общее описание дисплазии тазобедренного сустава у детей
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
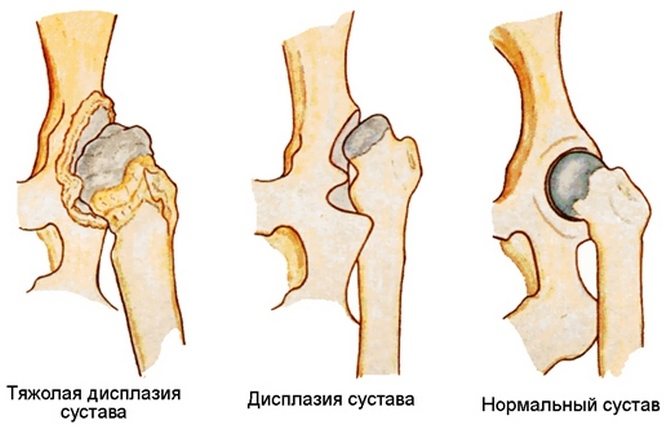
При дисплазии ТБС отмечается его недоразвитие или повышенная подвижность, которая сочетается с недостаточностью соединительных тканей. Опасность патологии заключается в частых подвывихах и вывихах бедра. Недоразвитие сустава разнится степенью тяжести — это могут быть грубые нарушения или чрезмерная подвижность на фоне слабости связочно-сухожильного аппарата. При отсутствии врачебного вмешательства возникают тяжелейшие осложнения, поэтому в детской ортопедии особое внимание уделяется своевременному выявлению дисплазии ТБС у новорожденных.
Для патологии характерно нарушение развития одного из отделов ТБС. Это приводит к утрате способности вертлужной губы, суставной капсулы, связок удерживать головку бедренной кости в анатомически правильном положении. В результате происходит ее смещение кнаружи и одновременно вверх — возникает подвывих. А при полном отсутствии контакта головки бедра с вертлужной впадиной происходит вывих.
Классификация отклонения
Дисплазии ТБС классифицируются в зависимости от степени тяжести возникших нарушений его развития. Выделяют собственно саму дисплазию, или неполноценность тазобедренного сочленения. Такая форма патологии клинически не проявляется, поэтому диагностировать ее у ребенка только при внешнем осмотре сложно. Ранее она не считалась заболеванием, а ее лечение не проводилось. Теперь без терапии не обходится, так как это может стать предпосылкой для развития осложнений. Различают три степени тяжести течения дисплазии ТБС:
- предвывих — небольшое возвратное смещение головки бедра из-за слабости суставной капсулы;
- подвывих — частичное смещение головки бедренной кости относительно вертлужной впадины с отгибанием хрящевого ободка и напряжением связок;
- вывих — полное смещение головки бедра за пределы суставной впадины.
Именно от степени тяжести недоразвития ТБС зависит тактика лечения. Если при предвывихе достаточно специального пеленания, то при частых вывихах нередко требуется хирургическая коррекция.
| Форма дисплазии ТБС | Характерные особенности |
| Ацетабулярная | Нарушено развитие только суставной впадины. Ее размеры меньше анатомических, она уплощена, а хрящевой ободок недоразвит |
| Бедренной кости | Угол сочленения шейки бедренной кости с ее основанием меньше или больше нормальных значений |
| Ротационная | Нарушена конфигурация суставных структур в горизонтальной плоскости. Не совпадают оси движения анатомических образований при сгибании и разгибании ТБС |
Причины возникновения заболевания
Причиной возникновения дисплазии ТБС у детей становится целый ряд факторов. Ортопеды особенно выделяют наследственную предрасположенность. Если у кого-либо у родителей в свое время было диагностировано врожденное недоразвитие тазобедренного сустава, то вероятность его появления у ребенка выше в 10 раз.
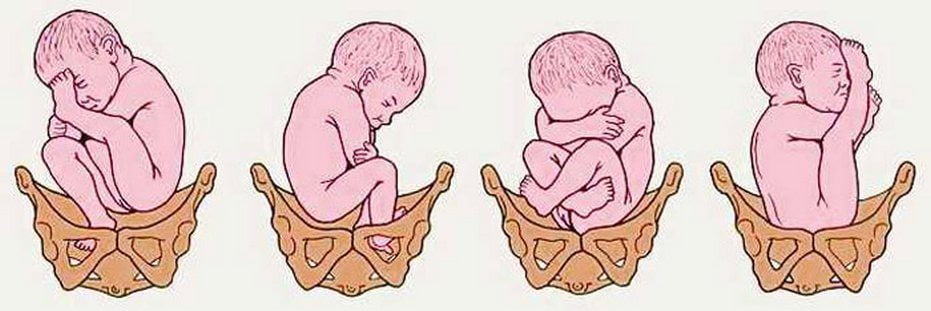
Риск дисплазии значительно увеличивается при тазовом предлежании плода — его продольном расположении в матке с обращенными к входу в малый таз ножками или ягодицами. Спровоцировать недоразвитие могут следующие факторы:
- сильный токсикоз во время вынашивания ребенка;
- прием матерью препаратов определенных клинико-фармакологических групп, например, глюкокортикостероидов, иммуносупрессоров, цитостатиков;
- крупный плод;
- маловодие;
- некоторые гинекологические патологии, невылеченные к периоду зачатия.
Установлена взаимосвязь между частотой рождения детей с недоразвитием ТБС и проживанием родителей в экологически неблагополучном регионе. Не на последнем месте среди провоцирующих приобретенную патологию факторов находится традиционное тугое пеленание.
Признаки патологии
Врожденное недоразвитие ТБС может быть установлено в роддоме детским ортопедом по его характерным признакам. Он обязательно осматривает ребенка также в возрасте одного, трех, шести и двенадцати месяцев. Особое внимание уделяется детям без каких-либо симптомов дисплазии, но входящих в группу риска. К ним относятся новорожденные с большим весом или те, которые находились перед родами в ягодичном прилежании.
У детей старше одного года на недоразвитие ТБС указывают нарушение походки (хромота), слабость ягодичных мышц (симптом Дюшена-Тренделенбурга), а также более высокая локализация большого вертела.
Такой признак дисплазии выявляется у детей до года в положении лежа на спине. Врач сгибает ноги ребенка, а затем осторожно разводит их в сторону. При правильно сформировавшемся тазобедренном суставе угол отведения бедра равен 80–90°. Этот симптом не всегда информативен. У здоровых детей ограничение отведения может быть спровоцировано физиологичным повышением мышечного тонуса.
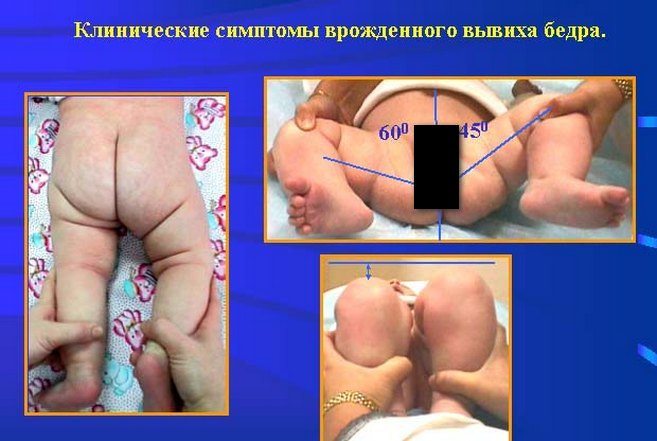
Этот диагностический признак позволяет выявить самую тяжелую форму ТБС — врожденный вывих. Для этого ребенок укладывается на спину, а врач сгибает его ножки, прижимая к животу. Если дисплазией поражено одно тазобедренное сочленение, то коленные суставы не будут расположены симметрично из-за укорочения бедра.
При выраженной дисплазии паховые, подколенные, ягодичные кожные складки у ребенка старше 3 месяцев расположены асимметрично. Они также отличаются друг от друга глубиной и формой. Но такой симптом информативен только при одностороннем поражении. Если недоразвиты сразу два тазобедренных сустава, то складки вполне могут располагаться симметрично. К тому же, такой диагностический признак часто отсутствует у детей с дисплазией и может быть выявлен у здорового ребенка.
Диагностика болезни
Врач может заподозрить недоразвитие тазобедренного сустава у ребенка сразу при его первом в жизни внешнем осмотре. Обследование проводится после кормления, когда новорожденный спокоен и расслаблен. Первичный диагноз выставляется при обнаружении одного или нескольких специфических признаков дисплазии, например, ограничения отведения бедра.
Для его подтверждения назначаются инструментальные исследования, обычно ультрасонография (УЗИ ТБС). Используется в диагностике и рентгенография, но только у детей старшего возраста. Дело в том, что до 3 месяцев в тазобедренном суставе еще много хрящевых тканей, которые не просматриваются на рентгенографических изображениях.
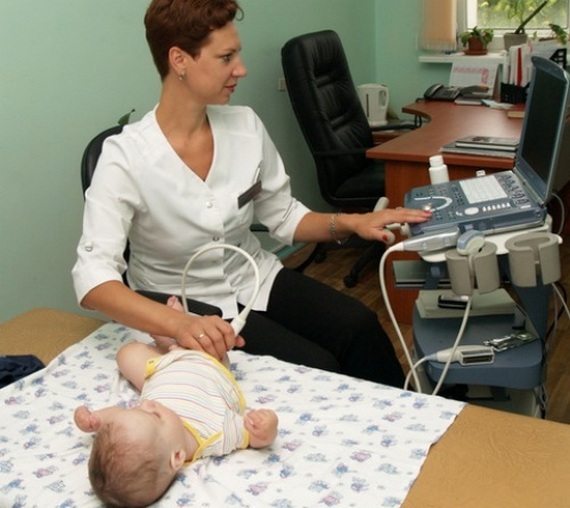
К какому врачу обратиться
В большинстве случаев врожденная дисплазия ТБС выявляется сразу детским ортопедом или педиатром на очередном плановом осмотре. Но иногда родители сами замечают нефизиологичную походку ребенка, когда он делает свои первые шаги. В этом случае следует обратиться к педиатру, который после небольшого обследования выпишет направление к врачу узкой специализации — детскому ортопеду.
Как правильно лечить ребенка
Чем раньше начнется лечение, тем быстрее удастся добиться правильного формирования тазобедренного сустава. Для этого применяются различные методы и средства, помогающие зафиксировать ноги ребенка в положении сгибания и отведения. Это специальное широкое пеленание, стремена, шины и другие приспособления. Чем младше ребенок, тем более мягкими и эластичными должны быть удерживающие ножки ортопедические изделия.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Это, скорее, профилактическое мероприятие, а не лечебное. Широкое пеленание рекомендовано родителям детей, которые входят в группу риска или у них обнаружено недоразвитие ТБС, пока не ставшее причиной предвывихов, подвывихов и вывихов. Для терапии дисплазии оно проводится только при невозможности использования других, более эффективных методов лечения.
Чтобы выполнить широкое пеленание, ребенок укладывается на спину, а между ног располагаются две пеленки. Они неплотно обвертываются вокруг каждой ножки, согнутой в положении отведения. Пеленки фиксируются третьей, закрепляющейся на поясе. Такой способ пеленания помогает удерживать ноги в состоянии разведения на 60-80°.

Еще одно часто применяемое приспособление — стремена Павлика. Так называется ортопедическое изделие, напоминающее грудной бандаж. Для надежного крепления ножек он оснащен ремешками, располагающимися на плечах ребенка и позади коленок, фиксаторами голеностопов, штрипками. Реже используется шина Виленского — две кожаные манжеты с металлической телескопической распоркой между ними.
Общеукрепляющий массаж — важная составляющая терапии. Детский ортопед выписывает направление для проведения сеансов. Массаж выполняется спустя примерно час после последнего кормления, в спокойной расслабляющей обстановке. Он начинается с поглаживаний, легких разминаний и растираний. Затем массажист приступает к более интенсивным, энергичным движениям. Это необходимо для укрепления мышц бедер и ног, улучшения кровообращения. На завершающем этапе вновь выполняются поглаживания.
Ежедневные занятия лечебной физкультурой обязательно показаны при дисплазии. Комплекс упражнений составляет детский ортопед с учетом степени тяжести заболевания, возраста ребенка, общего состояния его здоровья. Он показывает родителям, как правильно выполнять движения, что избежать чрезмерных нагрузок на тазобедренный сустав. Какие упражнения наиболее эффективны:
- ножки отводятся в стороны, а затем ими выполняются круговые движения с небольшой амплитудой;
- в положении лежа на животе ножки плавно отводятся в стороны, а затем сводятся вместе;
- лежа на спине, ножки поднимаются, а ступни ребенка сводятся вместе.
Регулярные занятия (до 4 раз в день) способствуют укреплению мышц, поддерживающих головку бедренной кости, препятствующих ее смещению из вертлужной впадины. Они также становятся отличной профилактикой развития осложнений. Упражнения выполняются только по назначению врача, так как есть противопоказания к занятиям, например, пупочная грыжа.
Практикуется также УФО-облучение суставов по схеме, определяемой индивидуально. Благодаря проникновению ультрафиолетовых лучей в кожу на глубину 1 мм укрепляется местный иммунитет, ускоряются метаболические и восстановительные процессы.
Лечение дисплазии проводится аппликациями с озокеритом или парафином. Эти сыпучие порошки предварительно расплавляются, остужаются и наносятся послойно на ТБС. На поверхности кожи образуется толстая пленка, долго сохраняющее тепло.
Показаниями к хирургическому вмешательству становится тяжелая степень дисплазии ТБС, выявленная в возрасте 24 месяцев, наличие анатомических дефектов, при которых невозможно вправить вывих. Операции проводятся при ущемлении суставной капсулы, недоразвитии костей таза, бедра. Если нельзя вправить головку бедренной кости закрытым способом, то также прибегают к хирургическому вмешательству. Какие операции проводятся при дисплазии:
- открытое вправление вывиха — вправление головки бедренной кости в вертлужную впадину после рассечения суставной капсулы с последующим гипсованием на 3 недели;
- операция на кости бедра — придание проксимальному концу бедренной кости правильной конфигурации с помощью остеотомии;
- операция на тазовых костях — создание упора для головки бедренной кости, препятствующего ее выскальзыванию из суставной впадины.
Если по каким-либо причинам невозможно исправить конфигурацию ТБС, то проводятся паллиативные операции. Их целями становятся улучшение самочувствия ребенка, восстановление некоторых функций тазобедренного сустава.
Какие бывают осложнения
При отсутствии врачебного вмешательства дисплазия тазобедренного сустава становится причиной развития многочисленных осложнений. Функциональная активность одного или двух ТБС снижена, что приводит к нарушению работы всего опорно-двигательного аппарата.
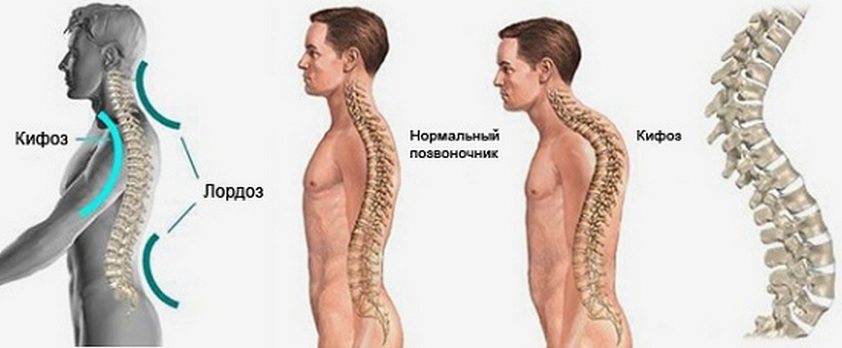
Дисплазия тазобедренных суставов провоцирует нарушение моторики позвоночника, крупных и мелких суставов ног. По мере взросления ребенка нарушается походка из-за развившегося плоскостопия, возникает сколиоз — стойкое искривление позвоночного столба вбок относительно своей оси. Это приводит к неравномерному распределению нагрузок на позвоночные структуры при движении, появлению характерных признаков остеохондроза.
Так называется тяжелая дегенеративно-дистрофическая патология ТБС, возникающая из-за разрушения хрящевых тканей с дальнейшей деформацией костей. У больных дисплазией тазобедренные суставы сформированы неправильно, под воздействием определенных факторов хрящевая прокладка начинает истончаться. После 25 лет диспластический коксартроз может быть спровоцирован низкой физической активностью, чрезмерными нагрузками на ТБС, изменениями гормонального фона и даже приемом препаратов определенных клинико-фармакологических групп, например, глюкокортикостероидов.
Неоартроз — состояние, для которого характерно формирование ложного тазобедренного сустава. При длительно сохраняющемся вывихе головка бедренной кости уплощается, а размеры вертлужной впадины уменьшаются. В месте упора головки в кость бедра начинает постепенно образовываться новый сустав. Некоторые врачи рассматривают это даже, как самоизлечение, так как сформировавшийся ТБС способен выполнять определенные функции.
Эта патология развивается в результате повреждения сосудов, снабжающих головку бедренной кости питательными веществами. Асептический некроз в большинстве случаев возникает после проведения операции на тазобедренном суставе, в том числе для лечения дисплазии. Бедренная головка начинает разрушаться, что делает невозможным самостоятельное передвижение.
Профилактика ДТС
Самый лучший способ профилактики дисплазии ТБС — регулярное обследование ребенка детским ортопедом. Даже если на каком-либо этапе будут выявлены нарушения работы тазобедренного сустава, то вовремя проведенное лечение позволит полностью избавиться от патологии.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Первыми моими пациентами с диагнозом дисплазия тазобедренных суставов (тбс) были мои пятеро детей. Сейчас у них есть уже свои детки. Старшей дочери диагноз был поставлен 23 года назад, было назначение – стремена. Уже тогда был не согласен с тем, что это единственный путь лечения. Это заставило меня искать альтернативные методы лечения и разработать свою методику для грудничков. Сейчас с уверенностью могу сказать, что такой путь есть. Результаты многолетней работы, статистика, истории болезней подтверждают это. Данную методику правильнее было бы назвать профилактикой, которая нужна абсолютно всем малышам. Профилактическое лечение сразу после рождения позволяет избавиться от многих сопутствующих болезней при заболевании сколиоз и остеохондроз во взрослом возрасте. И хоть многие родители считают, что сколиоза не избежать, могу с уверенностью сказать, что мои дети и пациенты, начавшие лечение с грудничкового возраста растут здоровыми, выносливыми и красивыми. Но каждый в праве сам решать какой метод лечения выбрать.
Что такое Дисплазия?
Дисплазия – это недоразвитие органа или ткани.
Дисплазия тазобедренного сустава (ТБС) – частая патология опорно-двигательного аппарата у новорожденных и детей грудного возраста, характеризующаяся недоразвитием, смещением, не центрированием, асимметрией элементов ТБС: вертлужной впадины, головки бедренной кости с окружающими мышцами, связками, капсулой.
Различают три вида дисплазии тазобедренных суставов:
1) предвывих
2) подвывих
3) вывих бедра.
Предвывих и подвывих встречается у каждого 2-3-го ребенка, бывает односторонним и двухсторонним протекает практически безболезненно в детском возрасте, ребенок при этом может свободно ходить, бегать и даже прыгать, родители при этом не замечают практически никаких отклонений, за исключением косолапости, вольгузности стоп, сколиотической осанки…
При предвывихе – головку бедренной кости можно свободно передвигать внутри сустава при этом окружающие сустав связки ослаблены, образуется нестабильность.
Подвывих – головка бедренной кости может выскакивать и возвращаться на свое место в сустав при этом, как правило, слышен глухой щелчок.
Вывих – крайне редкое явление, на 1000 рожденных детей у одного такая патология. При вывихе головка бедренной кости лежит вне сустава.
Причины дисплазии тазобедренных суставов (дисплазия ТБС):
1) Ягодичное предлежание плода, когда ножки согнуты в тазобедренных суставах и разогнуты в коленных, стопы находятся у плеч (часто исход родов – кесарево сечение).
2) Внутриутробное обвитие пуповиной.
3) Родовые и послеродовые травмы
4) Гинекологические заболевания у матери, которые могут затруднять внутриутробное движение ребенка.
5) Генетическая предрасположенность, если у родственников наблюдалась данная патология.
6) Гормональные нарушения у женщин во время беременности.
7) Недоношенные дети.
8) Воздействия внешних факторов окружающей среды.
Откуда же берется дисплазия?
В данном случае без терминологии не обойтись. Опишем один из механизмов происхождения дисплазии у детей. При функциональном блокировании в шейном отделе позвоночника (которое возникает при родах и после), напрягается верхняя доля трапециевидной мышцы, одновременно происходит напряжение и в нижней доле, в грудном отделе позвоночника впоследствии происходит блокирование в пояснично-крестцовом и подвздошно-крестцовом сочлениях. В результате этого, поднимается выше с одной стороны гребень подвздошной кости, происходит перекос таза (скрученный таз). О каких стременах в таком случае можно говорить, если с одной стороны нога выглядит короче другой. Соответственно головка бедра по отношению к другой расположена ассиметрично. Любые динамические нагрузки в таком случае болезненны. И никакой массаж и никакие ортопедические приспособления не исправят данной ситуации. Теряется каждый час, каждый день, не говоря уже о неделях и месяцах. А если еще напомнить о смещении в шейном отделе (читайте о кривошеи)- что приводит к нарушению мозгового кровообращения и вспомнить о гипоталамусе, который регулирует выработку гормонов другими железами, в том числе и выработку гормонов, отвечающих за нормальный рост и полноценное развитие, то становится страшно.
Как видите лечение должно проходить комплексно, благодаря применению методов мануальной диагностики и терапии, можно успешно исправить многие проблемы не ожидая усугубления процесса.
Современное лечение дисплазии у детей методами мануальной медицины

- Дисплазия тазобедренного сустава у новорожденных
- Врожденная косолапость у детей
- Когда беспокоиться не о чем?
- Нарушения развития стопы
Многие родители не задумываются о развитии опорно-двигательного аппарата у детей до тех пор, пока они не начинают ходить. Но врачи настаивают, что контролировать правильное развитие необходимо с первых дней. Именно поэтому в первые годы так важно регулярно посещать ортопеда, ведь нарушение развития опорно-двигательного аппарата у детей может привести к врожденной косолапости, дисплазии тазобедренного сустава, укорочению конечности и др.
Дисплазия тазобедренного сустава у новорожденных

Это довольно распространенное ортопедическое заболевание среди грудных малышей. Анатомически тазобедренный сустав состоит из головки бедренной кости и вертлужной впадины, куда входит головка. Они скрепляются вместе связками и мышцами. Когда речь идет о дисплазии тазобедренного сустава, это означает, что впадина и головка бедра соединены неправильно по причине слишком узкой впадины и слабых мышц. Такая аномалия приводит к тому, что головка бедра выскакивает – это называется предвывихом.
Если вовремя не обнаружить и не начать лечение дисплазии, возникнет вывих. Пока малыш совсем маленький, это не заметно. Но когда он подрастет, то не сможет нормально ходить и развиваться.
Симптомы дисплазии тазобедренного сустава у новорожденного:
- В положении лежа на спине невозможно развести согнутые колени ребенка полностью в стороны. Такое также бывает при мышечном тонусе у новорожденных.
- У малыша несимметричные складки ягодиц. С проблемной стороны они более выражены, и их больше.
- Разница в длине ног.
- При разведении бедер раздается щелчок. Это уже симптом вывиха.
Если вы обнаружили какие-то из этих симптомов, незамедлительно обратитесь к ортопеду, он отправит вас на УЗИ. Только так можно точно определить, как обстоят дела в тазобедренных суставах.
Вылечить дисплазию тазобедренного сустава не сложно. Ребенку вправят сустав, если был вывих, затем зафиксируют с помощью шины-распорки, стремян и т.д. При этом подобная терапия будет иметь эффект, если применить ее до 6 месяцев. После уже заканчивается окостенение бедренной кости и изменить положение сустава будет намного сложнее.
Врожденная косолапость у детей

Встречается также довольно часто, и также требует раннего вмешательства. Патология заключается в том, что стопа и голеностоп повернуты внутрь практически на 90 градусов. Лечение обычно начинают практически сразу с 2-недельного возраста, так как симптомы косолапости заметны буквально сразу, и для этого не нужны какие-то дополнительные обследования. Если лечение начать вовремя, то и прогноз очень хороший. В легкой форме достаточно будет сделать бинтование, в более сложной – придется наложить гипс.
При отсутствии результата потребуется операция, которую сегодня очень успешно и легко проводят хирурги-ортопеды.
Когда беспокоиться не о чем?
Когда малыш начинает ходить, родители сразу обращают внимание на его ноги и начинают переживать – то у него ножки завернуты внутрь, то у него ножки колесом, то у него кривая походка и т.д. Не спешите ставить диагнозов. В первые годы жизни подобные явления считаются нормой и не имеют ничего общего с нарушениями опорно-двигательного аппарата у ребенка.
Косточки и мышцы постепенно будут укрепляться и выравниваться. К 2 годам, как правило, у малышей уже ровные здоровые ножки, хотя бывает, что для этого требуется больше времени вплоть до 4 лет.
Если есть какие-то задержки в развитии врач может посоветовать вам лечебную физкультуру, физиотерапию, массаж. В любом случае раз в полгода вы должны посещать врача, чтобы держать под контролем развитие ребенка.
Нарушения развития стопы

Есть еще одна проблема в опорно-двигательном аппарате ребенка, с которой часто сталкиваются родители – плоскостопие. И также часто родители в первые годы обращают внимание на то, что у ребенка ровная стопа. Не нужно переживать. Диагноз плоскостопие можно поставить только после 5 лет, до этого идет формирование стопы, и плоская стопа в первые годы — это также норма. Другое дело – плосковальгусная и варусная стопа. Это уже не норма.
Плосковальгусная и варусная стопа возникает у малышей из-за слабости мышечно-связочного аппарата, из-за чего в первом случае нога как бы заваливается внутрь, что приводит к образованию Х-образного искривления ног, во втором, напротив, опора идет на внешнюю стороны, и появляется О-образное искривление. Причин тут много, от наследственности до рахита.
Наиболее частый случай – это плосковальгусная стопа, которая в результате вызывает плоскостопие. Родители начинают замечать это тогда, когда обувь малыша будет стаптываться с внутренней стороны довольно быстро.
Плоскостопие опасно для всего опорно-двигательного аппарата, так как из-за неправильного распределения центра тяжести, нагрузка ложится и на позвоночник, и на суставы.
При своевременной коррекции можно избежать всех этих последствий. Избавиться от нарушения развития стопы помогут лечебная физкультура, массаж, физиотерапия. В более тяжелых случаях – оперативное вмешательство.
От вас потребуется выбрать обувь для ребенка, чтобы стопа формировалась правильно.
Читайте также:


