Разрыв собственной связки надколенника на мрт

Мощная связка надколенника идет от надколенника вниз и прикрепляется к бугристости большеберцовой кости. По своей биомеханической сути эта связка является продолжением сухожилия четырехглавой мышцы бедра, которая разгибает ногу в колене, поднимает выпрямленную ногу. Сухожилие четырехглавой мышцы бедра прикрепляется к верхней части надколеннника, а связка надколеннника начинается от его нижней части.
Четырехглавая мышца состоит из прямой мышцы, промежуточной широкой, латеральной широкой и медиальной широкой мышц бедра. Часть сухожильных волокон латеральной широкой и медиальной широкой мышц бедра идут вниз и в стороны и образуют по бокам надколенника латеральную и медиальную поддерживающие связки надколенника.
При движениях в коленном суставе надколенник начинает работать как блок, увеличивающий эффективность разгибательной силы четырехглавой мышцы бедра. Иногда, особенно в нашей стране, связку надколеннника называют собственной связкой надколеннника. Однако такой термин не принят официальными анатомическими документами. В нашей стране, по всей видимости, термин "собственная связка надколенника" распространен как дань памяти и уважения Зое Сергеевне Мироновой, выдающемуся отечественному ортопеду, травматологу, спортивному врачу, которая активно использовала именно такое название связки.
Кровоснабжение связки надколенника осуществляется из поднадколенникового жирового тела (тела Гоффа), а также из поддерживающих связок через анастомозы латеральной нижней коленной артерии.
По мере сгибания ноги в коленном суставе надколенник скользит по межмыщелковой борозде бедренной кости вверх, превращая связку надколенника в длинное плечо рычага со всеми механическими преимуществами перед сухожилием четырехглавой мышцы бедра. Наибольшие напряжение и деформацию испытывают точки прикрепления, а не средняя часть связки. Поэтому большинство разрывов происходят при крайнем сгибании колена у нижней части надколенника.

Разрыв связки надколенника — редкая, но тяжелая травма, возникающая преимущественно у мужчин в возрасте от 20 до 40 лет, ведущих активный образ жизни. Возможно, разрыв связки надколенника служит итогом ее многократных микротравм. В норме связку взрослого человека порвать почти невозможно. Некоторые ученые считают, что здоровая связка не может разорваться, а если разрыв и происходит, то ему обязательно предшествует заболевание связки - тендинит (как симптомный, так и бессимптомный). Однако такая точка зрения поддерживается не всеми учеными. Можно сказать, что разрыв связки происходит на фоне больного сухожилия, но реже может произойти разрыв и здорового сухожилия.
Как мы уже упомянули, самое частое заболевание связки, которое предшествует травме - это тендинит. Существует две основных формы тендинита. У молодых это колено прыгуна (которое иногда называют болезнью Blazina или болезнью Sinding-Larson-Johansson-Smillie), а у пожилых - дегенеративная тенопатия. Обычно связка надколенника рвется только на одной ноге, но описаны и двусторонние разрывы. Вероятность двустороннего разрыва повышают системные заболевания, ослабляющие соединительную ткань (например, ревматоидный артрит, сахарный диабет, хроническая почечная недостаточность, системная красная волчанка и др.). Длительный прием глюкокортикоидов или большая операция на коленном суставе — например, полное протезирование сустава или восстановление передней крестообразной связки с аутотрансплантацией связки надколенника — также повышают риск разрыва связки надколенника.
Симптомы
Разрыв связки надколенника обычно возникает у людей в возрасте 40 лет или моложе во время занятий спортом. Разрыв связки надколенника возможен в любом возрасте, однако люди старше 40 лет чаще рвут сухожилие четырехглавой мышцы бедра. Типичный механизм травмы, предшествующей разрыву - быстрое и сильное сокращение четырехглавой мышцы бедра при согнутом колене, например приземление после прыжка или спотыкание при подъеме по лестнице. В момент разрыва иногда можно услышать треск, а сам разрыв больные часто описывают как ощущение удара палкой по колену спереди. Сразу после разрыва появляется боль, а движения в коленном суставе становятся невозможными или сильно затрудненными. Способность самостоятельно стоять тоже часто затруднена или невозможна.

При гемартрозе выявляется отек. На этой фотографии показан отек правого коленного сустава. Обратите внимание на то, что отек расположен выше надколенника (коленной чашечки), т.е. жидкость скапливается в наднадколенниковой сумке (верхнем завороте коленного сустава). Для сравнения показано левое, нормальное колено
В ряде случаев удается прощупать западение в том месте, где должна быть связка надколенника. Если больной обратился после травмы не сразу, то организующаяся гематома или фиброз могут скрыть этот дефект. Тем не менее, у поздно обратившихся больных будут присутствовать остальные признаки разрыва связки (характерная история травмы, нарушение разгибания, хромота). Через несколько недель после разрыва нередко появляется атрофия четырехглавой мышцы бедра.

УЗИ и МРТ. УЗИ относится к эффективным методам исследования связки надколенника. В числе достоинств УЗИ можно отметить сравнительную дешевизну, отсутствие ионизирующего излучения, доступность и быстрое получение результатов. Главный недостаток УЗИ, существенно снижающий применяемость и надежность метода, — высокая зависимость результата от мастерства врача-исследователя. МРТ очень точна в диагностике, особенно у больных с повторными (хроническими) разрывами, и в дифференциальной диагностике частичных и полных разрывов, а также при подозрении на сопутствующую внутрисуставную патологию, но в большинстве острых случаев МРТ не нужна.

Магнитно-резонансная томография коленного сустава. Слоева - нормальная связка надколенника (отмечена рыжими стрелками), справа - разрыв связки надколенника (синяя стрелка)
Лечение
Большинству больных с полным разрывом (как спортсменам, так и неспортсменам) для восстановления функции разгибания необходимо хирургическое лечение. Оно должно проводиться своевременно, что зависит от точности диагностики. Консервативное лечение неэффективно и применяется редко.
Недавние исследования показали, что раннее сшивание разорванной связки (в течение 2—4 нед после травмы) обычно дает гораздо лучшие результаты по сравнению с поздним зашиванием (спустя 4—6 нед после травмы). Позднее зашивание затрудняется сокращением четырехглавой мышцы бедра и соединительнотканными спайками, которые делают восстановление длины и целости связки очень сложной задачей.
При операции после разреза хирург находит и расчищает концы разорванной связки и поддерживающие связки. Если связка порвалась ближе к надколеннику, обычно нить от связки протягивают через 2—3 канала, просверленные в надколеннике. Дополнительно часто используют круговой укрепляющий шов. Если разрыв находится ближе к центру связки, сшивают конец-в-конец связку надколенника и поддерживающие связки толстыми нерассасывающимися нитями.

Шов сухожилия надколенника при его разрыве в верхней части (отрыв связки от надколенника)

Шов сухожилия надколенника при разрыве неправильной формы
В ходе операции важно использовать рентгенографию в сравнении со здоровым коленным суставом, чтобы восстановить нормальную высоту стояния надколенника
Тщательное восстановление анатомии бедренно-надколенникового сочленения повысит его стабильность и улучшит исход. Доказано, что восстановление длины связки и высоты стояния надколенника улучшает результаты и уменьшает число последующих осложнений. Осложнения, в свою очередь, могут быть препятствием для лечения запущенных и хронических случаев. В таких случаях перед операцией может потребоваться восстановление длины связки путем постепенной тяги за надколенник (например, аппаратом внешней фиксации типа Илизарова или его аналогами), разделение спаек вокруг связки в ходе операции и применение пластики с использованием трансплантатов.
Послеоперационный период
Раньше большинству больных после операции на связке надколенника предписывали иммобилизацию (обездвиживание) ноги в разогнутом положении в течение 6 недель с помощью ортеза или гипсовой повязки. Полагали, что это исключает натяжение связки и обеспечивает заживление, и были сообщения о хороших результатах. По мере накопления сведений о том, что движение после операции положительно влияет на питание и заживление связки, стали появляться сообщения, что ранняя мобилизация дает результаты не хуже, чем иммобилизация. Обычная схема в таком случае предусматривает изометрические упражнения для четырехглавой мышцы бедра и мышц задней группы бедра в первые сутки после операции с добавлением через 2 недели активного сгибания и пассивного разгибания, а через 3—4 нед — активных разгибательных движений в коленном суставе. Сразу после операции больным разрешается наступать на пальцы оперированной ноги, а через 6 нед, когда восстановлены функция четырехглавой мышцы бедра и владение ногой, — на всю стопу, не опираясь на костыли. Для обеспечения такого послеоперационного режима необходим ортез, который позволяет осуществлять движения в заданной амплитеду за счет регулируемых шарниров.

Ортез коленного сустава
Самые частые осложнения после разрыва связки надколенника — стойкая утрата силы четырехглавой мышцы бедра и невозможность полностью согнуть ногу в колене. Считается, что эти осложнения явлются непосредственным следствием травмы, а не дефектами лечения. Для того, чтобы минимизировать выраженность этих осложнений, совершенно очевидна необходимость активного ведения послеоперационного периода с помощью лечебной физкультуры, делающей упор на восстановление амплитуды движений и их силы.
Осложнения
Хирургические осложнения возникают нечасто. Среди них возможны расхождение швов, нагноение раны, стойкий гемартроз, повторный разрыв связки ихондромаляция надколенника. Повторный разрыв связки обычно возникает при возобновлении спортивной деятельности до полного восстановления движений в коленном суставе и достаточного восстановления силы четырехглавой мышцы бедра и задней группы мышц бедра (до 85—90%). Восстановлению механики бедренно-надколенникового сочленения способствует оценка симметричности и высоты стояния надколенника по боковым снимкам обоих коленных суставов во время операции.
Прогноз
В литературе опубликованы многочисленные исследования, посвященные результатам лечения разрывов связки надколенника. В настоящее время единственным благоприятным прогностическим фактором считается ранняя операция. Кроме того, успех более вероятен у молодых и физически развитых больных с изолированным разрывом, чем у людей старшего возраста или получивших сочетанную травму. После ранней операции хоть и возможна некоторая атрофия четырехглавой мышцы бедра и незначительное снижение амплитуды движений (до 10%), в целом у 66—100% больных были хорошие или превосходные результаты, хотя среди спортсменов-любителей не все возвращаются к исходному уровню нагрузок.
При написании статьи использовались материалы:
Kasten Р et al: Rupture of the patellar tendon: a review of 68 cases and a retrospective study of 29 ruptures comparing two methods of augmentation. Arch Orthop Trauma Surg 2001; 121:578.
ПКС чаще других связок коленного сустава подвергается разрывам.
Полные или частичные разрывы самой связки в 90% происходят с проксимальной (феморальной) стороны. Большинство их вначале интерстициальные. Реже наблюдаются отрывы связки с костным фрагментом от места её прикрепления на большеберцовой кости (отрывные переломы). Последние обычно бывают у молодых пациентов.
Острый разрыв ПКС:
- отчетливо прервана или становится змеевидной,
- грубо вогнутым становится ее передний контур.
Косвенные признаки разрыва ПКС:
- неоднородность или отсутствие связки в её анатомическом положении в сагиттальной проекции в межмыщелковой ямке,
- волнистый или прерывистый контур связки,
- смещение большеберцовой и бедренной частей связки позволяют обнаружить её разрыв,
- увеличенная кривизна ЗКС.
Мелкие разрывы могут не изменять контуры ПКС, но приводят к нечеткости ее пучков. Более грубые разрывы изменяют и форму и ход связки, обусловливая её провисание кзади.
При полном разрыве связка может лежать горизонтально в межмыщелковой ямке. Однако полный разрыв может быть совместим с нормальным её положением, проявляясь только полным перерывом волокон с высоким сигналом за счёт отёка и кровоизлияния в месте перерыва.
Классической картиной в случае отрыва с костным или хрящевым фрагментом является напряженный суставной выпот с макроскопически видимым жиром на Т1ВИ.
Застарелые неполные разрывы ПКС могут обусловить потерю статики. Возможно диффузное негомогенное умеренное усиление сигнала в Т1 ВИ. Связка может иметь нечёткие края или не определяться. Иногда при разрыве значительной давности связка может выглядеть нормальной за счёт рубцов. При застарелом разрыве связка может вовсе не обнаруживаться артроскопически. Старый разрыв ПКС часто проявляется полным её отсутствием при МР-исследовании, она не выявляется в латеральном отделе межмыщелковой ямки.
Разрывы ЗКС обнаруживаются намного реже, чем ПКС.
ЗКС весьма прочная, редко встречаются полные её разрывы, а также отрывы на уровне прикрепления к большеберцовой или бедренной костям вместе с костными фрагментами. В большинстве случаев разрывы неполные и происходят в среднем отделе связки. В других случаях вовлекается прикрепление к большеберцовой кости, где могут быть отрывные переломы.
- следствием воздействия на коленный сустав силы, направленной сзади, что приводит к заднему смещению большеберцовой кости, — гиперэкстензионные повреждения.
Разрывы ЗКС могут быть изолированными, однако чаще сочетаются с другими серьёзными повреждениями сустава, включая разрыв заднелатерального участка капсулы и разрыв комплекса дугообразной связки.
Часто отмечается локальное расширение связки, но разрывы не так напоминают патологическое образование, как разрывы ПКС. При полном разрыве можно обнаружить промежуток, разделяющий связку. Связка при разрыве может иметь горбатый или S-образный вид.
При подострых разрывах могут обнаруживаться фокусы, характерные для кровоизлияний. При застарелых разрывах с рубцами сигнал мало изменен и могут быть видны только легкие изменения контура или смещение большеберцовой кости. Определяющим признаком может быть уменьшение интенсивности МР-сигнала от субхондрального слоя большеберцовой кости за счёт трабекулярного отёка.
Вследствие нормального вальгусного положения колена внутренняя боковая связка более подвержена повреждениям, чем наружная.
Повреждения внутренней боковой связки делят на три клинические степени:
- I — разрыв небольшого количества глубоких капсулярпых волокон (растяжение). Связка выглядит при МРТ нормальной по толщине и очертаниям. Повышен МР-сигнал внутри связки за счёт отёка в Т2ВИ, но жидкость может и окутывать связку.
- II — разрыв до 50% волокон (неполный), изменённый МР-сигнал распространяется до поверхности связки. Повреждения II степени имеют черты и I и III степеней и менее точно характеризуются при МРТ.
- III — полный разрыв. При III степени повреждения имеется полный разрыв глубоких капсулярпых и поверхностных волокон. Проявляется перерывом связки, имеющей вид тёмной полосы с утолщением её проксимального и дистального отделов и змеевидно извитыми контурами. На Т2ВИ можно точно локализовать место разрыва.
Связка может отслаиваться от места её прикрепления к бедренной или большеберцовой кости. В этом случае кровоизлияние и отёк обнаруживаются медиальнее от связки.
Полные разрывы внутренней боковой связки чаще всего сопровождаются ушибами кости и трабекулярными микропереломами бедренной и большеберцовой костей. Разрывы ПКС также часто сочетаются с разрывами внутренней боковой связки и костными повреждениями.
Повреждения латеральных структур обнаруживаются реже, чем медиальных. Обычно возникают при тяжелой травме с варусным воздействием. Разрыв наружной боковой связки проявляется полным отсутствием или перерывом контуров. Характерен волнистый вид связки или локальные скопления жидкости. Капсулярный разрыв можно обнаружить по скоплению жидкости в окружающих мягких тканях, чаще кнаружи от сустава в области подколенной мышцы и сухожилия.
Пателлярный тендинит обычно развивается в области соединения связки с надколенником. Тендинит возникает в результате хронической нагрузки и является типичным для бегунов.
Повреждение сухожилий четырехглавой мышцы и связки надколенника, кроме травмы и хронической перегрузки, может быть вторичным поражением при системных заболеваниях (гиперпаратиреоз, подагра, ревматические болезни).
Для пателлярного тендинита характерны следующие изменения:
— утолщение более 7 мм связки на уровне нижнего края надколенника; — повышение интенсивности МР-сигнала при любых импульсных последовательностях, чаще локализующееся в передней части проксимальных отделов связки; — нечёткие края особенно позади утолщённой области; — повышение интенсивности МР-сигнала от жировой подушки на Т1ВИ; — одинаковая интенсивность МР-сигнала на Т2ВИ и на Т1ВИ при контрастировании в сочетании с болезнью Гоффы.
Полный разрыв собственной связки надколенника сопутствует извитой ход остаточных дистальных волокон и высокое расположение надколенника. Связка надколенника может иметь извитой вид также при наличии выпота в переднем завороте сустава и при разрыве ПКС, так как большеберцовая кость при смещении кпереди изменяет угол отхождения связки оттибиальной бугристости, изменяется и расстояние между бугристостью и надколенником.
Дистальный пателлярный тендинит отмечается при асептическом некрозе бугристости большеберцовой кости (болезнь Осгуда—Шлаттера). При МРТ определяется утолщение дистального отдела связки с нечеткостью контуров, имеющего повышенный МР-сигнал на Т2ВИ и при подавлении МР-сигнала от жира.
Почти всегда отмечается полный или частичный разрыв внутреннего удерживателя надколенника.
- отёк удерживателя надколенника,
- удлинение удерживателя надколенника,
- подвывих надколенника.
Разрыв собственной связки надколенника
Сухожилия — это прочные фиброзные тяжи, которыми мышцы прикрепляются к костям. Сухожилие или собственная связка надколенника является частью разгибательного механизма коленного сустава и вместе с передней группой мышц бедра участвует в выпрямлении голени в коленном суставе.
Небольшие разрывы этого сухожилия могут стать причиной трудностей при ходьбе и выполнении других видов привычной для вас повседневной деятельности. Массивные разрывы этого сухожилия могут полностью вывести вас из строя. Для восстановления нормальной функции коленного сустава в таких случаях обычно требуется операция и последующая длительная реабилитация.
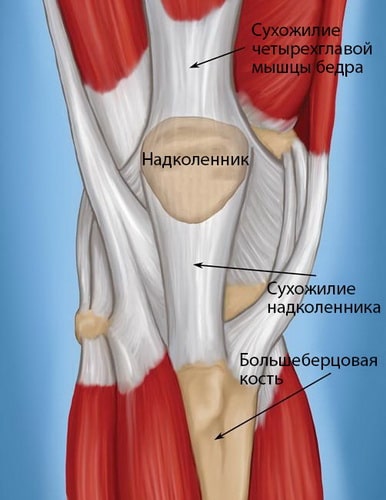
Сухожилия в области коленного сустава. С помощью сухожилий мышцы прикрепляются к костям.
Сухожилие надколенника соединяет нижний полюс надколенника с верхней частью большеберцовой кости и работает таким образом, как связка, соединяя друг с другом две разные кости. Другое название этого сухожилия — собственная связка надколенника.
К верхнему полюсу надколенника прикрепляется сухожилие четырехглавой мышцы бедра. Четырехглавая мышца, ее сухожилие, надколенник и сухожилие надколенника образуют разгибательный механизм коленного сустава.
Разрывы сухожилия надколенника бывают частичные и полные.
Частичные разрывы. Многие разрывы сухожилия не приводят к полному нарушению его целостности. Это как у веревки при ее растяжении некоторые волокна рвутся, однако в общем веревка остается целой.
Полные разрывы. При таких разрывах формируется два отдельных фрагмента сухожилия.
При полном разрыве надколенник утрачивает связь с большеберцовой костью, и пациент в таком случае не может выпрямить ногу в коленном суставе.
Сухожилие (собственная связка) надколенника нередко разрывается в области своего прикрепления к нижнему полюсу надколенника, часто при этом происходит отрыв костного фрагмента от нижнего полюса. Если причиной разрыва служит поражение ткани сухожилия, например, тендинит, то сухожилие обычно рвется на середине расстояния от надколенника до большеберцовой кости.
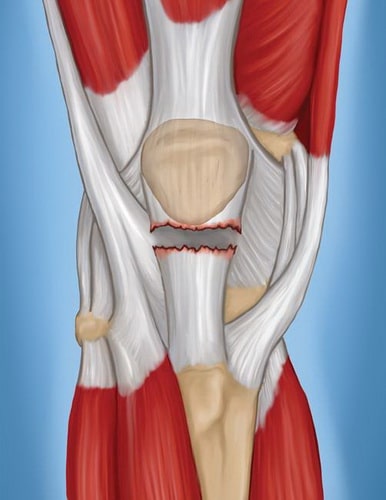
Полный разрыв сухожилия надколенника
Для того, чтоб произошел разрыв сухожилия надколенника, нужна достаточно значительная сила.
Падения. Частыми причинами разрыва сухожилия становятся прямые удары в область сухожилия при падении или других обстоятельствах. Нередко при таких травмах повреждаются и кожные покровы в области коленного сустава, т.е. такие повреждения являются открытыми.
Прыжки. Разрыв сухожилия надколенника может происходить при сильном сокращении четырехглавой мышцы в положении, когда колено согнуто, например, при приземлении или прыжках.
Если сухожилие утрачивает свою прочность, вероятность его разрыва увеличивается. Причин этому может быть несколько.
Тендинит сухожилия надколенника. Это воспаление ткани сухожилия, которое приводит к снижению его прочности. Тендинит может также быть причиной небольших разрывов.
Локальное введение в область сухожилия по поводу тендинита кортикостероидов может еще более снизить прочность сухожилия и привести к его разрыву, поэтому подобных инъекций в области сухожилия надколенника необходимо избегать.
Хронические заболевания. Снижение прочности сухожилия может происходить при различных заболеваниях, которые приводят к нарушению нормального кровоснабжения сухожилия. Такими заболеваниями являются:
- Хроническая почечная недостаточность
- Гипербеталипопротеинемия
- Ревматоидный артрит
- Системная красная волчанка
- Сахарный диабет
- Инфекции
- Метаболические заболевания
Прием стероидов. Длительный прием препаратов из группы кортикостероидов или анаболических стероидов также увеличивает риск разрывов мышц и сухожилий.
Ранее перенесенное хирургическое вмешательство на коленном суставе, например, тотальное эндопротезирование или реконструкция передней крестообразной связки, увеличивает риск разрыва сухожилия надколенника.
В момент разрыва сухожилия надколенника обычно слышен характерный хлопок или звук разрыва. Вслед за этим появляются боль и отек. Вследствие разрыва вы можете утратить способность выпрямить ногу в коленном суставе. Другими симптомами этого состояния являются:
- Появление провала мягких тканей у нижнего полюса надколенника в месте разрыва сухожилия
- Кровоизлияния
- Локальная болезненность
- Ощущение судороги в мышцах
- Смещение надколенника выше уровня коленного сустава вследствие того, что его более ничего не связывает с большеберцовой костью
- Сложности при ходьбе в связи с утратой контроля над коленным суставом
Доктор обсудит с вами ваши жалобы и состояние вашего здоровья в целом. Также доктор задаст вам интересующие его вопросы, касающиеся анамнеза вашей травмы. Такими вопросами могут быть:
- Получали ли вы ранее травмы переднего отдела коленного сустава?
- Болели ли вы тендинитом сухожилия надколенника?
- Есть ли у вас какое-либо заболевание, которое может предрасполагать к травме коленного сустава или сухожилия надколенника?
- Была ли у вас какая-либо операция на коленном суставе, например, эндопротезирование или пластика передней крестообразной связки?
Обсудив с вами все детали, касающиеся жалоб и анамнеза заболевания, доктор приступит к детальному осмотру коленного сустава. Чтобы выявить точную причину ваших симптомов, доктор оценит, как хорошо вы можете выпрямлять ногу в коленном суставе. Эта часть осмотра может быть неприятна для вас в связи с возможным усилением болевых ощущений, однако это важный тест, необходимый для диагностики разрыва сухожилия надколенника.
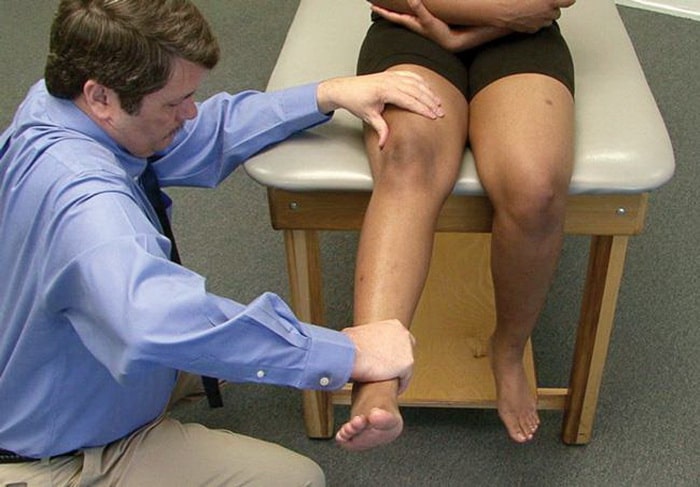
Тест с разгибанием коленного сустава помогает диагностировать разрывы сухожилий надколенника и четырехглавой мышцы.
Для подтверждения диагноза доктор может назначить вам дополнительные исследования, например, рентгенографию или МРТ.
Рентгенография. При разрыве сухожилия надколенника последний смещается вверх, что очень хорошо видно на рентгенограмме в боковой проекции. Для подтверждения диагноза полного разрыва этой рентгенограммы обычно бывает достаточно.
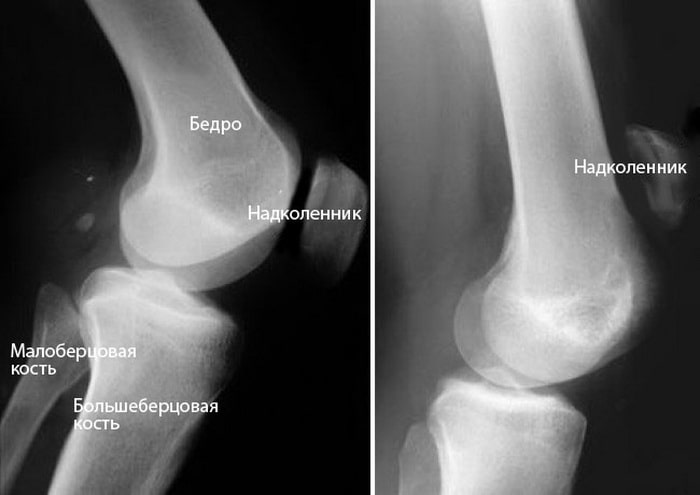
(Слева) Нормальное положение надколенника на рентгенограмме в боковой проекции. (Справа) Смещение сухожилия надколенника вверх при разрыве его сухожилия.
МРТ. Этот метод исследования позволяет визуализировать мягкие ткани в области коленного сустава, в т.ч. и сухожилие надколенника. МРТ позволяет оценить степень и локализацию разрыва. Иногда МРТ назначается для исключения других состояний, проявляющихся похожими симптомами.
При выборе тактики лечения мы принимает во внимание следующие факторы:
- Характер и протяженность разрыва
- Уровень вашей активности
- Ваш возраст
Очень небольшие частичные разрывы хорошо поддаются консервативному лечению.
Иммобилизация. Доктор может порекомендовать вам ношение иммобилайзера или брейса. Коленный сустав при этом будет фиксирован в положении разгибания на весь срок заживления сухожилия. Для ограничения нагрузки на ногу скорее всего вам будет рекомендовано использование костылей. Сроки иммобилизации обычно составляют от 3 до 6 недель.
Физиотерапия. После купирования боли и отека вам будет назначена физиотерапия, включающая специфические упражнения, направленные на восстановления силы мышц и движений в коленном суставе.
Во время ношения брейса доктор может порекомендовать упражнения, способствующие укреплению четырехглавой мышцы. Обычно это подъемы выпрямленной в коленном суставе ноги. По прошествии некоторого времени шарниры вашего брейса будут разблокированы, и вы начнете выполнять упражнения, направленные на восстановление движений. По мере заживления сухожилия характер упражнений будет усложняться, нагрузки будут увеличиваться.
Большинству пациентов с разрывами сухожилия надколенника для восстановления нормальной функции коленного сустава необходима операция. Эта операция заключается в рефиксации сухожилия к надколеннику.
Чем раньше выполняется такая операция, тем лучше ее результат. При увеличении сроков оперативного лечения сухожилие сокращается и становится короче.
Стационарное лечение. Швы сухожилий иногда выполняются амбулаторно, однако большинство пациентов после такой операции по крайней мере на один день остаются в стационаре. Будет так или нет в вашем конкретном случае, определяется медицинскими показаниями.
Техника операции. Для восстановления сухожилия конец его прошивается и эти нити проводятся через костные каналы, сформированные в нижнем полюсе надколенника. Затем нити завязываются, восстанавливая нормальное натяжение сухожилия и нормальное положение надколенника.
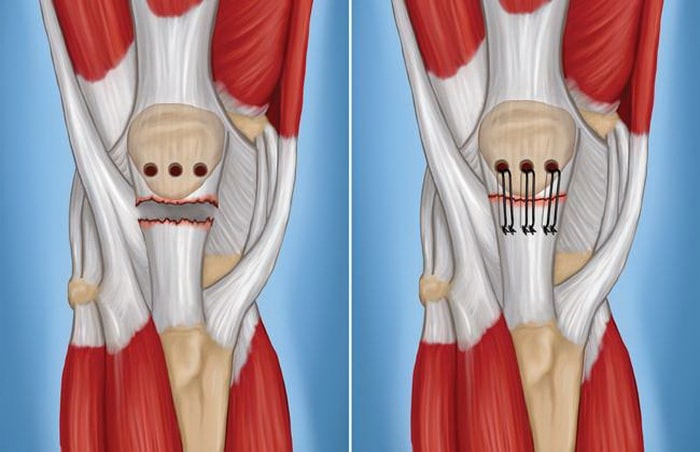
Для рефиксации сухожилия надколенника в его нижнем полюсе формируются небольшие костные каналы (слева), через которые проводятся швы, фиксирующие сухожилие к надколеннику (справа).
Новые малоинвазивные методики. В настоящее время для рефиксации сухожилия к надколеннику чаще всего используются шовные анкеры (якори). Это небольшие металлические или полимерные импланты с нитями. Их применение избавляет от необходимости формирования в надколеннике костных каналов. Следует отметить, что возможности таких современных методик на много шире, чем у применявшихся ранее. Использование анкеров (якорей) ускоряют реабилитацию и улучшает функциональный результат.
Дополнительные методы стабилизации. Для дополнительной защиты шва сухожилия некоторые хирурги считают необходимым дополнительно стабилизировать надколенник на время заживления сухожилия проволочными швами. В таких случаях вам может понадобиться дополнительная операция для удаления такого проволочного шва.
Ваш хирург обсудит с вами возможную необходимость в подобной дополнительной защите. Иногда подобные решения принимаются уже во время операции. Обычно так бывает в случаях, когда хирург видит, что сухожилие повреждено больше, чем предполагалось, или если разрыв более протяженный.
Если к моменту операции сухожилие сильно сократилось, рефиксировать его к надколеннику может быть очень сложно или невозможно вовсе. В таких случаях возможна пластика с целью удлинения сухожилия. Для этого могут использоваться собственные ткани пациента или донорские ткани (аллотрансплантаты).
Укорочение сухожилия обычно наступает в случаях, когда с момента травмы проходит месяц и более. Тяжелая травма сухожилия или фоновое заболевания также могут приводить к укорочению сухожилия. Хирург до операции обязательно обсудит с вами подобное развитие событий.
Осложнения. Наиболее распространенными осложнениями после шва сухожилия надколенника являются снижение силы четырехглавой мышцы и ограничение движений в коленном суставе. Иногда может происходить повторный разрыв. Кроме того, возможно изменение положения надколенника по сравнению с тем, каким оно было до травмы.
Как и при других операциях, при этой также возможны инфекционные осложнения, проблемы с заживлением операционной раны, тромбоз глубоких вен или анестезиологические осложнения.
После операции вам будет рекомендовано принимать обезболивающие препараты. Швы снимаются примерно через 2 недели после операции.
Коленный сустав после операции скорее всего будет фиксирован в положении разгибания иммобилайзером или брейсом. Вам может быть разрешена дозированная нагрузка на ногу с использованием костылей. Вначале эта нагрузка может быть ограничена лишь касанием стопой пола. Через 2-4 недели после операции нагрузка обычно увеличивается до 50% веса тела, а через 4-6 недель — до полной.
По прошествии некоторого времени шарниры вашего брейса будут разблокированы, и вы начнете выполнять упражнения, направленные на восстановление движений. По мере заживления сухожилия характер упражнений будет усложняться, нагрузки будут увеличиваться.
Точная продолжительность физиотерапии и характер рекомендуемых упражнений зависит от индивидуальных особенностей пациента. План реабилитационных мероприятий определяется типом разрыва, характером выполненного вмешательства, общего состояния здоровья пациента и его функциональных запросов.
Полное восстановление может продолжаться до 6 месяцев, а некоторые пациенты отмечают, что добиться всех поставленных целей им удалось только через 1 год после операции.
Большинство пациентов после разрывов сухожилия надколенника возвращаются к ранее выполняемой работе и физической активности. Многие пациенты отмечают ограничение движений в коленном суставе, хотя у большинства из них объем движений становится практически таким же, как в другом коленном суставе.
Если вы занимаетесь спортом, то прежде чем разрешить вам вернуться к занятиям спортом, хирург скорее всего захочет оценить, насколько хорошо восстановилась функция вашего коленного сустава и сила окружающих сустав мышц. Для этого используются специальные функциональные тесты, например, подпрыгивание на одной ноге. Силы мышц травмированной ноги должна составлять не менее 85-90% по сравнению со здоровой. Кроме силы мышц оцениваются такие параметры, как мышечная выносливость, баланс тела в пространстве, а также появление отека коленного сустава после физической нагрузки.
Хирург подробно обсудит с вами возможности и условия вашего возвращения к соревновательной спортивной деятельности.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения патологии коленного сустава. Операции проводятся на ультрасовременном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний данной локализации в течении многих лет.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Реконструкция собственной связки надколенника — 39500 рублей
- Пребывание в клинике
- Анестезия (эпидуральная)
- Операция: Рефиксация собственной связка надколенника с использованием якорей и анкеров
- Расходные материалы (якорные фиксаторы от зарубежных производителей)
* Анализы для операции в стоимость не входят
PRP-терапия, плазмолифтинг при заболевания и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Читайте также:


