Проблемы после операции на коленном суставе
Существует три наиболее часто встречающихся ситуации, при которых больному назначается операция на колене: нарушения в процессе синтеза организмом костной ткани, воспаление сустава, а также тяжелая травма колена. Несмотря на то, что современные методы лечения без оперативного вмешательства показывают хорошую результативность, в ряде ситуаций хирургическая операция неизбежна.
Если в суставе нарушен процесс образования костной ткани, это может спровоцировать развитие дистрофии и процессы разложения в тканях, которые, в конечном итоге, приводят к истончению коленного хряща, снижению уровня подвижности связок и остеоартрозу в различных его формах. Наиболее часто эта проблема встречается у людей старшего возраста.
Когда нужна операция на коленном суставе

Данные медицинской статистики говорят о том, что у более, чем 80% людей старше 60-ти лет наблюдаются симптомы деформирующего артроза в хронической стадии. Дело не только в повышенном риске возникновения этой проблемы среди старшего населения и более яркого проявления симптоматики в пожилом возрасте.
Актуальные на сегодня консервативные методы борьбы с заболеваниями суставов показывают высокую эффективность и позволяют существенно снизить темпы развития заболевания, максимально отдалив день, когда установка протеза станет необходимостью.
Консервативное лечение заболеваний суставов не всегда эффективно, поэтому, если больной долгое время страдает от проблем с суставами, рано или поздно понадобится эндопротезирование коленного сустава.
Также прямым показанием к оперативному вмешательству является травма колена, при которой нельзя собрать все осколки кости и зафиксировать их для обеспечения подвижности сустава.
Еще одна причина назначения оперативного лечения колена – болевой синдром в колене, утрата суставом подвижности, слабость в мышцах.
Невозможно провести замену коленной чашечки имплантом при наличии у пациента одной из перечисленных ниже патологий:
- заболевания органов, ответственных за кроветворение;
- наличие гнойной инфекции;
- сердечные недуги в стадии декомпенсации;
- расстройства психики;
- онкологические заболевания в 3-4 стадии;
- тромбофлебит;
- заболевания почек.
После того, как хронический недуг (тонзиллит, гайморит, стоматит, герпес или бронхит) был пролечен, пациент проходит повторную диагностику, на основании которой принимается решение о возможности оперативного лечения.
Виды оперативных вмешательств
Операция на колене может быть как диагностической, так и малоинвазивным вмешательством, либо полноценной артротомией с выполнением большого разреза и длительным периодом восстановления. Ниже описаны основные разновидности хирургических операций, осуществляемых при проблемах с коленным суставом.
Эндопротезирование колена – это операция, в процессе которой раздробленные компоненты сустава меняют на протез, максимально повторяющий форму удаленного костно-мышечного ф
рагмента. Существует две разновидности протезирования коленного сочленения:
- одномышелковое или частичное;
- тотальное: замена коленного сустава целиком.
Если суставы пациента в удовлетворительном состоянии и способны выдержать нагрузку протеза, то применяют бесцементный метод крепления: через некоторое время костная ткань прорастает в шероховатую поверхность протеза, фиксируя его максимально естественным образом.
Если же частичные протезы, которые были установлены ранее, не эффективны, структура их хрупкая, применяют костный цементный состав.
Одномышелковое эндопротезирование коленного сустава применяют, как понятно из названия, при протезировании одного коленного мышелка, к которому крепятся мышечные ткани: латерального, либо медиального. Такой вариант вмешательства используется при нормальном функционировании суставных связок. Этот вид оперативного вмешательства показан пациентам старшего возраста, ведущим малоподвижный образ жизни.
При частичном протезировании области воздействия минимальна, операция малоинвазивна, а значит, организм меньше травмируется и быстрее приходит в норму. Кровопотери при данном виде операции также минимальны. Современные разработки в области медицины позволяют выполнять все манипуляции через разрез всего в 10 см, при котором не требуется вывиха надколенника. Боковые связки и тазобедренное сочленение практически не травмируются.
Уже спустя неделю после того, как был установлен протез, пациент не чувствует боли или иного дискомфорта. Стабилизация полученного результата достигается благодаря проведенной хирургами балансировке коллатеральных и крестообразных связок.
Главный минус, которым обладает эндопротезирование коленного сустава, – он имеет ограниченный срок службы. У пенсионера, который ведет малоактивный образ жизни, имплант может сохранять свои свойства на протяжении 5-7 лет. Затем придется снова ложиться на операционный стол.
Тотальное протезирование в коленной области подразумевают операцию на оба мышелка, то есть, это замена коленного сустава целиком. Протез – это устройство сложной конструкции, выполненное из сплавов металла, керамики и композитных материалов. Такая конструкция может проработать от 15 до 20 лет.
Сегодня хирурги применяют импланты на подвижной платформе: выполненный из полиэтилена вкладыш конструкции совершает движения одновременно с конечностью, что позволяет эндопротезу брать на себя функцию мениска, хрящевой прокладки коленного сустава.
Полное эндопротезирование коленного сустава подойдет тем, кто ведет активный образ жизни, занимается спортом. Противопоказаниями к столь кардинальному вмешательству могут быть слабый связочный аппарат или прогрессирующий остеопороз. Основной минус данного вида вмешательства: большие кровопотери в процессе операции. Операция с целью протезирования коленного сустава считается сложным процессом и длится несколько часов. Реабилитация после эндопротезирования колена также занимает немало времени.
Артроскопия – хирругическое вмешательство с целью уточнения диагноза, когда иными способами прояснить картину заболевания не получается. Процедуру проводят с использованием артроскопа, прибора, состоящего из системы линз, расположенной внутри металлического цилиндра. С одной стороны цилиндра находится объектив, а с другой – световой кабель, передающий изображение на монитор.
Артроскопию назначают, если:
- нужно извлечь материал для проведения гистологии;
- необходимо осуществить исследование тканей синовиальной мембраны, мениска или связочного аппарата;
- нужно осуществить пластику мениска или связок, резекцию мениска.
Также артроскопию назначают с целью подготовки в артротомии. Это необходимо, когда жалобы больного не совпадают с данными исследований, либо противоречат им.
Применение артроскопа позволяет провести следующие виды диагностики:
- детальный осмотр полости сустава;
- оценку состояния тканей при помощи прощупывания зондом;
- оценку элементов коленного сустава.
Артроскоп используется в лечебных целях, например, для очистки полости сустава больным ревматоидным артритом. Во время процедуры полость промывают от кристаллов уратов, хрящевого детрита, фибриновых хлопьев и вводят внутрь противовспалительные препараты. Проведенная диагностика позволяет определиться с методикой дальнейшего лечения. В ходе исследования врач получает сведения о наличии деформаций, а также развитии воспалений в компонентах сустава. Чтобы получить максимально точные данные, врач может выполнить прицельную биопсию проблемного участка.
Стоит отметить, что артроскопия не может заменить клиническое обследование, и является лишь дополнением к нему. Информацию, которую удалось получить в ходе операции, рассматривают в совокупности с результатами других анализов и обследований.
Артроскопия связок позволяет восстановить подвижность сустава, удалив поврежденные ткани и заменив их трансплантатом. Для процедуры используют искусственные компоненты или живые ткани: сухожилия подколенной мышцы, либо связки надколенника. В роли связующего элемента выступает имплант, который постепенно растворяется и способствует естественной стабилизации сустава. Этот метод дает эффективные результаты: спортсмены, прошедшие хирургическую артроскопию, достигают высокихрезультатов на соревнованиях и не чувствуют дискомфорта даже при сильных нагрузках на сустав.
При сильном ударе колена или падении с высоты может произойти разрыв мениска. Чаще всего с подобной проблемой сталкиваются спортсмены. Разрыв мениска – очень болезненная травма, которая ведет к утрате подвижности ноги. Артроскопия позволяет удалить поврежденные фрагменты сустава, полностью, либо частично, и восстановить его функциональность. Вмешательство является малоинвазивным и проходит с минимальной травматизацией колена. Уже спустя пару часов после проведения операции на колене больной может ходить, а через один-два дня его выписывают из больницы.
Артротомия проводится с целью рассечения капсулы и вскрытия полости сочленения сустава. Операция дает возможность санировать полость, ввести в нее медикаменты, удалить жидкость в колене и свободные костно-хрящевые фрагменты, инородные тела, провести резекцию омертвевших тканей.
Данный вид операции выбирают, если планируется удаление коленного сустава с последующей установкой протеза, а также когда артроскоп не сможет справиться с задачей. Причинами выбора артротомии как способа лечения могут стать:
- нагноения внутри сустава вследствие локального туберкулеза или артрита;
- объемные скопления жидкости, сопровождающиеся воспалением;
- посттравматические гемартрозы в тяжелой форме;
- повреждение заднего рога медиального мениска коленного сустава;
- врожденные пороки сустава;
- переломы костей, образующих коленный сустав;
- прогрессирующие новообразования различного происхождения;
- вывихи, которым необходимо внутреннее вправление;
- гонартроз и анкилоз в запущенной форме;
- аваскулярный некроз, осколки хряща или фибриновые сгустки в полости и др.
Артротомия относится к агрессивным методам лечения. Врачи стараются по возможности избегать ее, устраняя проблему при помощи малоинвазивных методов, таких как артроскопия.
Современные разработки специалистов из Германии позволили восстанавливать поврежденный хрящ коленного сустава, используя в качестве донорского материала собственные клетки пациента. Сначала хирург осуществляет малоинвазивное вмешательство, в ходе которого оценивается состояние поврежденного участка и берется донорский материал из здорового хряща. В лабораторных условиях из полученных клеток выращивается новый хрящ, который затем размещают на месте удаленного с использованием артроскопа. Пересадка хряща во многих случаях может стать полноценной альтернативой протезированию коленного сустава.
Восстановление

Срок восстановления колена после операции, зависит от вида осуществленного вмешательства. Программа реабилитации также назначается врачом, исходя из масштаба проведенных работ и состояния пациента.
Нормальная походка возвращается примерно через один или пару месяцев после выполнения эндопротезирования коленного сустава. В это же время возвращается естественная подвижность, проходят болевые ощущения. Операцию можно признать успешной, если через месяц пациент может ходить по прямой линии, передвигаться по лестнице и наклонным поверхностям, приседать и выполнять вращательные движения в колене, которое было прооперированно.
Артроскопия считается малоинвазивной методикой лечения суставов, поэтому восстановление пациента проходит довольно быстро. Однако, то, как быстро прооперированный сустав придет в норму, зависит от того, сколько лет пациенту, состояния его здоровья, а также того, насколько внимательно он будет соблюдать предписания врача.
В первые дни после проведения хирургического вмешательства врач назначает пациенту антикоагулянты, а также низкомолекулярный гепарин и поддерживающую антибактериальную терапию. Кроме того, доктор может прописать обезболивающие препараты. После выполнения артроскопии полезно применять холод на прооперированный сустав и фиксировать ногу в прямом положении, а также туго бинтовать сустав во избежание кровоизлияния и образования опухоли.
Если вмешательство было довольно масштабным, первые две недели стоит провести в малоподвижном режиме и с минимальными нагрузками на прооперированную ногу, либо вовсе без них. Можно спросит врача, как разрабатывать колено, пока есть необходимость соблюдения постельного режима. Как правило, хирург рекомендует поднимать прооперированную конечность вверх и совершать легкие вращательные движения коленом, не отрывая пятку от поверхности, а также сокращать и расслаблять мышцы.
Важно :выполнение любых физических нагрузок возможно только по совету врача.
В течение второй недели может быть использован велотренажер. Первый месяц после вмешательства пациенту назначают комплекс специальных упражнений для восстановления мышечного каркаса, но запрещают спортивные нагрузки. Спустя четыре недели после вмешательства можно приступать к активным прогулкам в ортезе. На второй месяц физические занятия дополняются упражнениями, в которых задействована сразу группа мышц, а также тренировками с отягощениями и занятиями на блоковых тренажерах.
Также важно заниматься в бассейне под наблюдением инструктора, посещать сеансы массажа, физиотерапию и занятия лечебной физкультурой.
По окончании второго месяца, если самочувствие пациента стабильное и не наблюдается осложнений, можно переходить в свободный двигательный режим.
Обратите внимание: до того момента, как сустав полностью восстановится, недопустимо выполнять скручивания.
Период восстановления после артротомии более долгий и может занять, как пару месяцев, так и полгода. Ранний этап реабилитации после операции на колене подразумевает прием назначенных врачом антибиотиков и сильных противовоспалительных препаратов, что позволяет снизить вероятность развития инфекции или воспаления на травмированном при вмешательстве участке. Также пациенту прописывают сосудистые препараты для исключения тромбоза.
Быстрее всего восстанавливаются пациенты, которым была проведена резекция мениска, устранение вывиха, а наиболее долгий период реабилитации у подвергшихся устранению гноя из коленного сустава.
Уже спустя шесть недель дефект хряща покрывают новые живые клетки. Однако, они еще не способны выдерживать столь же сильные нагрузки, что и окружающие их ткани. Для облегчения процесса восстановления можно использовать трость, а для того, чтобы не застаивалась кровь, выполнять легкие упражнения, не перегружающие сустав.
Через три месяца после процедуры можно приступать к занятиям спортом. Лучше всего начать с посещения бассейна, велопрогулок и ходьбы, что позволит улучшить приток питательных веществ в область хряща.
Восстановление после операции на колено с пересадкой хрящевой ткани происходит через год.
Осложнения после операции
Проблемы, возникающие после операции, зависят от того, какого рода вмешательство было осуществлено, общего самочувствия пациента, а также того, насколько точно он выполнял предписания врача в течение всего периода реабилитации. Если у пациента начался жар, появился озноб, подскочила температура, либо покраснел и начал отекать шов, нужно сразу же позвонить к врачу или направиться в больницу. Также незамедлительно информировать доктора необходимо при боли в колене или икроножной мышце, проблемах с дыханием.
Проблемы со здоровьем, возникающие после операции, как правило, связаны либо с функционированием протеза, либо с общим состоянием здоровья пациента. Возможно образование отека колена, который не сходит более 10 дней. Это нормальное развитие событий, и пациенту не стоит пугаться. Но если отек не спадет и через две недели, это свидетельствует о развитии инфекции в области протеза, либо об аллергии на материалы, из которых состоит конструкция. В таком случае нужно немедленно обратиться к врачу.
Другие возможные послеоперационные осложнения – это тромбоз глубокой вены, вывихи, отторжения протеза. При тщательном соблюдении предписаний врача подобные проблемы возникают крайне редко.
Ортроскопия относится к малотравматичным методам лечения, поэтому проблемы после операции возникают редко. Чаще всего встречаются следующие негативные последствия:
- кровоизлияние в полость сустава;
- развитие инфекции;
- чрезмерное растяжение связок.
Также возможно плохое самочувствие вследствие плохой переносимости наркоза, которое проявляется в виде тошноты и головной боли. Уже через несколько дней восстанавливается нормальное самочувствие.
То, как быстро восстановится прооперированный пациент, зависит от объема осуществленных в ходе вмешательства работ, а также площади пораженного участка сустава. Большая часть пациентов направляется домой уже на следующий день после операции и еще несколько дней использует костыли. Также в первую неделю пациенту и его ноге необходим покой, прикладывание холода к колену и расположение его на высоте относительно тела во избежание застоя крови. Физиотерапия нужна далеко не всем пациентам, чаще ее назначают в индивидуальном порядке.
Важно помнить, что при чрезмерной нагрузке на колено в первые дни после операции повышается риск возникновения отека, что может негативно сказаться на скорости реабилитации.
Как правило, требуется несколько контрольных визитов к хирургу после оперативного вмешательства. Это позволит убедиться в нормальном ходе восстановления, вовремя предупредить осложнения и выполнить пункцию для отвода лишней жидкости в случае необходимости.
Заболевания коленного сустава в результате травмы, дегенеративных изменений или инфекционного процесса существенно влияют на качество жизни. Постоянная боль и ограничение физической активности сопровождают повсюду.

Одним из радикальных методов лечения таких заболеваний является замена или эндопротезирование коленного сустава.
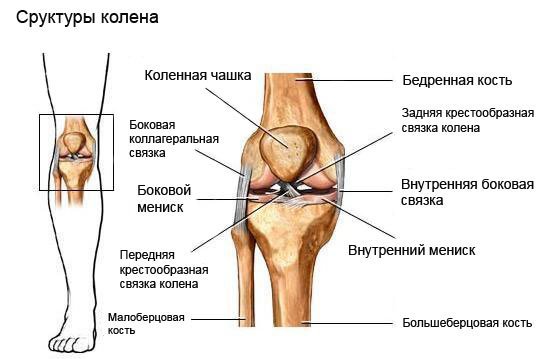
Строение колена
Коленный сустав относится к блоковидным суставам и в его функцию входит сгибание и разгибание голени. Коленный сустав образуют бедренная, большеберцовая кость и коленная чашечка. Коленная чашечка накрывает коленный сустав сверху и защищает его от травм и повреждений.
Своеобразными амортизаторами колена служат мениски, которые расположены между бедренной и большеберцовой костью, и суставная капсула с синовиальной жидкостью.
Когда требуется операция на коленном суставе?
К показаниям оперативного вмешательства на коленном суставе относят следующие состояния:
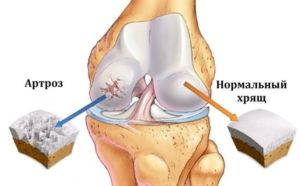
- Разрушение хрящевой ткани (как полное, так и частичное), в том числе, которое вызывает артроз.
- Боли, не ослабевающие после приема обезболивающих средств.
- Ограничение движений в колене.
- Деформация коленного сустава в результате травм, инфекционного процесса и др.
- Ожирение тяжёлой степени.
Противопоказания
К противопоказаниям к операции можно отнести такие заболевания, как:

- Инфекционное поражение и паралич ног.
- Туберкулёз и сахарный диабет.
- Склонность к кровотечениям и тромбоз вен.
- Злокачественные опухоли.
- Заболевания сердечно-сосудистой и дыхательной системы в стадии декомпенсации.
- Психические нарушения.
Виды операций
Существует множество видов вмешательств на суставе. Давайте рассмотрим самые распространённые из них.
К данному вмешательству прибегают в том случае, когда консервативное лечение уже неэффективно. Возможно тотальное эндопротезирование – полная замена элементов сустава, или частичное эндопротезирование – замена некоторых элементов сустава.
Протез состоит из металлической, пластиковой или керамической конструкции, но чаще всего используют сплав металла и пластика. Эндопротез фиксируют на цементной основе с костным наполнителем для пожилых людей или на бесцементной основе (механически) – для молодых людей.
Перед операцией обязательно проводят:
- обзорную рентгенографию;
- артроскопию;
- общий анализ и биохимический анализ крови;
- анализ крови на RW, ВИЧ, гепатит;
- определение группы крови и резус-фактора;
- общий анализ мочи;
- ЭКГ;
- общее обследование органов и систем.

Одна из самых эффективных и при этом малоинвазивных операций, проводится не только на коленном, но и на тазобедренном суставе.
Хирург назначает артроскопию, если необходимо:
- Уточнить диагноз.
- Сделать биопсию тканей для гистологического исследования.
- Провести пластику связок и мениска.
- Выполнить резекцию мениска.
- Подготовить пациента к артротомии.
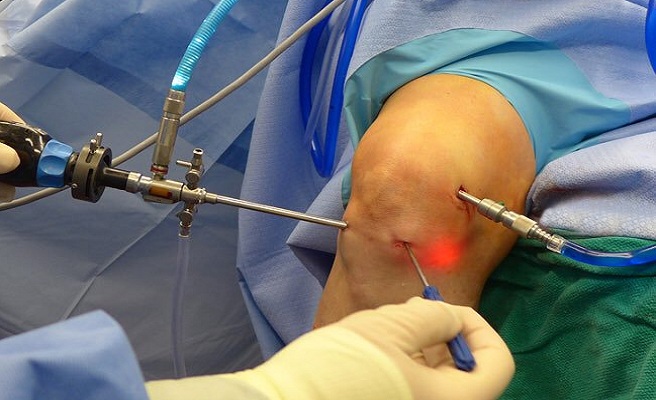
Для этого хирург под местной анестезией производит несколько разрезов 6-10 мм и вводит артроскоп, который освещает полость сустава и проводит все необходимые манипуляции.
При упорном воспалительном процессе в коленном суставе проводят артротомию. Эта хирургическая операция проходит под местной инфильтрационной или эпидуральной анестезией.
Она заключается в иссечении нежизнеспособных участков ткани, удалении инородных элементов (кровяных сгустков, инородных тел и др.) и резекции пораженных суставных поверхностей.
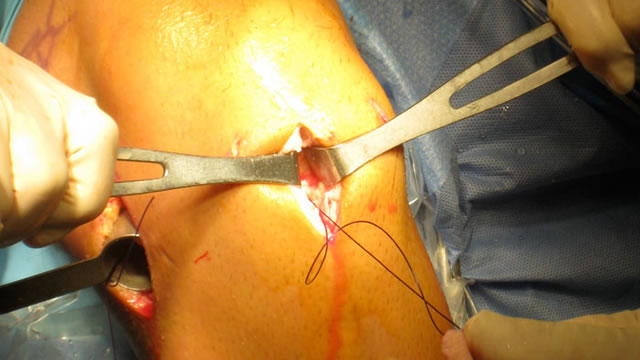
Вмешательство завершается дренированием до полного исчезновения воспаления и последующей иммобилизацией сустава аппаратом внешней фиксации.
Такие операции становятся необходимыми при разрыве связок, полученном при различных травмах. Существуют два основных способа оперативного вмешательства: открытый – артротомия, и эндоскопический – артроскопия. Также ее называют менискэктомия.
Выбор техники зависит от ключевых факторов, а именно:
- характер повреждения;
- возраст;
- состояние пациента;
- клинические показания.

Особенностью оперативного вмешательства на связках и менисках является своевременное оказание помощи, так как связки имеют особенность быстро укорачиваться, деформироваться и терять свою эластичность, а если поврежден мениск, то возникает атрофия мышечной ткани и скопление суставной жидкости.
Хондропластика – это операция по замене пораженного хряща с его последующей коррекцией. Она осуществляется с помощью эндоскопа, который вводят полость сустава через маленькие надрезы.
Существует несколько видов хондропластики:
- мозаичная;
- абразивная;
- с помощью коллагеновых мембран;
- коблационная;
- горячая (250 гр.);
- холодная (30-40 гр.)

Если надколенник полностью изношен или находится в стадии разрушения, а консервативное лечение неэффективно, хирурги прибегают к пателлярному эндопротезированию. В настоящее время разработано множество эндопротезов, отвечающих всем современным требованиям.

Основные этапы реабилитации после операции
Этапы реабилитации после операции описаны в данной таблице
Лёжа производим сокращение четырёхглавой мышцы бедра.
Общие принципы реабилитации
Методы восстановления и реабилитации после операции подбираются для каждого пациента индивидуально, однако существуют общие принципы:

- Раннее начало реабилитационных мероприятий.
- Индивидуальный план реабилитации для каждого пациента.
- Этапность реабилитации.
- Комплексность использования всех доступных реабилитационных мероприятий.
- Непрерывность реабилитации.
- Контроль за реабилитационными мероприятиями.
- Социальная направленность.
Методы восстановления
Лечебные упражнения после операции необходимы для разработки сустава и мышц.
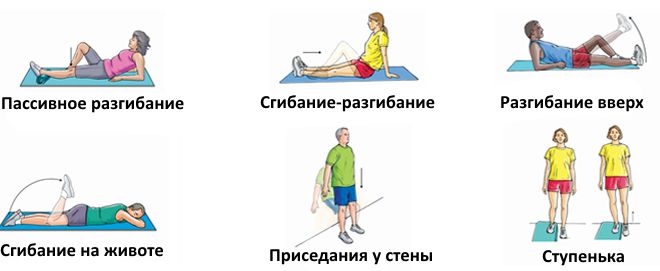
В первые дни после операции старайтесь выполнять упражнения лежа:

Помните, что все предписания нужно выполнять несколько раз в день, комплексно. Если вас сопровождают неприятные ощущения, обязательно сообщите об этом врачу.
При положительной динамике заболевания пробуйте выполнить те же лечебные упражнения с опорой на что-то устойчивое.
Упражнения для разработки мениска принято делить на два этапа:
- Вводный этап – в течение первых двух дней после операции.
- Основной этап – на третий день и последующих неделях.
На вводном этапе все предписания выполняйте лёжа:
- Сгибательные и разгибательные движения умеренном темпе 15 раз.
- В положении сидя двигайте ногой в умеренном темпе 15 раз.
- Не сгибая ногу в коленном суставе, поднимите и опустите по очереди здоровую и прооперированную ногу 14 раз.

Переходя к основному этапу, необходимо помнить, что главная составляющая положительного результата – периодичность, постепенность и комплексность упражнений.
Упражнения основного этапа:
- В положении лежа упритесь локтями и неповрежденной согнутой ногой в горизонтальную поверхность. Аккуратно поднимитесь и опуститесь (от 4 до 7 раз), не опираясь на поврежденный сустав.
- Встаньте на четвереньки и, аккуратно отталкиваясь руками, присядьте на корточки (9 раз).
- Возьмите некрупные предметы пальцами ног и переложите 20 раз.
- Постарайтесь поднять стопами надувной мячик.
- Руками упритесь о краешек стула, аккуратно присядьте (5-7 раз).
- Встаньте у опоры. Перекатывайтесь на стопах обеих ног с пяток на носок 20 раз.
Лечебная гимнастика – это еще не все мероприятия, которые необходимо проводить для полной реабилитации. Важны физиотерапия и массаж.
Физиотерапия становится решением следующих задач:

- Стимулирование мышечной деятельности, не давая мышцам потерять тонус и атрофироваться.
- Быстрое заживление тканей после операции.
- Увеличение кровообращения в области сустава.
- Стимулирование обменных процессов.
- Уменьшение болевых ощущений.
Среди наиболее эффективных методов физиотерапии наиболее значимы следующие виды:
- Лазерная терапия.
- Электромиостимуляция.
- Электрофорез.
- Ударноволновая терапия.
- УВЧ-тepапия.
- Парафинолечение.

Массаж является отличным дополнением к физиотерапии, он призван решать следующие задачи:
- Уменьшение боли.
- Увеличение микроциркуляции в прооперированной области.
- Расслабление мышц.
- Профилактика тромбов.
Отличным дополнением к реабилитационной терапии выступают тренажеры для разработки суставов. Они приспособлены для совершения движений в коленном суставе определенной амплитуды и объема движений, которые при необходимости можно менять.
Самые известные – это аппарат OptiFlex 3 Knee CPM и французский реабилитационный аппарат механотерапии Кинетек Спектра производства Kinetec S.A. Кроме того, общедоступной альтернативой тренажерам являются велотренажеры.

В период реабилитации после операции на коленном суставе очень важно не допустить рецидива, для этого врач выписывает следующие группы препаратов:
- Антибактериальные препараты. Одним из самых распространенных являются цефалоспорины 3 поколения: Цефтриаксон и Цефатаксим.
- Хондропротекторы: Хондрогард, Дона.
- Обезболивающие нестероидные препараты: Нимесулид, Мовалис.
Восстановление в санатории – одна из лучших возможностей реабилитации в наши дни. Если нет никаких осложнений, вы можете получить путевку уже через 2 недели после операции.
Какие при этом плюсы:
- Специально обученный персонал, который поможет выполнять физические упражнения.
- Массажисты, которые профессионально делают комплекс массажных мероприятий.
- Тренажеры, помогающие разрабатывать колено с учетом индивидуальных показаний каждого пациента.
- Комплекс физиопроцедур и соблюдение режима и диетических рекомендаций.
Домашнее восстановление
Дома необходимо не забывать о физических упражнениях. Также важно полностью выполнять назначения врача и не пренебрегать выписанными препаратами.
Упражнения, разработанные доктором Бубновским, помогают восстановиться и уменьшить болевой синдром.
Описание упражнений:
- Возьмите ледяную подушку (продаются в аптеке), укутайте её в полотенце, обмотайте колени. Аккуратно опуститесь на колени и делайте шаги. Постепенно увеличивайте время упражнения.
- Сядьте с выпрямленными ногами, делайте наклоны вперед, стараясь коснуться пальцев ног руками.

Ко второму уровню лечебных движений следует переходить, освоив первый уровень:
- Приседания. Упритесь на что-то твердое, ноги шире плеч. Колени согните на 90 градусов. 1 подход по 20 приседаний, причем их количество увеличивайте постепенно, до 5 в день. Затем попробуйте выполнять упражнение без поддержки.
- Встаньте на колени, руки вытяните перед собой, на выдохе медленно опуститесь между стоп, таз опустите.
- Лягте на спину, ноги должны быть слегка раздвинуты. Плавно согните сначала левую ногу, а потом правую. Следите, чтобы пятка не поднималась. Ненадолго зафиксируйтесь и вернитесь на исходную.
Возможные осложнения эндопротезирования
Самые распространенные осложнения после эндопротезирования:
- Инфекционное поражение эндопротезов.
- Тромбоз вен ног.
- Смещения эндопротеза.

Дают ли инвалидность при эндопротезировании?
К счастью, операция по замене коленного сустава не является показанием к инвалидности.
Однако инвалидность могут присвоить в следующих случаях:
- 2 стадия артроза и выше.
- Деформирующий остеоартроз в сочетании с анкилозом или укорочением конечности.
- Двухстороннее эндопротезирование с тяжелыми последствиями.
Замена коленного сустава по квоте
Существует государственная программа, которая дает возможность проведения операции эндопротезирования бесплатно, в рамках квоты.
Список документов, нужных для постановки в очередь:
- Направление врача.
- Заявление пациента.
- Копия паспорта.
- Страховой полис.
- Идентификационный номер.
- Договор с медицинским учреждением.
- Документ, подтверждающий статус инвалида (при наличии).
Ожидание очереди может длиться от 3 месяцев до нескольких лет, так как спрос очень высок.
Стоимость операции по замене сустава колена
| Город/страна | Стоимость операции | Стоимость реабилитации |
| Москва | 200 тыс рублей | 100-150 тыс рублей |
| Санкт-Петербург | 190 тыс рублей | 100-130 тыс рублей |
| По России | 170 тыс рублей | 90-130 тыс рублей |
| Израиль | 18 000 долларов | 3000 долларов |
Где можно сделать операцию по замене коленного сустава?
В Москве:
В Санкт-Петербурге:
В Израиле:
Читайте также:


