Сколько длится реабилитация после операции по плоскостопию



Реабилитация после операции: так ли она необходима?
Современная реабилитация предусматривает не только восстановление двигательных функций, но и снятие болевого синдрома.
Когда следует начинать послеоперационную реабилитацию? Ответ прост — чем раньше, тем лучше. На самом деле, эффективная реабилитация должна начинаться сразу после окончания операции и продолжаться до тех пор, пока не будет достигнут приемлемый результат.
Первый этап реабилитации после операции называют иммобилизационным. Он продолжается с момента завершения операции до снятия гипса или швов. Длительность этого периода зависит от того, какое именно оперативное вмешательство перенес человек, но обычно не превышает 10–14 дней. На этом этапе реабилитационные меры включают в себя дыхательную гимнастику для профилактики воспаления легких, подготовку пациента к занятиям лечебной физкультурой и сами упражнения. Как правило, они очень просты и поначалу представляют собой лишь слабые сокращения мышц, но по мере улучшения состояния занятия усложняются.
С 3–4 дня после операции показана физиотерапия — УВЧ-терапия, электростимуляция и другие методы.
Второй этап , постиммобилизационный, начинается после снятия гипса или швов и продолжается до 3 месяцев. Теперь большое внимание уделяется увеличению объема движений, укреплению мышц, уменьшению болевого синдрома. Основой реабилитационных мероприятий в этот период являются лечебная физкультура и физиотерапия.
Постиммобилизационный период разделяют на два этапа: стационарный и амбулаторный . Это связано с тем, что реабилитационные мероприятия необходимо продолжать и после выписки из стационара.
Стационарный этап предполагает интенсивные восстановительные меры, так как пациент должен покинуть больницу как можно раньше. На этом этапе в реабилитационный комплекс входит лечебная физкультура, занятия на специальных тренажерах, по возможности — упражнения в бассейне, а также самостоятельные занятия в палате. Важную роль играет и физиотерапия, особенно такие ее разновидности, как массаж, электрофорез, лечение ультразвуком (УВТ).
Амбулаторный этап также необходим, ведь без поддержания достигнутых результатов они быстро сойдут на нет. Обычно этот период продолжается от 3 месяцев до 3 лет. В амбулаторных условиях больные продолжают занятия лечебной физкультурой в санаториях и профилакториях, поликлинических кабинетах лечебной физкультуры, врачебно-физкультурных диспансерах, а также дома. Врачебный контроль состояния пациентов осуществляется дважды в год.
Как и все лежачие больные, пациенты после полостных операций должны выполнять дыхательные упражнения для профилактики пневмонии, особенно в тех случаях, если период вынужденной неподвижности затягивается. Лечебная физкультура после операции сначала проводится в положении лежа, и лишь после того, как швы начнут заживать, врач позволяет выполнять упражнения в положении сидя и стоя.
Также назначается физиотерапия, в частности, УВЧ-терапия, лазеротерапия, магнитотерапия, диадинамотерапия и электрофорез.
После полостных операций пациентам показана специальная щадящая диета, особенно если операция производилась на ЖКТ. Больным следует носить поддерживающее белье и бандажи, это поможет мышцам быстро восстановить тонус.
Ранний послеоперационный период при хирургических манипуляциях на суставах включает в себя ЛФК и упражнения, снижающие риск осложнений со стороны органов дыхания и сердечно-сосудистой системы, а также стимуляцию периферического кровотока в конечностях и улучшение мобильности в прооперированном суставе.
После этого на первый план выходит укрепление мышц конечностей и восстановление нормального паттерна движения (а в случаях, когда это невозможно — выработка нового, учитывающего изменения в состоянии). На этом этапе, кроме физкультуры, используются методы механотерапии, занятия на тренажерах, массаж, рефлексотерапия.
После выписки из стационара необходимо поддерживать результат при помощи регулярных упражнений и проводить занятия по адаптации к обычной повседневной двигательной активности (эрготерапия).
Несмотря на всю серьезность операции, реабилитация при протезировании шейки бедра обычно проходит относительно быстро. На ранних этапах пациенту необходимо выполнять упражнения, которые укрепят мышцы вокруг нового сустава и восстановят его подвижность, а также не дадут образоваться тромбам. В реабилитацию после эндопротезирования шейки бедра входит также обучение новым двигательным навыкам — врач покажет, как правильно садиться, вставать и наклоняться, как выполнять обычные повседневные движения без риска травмировать бедро. Большое значение имеют занятия ЛФК в бассейне. Вода позволяет свободно двигаться и облегчает нагрузку на прооперированное бедро. Очень важно не прекращать курс реабилитации досрочно — в случае с операциями на бедре это особенно опасно. Нередко люди, почувствовав, что могут спокойно передвигаться без посторонней помощи, бросают занятия. Но неокрепшие мышцы быстро слабеют, а это повышает риск падения и травмы, после чего все придется начинать сначала.
Такие операции — настоящее чудо современной медицины. Но скорейшее выздоровление после такого вмешательства зависит не только от мастерства хирурга, но и от самого пациента и его ответственного отношения к своему здоровью. Да, операции на сердце не ограничивают подвижность так, как хирургические манипуляции на суставах или позвоночнике, но это не означает, что восстановительным лечением можно пренебречь. Без него пациенты нередко страдают депрессией, и у них ухудшается зрение из-за отека структур глаза. Статистика показывает, что каждый третий пациент, не прошедший курс реабилитации, скоро снова оказывается на операционном столе.
В программу реабилитации после операций на сердце обязательно входит диетотерапия. Больным показаны дозированные кардионагрузки под контролем врача и лечебная физкультура, занятия в бассейне (через полгода после операции), бальнеотерапия и циркулярный душ, массаж и аппаратная физиотерапия. Важная часть реабилитационной программы — психотерапия, как групповая, так и индивидуальная.
Возможно ли проведение реабилитации на дому? Специалисты полагают, что нет. Дома просто невозможно организовать все необходимые мероприятия. Конечно, простейшие упражнения пациент может выполнять и без присмотра врача, но как быть с физиотерапевтическими процедурами, занятиями на тренажерах, лечебными ваннами, массажем, психологической поддержкой и другими необходимыми мерами? К тому же дома и пациент, и его домашние часто забывают о необходимости систематической реабилитации. Поэтому восстановление следует проходить в специальном учреждении — санатории или реабилитационном центре.
«Сегодня наиболее действенной считается европейская модель реабилитации, которая сочетает индивидуальный подход к пациентам с интенсивностью занятий. Согласно международным стандартам во время реабилитационного периода на занятия с пациентом отводится до 6 часов в день, и по большей части — один на один с инструктором, что и реализовано в нашем центре. Кроме того, в нашем центре мы используем принятый мировым врачебным сообществом комплексный показатель динамики восстановления, в который в числе прочего входят навыки самообслуживания, двигательные характеристики и когнитивные показатели… Лучшим мировым показателем считается коэффициент 1,5, у нас в центре на момент выписки он составляет 1,3.
Основная задача лечения плоскостопия – это нормализация свода стопы. При I степени заболевания это можно сделать без хирургического вмешательства. Зачастую исправить ситуацию удается с помощью коррекции образа жизни и ношения ортопедической обуви. Однако плоскостопие II-III степени можно вылечить лишь с помощью операции.
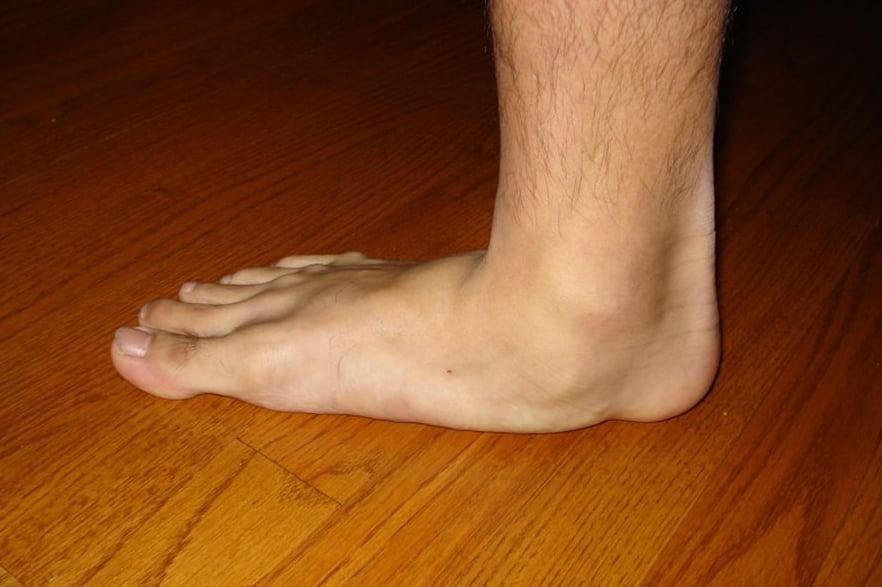
В ортопедии выделяют продольный и поперечный своды стопы. Первые располагаются вдоль ступни и поддерживаются мышечно-связочным аппаратом. Основную роль в укреплении этих сводов играет длинная подошвенная связка. Именно ее пластику чаще всего выполняют в случае развития продольного плоскостопия.
Поперечный свод стопы образован головками I-V плюсневых костей. В норме они образуют своеобразную арку. Поперечный свод поддерживается связками, сухожилиями и головкой мышцы, приводящей большой палец стопы. При нарушении мышечно-связочного баланса у человека возникает поперечное плоскостопие. Как правило, оно осложняется вальгусной деформацией I пальца стопы.
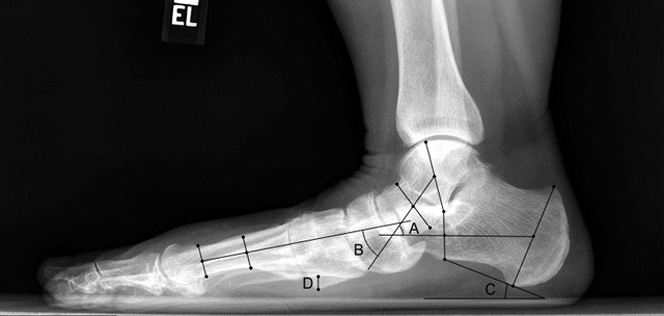
Рентген плоской стопы.
По статистике, Hallux Valgus разной степени выявляют у 100% пациентов с поперечным плоскостопием. Во время хирургического вмешательства врачам приходится одновременно устранять обе патологии.
Показания и цели хирургического лечения
Плоскостопие – это серьезное ортопедическое заболевание, ведущее к прогрессивному нарушению функций стопы. Оно вызывает сильные боли и трудности при ходьбе, доставляющие человеку немало страданий. Операция помогает устранить болезненные симптомы и вернуть ступням приятный внешний вид.
Основные принципы оперативного лечения плоскостопия:
- Дифференцированный подход, учет степени деформации и вариабельности анатомо-функционального строения стопы.
- Устранение всех компонентов плоскостопия и исключение их повторного появления в будущем.
- Прочное соединение костных структур с целью ранней активизации пациентов и восстановления подвижности пальцев.
- Обязательно сохранение всех точек опоры (пяточная кость, головки I и V плюсневой кости) при лечении разных видов плоскостопия.
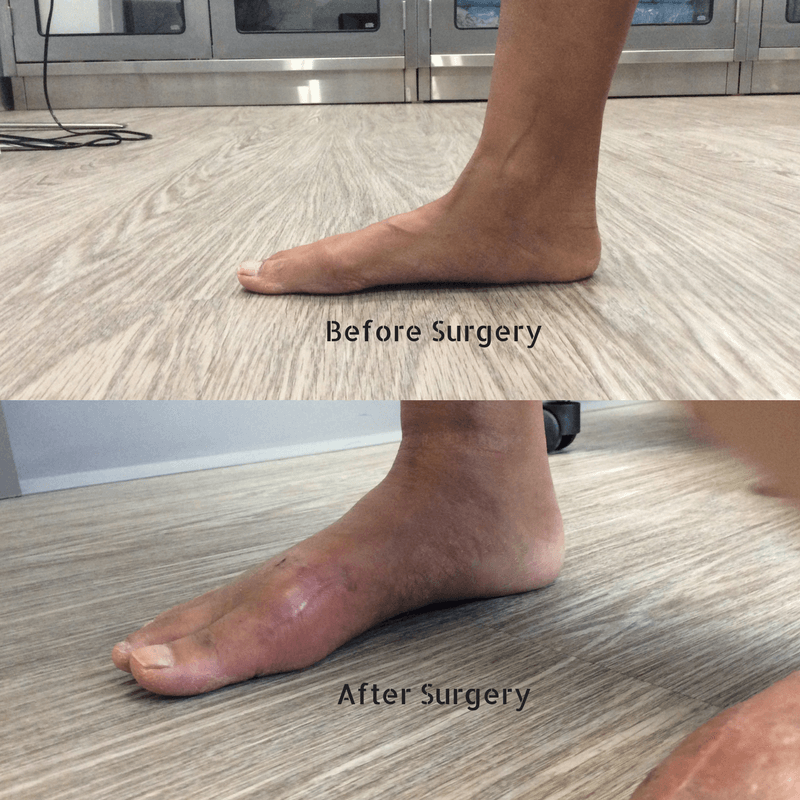
Фото до и после операции.
Отметим, что после операций на ступнях пациент не нуждается в ношении гипса и ходьбе с костылями. Уже на следующий день он может свободно вставать с постели, предварительно надев специальную обувь. В туфлях Барука больному необходимо ходить на протяжении нескольких недель после хирургического вмешательства.
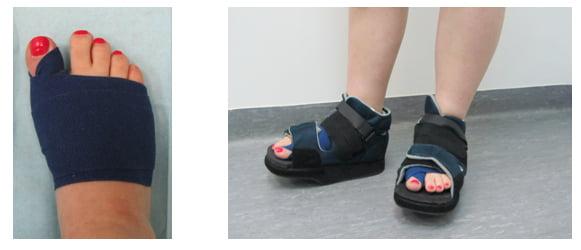
Операция при плоскостопии позволяет быстро восстановить функции стопы. В большинстве случаев пациенты возвращаются к привычному образу жизни уже спустя 3 месяца.
Операция при продольном плоскостопии
Когда возникает необходимость коррекции продольного плоскостопия, врачи делают операции на внутренней и/или задней части стопы. При слабовыраженной деформации они выполняют пластику связок и сухожилий. В более тяжелых случаях им приходится делать операции на костях предплюсны.
Таблица 1. Особенности разных видов хирургических вмешательств.
Подтаранный артродез наиболее эффективен в возрасте 10-20 лет, когда стопы продолжают расти. Операция позволяет исправить плоскостопие I-II степени. При более тяжелых деформациях ее дополняют пластикой сухожилий и связок.
Факт! Лицам старше 30 лет артродез делать не рекомендуется из-за риска развития стойкого болевого синдрома.
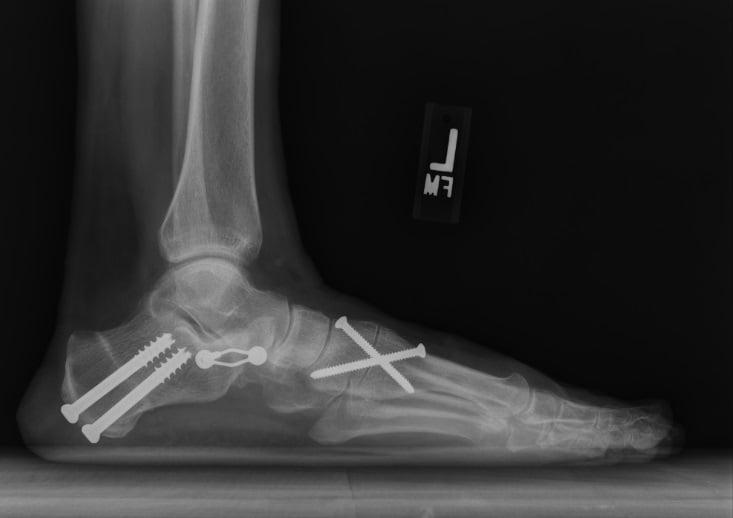
Медиализирующая остеотомия пяточной кости в сочетании с таранно-ладъевидным артродезом.
Не так давно ученые провели исследование и выяснили, какие методики наиболее эффективны в лечении продольного плоскостопия. Лучшим методом коррекции оказалась медиализирующая остеотомия пяточной кости в сочетании с таранно-ладъевидным артродезом. Она дает хороший клинический результат и редко приводит к осложнениям. В отличие от подтаранного артродеза, после такого лечения больному не требуется повторное хирургическое вмешательство.
Операции при поперечном плоскостопии
При данной патологии врачи выполняют хирургические вмешательства на переднем отделе стопы. Чаще всего они выполняют остеотомию (Chevron или Scarf) I плюсневой кости. При необходимости они дополняют ее пластикой мышц, связок, сухожилий. Подобная операция позволяет исправить не только поперечную, но и вальгусную деформацию стопы.
Довольно часто врачи обнаруживают у пациентов экзостозы (костные наросты) и молоткообразную деформацию II-V пальцев. Первые они удаляют методом Шеде, вторые исправляют с помощью резекции или остеотомии. Таким образом больным с поперечным плоскостопием одновременно могут выполнять сразу несколько хирургических вмешательств. Подобный подход позволяет качественно исправить имеющиеся дефекты.
Лечение комбинированного типа
Поперечно-продольное плоскостопие – это наиболее тяжелая форма заболевания. У человека деформируются сразу оба свода, а стопа становится абсолютно плоской. Лечить патологию довольно тяжело.
Цели операций при комбинированном плоскостопии:
- восстановление сводов стопы;
- надежная неподвижная фиксация костей;
- исправление деформаций I пальца;
- удаление экзостозов;
- коррекция молоткообразной деформации.
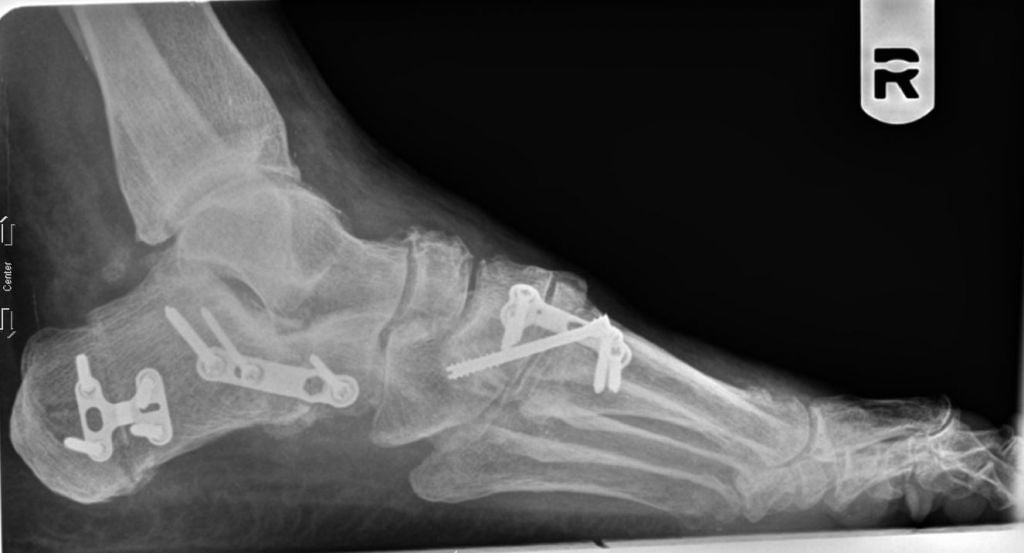
Операция продольно-поперечной деформации.
При поперечно-продольном плоскостопии человеку делают сразу несколько вмешательств. Например, больному одновременно выполняют операцию Шеде, остеотомию Scarf и артродезирование некоторых суставов плюсны. Как правило, врачи стараются сделать все за одно хирургическое вмешательство.
Восстановительный период после таких операций длится дольше, чем в остальных случаях. К счастью, пациентам не требуется гипс или костыли. В худшем случае им придется походить с фиксирующими спицами, которые снимут вместе со швами уже через 2 недели.
При тяжелом продольном плоскостопии человеку требуется пластика сухожилий задних большеберцовых мышц и краевая подкожная тенотомия ахиллова сухожилия. После такого хирургического вмешательства больному накладывают гипс, а ходить разрешают только с костылями.
Сколько стоит операция
В России цены на хирургическое лечение плоскостопия начинаются с 30 000 рублей. Отметим, что в сумму не включена стоимость предоперационного обследования, анестезии, расходных материалов и имплантов. Если же в ходе операции врачи делают сразу несколько манипуляций – лечение обойдется еще дороже. К примеру, минимальная стоимость SCARF-остеотомии в комбинации с подтаранным артродезом – 35 000 рублей.
Если посчитать, в сумме лечение за границей стоит ненамного дороже, чем в России. В Чехии за операцию и реабилитацию вы заплатите евро. В Германии – от 7 тысяч евро, в Израиле от 7 тысяч долларов (без реабилитации). Так что если вы хотите оперироваться в Европе – поезжайте в Чехию.
Продольно-поперечное плоскостопие - это деформация стопы, во время которой наблюдается разворот пяточной кости наружу и снижение продольного свода стопы. Наиболее часто встречающимися причинами продольнло-поперечного плоскостопия являются лишний вес, неправильная обувь и недостаточная подвижность. Ускорить развитие патологии могут и травмы сухожилия задней большеберцовой мышцы. Кроме того, у женщин среднего возраста продольно-поперечное плоскостопие встречается в три раза чаще чем у мужчин. Следующими признаками продольно-поперечного плоскостопия, прежде всего под нагрузкой, являются боли и отечность внутреннего края стопы и медиальной лодыжки. На начальной стадии заболевания помогают специальные ортопедические стельки и регулярные занятия гимнастикой для стоп. Таким образом, укрепляется связочный аппарат в ступне. В случае неэффективности консервативных методов лечения, ортопедический медицинский центр Геленк Клиника в Германии предлагает целый ряд оперативных методик. Точный объем оперативного вмешательства хирург определяет вместе с пациентом после клинического и диагностического обследования. Вам могут быть предложены такие операции как остеотомия (репозиция кости) или трансплантация задней большеберцовой мышцы.
Продольно-поперечное плоскостопие: кому подходит хирургическое лечение?
Метод оперативного лечения продольно-поперечного плоскостопия зависит от стадии недуга. Показания для хирургического лечения должны быть сделаны довольно сдержанно, так как данная болезнь может лечиться консервативно. По причине динамичной ситуации в своде стопы хорошего результата можно достичь при помощи регулярных тренировок и специальных упражнений, направленных на развитие мышц.
Хирургическое лечение продольно-поперечного плоскостопия рекомендуется лишь в том случае, если пациент испытывает сильную боль в течение более длительного периода времени, а также если данная патология оказывает негативное влияние на качество жизни больного. Хронические воспаления сухожилий либо разрывы сухожилия задней большеберцовой мышцы делают операцию неизбежной. Оперировать придётся и при спазмированных деформациях заднего отдела стопы, сопровождающихся артрозом голеностопных суставов.
Что происходит перед операцией?
Перед операцией врачи Геленк Клиники проводят комплексное клиническое обследование. Одним из главных диагностических признаков продольно-поперечного плоскостопия является отклонение переднего отдела стопы в сторону, вследствие измененного продольного свода стопы, в результате чего становятся видны почти все пальцы, если смотреть на стопу сзади. Медики называют данный феномен Too-many-Toes-Sign. У пациентов без патологий стопы все пальцы направлены вперед. Рентген в положении "стоя" отчетливо показывает деформацию кости и может подтвердить опасения врача.
Еще одним показателем комбинированного плоскостопия является тест под названием Single-Heel-Rise-Sign, дающий представление о состоянии задней большеберцовой мышцы. Для этого врач наблюдает за положением стопы, находясь сзади, пациент в это время стоит. Травмы большеберцовой мышцы вероятны при отклонении оси голеностопного сустава внутрь. МРТ (магнитно-резонансная томография) является дополнительным методом диагностики Tibialis-posterior. Для того, чтобы проанализировать степень нагрузки на стопу в положении "стоя" и во время ходьбы, рекомендуется подометрическое исследование.
Как проходит операция продольно-поперечного плоскостопия в Геленк Клинике ?
Метод проведения операции продольно-поперечного плоскостопия зависит от исходной причины заболевания. Вслучае легкого воспаления сухожилия задней большеберцовой мышцы удаляют лишь воспаленную соединительную ткань, находящуюся вокруг него (синовэктомия). При необходимости, сухожилие задней большеберцовой мышцы может быть укорочено и повторно зашито.
На прогрессирующей стадии разрушения сухожилия либо при его разрыве, врачи используют аутогенный трансплантат. Главным условием успеха трансплантации является здоровое состояние задней большеберцовой мышцы (Musculus tibialis). Пересаживаемая ткань (трансплантат) забирается с области стопы. Близлежащее длинное сухожилие сгибателей пальцев ног (сухожилие длинного сгибателя пальцев или Musculus flexor digitorum longus) хорошо подходит для данной операции. Ограничение подвижности пациента по причине смещения сухожилия почти незаметно - немного уменьшиться может только подвижность пальцев стопы. Нередко, напряжение мышц при смещении сухожилия может быть связано с дополнительными вмешательствами, поддерживающими состояние костей.
Если причной развития продольно-поперечного плолскостопия являются повреждения пяточной кости, хирурги Геленк Клиники в Германии проводят операцию по смещению (корригирующая остеотомия). Отклонение пяточной кости вовнутрь изменяет направление ахиллова сухожилия, что способствует полному выпрямлению стопы.
Дугая методика коррекции продольно-поперечного плолскостопия - это имплантация в пяточную кость специального костного клина, который удерживает желаемую коррекцию в правильном положении. Данная вставка зачастую берется из гребеня подвздошной кости (методика Хинтермана или операция Эванса).
Если продолжительные неправильные нагрузки стали причиной болезненного артроза голеностопных суставов у пожилилых пациентов, и если эта боль связана с деформацией сухожилий, восстановить исходную здоровую функцию суставов поможет зачастую только такая методика как артродез. В некоторых случаях рекомендуется тройной артродез. Во время такой операции проводится обездвиживание всех суставных сочленения таранной кости: назад/вниз к пяточной кости, вперед к ладьевидной кости, а также соединение между пяточной и кубовидной костью.
Кто проводит операцию продольно-поперечного плоскостопия?
Очень важным элементом для сотрудников ортопедического медицинского центра Геленк Клиник в Германии является тесная связь между врачами и пациентами. Это значит, что Ваш лечащий врач будет заботиться о Вас начиная со дня составления анамнеза до самой операции продольно-поперечного плоскостопия. Ваш специалист в области ортопедии будет оказывать Вам надлежащую помощь и в течение послеоперационного периода. Таким образом у Вас будет контактное лицо, которое разбирается в Вашей ситуации и сможет в любое время ответить на все Ваши вопросы. На территории Геленк Клиник (Gelenk-Klinik) в г. Гундельфинген в Германии работает Центр хирургии стопы и голрностопного сустава, который отличается своими высокими стандартами качества, а также долголетним опытом лечения продольно-поперечного плоскостопия. Экспертами в области хирургии стопы и голеностопного сустава являются Д-р Томас Шнайдер и д-р Мартин Ринио .
Какова вероятностъ успеха?
Только правильное определение источника заболевания делает хирургическое лечение продольно-поперечного плоскостопия успешным, а результат вмешательства продолжительным. Возможность выполнения прежних нагрузок зависит от методики операции: например, при костных репозициях Вам придеться довольно долго ждать пока Вы сможете использовать стопу в полном объеме. Именно поэтому, врачи Геленк Клиники хорошо взвешивают все "за" и "против" каждого хирургического метода. Операция сухожилия задней большеберцовой мышцы является многообещающей, если повреждение еще не вызвало артроз голеностопных суставов. Таким образом, если деформировання область стопы еще мягкая и ортопедические стельки не принесли желаемого результата, хирургия либо реконструкция сухожилия задней большеберцовой мышцы может снова стабилизировать продольный свод стопы.
Какой вид анестезии получает пациент во время хирургического лечения продольно-поперечного плоскостопия ?
Как правило операция продольно-поперечного плоскостопия проходит под общим наркозом. Иногда для того, чтобы избежать последствий полного наркоза, хирурги проводят вмешательство и под спинальной анестезией, являющейся разновидностью местной анестезии. Во время данной процедуры анестетик вводят в позвоночный канал поясничного отдела позвоночника. Это позволяет пациенту находится при полном сознании. Хирурги ортопедической клиники Геленк Клиник в г. Фрайбург обладают долголетним опытом проведения хирургического лечения продольно-поперечного плоскостопия как под общим так и под местным наркозом. Какой вид анестезии является наиболее подходящим в Вашем отдельном случае определяют перед самой операцией, учитывая при этом все показатели.
Послеоперационный уход, реабилитация и вспомогательные средства после операции продольно-поперечного плоскостопия
В первые дни после вмешательства на прооперированную стопу накладывается эластичная компрессионная повязка. Спустя несколько дней Вам выдают специальный ортопедический сапог, который позволяет осуществлят частичную нагрузку (до 20-ти кг.) на стопу. Кроме того, Вы получаете локтевые костыли, которые обеспечивают максимальный комфорт при передвижении. На протяжении данного периода неизбежной является профилактика тромбоза такими препаратами как гепарин или эноксапарин. Кроме того, до полного выздоровления мы рекомендуем носить компрессионные чулки.
На что нужно обратить внимание после операции?
Сразу после операции продольно-поперечного плоскостопия стопу необходимо держать в приподнятом положении, чтобы максмальо снять нагрузку. Специальный ортопедический сапог уменьшает нагрузки на стопу в течение первых шести недель после хирургического вмешательства. Во избежание инфекций врач выпишет Вам антибиотики. Через 4-8 недель необходимо пройти рентгеновское обследование. После заживления раны Вы сможете снова работать, однако в положение "сидя". Оказавать полную нагрузку на стопу можно будет через 6 недель. Если в силу профессиональной деятельности Вам приходится много ходить или стоять, постарайтесь вернуться на работу только через 8 недель. Лечебная гимнастика, а также упражнения, направленные на восстановление подвижности противодействуют потере мышечной массы и способствуют восстановлению физиологических параметров ходьбы.
- Стационарное лечение: 3 дня
- Пребывание в клинике: 10-14 дней
- Когда возможен обратный полет: спустя 12 дней
- Когда рекомендуется возвращение домой: через 2 недели
- Когда можно принять душ: через 12 дней
- Как долго нужно находиться на больничном: 6 недель (завит от сферы деятельности)
- Когда рекомендуют снимать швы: через 10 дней
- Когда разрешается снова сесть за руль: спустя 6 недель
- Легкая спортивная нагрузка возможна: через 3-6 месяцев
- Продолжительные тренировки разрешаются: через 9 месяцев
Будут ли ощущаться боли после операции продольно поперечного плоскостопия?
Каждое хирургическое вмешательство связано с определенными болевыми ощущениями. Как правило мы стараемся свести боль после оперативного лечения продольно поперечного плоскостопия минимуму. Как правило, перед операцией анестезиолог проводит медикаментозную блокаду, обезболивающую стопу примерно на 30 часов. После этого самая сильная болевая волна уже позади и лечение продольно поперечного плоскостопия можно проводить уже при помощи обычных препаратов. Мы сделаем все возможное, чтобы освободить пациента от боли.
Условия размещения в Геленк Клинике
Как правило, во время стационарного пребывания в клинике Вы находитесь в отдельной палате с душем и туалетом. Кроме того, мы предоставляем Вам полотенца, халат и тапочки. Так же, Вы можете пользоваться мини-баром и сейфом. Кроме того, в каждой палате имеется телевизор. С собой необходимо иметь лишь собственные медикаменты, удобную одежду и ночное белье. После операции продольно-поперечного плоскостопия мы гарантируем круглосуточный уход в лице квалифицированного обслуживающего персонала и опытных физиотерапевтов. В основном, срок пребывания в стационаре после хирургического лечения продольно-поперечного плоскостопия составляет три дня. Члены Вашей семьи могут остановиться в отеле, который находиться в нескольких шагах ходьбы от клиники. Мы с удовольствием позаботимся о резервации номера в гостинице.
Сколько стоит хирургическое лечение продольно-поперечного плоскостопия?
Кроме стоимости самого хирургического лечения лечение продольно-поперечного плоскостопия подразумевает и диагностику, приемы врачей, а также дополнительные ресурсы как например ортопедическикй сапог. Таким образом, сумма может составлять от 1.500 до 2000 евро. Если после пребывания в Геленк Клинике Вам потребуется физиотерапевтическое лечение, мы с удовольствием поможем Вам и составим предварительную смету расходов.
Информацию касательно стоимости проживания в отеле а также последующего лечения в реабилитационной клинике Вы сможете найти на интернет странице самой клиники..
Как записаться на прием и на саму операцию иностранному пациенту
Для того, чтобы оценить состояние голеностопного сустава необходимо предоставить результаты визуализационной диагностики - рентгеновские снимки, а также МРТ. Таким образом, врач получает информацию о положнении кости, а также о состоянии сухожилия задней большеберцовой мышцы. После того, как Вы отправите эти документы заполнив форму для обратной связи на нашем сайте, Вы получите всю необходимую информацию, предложение по лечению, а также смету расходов на хирургическое лечение продольно-поперечного плоскостопия в течение 1-2 рабочих дней.
Иностранные пациенты могут записаться на прием к специалисту Геленк Клиники в короткие сроки, соответствующие их планам. Мы с радостью поможем Вам с оформлением визы после того, как на наш счет поступит предоплата, указанная в смете затрат. В случае отказа в предоставлении визы, мы возвращаем Вам предоплату в полном объёме.
Для иностранных пациентов мы стараемся свести промежуток времени между предварительным обследованием и хирургическим лечением артроза коленного сустава к минимуму. Таким образом Вам не нужно будет приезжать в клинику несколько раз. Во время амбулаторного и стационарного пребывания в Геленк Клинике в г. Фрайбург наш персонал отдела управления делами пациента, владеющий несколькими языками (английский, русский, испанский, португальский) ответит на все, интересующие Вас вопросы. Кроме того, мы предоставляет переводчика (например, на арабский), оплата которого производится пациентом самостоятельно.Так же, мы с удовольствием поможем Вам в организации трансфера, поиске гостиницы и подскажем как провести свободное время в Германии Вам и Вашим родственникам.
Читайте также:


