Оперативная коррекция деформаций стопы
Волгоградский городской центр ортопедии и ортопедической косметологии предлагает лечение вальгусной деформации стопы (hallux valgus) с использованием оригинальной методики теномиопластики (патент Российской Федерации №2093096 от 20.10.97, авторы Егоров М.Ф., Шатов В.В., Тетерин О.Г., Гунин К.В.).
Вальгусная деформация первого пальца стопы в совокупности с иными заболеваниями – такими как поперечное плоскостопие и молоткообразная деформация пальцев, является самой распространенной ортопедической патологией. Hallux valgus приводит к функциональным нарушениям в стопах, а сопутствующие заболеванию боли создают проблемы при использовании стандартной обуви. Тяжелые формы вальгусной деформации стопы могут являться причиной инвалидности.
К настоящему времени известно более 200 способов оперативной коррекции вальгусной деформации первого пальца стопы, что говорит о поисках оптимального метода лечения заболевания в связи с неудовлетворительными результатами применения существующих методов.
Разработанный врачами Волгоградского городского центра ортопедии и ортопедической косметологии малотравматичный способ оперативной коррекции вальгусной деформации стопы позволил в 2,3 раза увеличить количество успешных результатов лечения за счет:
- применения сухожильно-мышечной пластики без рассечения кости
- оптимального лечения в период после операции.
Степени деформации вальгусной стопы
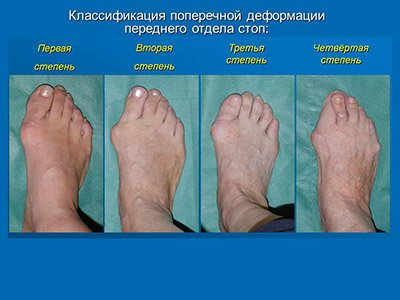
Классификация позволила выделить следующие четыре степени поперечной деформации переднего отдела стопы.
Для первой степени характерна косметическая деформация, при которой присутствует нефиксированная распластанность переднего отдела и деформация первого пальца стопы без наличия болевого синдрома. При второй степени вальгусной деформации в стопе проявляется боль при умеренной распластанности переднего отдела. Для третьей степени заболевания характерно появление ригидности переднего отдела стопы. Четвертая степень заболевания характеризуется наличием выраженного деформирующего артроза I плюсне-фалангового сустава или деформации средних пальцев.
Разработанная классификация вальгусной деформации стопы позволяет выбрать оптимальный способ лечения для каждого пациента.
Для объективной оценки состояния пациента применяется специализированный автоматизированный комплекс, включающий специальный планшетный сканер, а также программное обеспечение для обработки информации и выдачи диагностического результата. Программный комплекс использует сочетание нескольких способов определения анатомического и функционального состояния переднего отдела стопы, в том числе метода Штритера, Балакирева а также Штритера-Годунова с использованием индекса Чижина и Вейфслога.
Оперативная коррекция вальгусной деформации стопы
Лечение заболевания проводится хирургическим способом с применением методики теномиопластики.
Операционная коррекция переднего отдела стопы проводятся под внутрикостной анестезией или под наркозом. В ходе операции на тыльной поверхности стопы проводится продольный разрез длиной 4 см, пересаживаются мышцы и сухожилия, удаляются костные разрастания, сама кость не рассекается. Накладываются послойные швы на раны и умеренно давящая асептическая повязка. Фиксация с помощью гипсовой повязки не требуется.
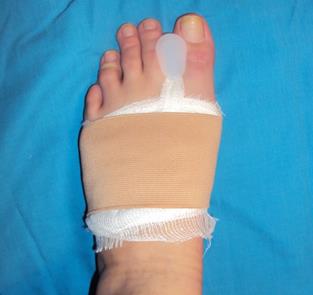
На следующий день после операции по коррекции вальгусной деформации стопы производится перевязка, в ходе которой в первый межпальцевой промежуток вставляется индивидуально-подобранная круглая гелевая вставка, а поверх асептической повязки накладывается моделирующая эластичная стяжка стопы, что позволяет дозировано нагружать оперированную конечность.
На 5-й день после операции назначается УВЧ и магнитотерапия на передний отдел стопы, массаж голени, оперированной конечности и гипербарическая оксигенация. Данные меры направлены на снижение отечности тканей. Швы снимаются на 12 – 13 сутки после операции. В среднем, срок госпитализации составляет 14 суток, затем пациент выписывается на амбулаторное лечение. Разрешается ходьба без помощи вспомогательных средств.
Возможна операция по устранению вальгусной деформации на двух конечностях одновременно. В этом случае срок пребывания в клинике составляет 19-20 дней от момента госпитализации до выписки.
В течение полутора месяцев после проведенной операции необходимо дозировать нагрузки на ноги и исключить занятия такими видами спорта как бег,прыжки,степ-аэробика и т.п.
Дополнительная информация
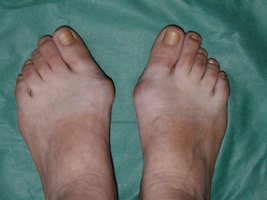
Вальгусная деформация стопы (Hallux valgus)
Деформация стопы — это искривление подошвы, изменяет анатомическую форму. Бывают врожденными или приобретаются в течение жизни. Без терапевтического вмешательства патология мешает нормальному функционированию конечностей, приводит к развитию проблем с опорно-двигательным аппаратом. Существуют разнообразные виды лечения деформации стопы. Чтобы подобрать эффективную методику, нужно разобраться с особенностями каждой.

Схожесть в лечении разных видов деформации стоп
В современной медицине различают несколько видов деформации:
- плоскостопие – продольное и поперечное;
- косолапость;
- вальгусная деформация;
- плосковальгусная деформация;
- артрозы голеностопного сустава;
- варусная деформация;
- полая стопа – аномально высокий свод;
- молоткообразные пальцы (часто наблюдается при ДЦП).
Независимо от разновидности искривления, применяются общие методы лечения. Входит лечебный массаж, ЛФК, прием препаратов, ношение специальных фиксаторов, физиотерапия (лазер и т.п.), ношение ортопедической обуви или стелек. В тяжелых случаях, при выраженных деформациях, мешающих нормальному передвижению человека, применяется хирургия. Практически для всех типов искривлений характерно использование медикаментозного лечения – прием кортикостероидов, противовоспалительных средств. Для облегчения болезненности используют мази, гели и растворы, обладающие анальгезирующими свойствами.
Методы лечения деформации
Варианты лечения связаны со степенями тяжести заболевания, возрастом, индивидуальными особенностями пациента. В большинстве случаев, терапия представляет собой комплекс консервативных и радикальных мероприятий, наиболее сложное – хирургическое вмешательство.

Операция при деформации стопы подразумевает индивидуальный подход к каждому конкретному случаю. Во внимание принимают вид, стадию, на которой находится заболевание.
При вальгусных деформациях удаляют верхнюю часть сустава плюсневой кости. Кости крепятся специальной проволокой, шурупами. Существуют малоинвазивные операционные методы по устранению косточки на ноге. Операцию проводят без разрезов, при помощи проколов. Внутрь сустава внедряются специальные винты (штифты, минипластины, саморезы), выравнивают костные искривления. Процедура позволяет избежать масштабного повреждения мягких тканей, сокращает реабилитационный период.
При плоскостопии хирургическое вмешательство подразумевает полную реконструкцию подошвы. Ранее операция проводилась путем пластической коррекции сухожилий. В настоящее время используется менее инвазивный метод — внедрение титанового имплантата в подтаранный синус через минимальный разрез.
Лечение косолапости происходит двумя хирургическими методами. Первый – способ Зацепина, подразумевает удаление медиальной связки, коррекции пяточного и большеберцового сухожилия. Второй заключается в смещении расположения большеберцовой мышцы в сторону медиального края кубовидной кости. После проведения хирургии положение фиксируется при помощи шины и гипсовой повязки.
Ортопедическая коррекция деформации производится при помощи специальных приспособлений. Фиксируют конечность в необходимом положении. Используются как составляющие компоненты лечения, применяются в реабилитационный период.
Корректирующие средства используют при заболеваниях в ортопедии для лечения деформации стоп:
- Брейсы. Устройство являет собой ботинки, закрепленные на прочной планке с отверстиями. Конструкция применяется для лечения детской косолапости.
- Ортезы – сложная конструкция, предназначенная для прочной фиксации стопы, голеностопного сустава и голени. Внешне напоминает высокий носок с множеством ремней, регулирующих плотность фиксации. Снимать ортез разрешено только для купания.
- Бандаж – фиксирующее приспособление из прочного материала. Крепится на ноге при помощи специальных застежек. Обычно бандажи оснащены мягкими гелевыми или силиконовыми вкладками, предотвращающими трение бандажа о кожный покров.
- Тутор – конструкция, внешне напоминающая ортез, отличается плотностью фиксации. Выполнен из прочного многослойного материала, позволяет коже дышать.
- Шина ортопедическая – конструкция для лечения вальгусной деформации. Представляет собой крепление, соединяет большой палец и поперечный свод. При ношении выравнивается поврежденный сустав, устраняется боль.
- Бурсопротектор – силиконовая накладка на большой палец. Используется в качестве фиксатора при воспалениях бурс, актуально применение для коррекции вальгусной шишки.
- Ортопедическая обувь – универсальное средство профилактики и лечения большинства патологий стопы. Обувь разрабатывается с учетом анатомически правильного положения подошвы. Ношение рекомендуется при плоскостопии, вальгусе и варусе.
- Ортопедические стельки – приспособление для коррекции и профилактики искривлений подошвы. Стельки можно делают обувь более удобной, препятствуют развитию патологий, исправляют существующую деформацию. Можно совмещать с практически любой обувью для ежедневного ношения.
- Гипсовая повязка считается наиболее надежным методом фиксации конечности при различных повреждениях костей. Применяют в ортопедии и травматологии. Длительность ношение гипса напрямую зависит от возраста пациента и степени тяжести повреждения.

Выполнение упражнений — основная составляющая успешного исправления патологий. Методику выполнения терапевтической гимнастики разрабатывает ортопед. Существуют упражнения, которые подходят для большинства нарушений.
Собрать пальцами ноги косынку от одного края к другому.
Достичь положительного результата можно, используя специальные тренажеры. Относятся специальные коврики с рельефной поверхностью, мячики с шипами, колесики. После занятий с приспособлениями стимулируется кровоток и работа мышц. Устраняется нагрузка, исчезает болезненность.
Большое внимание уделяется массажу. Актуально применение в детском возрасте. Правильно выполненный массаж – эффективное средство для лечения опорно-двигательного аппарата.
Народная медицина советует лечить искривления в домашних условиях компрессами и примочками. Наиболее популярное средство, которое подходит в терапии вальгуса и плоскостопия – йод. 10 капель смешивают в равных пропорциях с лимонным соком. В раствор добавляют 2 таблетки измельченной ацетилсалициловой кислоты. Смешивают до получения однородной кашицы. Смесь наносят на подошву и проблемные участки, укутывают теплой материей. Курс лечения – не более 3 дней. Народные знахари говорят о пользе хождения по утренней росе, песчаному берегу и каменистым дорогам.
Когда убирают шуруп после операции
Устранение шурупов, штифтов или титановых пластин происходит после полного восстановления оперируемого участка. Процесс выздоровления индивидуален. Зависит от глубины повреждения, метода операции, возраста человека.
В среднем, извлечение металлических конструкций происходит во временном промежутке от 2 месяцев до 1 года, при условии нормального заживления.
В некоторых случаях врач, наблюдающий пациента, порекомендует не убирать шурупы. Происходит такое по нескольким причинам. Иногда металлические элементы врастают в кость, дальнейшее извлечение несет опасность. Повторную операцию проводят под наркозом (местным, общим или эпидуральным). Наркоз угнетает работу всего организма, может повлечь за собой осложнения. Если шурупы не мешают человеку в повседневной жизни и функционировании конечности, от лишней операции предпочтительнее отказаться.
Лучше извлечь шуруп после операции по коррекции стопы если:
- конечность отекает;
- наблюдается болезненность оперируемой области;
- саморезы мешают при ходьбе;
- операция проводится ребенку.
Возможные осложнения
Деформация ступни – серьезное патологическое состояние, требует лечения. При отсутствии вмешательства, симптомы болезни прогрессируют и усугубляются. Развиваются осложнения, одно из которых – инвалидность. Кривизна подошвы приводит к искривлению всего опорно-двигательного аппарата, нарушению работы организма. Люди сталкиваются с артрозом, артритом, сколиозом, остеохондрозом, неврологическими расстройствами.
Искривление ног – болезнь, нельзя игнорировать. Своевременная диагностика заболевания позволит начать актуальное лечение на ранней стадии, повысит вероятность полного исцеления.
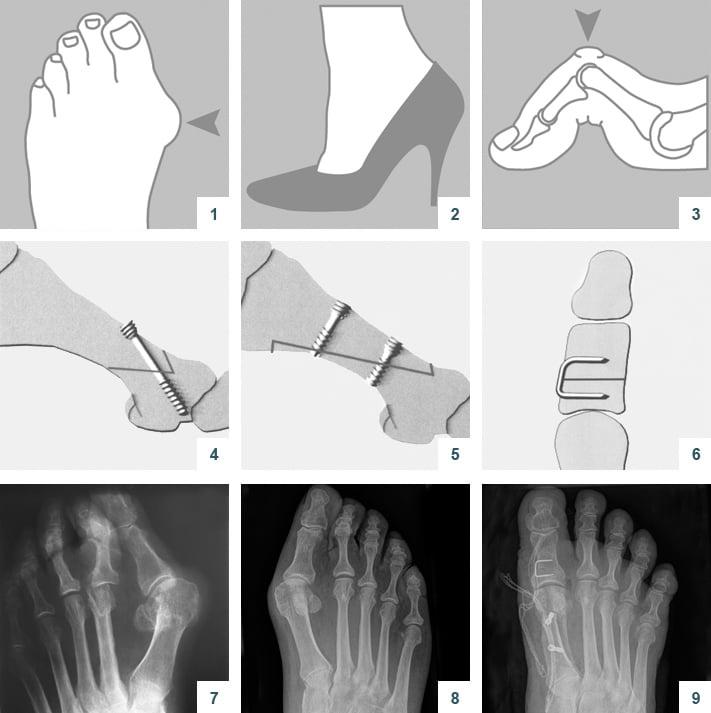
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.
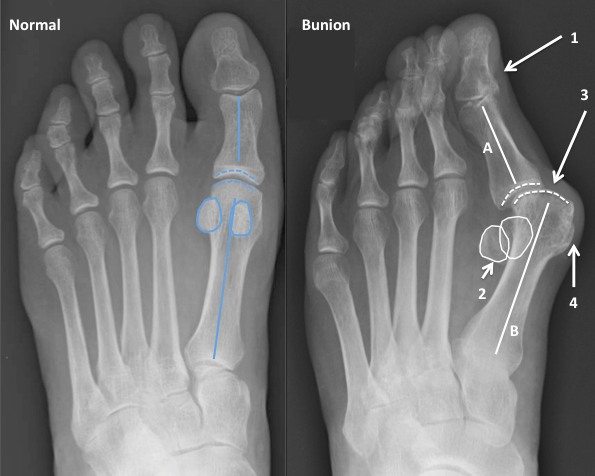
Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
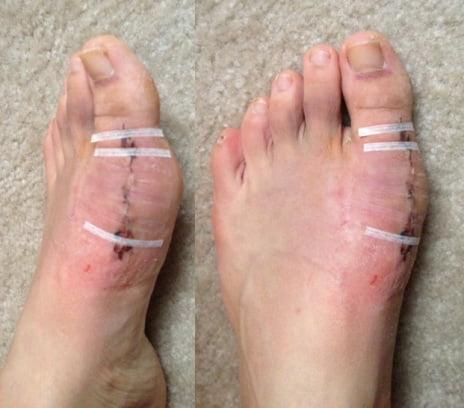
Шрам после вмешательства.
Реконструктивные вмешательства помогают справиться с выраженной вальгусной деформацией, сопровождающейся изменением положения костей стопы. Такие операции более инвазивны и сопряжены с большей травматизацией. Их выполняют через разрез длиной 2-4 см на медиальной поверхности стопы. В ходе хирургического вмешательства врач восстанавливает нормальной положение костей плюсны и фиксирует I плюсне-клиновидный сустав в правильной позиции.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
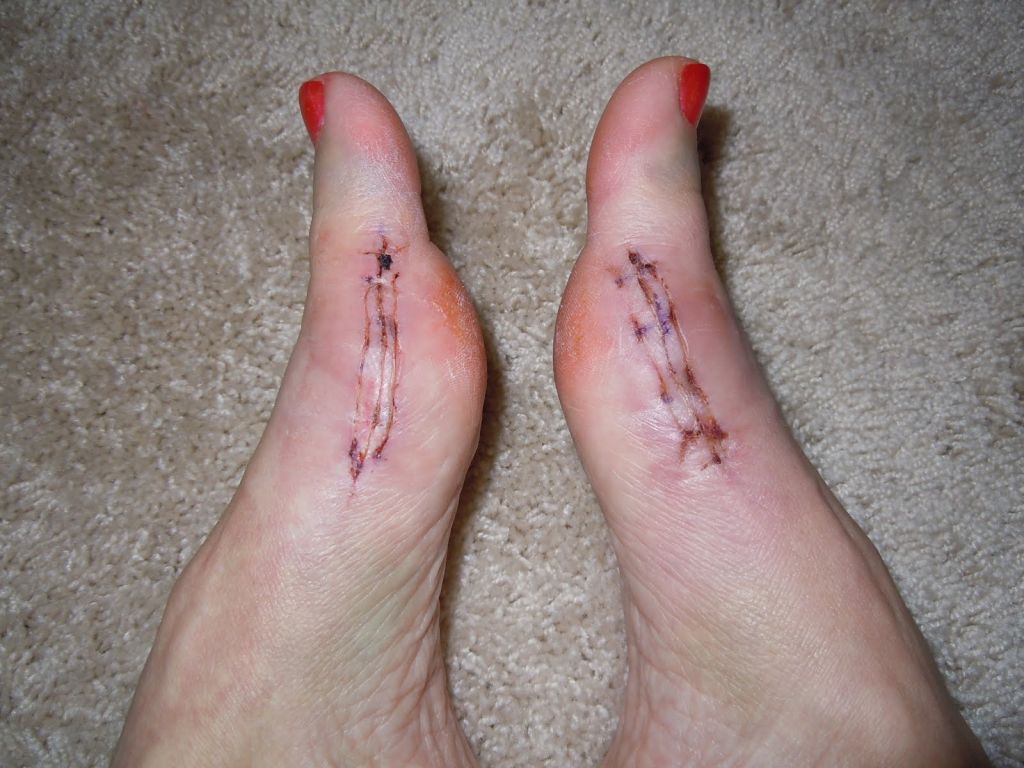
Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
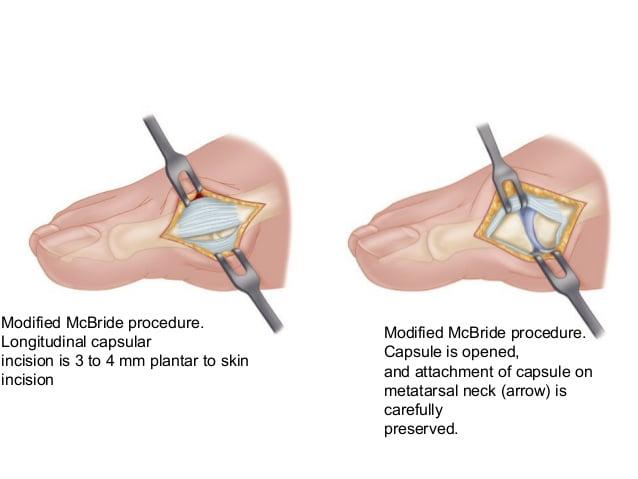
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
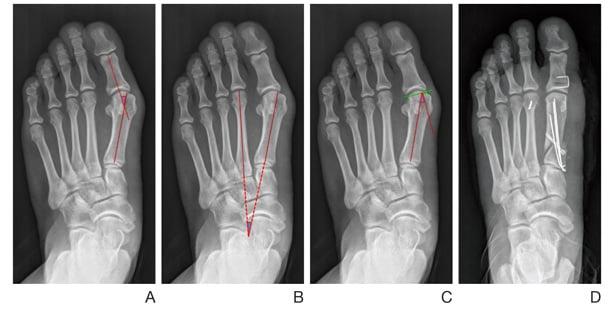
Тест для выявления патологической подвижности:
- пальцами одной руки удерживайте II-V плюсневые кости;
- второй рукой возьмите I плюсневую кость и попробуйте смещать ее в тыльно-подошвенном направлении;
- посмотрите, насколько сильно вам удалось сдвинуть ее с места;
- смещение кости более чем на один сагиттальный размер большого пальца указывает на наличие гипермобильности.
Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.

К ним относятся:
- Закрытая редрессация. Суть методики заключается в насильственном исправлении дефекта нехирургическим путем. К сожалению, редрессация дает незначительный эффект, а после нее нередко возникают рецидивы.
- Тенотомия или транспозиция сухожилий. Операции выполняют на связках стопы. Их умелое пересечение или перемещение позволяет исправить молотообразную деформацию пальцев.
- Резекция костей. Во время хирургического вмешательства врачи иссекают основание средней или головку основной фаланги. Это позволяет избавиться от избыточной костной массы и устранить деформацию.
- Остеотомии Вейля или Уилсона. Напоминают операции Scarf и Chevron, однако выполняются на II-V плюсневых костях. Хирурги рассекают их, после чего фиксируют костные фрагменты титановыми винтами.
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
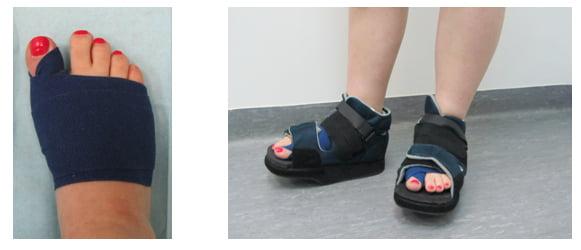
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
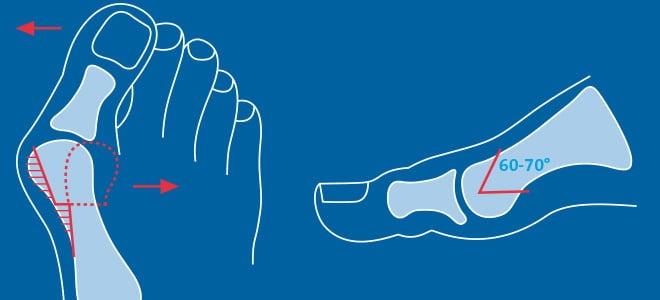
Вальгусная деформация первого пальца стопы (от лат. valgus - искривленный, направленный кнаружи) - это клиническое проявление поперечного плоскостопия, при котором передняя часть стопы расширяется и разворачивается кнаружи, большой палец отклоняется в сторону и у его основания начинает расти болезненный костный нарост - "шишка".
Причины
Среди основных причин развития вальгусной деформации специалисты называют следующие:
• наследственная предрасположенность (врожденная слабость мышечно-связочного аппарата переднего отдела стопы);
• частое и длительное ношение неудобной обуви (узкой, жесткой и/или с каблуком выше 5 см) провоцирует развитие поперечного плоскостопия, т.е. вальгусной деформации.
Факторы риска
Кроме этого, существуют, так называемые факторы риска, способные ускорить и/или усугубить развитие вальгусной деформации:
• избыточная масса тела;
• регулярные физические нагрузки в неудобной обуви (перенос тяжестей, бег, и др.). Например: женщины в повседневной жизни часто практикуют бег за общественным транспортом на каблуках и с объемными сумками в руках в качестве отягощения;
• малоподвижный образ жизни (сидячая работа приводят к ослаблению мышц связанного аппарата стопы, что и приводит к деформациям);
• плоскостопие во всех его формах и проявлениях;
• неправильная походка ("на носочках"), в норме должен быть перекат с пятки на носок;
• "профессиональная" деформация стопы (занятие балетом, спортивными танцами).
По статистике в 85-90% случаев развития вальгусной деформации пациент - женщина, что вполне объяснимо пристрастием прекрасной половины человечества к шпилькам и узким туфелькам.
Проявление вальгусной деформации
Вальгусная деформация дает о себе знать не только болью в стопе при ходьбе, но и заметно визуально.
В зависимости от градуса отклонения большого пальца по отношению к первой плюсневой кости специалисты выделяют 3 степени тяжести вальгусной деформации стопы:
• I степень - 15 градусов;
• II степень - 20 градусов;
• III степень - 30 градусов;
• IV степень - более 30 градусов.
Для определения точного градуса отклонения первого пальца стопы (а, следовательно, и степени тяжести патологии) врач назначает рентгенологическое обследование.
II-IV стадии вальгусной деформации могут сопровождаться еще и осложнениями:
• молоткообразной деформацией (когда второй и третий пальцы стопы перестают участвовать в процессе ходьбы);
• вросшими ногтями;
• появление различного рода болезненных мозолей и натоптышей, которые могут воспаляться и даже нагнаиваться;
• отеком стопы, болью во время ходьбы.
О методиках лечения вальгусной деформации

При развитии вальгусной деформации специалисты рекомендуют обращаться за помощью к врачам-ортопедам как можно раньше, т.к. чем быстрее будет начато лечение поперечного плоскостопия, тем потребуется менее травматичные хирургические вмешательства.
Оперативное лечение вальгусной деформации
Существует около трехсот методик проведения операций при поперечном и смешанном плоскостопии, предложенных различными авторами, показания к применению которых определяются степенью деформации стопы.
Такое количество вариантов оперативного вмешательства по одной и той же проблеме объясняется неудовлетворенностью врачей и пациентов результатами коррекции вальгусной деформации.
Совсем недавно, только самые отчаянные "страдальцы" решались на исправление вальгусной деформации: тяжелая операция, длительный болезненный восстановительный период, требующий ношения гипсовой повязки, громоздкой металлоконструкции и костылей.
Крайне редко такие операции выполнялись на обе ноги сразу т.к. пациент из малоподвижного, сразу становился "лежачим" на довольно длительный период времени, со всеми вытекающими последствиями. Однако, самое печальное, что и после всех перенесенных мучений ни один врач не исключал возникновения рецидива.
Одной из самых последних разработок в "малой" ортопедии является операция Scarf с дополнительными хирургическими манипуляциями Akin и Weil в осложненных случаях вальгусной деформации.
Эти операции действительно стали прорывом в решении практически всех проблем, которые возникали практически при проведении классических операций Hallus Valgus.
Преимущества операции Scarf
• малая травматичность операции, небольшой косметический разрез;
• отсутствие громоздких металлоконструкций, как во время операции, так и в период восстановления;
• нет необходимости использования костылей во время реабилитации;
• использование маленьких титановых имплантантов, которые не требуют повторного хирургического вмешательства для их извлечения;
• ранняя активность пациентов после операции (возможность ходить со второго дня);
• краткое пребывание в стационаре (от 2-х до 4-х дней, в зависимости от степени тяжести вальгусной деформации стопы до операции);
• сохранение артерий, питающих I-ю плюсневую кость, что значительно уменьшает реабилитационный период, позволяя пациенту быстро вернуться к привычному рабочему графику;
• крайне низкий процент осложнений послеоперационных осложнений и рецидивов;
• результат операции полностью удовлетворяет ожидание пациентов, не только эстетическим эффектом, но и возросшим качеством жизни.
Реабилитация после операции на вальгуснуой деформации
Реабилитация занимает как правило от четырех до восьми недель после операции. Это время необходимо для сращения искусственно выполненных переломом. Она включает в себя:
• Ограничение нагрузок в раннем послеоперационном периоде;
• Ношение послеоперационной обуви с разгрузкой переднего отдела стопы;
• Компрессионный трикотаж для уменьшения отека;
• Ношение широкой обуви до полного восстановления (около 4 месяцев после операции).
Вторая по частоте проблема — вальгусная деформация заднего отдела стоп. Чаще всего наблюдается у подростков. Лечение стельками возможно только при минимальной деформации. При длительном течении заболевание приводит к патологии коленных суставов от неправильной нагрузки на стопы, артрозу суставов стопы, болевому синдрому.
Хирургическое лечение (подтаранный артроэрез) заключается в установке специальной формы импланта, позволяющего исправить деформацию и вернуться к нормальной биомеханике стопы. Интересен факт, что операция проводится через небольшие разрезы от 1 до 3 см.
Курс стационарного лечения: 2 - 5 дней.
Сроки послеоперационной реабилитации: 1 -3 месяца.
По данному виду лечения Вы можете записаться по тел. 45-88-00 к следующим специалистам:
Читайте также:


