Операция на венах нижних конечностей в набережных челнах
Сосудистая хирургия
- Если ваши вены ног выпячены над уровнем кожи.
- Если есть сосудистая звездочка на ногах
- Если вы ощущаете боль, тяжесть, зуд, пульсацию в ногах
- Всем рожавшим женщинам
- Всем, кто подолгу стоит или сидит, ездит на дальние расстояния в автомобилях
- Тем, у кого избыточный вес,
- Тем, кто часто летает в самолетах
- У кого малоподвижный образ жизни
- У кого-либо из родственников есть варикозное расширение вен,
- У кого повышенные физические и спортивные нагрузки, кто много носит тяжестей, в т.ч. работая в огороде.

Среди профилактических мер наиболее полезными являются следующие:
1) Правильное питание, а именно преобладание в пище продуктов с большим содержанием клетчатки, витаминов Р, С, Е и растительных белков, которые способствуют укреплению стенок сосудов. Желательно не употреблять кофе и алкогольные напитки.
2) Во избежание большой нагрузки на вены следить за весом тела. Как правило, нормальный вес соответствует росту в сантиметрах минус 100.
3) Занятие физическими упражнениями, тренирующими мышцы ног, но не связанными с большими нагрузками. Оптимальный вариант - ходьба и плавание.
4) Избегайте тесную одежду, тугие пояса или корсеты, чулки или носки с тугими резинками, обувь на слишком высоких каблуках, а также резкие перемены температуры окружающей среды, прием слишком горячих ванн, длительного пребывания на солнце.
5) Избегайте статической (без движения) нагрузки на ноги в течение длительного времени. Если же Вы вынуждены сидеть или стоять продолжительное время, например на работе, чаще меняйте положение ног или пройдитесь в быстром темпе.

6) при ощущении тяжести ног принимайте ванны. Температура в ванне должна быть около 36С, в воду можно добавить тонизирующие вещества. После теплой ванны ополаскивайте ноги прохладной водой.
7) Старайтесь держать ноги в приподнятом положении во время отдыха.
8) Ношение специально подобранного антиварикозного компрессионного трикотажа (с распределенным по ноге давлением): колготы, чулки или гольфы.
9) Исключить курение.
Мы находимся в городе Набережные Челны, вы можете записаться на прием по телефону (8552) 91-99-92 или воспользоваться формой в правой части данной страницы. Мы будем рады помочь вам!
История возникновения метода лазерной облитерации варикозно-расширенных поверхностных вен
Представляя собой не только эстетическую проблему, варикозная болезнь ведет к развитию декомпенсированных форм хронической венозной недостаточности, снижению качества жизни пациентов и сопровождается значительными материальными затратами на их лечение.
Варикозная болезнь
Варикозная болезнь - одно из заболеваний, издавна известных человечеству. Это подтверждают, в частности, раскопки захоронения Mastaba в Египте (1595-1580 гг. до н.э.), где была найдена мумия с признаками прижизненного лечения венозной трофической язвы голени. По образному выражению J. Van der Stricht (1996), варикозная болезнь явилась платой человечества за возможность прямохождения.
Высокая распространённость, быстрое омоложение, а также значительное число рецидивов требуют своевременной диагностики и адекватного лечения варикозной болезни, которая представляет собой важную медико-социальную проблему.
Диагностика болезней вен
На первичном приеме флеболог оценивает внешние признаки болезни, жалобы, степень функциональных расстройств, делает предварительное заключение о причинах варикоза, намечает необходимость дальнейшего обследования. Как правило, после выяснения жалоб и истории болезни, пациент осматривается в вертикальном положении, то есть в условиях максимального кровенаполнения вен. Имеет значение и время осмотра. Как показали исследования, осмотр в вечернее время более информативен, так как после рабочего дня, больные вены лучше контурируются.
Для флеболога имеет значение цвет кожи, наличие отеков, сравнительные размеры окружности конечностей в симметричных точках, установка стопы, ну и конечно характер расположения венозных магистралей и их притоков, степень их расширения. Часто имеется лишь "сосудистая звездочка", небольшие боли в этой области, но для врача они могут свидетельствовать о располагающемся рядом крупном венозном сосуде.
Склеротерапия
СКЛЕРОТЕРАПИЯ - это популярный, эффективный и безопасный метод лечения варикозных вен и сосудистых "звездочек". Он основан на введении в больную вену специального лекарственного препарата - склерозанта, который, при соблюдении определенных условий, как бы "пломбирует" больную вену, и она в последующем полностью исчезает. Склеротерапия на длительное время, а в ряде случаев пожизненно гарантирует хороший лечебный и косметический результат. Лишь у пациентов с запущенным заболеванием склеротерапия не может обеспечить полного излечения. Между тем, даже в этих случаях проявления болезни значительно уменьшаются.
Сколько требуется лечебных процедур
Во время одной процедуры (курса) склеротерапии врач может сделать от 3 до 10 инъекций. Количество уколов зависит от особенностей поражения вен. Может потребоваться от 1 до 5 (в среднем 2-3) курсов в зависимости от каждого конкретного случая.
Эндовазальная лазерная коагуляция вен при варикозе (ЭВЛК)
Варикозная болезнь — это заболевание, при котором возникает деструкция клапанного аппарата вен нижних конечностей, в результате чего происходит неполноценный отток крови, вены постепенно расширяются. Вначале это только чисто косметический дефект, но при прогрессировании заболевания возникают и клинические симптомы вплоть до опасных осложнений — тромбофлебита и тромбоэмболии.
Поскольку механизм варикозного расширения вен все-таки в анатомическом дефекте, консервативные методы лечения здесь малоэффективны. Несмотря на нарастающую рекламу средств от этой болезни, любые лекарственные препараты могут рассматриваться только как средство профилактики прогрессирования заболевания на начальных стадиях.
Трофические язвы
Заболевание характеризуют следующие признаки:
- в области нижних конечностей на кожных покровах заметны сосуды синего цвета, пигментные пятна;
- гиперпигментация в области ног;
- отшелушивание эпидермиса;
- язвы выделяют экссудат.
Тромбоз
Причиной тромбоза является нарушение кровообращения. Основные признаки возникают в области ног.
Закупорка кровеносных сосудов возникает по нескольким причинам, таким как:
- увеличение вязкости крови из-за недостаточного количества жидкости в организме, нарушения обмена веществ, злокачественных новообразований;
- застойные процессы в ногах возникают по причине варикоза, гиподинамии, нарушения кровотока;
- повреждение венозных стенок — травмирование, инфекционные и воспалительные процессы;
- болезни кровеносных сосудов: тромбофлебит, эритремия;
- генетическая предрасположенность;
- инфекционные заболевания: сепсис, воспаление легких, аллергия;
- избыточная масса тела;
- сахарный диабет.
Тромбоэмболия
Тромбоэмболия развивается, если недуг вызван нарушением движения крови по венам или артериям по причине ее сгущения и изменения свертываемости. В результате перечисленных факторов образуются тромбы, которые начинают движение по венам. Чаще всего тромбоэмболия поражает область ног.
Тромбофлебит
Тромбофлебит поверхностных вен — осложнение варикоза ног, для которого характерно воспаление стенок кровеносных сосудов, образование тромбов. Болезни подвержено около 25% человек. Образовавшиеся тромбы закупоривают просвет сосудов, провоцируя асептический воспалительный процесс.
Флебит
Флебит — это недуг, который поражает воспалительным процессом венозные стенки. Для него характерна острая и хроническая форма. В большинстве случаев возникает как осложнение варикоза нижних конечностей. Воспаление вен на ногах провоцирует нарушение кровотока и образование тромбов. Флебит переходит в более серьезное заболевание — тромбофлебит.
Рекомендации пациентам после перенесенной операции по поводу варикозной болезни
1. Длительные статические нагрузки, подъем тяжестей более 10 кг, занятия тяжелыми видами спорта противопоказаны в течение 6 месяцев после операции. В этот же период необходимо тщательно оберегать оперированную ногу от травм.
2. Ни в коем случае не используйте мазей, компрессов, прогреваний и других процедур без предварительной консультации оперировавшего Вас хирурга.
Помните, что, несмотря на выполненную операцию, предрасположенность к варикозному расширению вен остается.
Хроническая венозная недостаточность
Заболевание проходит четыре основных стадии развития, для которых характерны свои симптомы. На начального этапа клинические проявления слабо выражены, наблюдается небольшая отечность нижних конечностей. На второй стадии происходит расширение вен, но без трофических изменений. Для третьей стадии характерно проявление на поверхности кожных покровов нижних конечностей кровеносных сосудов. На ногах появляется выраженная пигментация, трофические язвы. На четвертой стадии к перечисленным симптомам добавляются устойчивые трофические изменения.
Эндовазальная лазерная коагуляция вен при варикозе (ЭВЛК) Набережные Челны
Показания к ЭВЛК
Для понимания, когда и кому показана операция, мы расскажем сначала о самом заболевании — варикозная болезнь вен нижних конечностей. Которое и является показанием для проведения этой операции.
Вены собирают кровь от органов и передают ее к сердцу. Что бы ток крови был только в одну сторону в венах предусмотрены клапаны, за счет них кровь может двигаться от ног к сердцу только в одном направлении – вверх, вопреки силе притяжения. Таким образом току крови вверх способствуют не только их клапаны, но и их эластичность, упругость, сокращение мышечного каркаса.
При варикозной болезни вены претерпевают изменения, они становятся менее эластичными, истонченными и ослабленными, в результате они приобретают извитой вид. А клапаны оказываются не состоятельными, что приводит к двустороннему току крови в вене. В результате вены избыточно наполняются кровью и еще более перерастягиваются. При этом на ногах мы можем видеть расширенные извитые вены. Это поверхностные вены. Именно в них происходят изменения. В этот момент у пациента наблюдается быстрая утомляемость, усталость и чувство распирания в ногах.
Есть еще и глубокие вены, в которых проблем пока нет. Но при прогрессировании заболевания поверхностные вены перестают учувствовать в возврате крови и их функцию на себя начинают брать глубокие вены. В результате объем крови, который раньше двигался по поверхностным и глубоким венам начинает идти только по глубоких венам.
Но наступает момент, когда и глубокие вены не могут справиться с такой нагрузкой и жидкая часть крови из вены начинает выходить за свои пределы. Возникает набухание тканей, так появляются отеки. Питание ног страдает, кожа в некоторых участках становится темнее, могут возникать воспалительные реакции, появляются болезненные участки и покраснение.
Кроме всего прочего, это постоянная угроза и очаг образования тромбов. Более того необходимо понимать, что все эти изменения являются необратимым состоянием вен.
Таким образом, с прогрессированием заболевания проблему можно решить только хирургическими методами. К которым относятся:
- эдновенозная лазерная коагуляция
- удаление вен
- склеротерапия
Выбор метода лечения зависит от каждой конкретной ситуации, а именно венозной системы пациента, от стадии и формы заболевания. То есть в каждом случае должен проводиться адекватный объем вмешательства, тогда и результат лечения будет стойким на многие годы.
Наконец мы подошли к одному из наиболее актуальных и эффективных методов малоинвазивного хирургического лечения — эндовазальная лазерная коагуляция вен (ЭВЛК).
Как проводится процедура ЭВЛК
После осмотра доктора, и проведенного им УЗДГ вен нижних конечностей, для того что бы изучить все нюансы вашей венозной системы, назначается операционный день. В назначенный день Вы приходите, располагаетесь в палате дневного пребывания, переодеваетесь, после чего лечащий доктор приглашает вас в операционную. После проведения местной анестезии доктор приступает к манипуляции.
Вначале вдоль вены под контролем УЗИ вводится тумесцент – лекарственная смесь на основе анестетика (разновидность местной анестезии), распространяющийся вдоль вены и ограничивающий ее от окружающих тканей. Далее через мелкий прокол вводится проводник, а через него световод лазера. Подается специальный лазерный импульс и под контролем УЗИ происходит термическая обработка вены изнутри. Таким образом, патологическая вена как бы запаивается. Энергия лазера преобразуется в тепло и под действием температуры стенки сосуда плотно слипаются и рубцуются. А тумесцент который окружает вены защищает близлежащие ткани от излишнего нагревания и повреждения. Манипуляция будет безболезненна и занимает обычно не более 20-30минут.
Основные преимущества лазерной коагуляции пораженных вен
Проводится под местным обезболиванием, а значит нет необходимости в общем наркозе.
Процедура практически безболезненна. Пациент может не чувствовать ничего абсолютно или ощущать не значительный дискомфорт.
Операция выполняется в амбулаторных условиях, после проведения манипуляции вы можете возвращаться домой.
По сравнению с другими методами лечения наименьший процент осложнений. Процедуру можно повторять несколько раз.
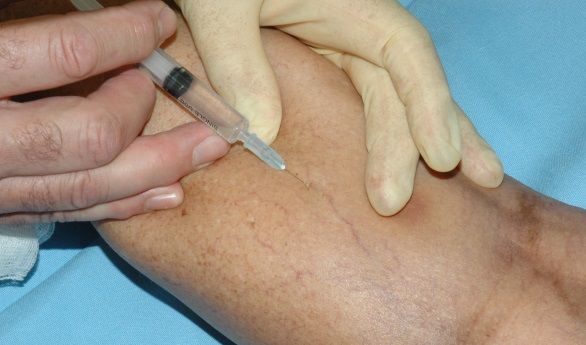
- пункционная
- катетерная
- интраоперационная
- эхосклеротерапия (выполняется под контролем дуплексного сканера)
- флебосклерозирование с использованием техники foam-foam (пенообразной формы склерозанта)
- микросклеротерпия
- склеротерапия (общее для всех процедур)
В варикозную вену через очень тонкие иглы (толщина порой тоньше человеческого волоса) вводят специальный препарат (склерозант), который пломбирует сосуд изнутри. Препарат, который вводится в вену, а затем сдавливается подушечкой и эластичным бинтом, вызывает склеивание стенок сосудов.
Просвет варикозной вены исчезает — и она становится недоступной для кровотока. Впоследствии она полностью исчезает.
Вместе с исчезновением патологической вены исчезает патологический кровоток и все симптомы варикозного расширения вен. Иглу извлекают, а вену прижимают марлевым шариком или на
область инъекции накладывается специальная латексная подушечка. Потом нога бинтуется эластичным бинтом или надевают эластичный чулок (лучше всего из натурального каучука или хлопка).
Бинтование ноги или ношение компрессионного трикотажа проводят в течение всего курса лечения и 2—4 недели после его окончания. Компрессионные повязки или белье носят круглосуточно и без разрешения врача снимать их запрещается. Компрессионная терапия обеспечивает постоянное смыкание стенок вены и препятствует восстановлению патологического кровотока в ней. Она является обязательным компонентом склеротерапии, но так как компрессионные чулки подбираются по индивидуальным меркам, их необходимо приобрести заранее.
Цены на склеротерапию вен и удаление сосудистых звездочек
Стоимость услуги (руб.)
Консультация сердечно – сосудистого хирурга (флеболога)
2000 (без учета стоимости медикамента)
- Сразу после процедуры склеротерапии пациенту необходимо совершить пешую прогулку не менее 4—5 километров. Прогуливаться желательно быстрым шагом. Первые дни после склеротерапии необходимо достаточно много двигаться — не менее 1 часа в день.
- Компрессионный чулок после склеротерапии крупных вен не снимается 3 суток, после склеротерапии сосудистых звездочек и венозной сетки 1—2 суток. Затем чулок можно снимать на ночь в горизонтальном положении. Душ после снятия чулка принимается сидя с вытянутыми ногами (сесть в сухую ванну, снять чулок, принять душ, быстро лечь в постель).
Методика склеротерапии с применением пенной технологии позволяет радикально излечивать варикозную болезнь без операции у многих пациентов. Пена получается непосредственно перед проведением лечебной процедуры. Объем полученной пены в несколько раз превышает исходный объем препарата. Методика получения пены разработана Л. Тессари, а технология лечения варикозной болезни этим методом доведена до совершенства А. Кавецци. Наши флебологи в совершенстве освоили эти методы и их результаты не уступают результатам авторов методики.
При этом, особо стоит отметить, исчезают не только расширенные сосуды но и симптомы варикоза: боли, отеки, судороги, повышенная утомляемость ног. Также склеротерапия хороша тем, что позволяет удалять лишь пораженные патологическим процессом вены, сохраняя здоровые участки вен, потеря которых далеко небезразлична для организма.
Склеротерапия обеспечивает отличный лечебный и косметический результат на весьма продолжительное время, а в ряде случаев и пожизненно. Также этот метод полностью исключает развитие тяжелых осложнений. Эта процедура обладает высочайшей эффективностью при минимальной травматичности. Процедура проводится в амбулаторных условиях.
Противопоказания:
- не проводится пациентом, которые не способны передвигаться самостоятельно
- выраженное ожирение и полные ноги
- целлюлит (воспаление кожи) в зоне варикозных вен
- фурункулез
- рожистое воспаление
- острый тромбофлебит глубоких и поверхностных вен
- вторая половина беременности
Основной принцип лечения варикозной болезни
Прекращение патологических венозных сбросов и устранение варикозных вен. Склеротерапия под контролем ультразвука прекрасно для этого подходит. Механизм действия склеротерапии состоит достижении сращений между стенками варикозно расширенных вен. Вводимый препарат-склерозант приводит к растворению внутреннего слоя вены - интимы. Оголяется средний слой - медия, который состоит из соединительной ткани. Прижатие передней и задней стенок вены, состоящих из одной соединительной ткани, приводит к сращению их между собой. Таким образом, вена как бы сплющивается и срастается. Кровоток по ней прекращается. Для успеха этого процесса необходимо на время плотно сжать вены.
Сначала между венозными стенками образуются рыхлая связь, а через 4-6 недель плотная. Все процессы в вене завершаются через 6 месяцев и она превращается в тонкий подкожный тяж. Эффективность склеротерапии зависит от концентрации препарата и времени его воздействия на венозную стенку. Ранее применялась склеротерапия жидкими склерозантами, которые после введения быстро смывались кровью в вене и действовали очень короткое время. Поэтому склеротерапия применялась при небольшом варикозе и количество сеансов было большим. Мы пременяем склеротерапию пеной по технологии Foam-Form.
Пена перекрывает кровоток в варикозной вене и распространяется на большие расстояния обеспечивая долговременный контакт с венозной стенкой (около 10 минут) Если, при обычной склеротерапии требуется 10-15 инъекций и 3-5 процедур, то при пенной лишь 1-3 инъекции и 1-2 процедуры. Пенная склеротерапия позволяет успешно склерозировать даже очень крупные вены, что для жидкостной было недоступно.
На сегодняшний день, заболевания сердечно-сосудистой системы занимают первые места по уровню заболеваемости, инвалидности и смертности, практически во всем мире. Болезни, которые делают неработоспособными миллионы полных сил людей, хорошо известны. Чаще всего это инфаркты, инсульты, тромбоэмболия легочной артерии и гангрены конечностей. Особое коварство сосудистых заболеваний заключается в длительной бессимптомности их протекания, из-за чего упускается время и лечение не проводится вплоть до наступления серьезных осложнений, когда изменения становятся необратимыми. Увы, это их главная особенность… Но даже те сосудистые заболевания, которые не делают нас инвалидами, значительно снижают качество жизни, накладывая тягостные ограничения и причиняя массу неудобств. Проявления этих заболеваний весьма многообразны и, в основном, обусловлены тем, какая часть сосудистой систем поражена – венозная или артериальная.
Болезни вен
Для венозной системы характерно наличие клапанов, представляющих собой складки внутреннего слоя сосуда. Их главная функция - регулирование иподдержание кровотока в одном направлении. В венозной системе нижних конечностей клапанов особенно много, так как нагрузка на ноги особенно велика (вес тела плюс тяжесть двигающейся вверх крови). Правильный кровоток возможен только при здоровых клапанах. Нарушения в работе клапана приводят к развитию клапанной недостаточности вен и другим венозным заболеваниям. При этом нарушается естественный кровоток – возникает обратный ток и застой крови. Изначально, сбой в работе клапанов может быть обусловлен как врожденной недостаточностью и слабостью венозных стенок, так и спровоцирован воспалительными заболеваниями либо гормональными нарушениями. Беременность – одна из частых причин, но не столько из-за гормонального сдвига, сколько по причине передавливания плодом сосудов малого таза. Нужно отметить, что в верхней части тела не бывает патологий, связанных с неправильной работой клапанов. Это связано с тем, что в легких, шее и голове клапанов просто нет…
Неправильная работа клапанов, или иначе клапанная недостаточность, становится отправной точкой для возникновения целого ряда заболеваний вен:
Сосудистые звездочки на ногах
Телеангиэктазии (иногда — телеангиоэктазии) так в медицинской терминологии называют сосудистые звездочки. Они возникают, когда мелкие сосуды расширяются, наполняются кровью и из-за этого становятся видны под поверхностью кожи. Сосудистые звездочки могут появляться на разных частях тела: на лице, на руках, но чаще всего встречаются на ногах. Стойкое расширение мелких поверхностных сосудов у женщин могут вызвать разные факторы: беременность, долгое стояние на ногах или, наоборот, сидячая работа, появление избыточного веса, тяжелый физический труд, активное занятие фитнесом или силовыми видами спорта, прием гормональных контрацептивов, наследственность.
Перечисленные факторы вызывают и варикозное расширение вен. Они нарушают работу венозных клапанов и нормальный ток крови по глубоким венам голени и бедра. В результате кровь начинает заполнять поверхностные вены и капилляры, которые расположены внутри кожи или под ее поверхностью. Стенка капилляров становится более тонкой, расширяется и в результате получается та самая сосудистая капиллярная сетка, которая и приводит многих женщин на прием к флебологу. Для мужчин причины появления телеангиэктазий примерно те же. Конечно, беременность или прием гормональных контрацептивных препаратов им не грозит. Для них основными факторами, которые приводят к развитию сосудистых звездочек, являются тяжелая физическая работа, образ жизни и лишний вес.
Для устранения косметического дефекта сосудистой сетки, используется ряд современных безоперационных процедур:
- склерозирование (когда в сосуд вводится специальный раствор, вызывающий слипание стенок сосудов и их последующее рассасывание),
- лазерная коагуляция,
- озонотерапия и другие.
Конкретный метод должен подобрать флеболог — в зависимости от распространенности телеангиэктазий, толщины сосуда и других факторов. Однако напомним, что только комплексный подход — с обязательным подключением медикаментозного лечения — поможет не просто удалить имеющиеся звездочки, но также предотвратить их последующее появление, улучшить состояние сосудов в целом и снизить или вовсе устранить симптомы венозной недостаточности и начинающейся варикозной болезни. Появление сосудистых звездочек даже при отсутствии других симптомов — это первый признак, при котором обязательно нужно обратиться к врачу. Своевременное и правильное лечение поможет не только избавиться от косметического дефекта, но и предотвратить или замедлить развитие серьезного заболевания.
Варикозное расширение вен
Пожалуй, самое распространенное заболевание. Представляет собой патологию венозных стенок и тканей вызванную неправильной работы тех самых клапанов. Из-за нарушения направления кровотока стенки сосудов истончаются и расширяются - происходит набухание вен, в результате чего образуются узлы синего цвета. Клапаны тоже деформируются, их створки становятся короче и толще. Патология, обычно, развивается на ногах.

На сегодняшний день, хирургическое вмешательство считается наиболее эффективным методом лечения варикозного расширения вен. Большинство операций проводится в амбулаторных условиях и пациент в тот же день отправляется домой. Среди используемых хирургических приемов нужно выделить стриппинг, флебэктомию, лигирование, эндовазальную лазерную коагуляцию (ЭВЛК), радиочастотную облитерацию и склеротерапию.
- Стриппинг — оперативное вмешательство, при котором пораженная вена удаляется с помощью специального миниатюрного зонда. Оставляет минимальные внешние повреждения.
- Флебэктомия (в т.ч. транслюминальная) — классический способ физического удаления вены через небольшой прокол. Для проведения процедуры требуется анестезия. При транслюминальном способе в вену вводится зонд с подсветкой на конце, что обеспечивает хирургу дополнительную визуализацию положения инструмента. Оставляет небольшие рубцы на ногах.
- Лигирование — это перевязывание оперируемого сосуда. Процедура редко применяется как самостоятельный метод, и в основном, выступает в качестве дополнения, например, флебэктомии.
- Эндовазальная лазерная коагуляция вен (ЭВЛК) - заключается в воздействии лазером на плазму крови внутри сосуда, что приводит к её закипанию. При этом происходит термический ожог и слипание стенок вены с последующим сростанием (облитерацией) ее просвета. При этом расширенная вена превращается в рубец, который не виден под кожей. В дальнейшем, как правило, происходит полное её рассасывание. На сегодняшний день, данная процедура является основным методом лечения варикозной болезни в мире.
- Радиочастотная облитерация - по сути, похожа на ЭВЛК, но использует для нагрева радиоволновое излучение (как в СВЧ-печке)
- Склеротерапия - скорее лекарственный способ лечения варикоза, при котором вена склеивается при помощи специальных химических препаратов, вводимых в варикозный узел путем инъекции.

Флебит и тромбофлебит
Флебит - это воспаление стенки сосуда. Болезнь обычно становится следствием варикозного расширения вен. Отправной точкой заболевания, помимо осложнений варикоза, могут стать воспалительные процессы после хирургических вмешательств, химические ожоги кожи, стрептококовая и подобные инфекции. Острая форма проявляется как покраснение и отек в области вен, сопровождающиеся тянущими болями, повышением температуры и общей слабостью. При хронической форме эти симптомы проявляются менее интенсивно, то стихая, то обостряясь.
Тромбофлебит - тяжелое осложнение варикозного расширения вен. По сути, это развившийся воспалительный процесс венозных стенок, сопровождающийся образованием тромбов. Заболевание весьма распространено, а в группе риска находится до 25% населения. Факторы влияющие на активизацию болезни весьма разнообразны - помимо наследственных, это лишний вес с низкой двигательной активностью, сахарный диабет либо вирусные инфекции ( в т.ч. респираторные), беременность, различные травмы (в т.ч. ожоги и перегрев).
При поражении поверхностных вен, лечение флебита и тромбофлебита заключается в комплексном применении проверенных консервативных методик - медикаментозное лечение ( приём препаратов укрепляющих стенки вен, разжижающих кровь и снимающих воспаление ), физиопроцедуры направленные на снятие отеков, и ношение компрессионного белья (бинтование) по окончанию обострения. При поражении глубоких вен и развитии опасных осложнений, применяются хирургические методы лечения - удаление тромбов и склерозирование, перевязку либо полное удаление пораженных сосудов.
Венозная недостаточность
Возникает и развивается, как следствие клапанной недостаточности глубоких вен. Заболевание достаточно распространено, но начальные его стадии протекают практически бессимптомно и пациенты просто не догадываются о своём недуге. Отправная точка этой патологии - необратимые изменения и разрушение клапанов приводящие к нарушению нормального и возникновению значительного обратного кровотока. Как следствие, повышается давление крови в сосудах, плазма крови начинает просачиваться и проникать через стенки сосудов в окружающие их ткани. Ткани начинают уплотняться, при этом сдавливая, проходящие в них и находящиеся рядом, небольшие сосуды, особенно в области лодыжек и голени. Результатом становится ишемия - малокровие, приводящее к застою, отекам и возникновению трофических язв, считающихся одним из основных признаков венозной недостаточности. Возникновение заболевания обычно связано с варикозом, тромбофлебитом и врожденными аномалиями венозной системы.
Лечение сводится, в основном, к восстановлению нормального кровотока в глубоких венах. При этом нормализуется отток лимфы и исчезают трофические изменения (язвы).

Болезни артерий
Заболевания артерий связаны в основном с их сужением (стенозом) и закупоркой (окклюзией). Наиболее тяжелыми последствиями этих заболеваний являются, для артерий сердца – инфаркт, артерий головного мозга – инсульт, артерий нижних конечностей - гангрена. Самой частой причиной всего является атеросклероз. В число факторов риска развития этого заболевания входят курение, малоподвижный образ жизни, нарушение обмена веществ, возраст более 45 лет, артериальная гипертензия. Сопутствующий сахарный диабет в десятки раз увеличивает риск развития атеросклероза и его осложнений.
Увы, но, к сожалению, первым симптомом патологии сосудов головного мозга, чаще всего, становится самое тяжелое её осложнение - инсульт.
Типичными жалобами при заболеваниях артерий нижних конечностей являются:
В медицинской практике принято различать склеротические и воспалительные поражения артерий. К склеротическим относят:
- Атеросклерозы – заболевание, при котором на стенках сосуда, формируются атеросклеротические бляшки, сужающие и постепенно закупоривающие просвет и нарушающие естественный кровоток. Стенки артерии при этом утолщаются, теряют природную упругость, легко повреждаются.
- Облитерирующий эндартериит – хроническое, прогрессирующее заболевание, связанное закупоркой сосудов разрастающейся тканью стенок и последующим отмиранием близлежащих тканей (спонтанная гангрена).
- Диабетическая ангиопатия – осложнение сахарного диабета, при котором из-за высокого содержания глюкозы в крови, происходит уплотнение , значительное истончение и деформация артерий. Это создаёт значительные препятствия нормальному кровотоку и приводит к многочисленным нарушениям обменных процессов в тканях.
- Острый артериальный тромбоз (эмболия) – критическое состояние, при котором из-за образования тромба полностью прекращается артериальное кровоснабжение тканей и органов. При тромбозе происходит остановка кровоснабжения в месте формирования тромба, при эмболии происходит отрыв сгустка крови и его перенос по сосудистому руслу с последующей закупоркой артерии. Оба состояния требуют неотложного медицинского вмешательства.

К воспалительным заболеваниям артерий относят:
- Специфические аортиты и артерииты – воспалительные явления возникающие в стенках сосуда. Бывают как инфекционными (встречаются чаще) так и аллергическими. Обычно провоцируются некоторыми видами бактерий (сифилис, туберкулез, бруцеллез). Аллергические аортиты всегда связаны с сопутствующими аутоиммунными заболеваниями.
- Облитерирующий тромбангиит (болезнь Винивартера-Бюргера) – сложное иммунное заболевание, причина которого точно не установлена. Сопровождается воспалительным поражением мелких и средних периферических артерий. Практически всегда затрагивает сосуды верхних или нижних конечностей. Прогрессирование заболевания, в разных случаях, приводит к тромбообразованиям и фиброзу сосуда. По статистике, болезни подвержены преимущественно мужчины молодого и среднего возраста.
Читайте также:



