О самом главном поперечное плоскостопие
- Владимир, месяцы самоизоляции, люди стали меньше двигаться, жалуются на боль в суставах. Насколько опасна гиподинамия, и какие упражнения помогут?
- Уменьшение физической активности снижает тонус мышц, появляется лишний вес, начинают болеть суставы. Люди стали меньше двигаться, но привычка регулярно питаться не исчезла. Плюс не все делают зарядку.
В этой ситуации я советую три простых упражнения с весом своего тела: для мышц ног - приседания, для средней части тела важно укреплять мышцы пресса и спины, для рук и плечевого пояса - отжимания.
Желательно прийти к норме - по 100 упражнений каждого вида в день. Можно делать частями - после завтрака, после обеда, после работы. Будут мышцы в тонусе - и суставы не будут болеть.
Все наши суставы - стопы, колени, тазобедренные - это место крепления мышц. Если мышца слабая, то в суставе начнутся хронические изменения, которые потом развиваются в артриты, артрозы и так далее.
- Если наши 60-летние читатели лягут и 100 раз с нуля качнут пресс…
- Главное - выполнять упражнение правильно. Нужно не выпрямить ноги, а согнуть их в коленях - тогда будет активно включаться в работу прямая мышца живота. И еще одно: нужно сделать вдох, а движения согнуться-разогнуться - сделать на выдохе. Это в несколько раз повышает эффективность упражнения.
- Правда, что проблемы в стопе - проблемы всего организма?
- Стопа - это фундамент всего тела. Если она крепкая, здоровая, выполняет амортизационную функцию - то колени, таз и все тело будут стоять ровно и красиво, как хороший, крепкий домик.
Если стопа слабая, начинаются нарушения, которые проявляются тягучими болями, уходящими в колени, в тазобедренные суставы, начинается смещение костей таза, протрузии, грыжи позвоночника, болит поясница, ягодицы. Боль доходит до шеи.
Если у вас проблема в правой стопе - вы немножко наклонены. Но вы не будете ходить, согнувшись вправо, а начнете себя компенсировать мышцами шеи и поясницы с левой стороны. Отсюда и головные боли - потому что в шее зажаты артерии, повышается давление. Поэтому сначала нужно навести порядок в стопе - тогда будет здоров и весь организм.

Плоскостопие вызывает боль в суставах, пояснице и даже шее. Фото: личный архив.
- Ого! Оказывается, может болеть голова, а проблема - в стопе, до которой, может, никогда и не доберешься…
Боль - это сигнал организма, она компенсаторная. Какая-то мышца перетрудилась, устала, но причина не в самой боли. Нужно смотреть, как говорят, или выше, или ниже.
- Мы с детства знаем главную проблему стопы - плоскостопие…
- Важно понять, почему оно возникает. На первое место можно поставить лишний вес - это дополнительная нагрузка на стопу. Плохая обувь тоже влияет - как и травмы, и малоподвижный образ жизни.
Еще одна проблема - вальгусная деформация (или косточка) стопы. В 90% случаев страдают женщины. Ученые установили, что проблема возникает после родов: кости таза расширяются, мышцы расслабились, растянулись - и по мышечной цепи это расслабление передается на колени и стопы.
Связки и мышцы в стопе маленькие, быстро реагируют на лишний вес после родов. Если мышцы и связки ног приводить в тонус - этих проблем не возникнет.
- Как привести стопу в тонус, чтобы не довести до операции по удалению косточки?
- Важно распознать первые симптомы: женщина походила в течение дня - к вечеру отекли, устали ноги. Это первый звоночек. Если нарушилось кровообращение и лимфоток - значит, ухудшается работа связок и мышц, начинается нарушение трофики костной ткани. Надо заниматься профилактикой: катать стопой резиновые мячики, палочки, разминать стопу самомассажем.
Если вы сидите в офисе, редко поднимаетесь - у вас от нижней трети бедра все сосудики пережаты, нарушено венозное кровообращение. Поэтому в течение дня, каждые минут 40 нужно вставать, двигаться, подниматься-опускаться на носочки - разгонять кровь.
При отечности можно делать вечером теплые ванночки, массаж ног - это снижает последствия физической нагрузки. А для того чтобы стопа держала дневную нагрузку - нужно системно укреплять мышцы стопы.
В Силичах есть тропа Кнейпа - в честь немецкого священника Себастьяна Кнейпа, который придумал методику оздоровления стопы через ходьбу по песочку, гравию, по траве, используя после температурный режим: в конце надо опустить ноги в холодную водичку - непередаваемые приятные ощущения, ноги восстанавливаются в течение 10 - 15 минут.
- Читала, что женщины обычно страдают поперечным плоскостопием, а продольное чаще встречается у мужчин. Какое страшнее?
- Хуже поперечное плоскостопие. Но много случаев, когда ситуация запущенная - и поперечное, и продольное плоскостопия, мышцы и связки не держат косточки. Нагрузки переходят на коленный, тазобедренный суставы.
Функция стопы - амортизация, если не справляется - ее берут на себя другие суставы, в том числе наш позвоночник. Отсюда часто и протрузии, и грыжи, и сколиозы. Стопа всегда должна быть в рабочем, тренированном состоянии. Будет здорова стопа - будет и тело в порядке.

Если стопа слабая, начинаются нарушения, которые проявляются тягучими болями, уходящими в колени, в тазобедренные суставы, начинается смещение костей таза, протрузии, грыжи позвоночника, болит поясница, ягодицы. Фото: Святослав ЗОРКИЙ
- Как люди сами вредят своим стопам?
- Когда девушка носит обувь на каблуках, она вынуждена наклоняться вперед, получается поза падения. Чтобы эту позу остановить, вся нагрузка переходит в область поясницы. Отсюда и протрузии, грыжи в поясничном отделе.
Кроссовки и кеды - особенно, если у молодых людей не сформирована стопа - тоже ведут к проблемам. Когда покупаете обувь - сожмите подошву, она должна эластично сгибаться. Стопа обязательно должна работать в обуви, а не находиться в жесткой колодке. Иначе стопа атрофируется.
- Ортопед как-то посоветовал выбросить обувь с плоской подошвой, сказав, что она убивает ноги. Каблук должен быть хотя бы сантиметр?
- Каблучок должен быть 2 - 3 сантиметра. Сейчас жарко, молодежь ходит в сланцах. Чтобы его не потерять - человек поджимает пальчики, а это дает супер нагрузку на всю стопу. Одно дело пройтись по пляжу, другое - ходить день по городу. Возникает подошвенный фасциит (раздражение и воспаление тканей стопы. - Ред.), следующий этап - всем известная шпора в пятке.
Это место крепления мышц сначала воспаляется, потом окостеневает и приобретает форму штыря или шпоры, которая мешает ходить. Острая боль не дает стать на стопу. На первых стадиях помогает ударно-волновая терапия, физиопроцедуры, в запущенных случаях спасает только операция.
- Почему второй палец ноги с возрастом выгибается дугой?
- Часто это неврологическая проблема, потому что рядом тоже проблема подошвенного фасциита. Мышцы стопы настолько напряжены, что они начинают натягивать второй и третий пальчики. И образуются такие молоткообразные пальцы.
Профилактика - теплые ванночки, самомассаж, опять-таки - катать стопой резиновые мячики, чтобы подошвенная часть стопы становилась мягкой и эластичной, тогда она не будет деформировать пальцы.
- Самомассаж - это просто мять руками стопу?
- Да, проминать стопу вдоль и поперек - любые движения. Много мять не надо, на стопе немало рефлекторных зон нашего тела, которые влияют и на внутренние органы. Самомассаж должен быть мягкий, легкий, успокаивающий, 5 - 10 минут перед сном.

Кинезиотейпы приостанавливают патологический процесс в стопе, выпячивание большого пальца, а также загибание второго и третьего. Фото: личный архив.
Где-то мышцы будут зажаты, можете почувствовать боль, но нужно потерпеть. Введите себе это в привычку, как чистку зубов. Если регулярно все это делать - стопа будет в норме, а проблемы уйдут.
ЧИТАЙТЕ ТАКЖЕ
Создатель белорусской школы аллергологии, профессор Дмитрий Новиков рассказал нам о коронавирусе и аллергиях, способах не подхватить вирус и о том, как все сотрудники его кафедры стали контактами 1-го уровня [продолжение здесь]

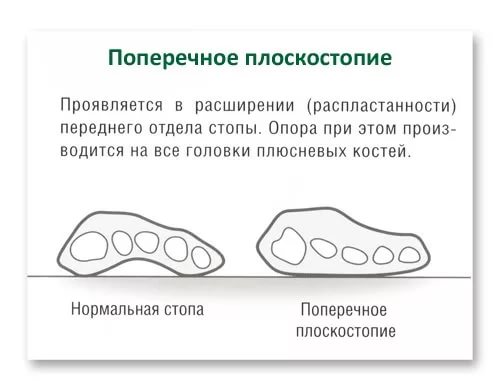
Поперечное плоскостопие – это вид уплощенной стопы, при котором она имеет полное соприкосновение с полом из-за ее опущенного поперечного свода. Длина стопы уменьшается по причине разошедшихся в форме веера плюсневых костей, а также смещенного наружу большого пальца ноги. Нормальное анатомическое строение стопы - с изгибами (сводами), что позволяет амортизировать любые нагрузки и не испытывать ортопедических проблем.
Заболевание свойственно людям, передвигающимся или стоящим на ногах в течение длительного времени. Первые испытывают большую нагрузку на нижние конечности, что не под силу выдержать связкам. Вторые, наоборот, не имеют нагрузки, оттого связки ослабевают. Такие примеры встречаются в более чем 80% случаев. Редко плоскостопие возникает вследствие перенесенной травмы – перелома костей стоп. Иногда на развитие патологии влияет рахит, характеризующийся ослабленным состоянием костной ткани.
Женщины чаще мужчин имеют поперечное плоскостопие, встречающееся в половине всех случаев обратившихся за медицинской помощью. Бывает, что поперечное плоскостопие регистрируется у подростков и маленьких детей. Плоскостопие поперечного вида имеет обыкновение проявляться к 37-40 годам. Симптоматическая картина, способы лечения доподлинно известны, поэтому ранняя диагностика заболевания способствует полному выздоровлению.
Разновидности плоскостопия
Согласно расположению продольного и поперечного сводов, различают три типа патологии:
- Плоскостопие поперечное. Для него характерен пониженный поперечный свод: укороченная эта часть стопы и ее увеличенный передний отдел.
- Плоскостопие продольное. В данном случае понижен продольный изгиб, длина стопы, наоборот, увеличена. Такой вид заболевания часто проявляется у молодых людей 15-26 лет.
- Плоскостопие комбинированное (продольно-поперечное). Этот вид патологии имеет серьезные последствия по причине ускоренного износа опорно-двигательного аппарата, провоцирует процесс деформации осанки, развитие патологий позвоночного столба:
- остеохондроза;
- радикулита;
- межпозвоночной грыжи.

Суставы также испытывают дегенеративные изменения, воспаления: артроз, остеоартрит, коксартроз.
Возможные осложнения
Негативные последствия плоскостопия имеют связь с:
- нарушенной координацией движения;
- хромотой, возникшей в результате неспособности венозных сосудов в мышцах икр нижних конечностей полноценно функционировать;
- развитием варикозного заболевания;
- формированием так называемой пяточной шпоры;
- дисфункцией сердца и его системы.
Причины развития заболевания
Среди причин, провоцирующих развитие плоскостопия, называются следующие:
Внешние признаки развивающегося плоскостопия
- боли и усталости ног (к вечеру ощущения усиливаются);
- отеках нижних конечностей;
- ощущении тесной обуви;
- более сильном износе внутренней стороны подошв любой обуви;
- боли в поясничной области;
- меняющихся осанке, походке;
- развитии косолапости;
- появлении пяточных шпор;
- сильной боли в суставах колен (в случае запущенной формы недуга);
- искривленном позвоночнике;
- невозможности держать равновесие, приседать;
- увеличении длины и ширины стопы на последней стадии патологии;
- багрово-синем цвете стопы (из-за затрудненного кровообращения).
| Косолапость при поперечном плоскостопии |
 |
Основные симптомы патологии касаются:
- процесса сглаживания поперечного изгиба стопы, ведущего к деформированию пальцев ног;
- кожных огрубелостей, появляющихся на ступнях;
- молоткообразных пальцев стопы;
- болей, возникающих в верхней части стопы.
| Характерные натоптыши при развивающемся плоскостопии |
 |
Плоскостопие поперечное имеет также один из главных симптомов – деформацию большого пальца стопы, называемую вальгусной. Медицина определяет этот вид патологии бурситом. Его вызывает постоянное механическое раздражение.
| Вальгусная деформация |
 |
Степени заболевания
Патология различается по врожденному и приобретенному типам, а также по следующим степеням:
- Слабовыраженной. При ней большой палец отклоняется максимально на 19 градусов. У пациента наблюдается незначительный отек, сам он ощущает слабость в ногах.
- Умеренно-выраженной. Угол отклонения пальца может равняться 40 градусам. Больной с трудом передвигается, а боли в ногах становятся интенсивнее.
- Сильно выраженной. Палец отклоняется более чем на 35 градусов. Стопы деформированы, пациентом ощущаются боли в поясничной области, нижних конечностях. Передвижение осуществляется с большим трудом.

Дети и взрослые не имеют различий в симптоматике заболевания, но постановка диагноза – точного и окончательного – дело специалиста. Коррекционная терапия, ее методы зависят от причин, процесса развития плоскостопия. Их определит только врач, поэтому ставить самому себе диагнозы, осуществлять лечебные мероприятия чревато отягощением течения болезни.
Диагностика
Первым этапом диагностики является осмотр больного. Врач-ортопед обращает внимание на сглаженную выемку в области подошвы, измененное расположение пальцев, отечность. Собирая анамнез, расспрашивает пациента об ощущениях боли в ногах, наследственных факторах, заболеваний сердца, ревматических патологиях. Далее специалист назначает ряд диагностических мероприятий, заключающихся в:
- геометрическом и топографическом изучении подошвы (подометрии, плантографии);
- рентгенографическом снимке, помогающем определить степень тяжести заболевания, деформирования (вальгусного);
- проведении КТ, МРТ с целью оценки пораженной мягкой ткани.
Пациент направляется на дополнительное обследование к хирургу-флебологу, невропатологу, так как поперечное плоскостопие в своем развитии оказывает патологическое влияние на волокна нервной системы и сосуды, находящиеся в непосредственной близости.
Методики лечения поперечного плоскостопия
Она проводится на начальной стадии патологического процесса, использует специальные приспособления медицинского назначения. Например, коррекция с помощью валиков проводится для воспаленного плюснефалангового сустава. Приспособления кладутся между большим и вторым пальцами, закрепляются сбоку. Таким образом первому пальцу помогают вернуться в его анатомическое положение.
Применение специальных стелек для восстановления физиологического изгиба стопы снижает нагрузку на голеностопный сустав, позвоночный столб, остановить прогрессирование заболевания.
В постоперационный период, в совокупности с тяжелой формой протекания заболевания, с целью поддержания стопы назначается ношение ортопедической обуви.
| Приспособления для терапевтической коррекции |
 |
Эти методы выступают в качестве вспомогательных к основному лечению. Используются при первых двух степенях поперечного плоскостопия, реабилитационных мероприятий в период после проведенной операции.
Физиотерапию назначают при воспалительном процессе, используя процедуры:
- грязевых ванн;
- электрофореза;
- УВЧ.
Лечебная физкультура помогает укреплять мышцы, связочный аппарат для поддержки стоп в естественном состоянии, предотвратить прогрессирование патологии.
Анатомия стопы эффективно восстанавливается при помощи оперативного вмешательства. Операция осуществляется с целью перераспределения сухожилий и мышечных тяг, отвечающих за положения I и II пальцев стопы. В некоторых случаях, перед смещением их в нужное место, костный фрагмент частично удаляется.
| Хирургия при бурсите |
 |
Народная медицина
Средства нетрадиционной медицины не могут полностью избавить от плоскостопия, но способны успокаивать боль, облегчать состояние больного, приостановить прогрессирование патологии.
Используются компрессы с утеплением из толстой ткани, прикладываемые к ногам. Например, один из них использует листочки полыни.
С целью устранения болевых ощущений используют раствор, содержащий аспирин (в количестве двух таблеток), сок лимона, йод (3%-ный). Применяется в виде компрессионной повязки.
Хорошо помогают солевые ванночки (лучше - с морской солью). Готовится теплая вода, ноги следует держать в ней 30 минут, затем тщательно их вытереть и смазать кремом.
Контрастные ванночки, применяемые с настоями трав – шалфеем, мятой, дубовой корой – показали свою результативность и эффективность.
Действенную помощь оказывают упражнения, специально разработанные для страдающих плоскостопием. Они способны укрепить мышцы стопы и предупредить прогресс плоскостопия:
Профилактика
Поперечное плоскостопие – неприятное и опасное заболевание – возможно предупредить. Профилактикой надо заниматься с детства, правильно подбирая обувь для детей. Во взрослой жизни этому правилу надо также уделять пристальное внимание. Высокие каблуки, так любимые женщинами, не рекомендованы для постоянного ношения. Впрочем, как и обувь совсем без каблуков. Самая приемлемая их высота 3-3,5 см.
К профилактическим мерам также относятся:
- Коррекция лишнего веса.
- Избегание чрезмерной нагрузки на нижние конечности.
- Ходьба босыми ногами по специальному коврику для массажа стоп, траве, земле, речному песку, круглым камням и пр.
Приведенные примеры упражнений не должны стать основополагающими в лечении плоскостопия. Комплексный подход к терапевтическим мерам, консультация специалиста, следование правилам реабилитации помогут избавиться от плоскостопия и решить все проблемы, связанные с этим заболеванием.
Поперечное плоскостопие не является приговором. Оперативный способ избавляет от патологии навсегда, консервативный – приостанавливает развитие заболевания. Соблюдение рекомендаций врача позволяет вести обычный образ жизни, не испытывая дискомфорта.
Поперечное плоскостопие – изменение конфигурации скелета стопы. Деформация возникает при ослаблении мышечного и связочного аппаратов.
Формы и виды заболевания
Продольное плоскостопие обуславливается опущением арок, опирающихся на пяточный бугор. Патологические изменения затрагивают стопу. Она уплощается и увеличивается по длине. Эта форма часто сочетается с поперечным плоскостопием разной степени. При поперечном плоскостопии архитектоника стопы нарушается ближе к фалангам пальцев. Отклонения выражаются в уменьшении длины стопы, расширении ее переднего отдела.

Провокаторами заболевания служат внешние факторы, либо наличие перенесенных патологий.
Плоскостопие подразделяют на несколько видов:
-
травматическое – формируется вследствие полного или частичного нарушения целостности пяточной кости, предплюсневых костей и лодыжек; паралитическое – паралич большеберцового нерва, затрагивает голень и подошвенные мышцы; полиомиелит в анамнезе; рахитическое – слабость костно-мышечной системы, несопоставимая с нагрузкой тела; статическое – самый распространённый вид; предпосылки – увеличение массы тела, малоподвижный образ жизни, возрастные изменения, чрезмерная нагрузка на опорно-двигательный аппарат, ношение неудобной обуви.
Причины и признаки появления поперечного плоскостопия
У правильно сформированной стопы фаланги пальцев ног прикреплены к головкам плюсневых костей параллельно друг другу. Оставаться в таком положении им помогают связки и мышцы, при ослаблении которых происходит деформация поперечного свода стопы. Кости занимают веерообразное направление, вслед за ними отклоняются сухожилия. Изменение конфигурации сопровождается искривлением большого пальца наружу и смещением головки плюсневой кости.
Яркие проявления поперечной формы плоскостопия:
-
видоизменение очертаний стопы; быстрая утомляемость нижних конечностей; боли в переднем отделе стопы; огрубение кожи под плюсневыми головками; образование мозолей и бурситов на межфаланговых суставах; костно-хрящевые разрастания; жжение, непроизвольное сокращение мышц голени; стянутость сухожилий на разгибе пальцев.

Женщинам в период вынашивания плода нужно внимательно относиться к болям в ногах. Они могут быть предвестниками развития плоскостопия в силу прибавления в весе и смещения центра тяжести.
Методы диагностики
Основной метод диагностирования патологии – рентгенография стоп. Процедуру проводят в вертикальном положении. Для детализации клинической картины снимки делают под разными ракурсами. Исследование назначает ортопед после визуального осмотра стопы с учетом особенностей в походке, износе обуви, мышечных реакциях.
Он же проводит компьютерную диагностику, позволяющую определить тип свода стопы и нагрузку на нее. Компьютер точно показывает те точки, которые перегружены за счет давления массы тела.
Самый старый, но до сих пор актуальный метод – исследование стопы с помощью стопомера, либо обычной линейки, циркуля, транспортира. После измерение стопы инструментами и изучения следа босой ноги на бумаге, выводится подометрический индекс. Цифры от 29 до 31 говорят о норме. При увеличении ширины стопы по отношению к длине от 42 и выше врач диагностирует поперечное плоскостопие.
Патологические изменения могут затронуть ближайшие кровеносные сосуды и нервные волокна. Поэтому дополнительно назначаются консультации хирурга-флеболога и невропатолога.
Комплекс лечебных мероприятий
Предпочтение в лечении патологии отдается консервативному методу.
Первоочередная задача:
-
устранение болевой симптоматики; укрепление мышечно-связочного аппарата – гимнастические упражнения; обеспечение клеточного питания тканей – массаж с кремами, обогащенными полезными веществами; ножные ванны с травяными настоями; ношение ортопедической обуви; использование специальных стелек и межпальцевых валиков; физиотерапия – УВЧ; парафин; электрофорез с тримекаином, новокаином; фонофорез с гидрокортизоном.
В наиболее тяжелых случаях с резко выраженным течением показано хирургическое вмешательство. Во время операции удаляют хрящевой нарост, выравнивают кости, перемещают и подтягивают сухожилия. Чтобы предотвратить искривление, кости фиксируются с внутренней стороны стопы специальным приспособлением. Новые разработки в этой области минимизируют дискомфорт операбельного больного и уменьшают срок реабилитации.

Как предотвратить развитие плоскостопия
Не стоит дожидаться критических результатов. Лучше предотвратить заболевание, чем потом бороться с последствиями. Хождение – отличная профилактика плоскостопия. Приоритет отдается ходьбе босиком по неровной бугристой поверхности: песку, гальке, массажному коврику, тренажерам. Передвижение на мысках, пятках, перекатывание с одной стороны на другую – лечебная гимнастика для стоп. Можно совместить приятное с полезным – потанцевать. Движения принесут не только радость, но и большую пользу.
Здоровое питание, обогащенное фруктами и овощами – возможность предотвратить патологию. Увеличение массы тела вызывает избыточное давление на свод стопы.
Немаловажный аспект в предупреждении развития плоскостопия – использование ортопедических стелек -супинаторов. Они расслабляют мышцы, находящиеся в постоянном тонусе, перенося нагрузку на незадействованные раннее. Формируют правильную постановку ног при ходьбе. Предотвращают нарушение работы опорно-двигательного аппарата. Стельки можно купить готовые, либо сделать по индивидуальному заказу в ортопедическом салоне.

И главное – профилактическая обувь. Она разрабатывается с учетом изменения конфигурации стопы на начальном этапе плоскостопия и для профилактики этого заболевания. Помогает вылечить мозоли и наросты, улучшает циркуляцию крови, уменьшает утомляемость ног.
Выбирая сей предмет гардероба, следует руководствоваться следующими критериями:
-
наличие высокого задника, уплотненного кожаной вставкой для фиксации стопы; устойчивая широкая платформа и каблук; соответствующая полнота – носок широкий, но при этом облегает ногу; отсутствие внутренних швов, способных создавать дискомфорт во время ходьбы.
Ортопедические изделия для облегчения ходьбы
Ортопедическая обувь в обязательном порядке проходит клинические испытания. Перед поступлением в продажу продукция сертифицируется на соответствие заявленному качеству и уровню. Обувь предназначена для коррекции патологических изменений нижних конечностей, поэтому оснащена:
-
супинатором, который амортизирует вибрацию при ходьбе, обеспечивает плавность переката через стопу; стелькой в области продольного свода стопы; каблуком Томаса с удлиненной внутренней частью, что обеспечивает опороспособность и балансировку стопы при ходьбе, помогает не заваливать ее вовнутрь; хорошо гнущейся подошвой.
| Бренд | Ортопедическое изделие | Цены в рублях |
| ОРТЕК (Россия) | туфли | 5000 – 7000 |
| сапоги | 12000 – 16000 | |
| полусапожки женские | 4900 – 5100 | |
| JANITA (Финляндия) | сапоги | 13000 – 17000 |
| Woopy (Турция) | детские ботинки | 1000 – 1200 |
| Lucro (Италия) | ботинки мужские | 16800 |
| Adidas (Германия) | кроссовки | 7000 – 25000 |
| Nike (США) | кроссовки | 5000 – 16000 |
| Belwest (Беларусь) | домашнее тапочки | 650 – 750 |
Обувной ассортимент для облегчения ходьбы разнообразен (от сапог до домашних тапочек) и эстетичен (не отличается от обычных моделей). При необходимости в ортопедической обуви можно ходить весь день.
Противопоказание при поперечном плоскостопии
Во избежание осложнений при диагностированном поперечном плоскостопии не рекомендуется:
Содержание
- Что такое поперечное плоскостопие
- Симптомы поперечного плоскостопия
- Причины поперечного плоскостопия
- Диагностика патологии
- Как лечить поперечное плоскостопие
Одним из распространенных приобретаемых заболеваний опорно-двигательной системы является поперечное плоскостопие. Что это за заболевание, от чего и как оно развивается известно далеко не каждому, но патология приводит к деформации стопы, опасной своими последствиями.
Наиболее распространено именно поперечное плоскостопие, при котором уплощается свод стопы, а возле большого пальца возникает своеобразная шишка. Чаще других от нарушения страдают люди в возрасте старше 30, особенно с избыточным весом.
Как проявляется поперечное плоскостопие?
Человеческая стопа сформирована из большого количества косточек, объединенных вместе суставами, сухожилиями и связками. В нормальном физиологическом состоянии плюсневые кости размещаются параллельно друг относительно друга, а в этом положении их поддерживают связки. В реальной жизни кости частенько расходятся, но в определенных пределах это считается нормой.
Когда упомянутые косточки расходятся слишком широко, начинается поперечное плоскостопие. При этой болезни первая плюсневая косточка с крепящимся к ней большим пальцем значительно отклоняется от других, а тяга мышц стоп распределяется иначе. сухожилие, проходящее вдоль ступни, изменяет направление вместе с отклоненной плюсневой костью, оттягивая палец к внешней стороне.
Головка плюсневой кости смещается и начинает выпирать наружу. Постоянно контактирующая с этой зоной обувь натирает, а иногда доходит до воспаления сустава. Примерно так протекает болезнь под названием поперечное плоскостопие.
Признаки патологии
Среди наиболее популярных признаков поперечного плоскостопия выделяют:
- болезненность в ступнях;
- чувство жжения;
- судороги в икроножных мышцах;
- усталость в ногах к вечеру.
На поздних стадиях возникают боли в коленях, тазобедренном суставе и спине. Иногда симптомы указывают на развитие артроза. Передняя часть ступней визуально меняет размеры. Если запустить лечение поперечного плоскостопия, патология будет прогрессировать. Со временем нарушится биомеханика всех звеньев опорно-двигательной системы, которые принимают участие при ходьбе.
Из-за чего развивается поперечное плоскостопие?
Поперечное плоскостопие 1-й степени развивается по многим причинам, основная из которых связана с нарушением работы связочного аппарата ног. Передается это по наследству, но существуют и другие предрасполагающие факторы:
- лишний вес, под которым повышается нагрузка на связки ступней;
- паралич и парез мускулатуры ног;
- продолжительное ношение неудобной и тесной обуви или туфель на высоком каблуке;
- профессиональная деятельность, требующая длительного стояния на ногах (парикмахер, продавец и пр.).
Как диагностируют патологию?
Диагностикой поперечного плоскостопия и его лечением обычно занимаются ортопеды. На первичной консультации врач осматривает пациента и учитывает его жалобы. Для постановки точного диагноза используются следующие диагностические методы:
- Плантография. Нужна для создания отпечатка стопы. По нему врачи косвенно судят о наличии поперечной формы плоскостопия и стадии развития патологии.
- Рентген. Рентгеновский снимок позволяет оценить характер происходящих изменений и степень развития патологии. По этим снимкам врачи отслеживают динамику протекающего процесса. Для лучшей информативности их делают в двух проекциях.
- Электромиография нужна для оценки состояния икроножных мышц и мускулатуры ступней. Обследование проводится с помощью специального прибора, вырабатывающего импульсы определенной частоты.
- Компьютерно-аппаратные методы считаются наиболее современными и позволяют максимально точно определять параметры стопы, выявляя отклонения от нормы.
Лечение поперечного плоскостопия
Многие пациенты с поперечным плоскостопием рассчитывают на супинаторы, распределяющие нагрузку на ступни. В действительности они помогают лишь при 1 степени нарушения, но причина патологии в любом случае не устраняется.
С продольной деформацией борются при помощи физических упражнений, направленных на укрепление мускулатуры ступней и голеней, но с поперечным этот вариант не работает. Управляемых мышечных тканей, способствующих развитию нарушения, немного. Несмотря на это, укрепляющие упражнения выступают в качестве поддержки. Сочетая гимнастику для ног с массажем и согревающими ванночками, рост косточки у большого пальца можно остановить.
Для снятия воспаления при поперечном плоскостопии на коже над болезненной косточкой рисуют сеточку слабым раствором йода. В аптеках продаются специальные мази для снятия воспаления и питания внутренних тканей, но подбирать средство должен лечащий ортопед.
Если у вас поперечное плоскостопие, прекратите носить обувь на каблуке (допускается не выше 4 см), а в течение дня желательно переобуваться. Зимой никогда не сидите на работе в уличных сапогах, а обувайте более удобную обувь.
Если пренебрегать симптомами и запустить лечение, на головку плюсневой кости нарастет хрящевая ткань и превратится в костную. Это приведет к постоянным болям, а вылечить патологию можно будет только хирургическим путем.
Существуют разные оперативные вмешательства (подробнее о хирургическом лечении плоскостопия вы можете прочесть в отдельном материале), но одна из операций особенно эффективна. Хирург перекраивает переднюю часть стопы, устраняя хрящевой нарост на плюсневой косточке и выравнивая ее. Сухожилие при этом подтягивается для удержания пальца в прямом положении. Дополнительно внутрь стопы встраивается особая лавсановая лента, фиксирующая кости в нормальном положении. Операция сложна и после нее нужна долгая реабилитация, но методика эффективна, а риск рецидива исключен.

Травматолог-ортопед ,
врач высшей категории, доктор медицинских наук
Физиологически стопа имеет поперечный и продольный свод, эти своды необходимы для амортизации и равновесия. При поперечном плоскостопии происходит уплощение переднего отдела стопы, что приводит к перераспределению нагрузки – страдает позвоночник, связки голени и колена, а из-за этого нарушается правильное функционирование опорно-двигательного аппарата. Плоскостопие может быть врожденным и приобретенным. Для постановки правильного диагноза необходимо обратиться к ортопеду.
Факторами развития плоскостопия могут быть: ношение узкой, тесной обуви, генетическая предрасположенность, травмы мышечно-связочного аппарата (ушибы, переломы), слабость мышц и связок. Заболевания, способствующие разрушению и истончению костной ткани (рахит, полиомиелит, осложнения после инфекционных болезней и др). У женщин после сорока часто диагностируется поперечное плоскостопие из-за частого ношения обуви на высоких каблуках.
Также у меня есть наблюдение, что поперечного плоскостопия не бывает без деформации пяток. Я наблюдал несколько тысяч человек разной разных национальностей, пола, возраста с поперечным плоскостопием и пришел к выводу, что нет поперечного плоскостопия без вальгусной деформации пяток. Также может при поперечном плоскостопии бывает пяточная шпора, болезнь Хаглунда-Шинца – внешне это выглядит как бугорок на пятке, от него часто избавляются хирургическим путем.
На прием к ортопеду надо идти сразу, если вы заметили даже небольшие внешние изменения на стопах, а также любую боль и дискомфорт. После своевременного диагностирования поперечного плоскостопия ортопед предложит вам носить индивидуальные стельки, которые помогут плоскостопию не развиться в тяжелые стадии и избежать хирургического вмешательства.
Читайте также:



