Неврит коленного сустава симптомы и лечение
Артрит коленного сустава – это патология воспалительного характера. В появлении и прогрессировании заболевания участвуют факторы механического, биохимического, генетического значения. Важную роль играет процесс воспаления, локализованный внутри субхондральной кости, гиалинового хряща, синовиальной оболочки, мягких тканей. Заболевание требует тщательной диагностики, прохождения лечения у ортопеда.
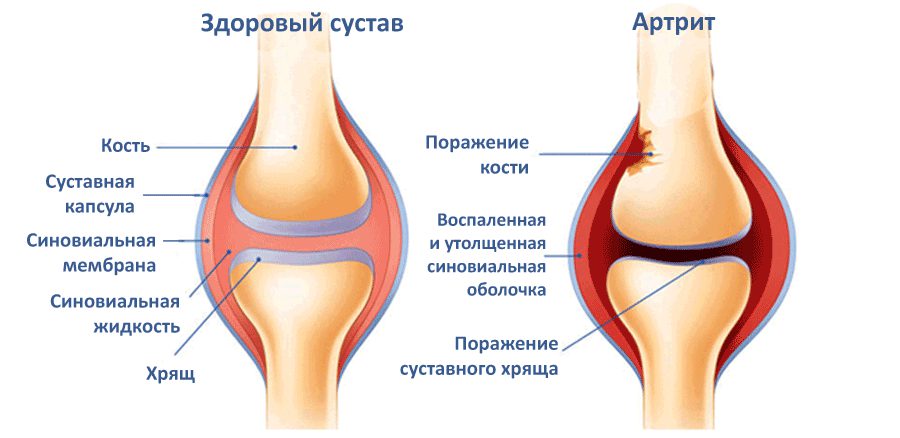
Причины развития патологии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРИТА существует. " Читать далее.
Факторы, под действием которых развивается воспаление сустава колена:
- Повышенная двигательная активность, перенесенные повреждения.
- Лишний вес (ожирение 1-2 степени). Воспалительные явления провоцирует повышенная минеральная плотность кости.
- Перенесенные или имеющиеся инфекции. Патогенная микрофлора проникает в колено с кровотоком или из-за повреждения его капсулы. Если поражение произошло из-за проникновения бактериальной среды, в 50% случаев путь заражения – лимфогенный.
- Венерические заболевания.
- К группе риска относятся пациенты эндокринологического отделения, принимающие заместительную гормональную терапию.
- Наличие системных заболеваний – ревматизма, мочекислого диатеза.
- Недостаточное употребление антиоксидантов, аскорбиновой кислоты, витамина D.
- С высокой долей вероятности воспалительный процесс возникает у людей, имеющих слабость квадрицепса, страдающих курением.
- В 15% клинических случаев воспаление коленного сустава происходит на фоне аллергических явлений, например, после укуса насекомых.
Имеет значение возрастная, половая принадлежность: патологией чаще страдают женщины, люди пожилого возраста.
Симптомы воспаления коленного сустава
Клинические проявления воспалительного процесса многообразны. Особенность заболевания в том, что длительное время оно может оставаться незамеченным для пациента. Тенденция к скрытому прогрессированию – основная причина столь позднего обращения 95% пациентов за медицинской помощью.
Симптомы воспаления коленного сустава:
- боль, которая не позволяет наступить на ногу, полноценно разогнуть ее;
- отек, в 40% случаев он сопровождается покраснением кожи;
- хруст, который хорошо прослушивается внутри колена при попытке согнуть ногу.
Перечисленные признаки могут дополняться другими явлениями в зависимости от возраста больного, его образа жизни, приемлемого для него объема ежедневной двигательной активности, наличия хронических заболеваний.
Особенности болевого синдрома
Болевой синдром – первый и самый интенсивный признак, побуждающий пациентов записаться к специалисту. Дискомфорт повышенной выраженности, сопровождающий любую двигательную активность, сохраняется до полного выздоровления. Заболевание не перестает напоминать о себе ноющими болями под коленом, и если лечение назначается некорректное, они тревожат даже в состоянии покоя.
Существуют такие особенности:
- боли предшествует ходьба, особенно спускание по лестнице;
- велика вероятность обострения приступа после продолжительного стояния;
- длительная физическая нагрузка, бег, интенсивные приседания и усиленные тренировки также сопутствуют возрастанию дискомфорта внутри колена;
- мучительное ощущение распространяется по передней и медиальной поверхности.
На 3-4 стадии патологии неприятные ощущения становятся настолько сильными, что пробуждают пациента ото сна. Причины выраженной боли вызваны распространением воспалительного процесса на кость, синовиальную оболочку, мягкие ткани. Чтобы эффективно снять воспаление коленного сустава, важно установить сопутствующие процессы: выявить периостит, субхондральные переломы, мышечные спазмы.
На фоне артрита колена иногда приходится купировать болевые приступы наркотическими анальгетиками. Обострения возникают из-за раздражения нервных окончаний остеофитами. Волокна характеризуются чувствительностью, и при систематическом воздействии на них приходится постоянно принимать сильнодействующие болеутоляющие таблетки. Но бывают и другие причины непрерывной боли внутри колена, возникающей на фоне воспалительного процесса.
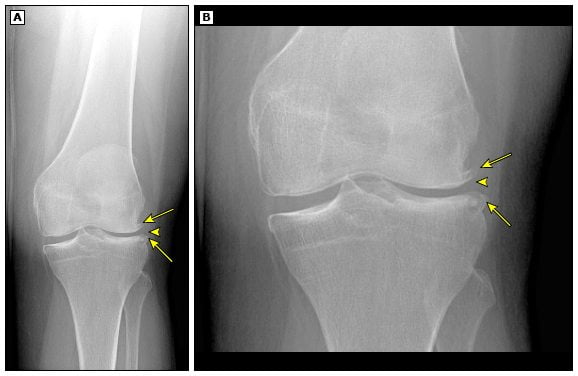
Рентгенологическое исследование позволит выявить повреждение тканей остеофитами, дегенеративные явления внутри периартикулярных тканей. МРТ колена – незаменимый вариант диагностики, позволяющий обнаружить нарушение циркуляции крови, поскольку это явление — не менее частая причина развития боли.
Диагностика
Только тщательное, полноценное обследование позволяет понять, из-за чего возникло воспаление коленного сустава. Что делать, и как пациенту обеспечить выздоровление, может установить только врач. Поэтому при длительном дискомфорте сгибателя ноги нужно обратиться к врачу и пройти обследование. Оно включает:
- Лабораторную диагностику. Уровень гемоглобина, концентрация лейкоцитов в периферической крови, СОЭ, содержание СРБ, как и остальные острофазовые показатели, могут соответствовать норме. Это отмечается в 85% всех выявленных случаев воспаления коленного сустава. В 15% случаев удалось установить незначительное повышение объема высокочувствительного СРБ. Чаще подобное была обнаружено у пожилых пациентов, людей преклонного возраста.
- Пункция сустава с последующим анализом синовиальной жидкости. Синовиальная жидкость не отображает наличие воспалительного процесса, она имеет вязкую консистенцию, стерильна, прозрачного цвета с незначительной мутностью. Цитоз не превышает 2000 мм3. Если актуально развитие синовита, умеренно повысится СОЭ, не исключено нарастание объема лейкоцитов поленуклеарного типа.
- Рентгенологическое исследование. Методика предполагает получение изображения гиалинового хряща, одновременно предоставляется информация обо всех суставных сегментах. При воспалении на ранней стадии на снимке будет визуализироваться слабое утолщение, разбухание хрящевой ткани. Также отображаются изменения внутри менисков. Когда патология достигает средней или тяжелой стадии развития, они истончены, суставной хрящ характеризуется обнажением субхондральной кости. Внутрисуставные структуры повреждены, присутствует синовит.
- УЗИ. Исследование ультразвуком позволяет выявить патологические изменения мягких тканей, определить толщину, строение хряща. Благодаря методике удается определить состояние синовиальной оболочки, свободную жидкость внутри колена. Воздействие ультразвуковыми волнами определяет костные разрастания.
- МРТ. Томография – эффективный способ визуализации действительной клинической картины. Чтобы понимать, как лечить воспаление коленного сустава, врач ориентируется на данные полученного исследования. Информативность МРТ неоспорима. Процедура позволяет установить, целы ли связки, нет ли патологий и выраженного воспаления внутри сухожилий, насколько выражен отек костного мозга (это главный признак проявления остита). МРТ даже имеет преимущества по сравнению с УЗИ, поскольку способ диагностики отличается большей чувствительностью в плане выявления остеохондральных изменений. Ультрасонография несколько слабее устанавливает дегенерацию, повреждения.
В зависимости от предположений врача указанные методы диагностики могут дополняться другими вариантами, что направлено на всестороннее изучение состояния пациента.
Лечение воспаления коленного сустава
Терапевтический подход предполагает реализацию методов фармакологического, нефармакологического, реабилитационного значения. Лечение воспаления суставов колена направлено на полное восстановление пораженного сгибателя конечности, что позволяет модифицировать патологию.
Цель лечения – не только восстановить физиологическую функцию сустава, но и предупредить развития повторного воспаления. Для решения этой задачи врач начинает терапию с разгрузки ноги.
Лишний вес представляет собой повышенную нагрузку на структуру коленного сустава. Воспаление не удастся купировать даже дорогими препаратами, если масса тела пациента останется прежней. Поэтому доктор рекомендует похудение – это значительный шаг на пути к выздоровлению и профилактике рецидива патологии.
Даже "запущенный" АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
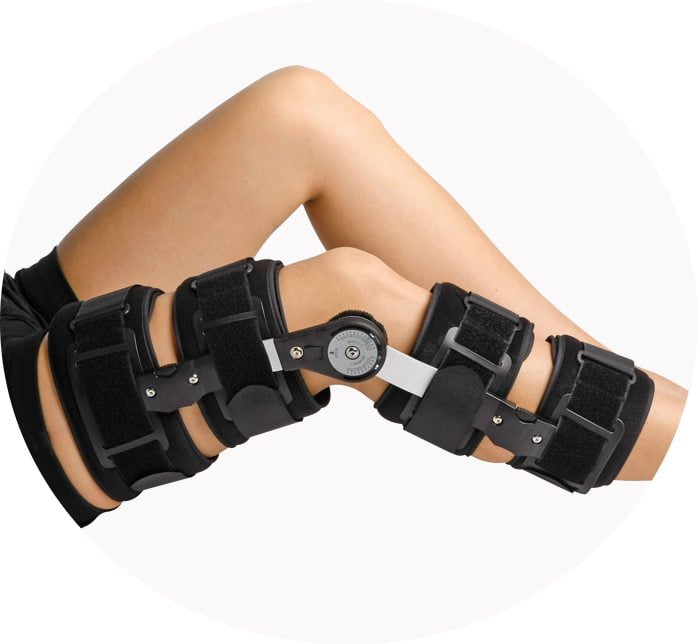
Механически колено разгружают посредством специальных приспособлений ортопедического значения. Чаще всего ортопеды рекомендуют использование наколенников, если подтверждена варусная или вальгусная деформация коленного сустава. В 85% применяют полужесткие, в 15% – жесткие ортезы, клиновидные стельки.
Назначают стельки, корректирующие продольное и поперечное плоскостопие; широко применяют пронаторы стопы; также рекомендуют эксплуатацию шарнирных бандажей на колено. В зависимости от стадии заболевания и целесообразности не исключено, что пациент будет ходить с помощью опоры.
Медикаментозная терапия предполагает симптоматическую и патогенетическую направленность. Исходя из стадии воспалительного процесса и степени давности патологии, врач определяет, чем лечить воспаление коленного сустава.
Проявления заболевания купируют медикаментами в порядке их наибольшего проявления:
- Для сокращения степени выраженности боли применяют простые и опиоидные анальгетики (Парацетамол, Трамал).
- Врач прописывает введение противовоспалительных средств нестероидной группы. Это необходимо для ограничения воспалительного процесса, профилактики его распространения на близлежащие ткани.
- Назначают антидепрессанты пациентам, которые вынуждены испытывать изнурительные боли.
- Проводят гормональную терапию. Чтобы сократить степень интенсивности болевого синдрома, вводят топические глюкокортикоиды. Они обладают пролонгированным терапевтическим действием. Непременное показание для назначения гормонов этого вида – наличие вторичного артрита.
- Дополнительно назначают препараты гиалуроновой кислоты – для поддержания необходимого уровня влажности внутри пораженного сустава.
Также назначаются хондропротекторы — естественные компоненты межклеточного вещества хряща. Основными представителями этой группы препаратов являются глюкозамина сульфат и хондроитина сульфат. Относительно преимущества одного препарата над другим в ортопедии существует немало дискуссий. Они послужили основанием для проведения сравнительных анализов особенностей действия каждого из лечебных средств.
Сравнительная таблица характеристик препаратов (в исследовании приняли участие 20 человек)
| Критерий оценки | Глюкозамина сульфат | Хондроитина сульфат |
| Скорость наступления терапевтического эффекта | 2-4 недели в 80% случаев; 30-35 дней – в 18% случаев, в 2% эффект наступил только спустя 50 дней активного лечения | 2-4 недели в 95% случаев, в 5% выздоровление наступило спустя 35 дней активного лечения, дополненного гормонотерапией |
| Влияние на гиалиновый хрящ и окружающие ткани | Положительное воздействие в 100% случаев | Положительное влияние в 98% случаев, в 2% — положительное отсроченное |
| Вероятность развития прямых осложнений | Отсутствует | Минимальна. Несмотря на то что у 1 из 20 пациентов возникло расстройство деятельности пищеварительного тракта, взаимосвязь патологического явления с применением лекарственного средства не установлена |
По результатам проведенного исследования было доказано, что применение каждого из рассмотренных препаратов оправданно и способствует выздоровлению. Терапия без использования этих средств – неполноценна.
Лечебная гимнастика направлена на значительное сокращение дискомфортных проявлений внутри сустава. Благодаря методике удается успешно:
- уменьшить болевые ощущения;
- увеличить объем подвижности в колене;
- укрепить мышечный аппарат;
- стабилизировать пораженный разгибатель.
Лечебная гимнастика предполагает поочередное выполнение статических и динамических упражнений. Достичь выздоровления и восстановить проблемный отдел ноги можно только при условии регулярного выполнения действий. Их нужно осуществлять только в присутствии врача, под его контролем. Если заболевание находится на начальной стадии развития, допустимо проводить лечебную гимнастику в домашних условиях. Но даже в этом случае объем, очередность, кратность повторов также должен установить специалист.
Пациент при этом находится в положении стоя или сидя, что позволяет максимально сократить нагрузку на проблемный сустав. Второе условие, которое важно соблюдать для достижения выздоровления – выполнять упражнения обязательно часто, отводить для этого несколько минут ежедневно.
К числу эффективных физиотерапевтических методов относятся:
- электрофорез. Лечебное вещество проникает непосредственно в проблемную часть ноги;
- УВЧ. Делает лечение воспаления коленного сустава действенным. Позволяет расслабить пораженный участок, снять боль, напряжение;
- магнитотерапия. Улучшает приток крови к пораженному участку, стабилизирует обменные процессы, обезболивает.
Перечисленные методики, несмотря на явные преимущества, имеют противопоказания к проведению. К ним относятся: наличие имплантированного кардиостимулятора, подтвержденные нарушения сердечного ритма, беременность, период лактации.
Оперативное лечение воспаления коленных суставов проводится только в крайних случаях – это не приоритетный метод из-за высоких рисков осложнений. Показания к проведению хирургического метода: формирование спаек внутри синовиальной сумки колена, развитие остеомиелита, нагноение.
Операция выполняется в несколько этапов, предполагает довольно долгий восстановительный период.
Заключение
Люди, которые своевременно реагируют на полученную травму, применяют иммобилизующую лангетку или повязку, наносят противовоспалительные обезболивающие гели, даже в течение всей жизни могут не знать, как называется воспаление коленного сустава.
Когда ввиду профессиональной деятельности приходится помногу нагружать себя физически, нужно правильно оценивать свои силы, принимать все меры для полноценного восстановления. Если своевременно не вылечить воспаление коленного сустава, патология будет напоминать о себе ежедневно. Профилактика артрита колена более целесообразна, чем последующее длительное лечение этой патологии, которая нередко приводит к инвалидности.
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>

Развитие внезапного резкого болевого ощущения в нижней конечности, которое генерализирует на зону коленного сустава, иногда свидетельствует о защемлении нервных волокон. Такое состояние в любом случае выступает тревожным проявлением, которое говорит о развитии серьезных патологических процессов и требует диагностирования и терапии.
Однако, не всегда описанные признаки свидетельствуют об обширном повреждении. Болевой синдром может возникать в случае локального действия на нейроткани, т.е. в случае ее патологического ущемлении. При продолжительном защемлении нерва и отсутствии должной терапии происходит угроза отмирания нейроокончаний.
Когда защемляется нервное волокно, развивается механическое сдавливание нервных волокон. Под воздействием компрессии нейроткань претерпевает процесс воспаления (неврит), а это провоцирует отрицательные последствия по типу полной либо частичной утери работоспособности нерва.
При неврите (невропатии):
- формируется каузалгический синдром;
- развивается нарушение нейропроводимости;
- происходит потеря чувствительности;
- развивается атрофический процесс в мышцах.
Зачастую проблемы коленного сустава имеют связь с ущемлением седалищного, большеберцового, затворного, бедренного либо ягодичного нервного ствола. Процесс компрессии никогда не выступает спонтанным и всегда говорит о развитии какой-то болезни, которая некоторым образом действует на нейроволокно.
К такому можно отнести травмирования, такие, как переломы, непосредственное воздействие на мениск, чрезмерные физнагрузки. К компрессии иногда приводят и достаточно серьезные патологии, локализующиеся именно в коленном либо тазобедренном суставном сочленении (новообразования, воспаления).
Выделяется ряд причин, ведущих к защемлению:
- Воспалительные процессы в суставном сочленении (артрит, полиартрит, далеко зашедший артроз), которые возникают при обострениях патологий, сопровождаются тканевой отечностью и увеличением колена. В этом случае создаются условия для патологического влияния на нейроокончания.
- Травмирования разной локации. Сдавление в этом случае может возникнуть вследствие двух причин. Во-первых, такое явление сопровождается формированием тканевого отека, который развивается вследствие повреждения мениска, сухожильных волокон либо связочного аппарата. Во-вторых, в этом случае происходит сдавливание нейроволокна отломками костной либо хондральной ткани либо заворота мениска. В такой ситуации зачастую прибегают к оперативному вмешательству, чтобы устранить это воздействие.
- Отечность. При генерализованной тканевой отечности вследствие сосудистых, суставных, травматических, гормональных, аутоиммунных явлений отмечается патологический прессинг на рядом расположенные с суставным сочленением нейроткани.
- Новообразования. В случае разрастания опухолевой ткани в области коленного артрсоединения и таза иногда образуется передавливание близ локализованного нервного ствола.
- Избыточные физнагрузки. В этой ситуации может наблюдаться не только травмироование колена, но и мышечные спазмирования, чтов свою очередь приводит к компрессии нервов.
- Гиподинамичный образ жизни, когда отсутствуют достаточные физнагрузки, продолжительное нахождение в статической позиции, излишний вес имеют тесную связь с некоторым нарушением функции коленного сустава. Описанные ситуации зачастую выступают провокатором ущемления нервного волокна.
Достаточно часто болевой синдром при воспалительных процессах нерва в области колена, распространяющийся по всей конечности, провоцируется ущемлением седалищного нерва. Поскольку он начинается от позвоночника, его компрессия бывает не связана с болезнями колена. Патологические состояния седалищного нерва развиваются в результате любых патпроцессов воспалительного, травматологического характера в нижнем отделе позвоночного столба.
Корешковый синдром, приводящий к воспалению седалищного нерва, может развиваться на фоне грыжевых выпячиваний, протрузий, остеохондроза, спондилеза и иных заболеваний позвоночника. Отечность в нижних отделах спины тоже негативно воздействует на состояние седалищного нерва.
Распространенные симптомы
При неврите иногда отмечаются разные проявления, которые характерны для вовлекаемого в патпроцесс нервного ствола. Кроме проявлений в коленном суставе возникают признаки по всей протяженности нейроствола.
Классические проявления при невропатии:
- Боль в областях проекции нервных волокон. Когда болит коленный либо тазобедренный суставные соединения, возможно ущемление седалищного нерва. Болезненность может интенсифицироваться при совершении конечностью определенных двигательных актов либо удержании ее в определенной позиции.
- Болезненное пальпирование. Трансформированный нерв становится гиперчувствительным. Таким образом, пальпирование его всегда усиливает болезненность.
- Потеря подвижности. В ноге ощущается не только болевое ощущение, но и потеря двигательной способности. Иногда отмечаются затруднения при сгибании либо отведении ее в бок.
- Онемение. При снижении нейропроводимости тянущие ощущения иногда заменяются онемением, вплоть до полной сенсорной потери.
- Нервный тик. Конечность или миоткани иногда непроизвольно подергиваются. Это объясняется повреждением именно седалищного ствола.
Лечебный процесс

До подбора схемы лечения следует определить точную причину такого состояния нервных волокон. В этом поможет рентгенологическое обследование или МРТ.
Комплекс лечебных мер отличается разнообразностью.
Терапия начинается с купирования болевого синдрома. С этой целью пациенту следует соблюдать покой. В качестве лекарственного обезболивания зачастую назначаются НПВС ( Мовалис, Нимесулид, Диклофенак и пр.).
При сильно выраженном болевом синдроме возможно применение новокаиновой либо кортикостероидной блокады. При миоспазмированиях используются миорелаксанты.
Хороший болеутоляющий эффект оказывают физиопроцедуры – лазеро-, магнитотерапия, электрофорез и УВЧ, компрессы с парафином. Далее лечебный комплекс направлен на снятие отечности (противоотечные средства).
Хороший эффект также достигается и с помощью массажа, иглоукалывания, ЛФК.
Онкологическую причину сдавливания нервного волокна должен лечить профильный специалист. Также следует поступать и при различного рода травматической нейрокомпрессии.
Содержание:

Неврит коленного сустава – состояние относительно редкое. При этом оно редко является самостоятельным заболеванием и появляется на фоне других патологий, чаще всего позвоночника, либо вирусной природы.
Что можно считать причиной такого воспаления? Сказать однозначно не получится, так как есть целый список предрасполагающих факторов. Поэтому, чтобы точно установить причину, а затем и устранить её, необходимо обязательно обратиться к врачу.
Основной список причин для развития воспалительного процесса в нерве будет выглядеть так:
- Переохлаждение.
- Сдавливание позвонков.
- Травмы.
- Физические нагрузки.
- Вирусные заболевания.
- Инфекции.
- Остеохондроз.
- Беременность.
- Сахарный диабет.
- Ревматоидный артрит.
- Опухоль, которая сдавливает нерв, чаще всего онкологической природы.
Как проявляется
Пропустить симптомы неврита сложно, так как воспалительный процесс всегда протекает остро, с сильными болями. Поэтому основной симптом – болевой синдром в районе колена, который может не прекращаться даже в полном покое.
Второй важный признак – снижение чувствительности, а затем и полное её отсутствие. Также пациент отмечает онемение, которое может длиться на протяжении нескольких часов подряд. Также в районе колена развивается чувство жжения и покалывания, которое может быть очень сильным.
Важным симптомом в диагностике принято считать ограничение подвижности. Пациент может с трудом перемещаться самостоятельно, при ходьбе у него развивается хромота, а бегать он не может вовсе. Также из-за сильной боли нет возможности выпрямить ногу полностью.
При отсутствии лечения быстро развивается атрофия мышц, справиться с которой в дальнейшем будет довольно сложно.
Симптомы неврита коленного сустава не являются показателем самостоятельности заболевания. А значит, чтобы избавиться от этой неприятности, надо обязательно выявить причину. И сделать это можно при помощи диагностических методов, которые будут назначены врачом.
Диагностика
Лечение должен назначить врач-невропатолог, поэтому идти на приём нужно именно к нему. Доктор обязательно проведёт осмотр и опрос пациента. Затем обязательно будет дано направление на рентгенографию. При необходимости это исследование можно заменить на МРТ — так можно без труда установить причину, по которой развилось воспаление.
Дополнительно следует посетить ревматолога, так как боли в колене чаще всего связаны с таким заболеванием, как ревматизм, нейрохирурга, особенно если у пациента имеется диагностированный остеохондроз, онколога на предмет выявления опухоли, которая может сдавливать нерв, травматолога, и сосудистого хирурга.
Как избавиться

Чтобы избавиться от симптомов неврита коленного сустава, лечение должно быть назначено только врачом. В первую очередь необходимо снять воспалительный процесс. При выявлении инфекционного процесса надо начать принимать антибиотики. Дополнительно нужно принимать лекарства из группы НПВС. При вирусной инфекции помогут только противовирусные препараты, а вот антибиотики здесь окажутся бессильны. При необходимости могут быть назначены миорелаксанты и витамины группы В, которые положительно сказываются на нервной системе.
Если причина болезни с сосудах, тогда следует обязательно посетить сосудистого хирурга -лечение может назначить только этот специалист. Нередко для улучшения состояния приходится проводить операцию, чтобы удалить расширенные вены, а также избавиться от тромбофлебита.
При травме колена после рентгенографии сустав следует забинтовать эластичным бинтом и придать ноге возвышенное положение. Но так поступают только при отсутствии перелома. Если же имеется перелом надколенника, либо нарушение целостности других костей, нередко приходится прибегать к операции.
Операция потребуется и в том случае, если причиной неврита окажется опухоль. После её удаления обязательно проводится гистологический анализ для определения злокачественности или доброкачественности, и дальнейшее лечение будет зависеть именно от этого.
После снятия острого симптома можно поступать к лечебной физкультуре, массажу и курсу физиотерапии.
Если консервативная терапия не дала никакого результата на протяжении 4 месяцев, тогда приходится прибегать к операции, при которой проводится декомпрессия защемлённого нерва.
При правильном подходе к лечению заболевание довольно просто излечивается. Прогноз практически всегда благоприятный.
Такое заболевание, как невропатия коленного сустава, может развиваться независимо от возраста. Его причиной становятся травмы, дегенеративные изменения, сдавливание нервных волокон. Провоцирующие факторы могут быть разными – простудные заболевания в тяжелой форме с длительным течением, ушибы, защемление нерва. Но боли в коленном суставе надо лечить под наблюдением врача, после проведения соответствующей диагностики.
Врач уточняет диагноз, назначает направленное лечение, дифференцирует начинающееся заболевание с другими патологиями, дающими схожие симптомы, например, артрит. Важно вовремя распознать и пролечить невропатию, чтобы заболевание не привело к ограничению подвижности и потере трудоспособности.
Невропатия бедренного нерва на коленном суставе – это заболевание, относящееся к неврологическому профилю. Формируется как деформация пути импульсов, идущих к ногам по нитям нервной ткани. Проявление невропатии дестабилизирует функции разных частей тела, в первую очередь – ног.
Причины патологии коленных суставов

Патология неврологического характера на коленных суставах обычно возникает как осложнение основного заболевания, и крайне редко развивается в форме самостоятельной болезни.
Распространенные факторы невропатии коленного сустава:
Среди причин патологии нервных волокон в коленях может оказаться почечная недостаточность, при которой нарушается обмен веществ.
Клинические симптомы
Проявления заболевания связаны с локализацией нервного повреждения. Симптоматика зависит от стадии патологии. Симптомы делятся на классы: основные и сопутствующие.
Основными признаками невропатии коленей следует считать:
- нарушается чувствительность; человек перестает ощущать тактильные прикосновения, не распознает температурные ожоги и болевые сигналы;
- появляются сильные боли.
Сопутствующими признаками невропатии коленей считаются:
Симптоматика развивается на двух коленях примерно одинаково, если допустить длительную болезнь без надлежащего лечения, это может привести к атрофии мышц. Нарушается чувствительность, нервная проводимость, это передается на подошвы ног, где могут образоваться глубокие натоптыши, мозоли, потому что человек не ощущает их появления.
Как протекает заболевание

В зависимости от болевых симптомов в коленях врач предполагает степень развития болезни. Так, резкие, ноющие боли или неприятные ощущения, дискомфорт после двигательной нагрузки, обычной ходьбы, или тренировок, дают явный сигнал о наличии отклонений в функциях коленных суставов, причем в разной степени развития.
Поражение нервных волокон на коленных суставах проявляется с разной силой:
- острой;
- медленного прогресса;
- рецидивирующей;
- хронического течения.
Болезнь в острой форме развивается быстро, с яркими симптомами. Это говорит либо о пережатии нервного волокна, либо о травме колена, сильном ушибе. Медленно развивается заболевание при диабете, или наследственных патологиях нервных тканей.
При вторичном воздействии фактора-провокатора начинается очередное обострение, и тогда уже понятно, что это суставный неврит, который требует направленного лечения, особого подхода со стороны невропатолога.
Диагностические меры
Доктор выставит диагноз после осмотра и беседы с пациентом, определения наличия нарушений в сухожильных рефлексах, решается вопрос о возможной генетической предрасположенности. Цель обследования – уточнить причину невропатии.
Это всегда самая сложная задача – определить, какая причина привела к нарушению нервных функций. Для этого врач тщательно рассматривает все жалобы пациента, сопоставляет их с проявляющейся симптоматикой. Цель такого пристального внимания – исключить другие заболевания.
- пальпация пораженного участка;
- проверка рефлексов;
- биохимия крови;
- УЗИ суставов;
- Рентген коленей в нескольких проекциях;
- биопсия нервного волокна;
- исследование спинальной жидкости;
- ЭМГ.
Метод биопсии нерва, также как и проверка цереброспинальной жидкости проводятся в особых случаях, после консультации со смежными специалистами и коллегиального заключения о необходимости проведения такого обследования.
Лечение заболевания
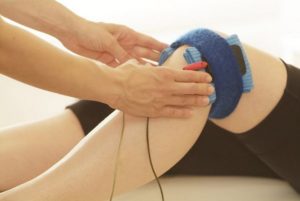
Главное в лечении – устранить провоцирующие факторы, из-за чего изначально пролечивается основное заболевание, удаляются из организма токсины, поддерживается в норме сахар.
- обезболивающие препараты;
- нейротропные препараты;
- средства от судорог;
- витаминные комплексы группы В;
- препараты против депрессии.
Позитивный результат достигается комплексным лечением, когда вместе с медикаментозными препаратами используются физиотерапевтические процедуры, иглоукалывание, ЛФК, массаж.
Физиотерапевтические процедуры при невропатии коленей:
- магнитотерапия;
- электростимуляция;
- рефлексотерапия.
Успешное лечение зависит от правильного выбора направления терапии, составления плана комплексного подхода к избавлению от болезни. Если невропатия является сопутствующей другому заболеванию, то терапия должна быть направлена на основное заболевание, и вместе с его лечением исчезнет и симптоматика невропатии коленей.
При генетической расположенности лечение невропатии будет длительным и настойчивым, чтобы получить заметный результат. Успешного выздоровления в такой ситуации не будет, надо будет постоянно принимать поддерживающие препараты, регулярно пить противосудорожные и нейротропные лекарства.
Читайте также:


