Лфк при операции на конечностях нижних конечностей
Ампутации конечностей
После ампутации конечностей в методике ЛФК выделяют три основных периода:
- ранний послеоперационный (со дня операции до снятшвов);
- период подготовки к протезированию (с момента снятия швов до получения постоянного протеза);
- период овладения протезом.
Ранний послеоперационный период. Вэтотперис решаются следующие задачи ЛФК.
- профилактика послеоперационных осложнений (застойной пневмонии, атонии кишечника, тромбозов, эмболии);
- улучшение кровообращения в культе;
- предупреждение атрофии мышц культи;
- стимуляция процессов регенерации.
Примерный комплекс специальных упражненийпосле ампутации голени (3— 4 недели)
И. п. — лежа на спине
- Сгибание и разгибание здоровой ноги в голеностопном суставе. 10—12 раз.
- Сгибание ног с помощью рук — до касания бедрами живота.
3 — 5 раз. - Переход в положение сидя с последующим наклоном туловища вперед — до касания руками пальцев ног. 3—4 раза.
- Имитация езды на велосипеде.
И. п. — сидя на полу
- Поворот и наклон туловища в сторону культи, с опорой на
руки. 3—6 раз. - Поднимание культи и разгибание ее с помощью рук. 6 — 8 раз.
- Отведение бедра оперированной ноги в тазобедренном суставе. 5—8 раз.
- Приподнимание туловища с опорой на руки. 4—6 раз.
- Поднимание ног вперед—вверх.
И. п. — лежа на животе
10. Сгибание ног в коленных суставах. 6 — 8 раз.
11. Попеременное разгибание ног в тазобедренных суставах. 4—6 раз.
12. Разгибание туловища, разводя руки в стороны (вперед). 4—6 раз.
И. п. — стоя (держась за спинку стула или кровати)
- Приседания. 4—6 раз.
- Поднимание на носок и перекат на пятку. 6—8 раз.
- Отведение культи назад. 6—8 раз.
- Удержание равновесия, стоя на здоровой ноге, с различным положением рук.
Период овладения протезом. На заключительном этапе восстановительного лечения после ампутации конечности больного обучают пользоваться протезом. До обучения ходьбе нужно проверить правильность подгонки протеза к культе.
Техника ходьбы и методика обучения определяются конструкцией протеза, особенностями ампутации и состоянием больного. При проведении занятий с больными после ампутации нижних конечностей по поводу облитерирующего эндартериита, диабета, атеросклероза, а также с людьми пожилого возраста необходимо особенно осторожно и последовательно увеличивать нагрузку, контролируя реакцию со стороны сердечно-сосудистой системы. Обучение ходьбе на протезах состоит из трех этапов. На п е рвом этапе больной учится стоять с равномерной опорой на обе конечности, переносить массу тела во фронтальной плоскости. На втором этапе осуществляется перенос массы тела в сагиттальной плоскости, проводится тренировка опорной и переносной фаз шага протезированной и сохранившейся конечностью.
На третьем этапе вырабатываются равномерные шаговые движения. В дальнейшем больной осваивает ходьбу по наклоне ной плоскости, повороты, ходьбу по лестнице и пересеченно местности.
В занятия с больными молодого и среднего возраста включают элементы спортивных игр (волейбола, баскетбола, бадминтона, настольного тенниса и др.).
При ампутации верхней конечности ЛГ направлена на выработку навыков пользования протезами. Методика обучения зависит от типа протеза. Для тонкой работы (например, письма) применяют протез пассивным пальцевым захватом; для более грубой физической работы — протез с активным пальцевым захватом (за счет тяги мышц плечевого пояса). Последнее время шире используются биоэлектрические протезы с активным пальцевым захватом, основании на использовании биотоков, возникающих в моменты напряжения мышц.
Реконструктивные операции

Комлекс лечебных упражнений при травмах нижних конечностей
Как правило, весь курс ЛФК (лечебная физкультура) при травмах конечностей подразделяют на три периода: иммобилизационный, постиммобилизационный и восстановительный.
Первый период ЛГ (лечебная гимнастика) при травмах конечностей – иммобилизационный – соответствует процессу костного сращения отломков, которое наступает через 30-90 дней после травмы. Прекращение иммобилизации наступает тогда, когда происходит окончание этой стадии консолидации.
Задачами ЛФК в этом периоде являются: повышение жизненного тонуса больного, улучшение функции сердечно-сосудистой и дыхательной систем, нормализация обменных процессов, желудочно-кишечного тракта, улучшение трофики (питания) иммобилизированной конечности, лимфо- и кровообращения в зоне повреждения (операции) с целью стимуляции регенеративных процессов. Также в задачу лечебной физкультуры при травмах конечностей входит предупреждение гипотрофии мышц и ригидности суставов.
Существуют и противопоказания к лечебной гимнастике при травмах конечностей. Ими являются: общее тяжелое состояние больного, которое обусловлено большой кровопотерей, шоком, инфекцией и т.д., а также повышенная температура тела – свыше 37,5 градусов по Цельсию.

Занятия по ЛФК и ЛГ (лечебная гимнастика) состоят из статических и динамических упражнений, также сюда входят дыхательные упражнения и общеразвивающие упражнения, которые охватывают все группы мышц. Как только больной адаптируется к данной физической нагрузке, то в занятия по ЛФК и ЛГ включаются упражнения на равновесие и координацию (в целях профилактики вестибулярных нарушений). Эти упражнения проводятся с различными предметами, а также с отягощением и сопротивлением.
В лечебной гимнастике и лечебной физкультуре при травмах конечностей необходимо также использовать упражнения, которые способствуют улучшению трофики иммобилизованной конечности, а именно – упражнения для симметричной конечности. Немаловажное значение имеют и упражнения, способствующие улучшению кровообращения, а также активизации репаративных процессов в зоне повреждения (операции). Такими упражнениями являются упражнения для свободных от иммобилизации суставов.
Если повреждены нижние конечности, например - перелом бедра, то, как правило, в занятия по ЛФК и ЛГ включаются следующие упражнения:
- Статическое удержание конечности (неповрежденной, поврежденной, иммобилизированной гипсовой повязкой).
- Упражнения, которые направлены на восстановление опорной функции неповрежденной конечности (сюда входит захватывание пальцами стопы различных мелких предметов, имитация ходьбы, осевое давление на подстопник и др.).
- Упражнения, способствующие тренировке периферического кровообращения, а именно: опускание поврежденной конечности и последующее придание ей возвышенного положения.
- Дозированное сопротивление ( при поддержке инструктора по ЛФК) в попытке отведения и приведения поврежденной конечности, которая находится на вытяжении.
- Изометрические напряжения мышц бедра и голени, а также идеомоторные упражнения.
Все эти упражнения необходимо выполнять в комплексе в виде лечебной гимнастики, утренней гигиенической гимнастики, а также в качестве самостоятельных занятий.
Начиная со второй недели занятий назначается массаж, один раз в день.
Лечебную гимнастику больным следует выполнять не менее 2-3 раз в течение дня.
Данный период курса ЛФК при травмах конечностей характерен тем, что больные уже могут владеть простейшими навыками самообслуживания.

Второй период лечебной физкультуры при травмах конечностей – постиммобилизационный – начинается непосредственно после снятия гипсовой повязки или скелетного вытяжения.В этом периоде в общие задачи ЛФК и ЛГ входят: подготовка больного к вставанию (если у него постельный режим), тренировка вестибулярного аппарата, обучение навыкам передвижения на костылях, а также, если повреждена нижняя конечность, то с помощью ЛФК происходит подготовка опороспособности здоровой конечности.
- ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА (93)
- йога (43)
- Очищение (32)
- Профилактика (31)
- Тибетская медицина, рецепты здороья и долголетия (17)
- Глаза, зрение (14)
- Просто о сложном (9)
- Зрение (6)
- Обследование и лечение (3)
- Немного из истории (1)
- Герудоторапия (1)
- аквааэробика (1)
- акупунктура (13)
- апитерапия (20)
- ароматерапия (25)
- Аюрведа (8)
- болезни, проблемы и их лечение (1448)
- гомеопатия (2)
- грязелечение (4)
- диеты, лечебное голодание (45)
- домашние средства, народная медицина (1699)
- Дыхательная гимнастика (3)
- здоровое питание (62)
- Зооглея (25)
- иглоукалывание (1)
- Китайско-Вьетнамская, восточная мадицина (42)
- книги о здоровье (4)
- лечебное питание,лечение продуктами, диеты (241)
- лечение (42)
- лечение музыкой (1)
- мануальная терапия (5)
- рефлексотерапия (7)
- массаж (78)
- Меню здоровых и успешных (97)
- новости а мире науки, страны (36)
- Полезные знания (187)
- ВИТАМИНЫ (8)
- применение в косметике (99)
- простуда (7)
- прочее (103)
- внешний вид,стиль (45)
- Пульсовая диагностика (2)
- разные советы (74)
- Реклама (30)
- сердечные проблемы (19)
- скорая помощь (55)
- Советы врача, полезные советы (420)
- СТОМАТОЛОГИЯ (16)
- траволечение, фитотерапия (476)
- травы, новые сведения (60)
- фитнес (90)
- целительные практики (48)
Противопоказания к ЛФК: легочное кровотечение, выраженная сердечно-сосудистая недостаточность (III ст.), высокая температура и др.
ЛФК при гнойных заболеваниях легких (пульмонэктомия, лобэктомия и др.). Это прежде всего дыхательные упражнения, упражнения, способствующие дренажу полостей бронхов, абсцессов, кист с применением тех или иных поз (положений). С уменьшением выделяемой мокроты и снижением интоксикации подключают общеразвивающие и дыхательные упражнения с акцентом на выдохе, кашлевые упражнения, диафрагмальное дыхание и др. (рис. 112).

Рис. 112. Примерный комплекс ЛГ в дооперационном периоде
Выполняются упражнения в ходьбе, подъеме и спуске по лестнице, упражнения с предметами (гантелями, набивными мячами, гимнастической палкой), а также игровые элементы с баскетбольным мячом, подвижные игры.
После операции (послеоперационный период) ЛГ начинают с первого же дня в положении лежа на спине. Включают дыхательные упражнения, диафрагмальное дыхание, кашлевые движения (упражнения с откашливанием) и массаж ног, живота, рук. С постепенным расширением двигательного режима разнообразятся общеразвивающие упражнения, меняется исходное положение, увеличивается количество повторений. После того как больной начнет ходить, включают подъем и спуск по ступенькам, а в летнее время — дозированную ходьбу в парке.
Задачи ЛФК: профилактика легочных осложнений, тромбофлебитов, нарушения функции желудочно-кишечного тракта (парез кишечника, метеоризм и др.); улучшение функции сердечно-сосудистой системы; профилактика контрактур в плечевом суставе (оперированной стороны); нормализация психоэмоционального состояния больного.
^ Противопоказания к ЛФК: общее тяжелое состояние больного; кровотечение; послеоперационные осложнения (инфаркт легкого, тромбоэмболия и др.).
Методика дренажной лечебной гимнастики учитывает анатомо-физиологические функции легких в различных исходных положениях для облегчения оттока гнойной мокроты из них (см. рис. 81). ЛГ необходимо сочетать с классическим и перкуссионным массажем грудной клетки. Наряду с дыхательными упражнениями, диафрагмальным дыханием включают общеразвивающие и дренирующие упражнения, повышающие резервные возможности организма.
После проведенного массажа и гимнастики больной принимает позу постурального дренажа, при котором происходит отток мокроты и вызывается кашель. Исходные положения для постурального дренажа подбираются индивидуально, в зависимости от локализации гнойного очага в легких.
^ ЛГ в раннем послеоперационном периоде после торакальных операций начинается с учетом состояния больного через 2—3 часа после пробуждения от наркоза. Включают дыхательные упражнения, диафрагмальное дыхание, кашлевые движения (откашливание) и движения нижних конечностей. На следующий день включают частые повороты в кровати, сидение в кровати, надувание игрушек (или волейбольной камеры). Выполняются массаж ног, живота, спины, рук, а также содовые или эвкалиптовые ингаляции, если мокрота вязкая — с трипсином (альфахемотрипсином), способствующим ее разжижению. Облегчает отхождение мокроты массаж воротниковой области, шеи и грудной клетки. На второйтретий день больному разрешается ходить и выполнять упражнения в положении сидя и стоя.
Увеличение числа упражнений, увеличение амплитуды движений, смена исходных положений, усложнение упражнений осуществляются постепенно, по мере улучшения состояния боль-ногр, исчезновения (уменьшения) боли (рис. 113). Продолжительность ЛГ 5—8 мин 3—4 раза в день.

Рис. 113. Примерный комплекс ЛГ в раннем послеоперационном периоде
Вольному необходимо чаще поворачиваться, как можно раньше садиться в кровати и ходить.
С расширением двигательного режима вводится ходьба, подъем и спуск по лестнице, выполняются общеразвивающие упражнения, упражнения у гимнастической стенки, с мячами, гимнастическими палками. После снятия швов включают игры. После выписки из больницы — прогулки на лыжах, езда на велосипеде, ходьба в сочетании с бегом, плавание, сауна. В течение 1—2 месяцев в домашних условиях необходимо выполнять ЛГ (рис. 114)
^ Лечебная гимнастика при мастэктомии. При радикальном оперативном вмешательстве по поводу рака молочной железы удаляется сама железа с грудными мышцами, а также подмышечные, подключичные и подлопаточные лимфатические узлы.
Комплексная реабилитация включает применение ЛФК, массаж (особенно криомассаж), физио- и гидротерапию и др., что дает возможность вернуть женщинам здоровье.
После операции и лучевой терапии у женщин нередко развиваются рубцовые контрактуры, нарушается крово- и лимфообращение. Нарушение кровообращения связано не столько с прямым лучевым повреждением сосудов, сколько с их компрессией из-за лучевого фиброза тканей. Кроме того, оперативное вмешательство и лучевая терапия ведут к нарушению циркуляции крови и лимфы, подавлению репаративной регенерации нарушенных тканей, а также изменению функционального состояния системы гомеостаза.

Рис. 114. Примерный комплекс ЛГ в послеоперационном периоде
У больных со временем развиваются вегетативно-сосудистые нарушения и нервно-психические расстройства. Основным осложнением является нарушение лимфооттока из верхней конечности на стороне операции, которое проявляется в виде лимфатического отека верхней конечности. Постмастэктомический отек подразделяют на ранний и поздний. В возникновении раннего отека наибольшую роль играют ближайшие послеоперационные осложнения, которые усугубляют недостаточность коллатерального лимфооттока. У больных с поздним отеком выявлено нарушение венозного оттока в подмышечно-подключичном сегменте вены. Другими осложнениями, также ведущими к снижению трудоспособности, являются ограничение подвижности (контрактура) в плечевом суставе на стороне операции, болевой синдром, расстройство кожной чувствительности по корешковому типу, вторичный плексит, деформцрующий артроз плечевого сустава.
Для лечения отека верхних конечностей используют сегментарный и криомассаж шейно-грудного отдела позвоночника, конечности, а также вибромассаж поясничной области и ног. Криомассаж применяют при болевом синдроме и отеке конечности в сочетании с упражнениями на растягивание. ЛГ включает общеразвивающие и дыхательные упражнения (рис. 115).
ЛГ, применяемая в ранние сроки, способствует профилактике возникновения контрактур в плечевом суставе, атрофии мышц. В послеоперационном периоде ЛГ применяется в течение 2—3 недель, после снятия швов включают дополнительно упражнения на тренажерах, на растягивание, с резиновым бинтом, мячами, гантелями и др., а также гидрокинезотерапию с выполнением обычных общеразвивающих упражнений и на блочных устройствах, с предметами, игры, бег и пр. После выписки из стационара необходимы прогулки, бег, ходьба на лыжах. Перед выпиской пациентка разучивает комплекс ЛГ и самомассаж для применения их в домашних условиях.

ЛФК при операциях на органах брюшной полости
ЛГ в раннем послеоперационном периоде проводится с учетом проведенного оперативного вмешательства, характера лечения, самочувствия больного, его возраста и физического состояния до операции.

Рис. 116. Примерный комплекс ЛГ в дооперационном периоде
На четвертый—пятый день больному разрешается сидеть со спущенными с кровати ногами и выполнять некоторые упражнения для нижних и верхних конечностей, повороты туловища в стороны (с небольшой амплитудой). На пятый—восьмой день разрешается ходить (вначале по палате, затем по коридору, а в летнее время выходить в сад). ЛГ проводится в положении сидя. С девятого—десятого дня ЛГ проводится в зале лечебной физкультуры (с включением дыхательных упражнений, упражнений для брюшной стенки и тазового дна, нижних и верхних конечностей, а также разрешается ходьба по лестнице. После снятия швов больной выписывается и ему рекомендуется комплекс ЛГ для домашних занятий, а также пешие прогулки, ходьба на лыжах, плавание, игры, посещение сауны и др.
После выписки пациент выполняет комплекс ЛГ дома или в поликлинике с включением дыхательных упражнений, упражнений для брюшного пресса, мышц промежности и др. Рекомендуется дозированная ходьба, лыжные прогулки, езда на велосипеде. Следует избегать тяжелой физической работы, связанной с напряжением мышц брюшного пресса (особенно тучным людям), в течение 2—3 месяцев. Занятия систематические по 2—3 раза в день.
Грыжа — выхождение внутренних органов за пределы анатомической полости под общие покровы тела или в соседнюю полость. Предрасполагающими бывают общие факторы (пол, возраст, упитанность и др.) и местные (врожденная или приобретенная слабость стенки полости). Развиваются грыжи у лиц, занимающихся тяжелым физическим трудом, у спортсменов и др. (паховые грыжи).
Различают внутренние и наружные грыжи. Внутренние — внутрибрюшные, диафрагмальные. Внутрибрюшные грыжи образуются в результате попадания внутренностей в различные карманы брюшины — в слепую кишку, в сальниковую сумку, в двенадцатиперстно-тощекишечную складку. При грыже пищеводного отверстия кардинальный отдел и свод желудка попадают в грудную полость через отверстие в пищеводе. Грыжи наружные — паховые, пупочные, эпигастральные, послеоперационные и другие образуются, когда под влиянием внутрибрюшного давления происходит выпячивание брюшины и органов брюшной полости (грыжа бедренная, белой линии, паховая, врожденная, пупочная, послеоперационная, вентральная).
После снятия швов пациента выписывают из больницы и он продолжает выполнять ЛГ в домашних условиях 2—3 недели (рис. 117) с последующим расширением двигательного режима (дозированная ходьба, прогулки на лыжах, плавание и др.). Исключаются подъем тяжестей, занятия гантельной гимнастикой в течение 1,5—2 месяцев. Акцент в ЛГ делается на выполнении упражнений для брюшного пресса, тазового дна, дыхательных упражнений, упражнений на расслабление, включают упражнения с резиновым бинтом, гимнастической палкой в положении лежа, на четвереньках, повторяя каждое упражнение по 8—15 раз. В течение дня ЛГ выполняется 3—4 раза.
Геморрой — расширение вен нижнего отдела прямой кишки. Причина заболевания — малоподвижный образ жизни, запоры, воспалительные процессы в прямой кишке и других органах малого таза. Нередко геморрой возникает у лиц, занимающихся тяжелым физическим трудом, у спортсменов. Нередки кровотечения при акте дефекации.
Лечение. Диета, легкие слабительные, прохладные ванночки, анестезирующие и противовоспалительные свечи, ЛФК (рие. 118), контрастный душ, плавание, лыжные прогулки.

Рис. 117. Примерный комплекс ЛГ в послеоперационном периоде
При острых осложнениях (тромбозе и воспалении узлов) — постельный режим, послабляющая диета, местно — охлаждающие свинцовые примочки, прохладные ванночки с раствором перманганата калия, антибиотики, противовоспалительные и с антибиотиками свечи и ЛГ (дыхательные упражнения, упражнения для дистальных отделов конечностей в положении лежа на спине, массаж спины, живота, бедер, ягодиц).

ЛФК при заболеваниях периферических сосудов конечностей. Облитерирующие заболевания артерий конечности
Заболевания артерий конечностей протекают тяжело, часто приводят к длительной потере трудоспособности и инвалидности. Различают две формы этого заболевания: облитерирующий атеросклероз и облитерирующий эндартериит. Воспаление внутренней оболочки артерий часто сопровождается их тромбозом и приводит к глубокому нарушению питания тканей вплоть до их омертвления.
^ Облитерирующий атеросклероз является результатом преждевременного или закономерно возникшего возрастного изменения сосудистой стенки под влиянием многолетних привычных факторов труда и быта человека, его питания. Атеросклероз выражается в гиперплазии интимы, ее медленном прогрессирующем утолщении, регенерации мышечной стенки сосудов, в наличии ограниченных сегментарных окклюзии и т.д. Облитерирующий атеросклероз чаще возникает в пожилом и старческом возрасте. Его возникновению способствуют нарушения обменных процессов в организме, алкоголизм, курение, ожирение, малая подвижность и другие факторы. Мужчины страдают облитерирующим атеросклерозом в 9—10 раз чаще, чем женщины. У больных холодеют ноги, они ощущают ноющие боли, их мучает перемежающаяся хромота, особенно при физической нагрузке и др.
^ Облитерирующий эндартериит — сложный патологический процесс, связанный с нарушением функции не только нервной, но и эндокринной системы. Длительный спазм мелких кровеносных сосудов пальцев и стопы впоследствии приводит к спазму артерий. Эндартериит чаще встречается у мужчин, его связывают с неблагоприятными условиями труда (переохлаждением и пр.).
Болезнь развивается постепенно, с периодами улучшения и обострения. В клиническом течении различают три фазы: стадия функциональных расстройств; стадия ишемическая, или трофических расстройств; стадии некроза.
Характерные признаки болезни: парестезии, быстрая утомляемость при ходьбе (перемежающаяся хромота), судороги. Все это сопровождается стойким цианозом. Болезненные симптомы усиливаются, развивается атрофия мышц, появляются язвы.
При реабилитации принимаются меры, направленные на улучшение микроциркуляции, стимуляцию развития коллатерального кровообращения. Это медикаментозное лечение, диетотерапия, витаминизация, мазевые повязки при трофических нарушениях или применение тканевой терапии, биогенных стимуляторов. Местная и общая оксигенобаротерапия, массаж с последующим приемом кислородных коктейлей, УФО, фонофорез, ванна, сауна (баня), ЛФК в положении лежа и сидя.
ЛГ строится с учетом фазы заболевания, возраста, функционального состояния сердечно-сосудистой системы больного, других систем, сопутствующих заболеваний и т.д. Упражнения подбираются и дозируются так, чтобы они способствовали улучшению крово- и лимфотока, метаболизма тканей.
При I—IIA степени показан тренирующий режим с включением ЛГ (в положении лежа, на четвереньках), дозированная ходьба, лыжные прогулки, езда на велосипеде (велотренажере), плавание (особенно в море), гребля, работа в саду, сауна (баня) и др. На рис. 119 представлен комплекс ЛГ при I-IIA степени заболевания.

Рис. 119. Примерный комплекс ЛГ при облитерирующем эндартериите I—IIА
При IIБ—III степени показан щадящий режим с включением ЛГ, упражнений в ванне, прогулки, плавание в море (или в бассейне-лягушатнике), прогулки на лыжах в безветренную и маломорозную погоду, сауна и др. На рис. 120 представлен комплекс ЛГ при ПБ—III степени заболевания.

Источник
Варикозное расширение вен на ногах – не только косметический недостаток в виде вздувшихся бугров, а серьезное заболевание. Если не предпринимать лечебных мер, пациенту грозят осложнения в виде тромбоза и тромбофлебита (воспаление пораженной вены).
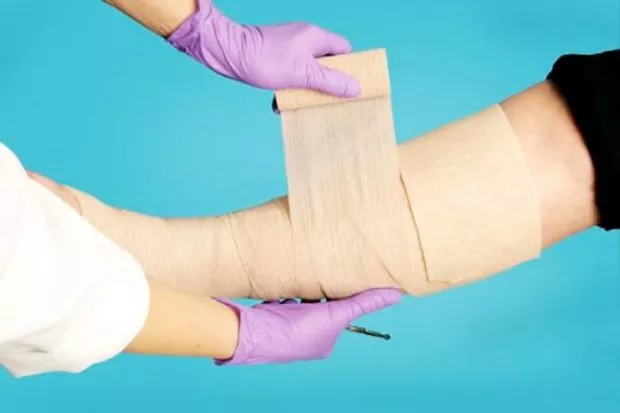
Также при варикозной болезни человек ощущает боль и тяжесть в ногах, жжение, быструю усталость. Присоединяются трофические нарушения в виде истончения кожи, пигментации. На этих участках могут появляться язвы, их излюбленная локализация – нижняя треть голеней.
Методы лечения
Радикальным методом лечения варикоза на ногах является хирургическое удаление измененного сосуда – флебэктомия. Операция может проводиться по классической методике, когда осуществляется разрез тканей, пораженные вены перевязываются. Человек должен осознавать, что возможен рецидив болезни и различные осложнения.
Микрофлебэктомия – удаление сосуда проводится через маленькие проколы на коже. Пораженная вена извлекается крючком. Перевязка сосудов не требуется, а место прокола заклеивается пластырем.
Менее травматичные методы по удалению варикоза – лазерная абляция и радиочастотная облитерация. Однако и после них требуется реабилитация после операции варикоза на нижних конечностях. Соблюдение всех рекомендация врача имеет большое значение для предотвращения рецидива.
Независимо от техники удаления сосуда, после операции применяется:
- медикаментозное лечение;
- лечебная физкультура;
- компрессионный трикотаж;
- физиотерапия.
Лекарственные средства
Целью назначения медикаментов является:
- купирование болевого синдрома;
- улучшение кровообращения;
- профилактика тромбообразования;
- избавление от послеоперационных кровоподтеков, уплотнений.
Применяются венотоники – Флебодиа, Венарус, Детралекс, сроком от 14 дней и более. Флеботропные средства улучшают эластичность венозной стенки, восстанавливают микроциркуляцию, снижают проницаемость кровеносных сосудов, оказывают противовоспалительное действие.
Для предотвращения образования тромбов используются антикоагулянты и антиагреганты. Противосвертывающие средства препятствуют склеиванию тромбоцитов, разжижают кровь, делают ее более текучей, расширяют кровеносные сосуды, улучшают микроциркуляцию. Применяются лекарства на основе пентоксифиллина (Радомин, Агапурин, Трентал) и аспирина.
Эффективна комбинация антиагрегантов с пентоксифиллином и флеботоников. В качестве дополнительной терапии используются витамины, антиоксиданты, ферментные препараты, противовоспалительные средства.
Двигательная активность
Сразу после вмешательства на ногу надевается эластичный бинт, а конечность помещают в приподнятом состоянии на валик.

Однако длительное лежачее положение не рекомендуется. Вставать с кровати и ходить по палате следует уже через несколько часов после малоинвазивного вмешательства. Если проводилась флебэктомия, передвижение разрешается на следующий день.
К лечебной физкультуре приступают практически сразу после удаления сосуда, чтобы не допустить застойных явлений в конечностях. Легкие упражнения можно делать в постели. В дальнейшем пациенту рекомендуются пешие прогулки, плавание, еда на велосипеде. Чтобы избежать утомления, физическую нагрузку стоит распределить равномерно в течение дня.
Если вы путешествуете на машине, в самолете, периодически вставайте с кресла, немного походите пешком, чтобы не допустить застоя крови. После прогулки ноги полезно приподнять немного выше уровня туловища.
Компрессионные изделия
Восстановление кровообращения проводится с помощью шины и эластичных бинтов, которые предупредят появление гематом и снизят риск кровотечения. Эластичные бинты накладываются по направлению снизу (от стопы) кверху (до уровня колена). В первые несколько дней они должны находиться на ногах круглосуточно. В дальнейшем переходят на трикотажные изделия – гольфы, чулки, колготы. Их надевают каждый день с утра, не вставая с постели.
Обычно рекомендации по приобретению компрессионных изделий дает врач еще перед началом операции.
Образ жизни после удаления сосудов
Пациентам после операции по удалению сосуда следует помнить, что в течение нескольких месяцев идет формирование рубца, поэтому важно соблюдать некоторые правила. Сразу после вмешательства примите во внимание следующие рекомендации:
- Нельзя принимать тепловые процедуры – ходить в баню, сауну, лежать в горячей ванне.
- Мыться можно через пару дней после снятия шва мягкой мочалкой. При этом нельзя растирать поврежденный участок кожи. Его очищают осторожными движениями намыленной рукой. Температура воды должна быть комфортной для человека, но не горячей.
- Если на шраме имеются корочки, запрещается их удалять. Подождите некоторое время, и они отпадут самостоятельно.
- Не смывайте остатки зеленки или йода, которые покрывают послеоперационный шов. Если в области раны появился зуд, смажьте ее повторно антисептическим раствором.
- В том случае, если вы заметили покраснение рубца или кусочки шовного материала, следует в ближайшее время посетить хирурга для их удаления.
Спустя месяц постепенно возвращаются к прежнему образу жизни. Если работа связана с переносом тяжестей, проходит в условиях высокой влажности и температуры, подразумевает длительное сидение или стояние, следует подумать о смене рода деятельности.
Диета
В послеоперационный период в меню включаются продукты, разжижающие кровь. К ним относятся:
- полезные жиры – льняное и оливковое масло, жирная рыба;
- ягоды, содержащие вещества, подобные аспирину (малина, смородина, вишня, клюква);
- цитрусовые фрукты;
- томаты и сок из них;
- горький шоколад;
- семена подсолнечника;
- свекла.
Также полезно добавлять в рацион продукты, содержащие магний. Это овсяная крупа, имбирь. Магний препятствует образованию кровяных сгустков. Важно следить за питьевым режимом, чтобы не допустить сгущения крови.
Народные средства
Для профилактики тромбозов применяются отвары растений, препятствующих склеиванию кровяных пластинок:
- белой ивы;
- лещины обыкновенной;
- конского каштана;
- полыни.
Ботву моркови мелко нарезают, заваривают кипятком и пьют в течение дня вместо чая и кофе. Перечисленные растения эффективны при расширении вен на других участках тела, и используются для предупреждения рецидивов болезни.
Физиотерапия
При трофических изменениях кожи назначаются сеансы кварцевого облучения кожи, УВЧ. Для снятия отека рекомендуется магнитотерапия и лимфодренажный массаж (если нет лимфореи).
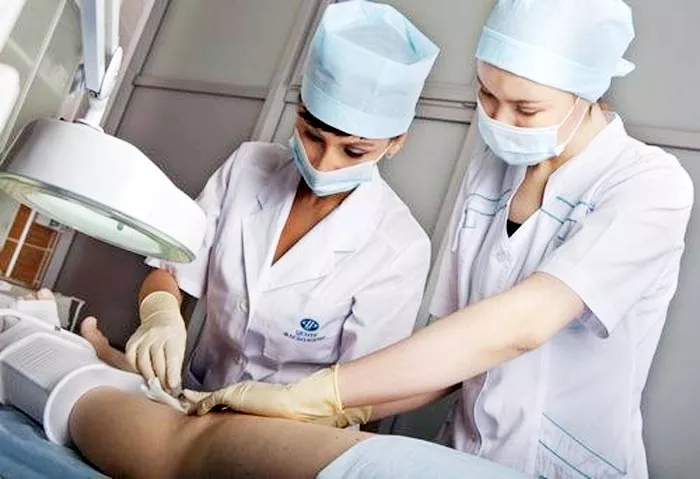
Пациент может проводить самомассаж в домашних условиях, аккуратно поглаживая прооперированную конечность в направлении снизу вверх. Манипуляция помогает предупредить образование тромбов, однако перед ее проведением необходимо получить согласие лечащего врача.
Последствия операции
После удаления варикоза на ногах случаются осложнения:
- Временные нарушения, которые являются следствием вмешательства и быстро проходят. Это гематомы, онемение ног, воспаление, кровотечение и лимфорея (истечение лимфы).
- Ошибки в ходе операции – это повреждение нервов, перфорация сосудов, ожоги, занесение инфекции в рану.
- Тромбозы, как следствие неподвижного образа жизни и склонности пациента к образованию сгустков в сосудистом русле.
Неприятным моментом вмешательства являются боли по ходу вены, образование обширных гематом и уплотнений под кожей, очаги гиперпигментации. Уплотнения со временем размягчаются и рассасываются, но за раной нужно тщательно ухаживать – делать перевязку, обрабатывать антисептиками, вовремя менять бинты. Некоторые пациенты жалуются на отечность в ногах и боль при ходьбе, но эти явления связаны с трудностями послеоперационного периода.
Если симптомы не проходят длительное время, следует провести ультразвуковое исследование сосудов. Оно определит, имеются или нет венозные нарушения. Врач разработает дальнейшую тактику и решит, каким из современных методов их лучше всего устранить (лазером, склеротерапией).
Если через некоторое время возле рубца появился новый венозный узел, это свидетельствует о рецидиве болезни. Когда расширенная сосудистая сеть проступает на других участках тела, скорее всего, патология прогрессирует.
В заключение
Воздействовать на варикоз можно разными способами – консервативными и хирургическими. Надеяться исключительно на медикаменты не стоит, важно заниматься гимнастическими упражнениями, соблюдать диету и носить утягивающий трикотаж.
Читайте также:


