Голеностопный сустав лфк и массаж

- Массаж при остеоартрозе голеностопного сустава
- Цели массажа
- Как делают?
- Другие способы лечения
- Массаж при артрите голеностопного сустава
- Роль массажа в лечении
- Массаж голени после перелома
Массаж – эффективный инструмент восстановления суставов после травм, улучшения их функции и уменьшения симптомов при хронических заболеваниях. Его используют, сочетая с другими методами лечения. Массаж применяется практически на всех этапах терапии. Исключение составляет лишь острый период травмы. Но он может использоваться уже через сутки после повреждения. Активно применяется массаж и в период реабилитации. В том числе после длительной иммобилизации конечности или хирургического вмешательства.
Массаж при остеоартрозе голеностопного сустава
Артроз является одним из показаний для проведения массажа. Он применяется в рамках консервативной терапии или после хирургического лечения заболевания. Возможности массажа ограничены. Он не влияет на течение болезни, но позволяет уменьшить её симптомы.

Если артроз колена или тазобедренного сустава может быть первичным, то дегенеративные процессы в хрящах голеностопного сустава всегда являются следствием другого заболевания. Чаще всего причиной становится тяжелая травма. Повреждается суставной хрящ, что ведет к скольжению суставных поверхностей. В результате дегенерация хряща усугубляется.
Среди прочих суставов, голеностоп несет самую высокую нагрузку. Поэтому при прогрессирующем артрозе всегда возникают боли при ходьбе. В ходе инструментальной диагностики определяется уменьшение хряща и сужение суставной щели. Возрастает нагрузка на прилегающий участок кости, что провоцирует быстрое изнашивание сустава.
Симптомы начального периода болезни: периодические боли, возникающие на фоне интенсивной нагрузки. По мере развития болезни болевые ощущения усиливаются. При этом способность человека переносить нагрузки уменьшается. Пациент щадит больную ногу, поэтому хромает при ходьбе.
Цели массажа
Консервативное лечение артроза голеностопного сустава имеет ограниченные возможности. Оно не особенно сказывается на течении болезни. Массаж является одним из элементов консервативной терапии, причем далеко не самым основным.
снижение болевых ощущений.
Массаж помогает уменьшить симптоматику начальных стадий артроза. Но не стоит ожидать, что даже регулярные и постоянные сеансы массажа смогут вылечить артроз, обеспечить долговременное улучшение состояния пациента или хотя бы замедлить прогрессирование болезни. На клиническое течение артроза голеностопа массаж не оказывает никакого влияния.
Помимо массажа, используются и другие консервативные мероприятия:
назначение препаратов: нестероидные противовоспалительные средства, хондропротекторы;
ортопедическая обувь, перераспределяющая нагрузку на суставы при ходьбе;
физиотерапия – работает за счет тех же механизмов, что и массаж;
лечебная физкультура, направленная на укрепление мышц конечности, разгрузку сустава и улучшение кровообращения в нём.
Как делают?
Массаж начинают с голени. Вначале делают поглаживающие движения. После этого массажист поочередно двумя руками проводит выжимания. Дальнейшие массажные приемы выполняются в такой последовательности:

ординарное разминание двумя руками поочередно;
разминание подушечками пальцев;
Завершают процедуру поглаживанием.
В процессе массажа особое внимание уделяют зоне фиксации ахиллова сухожилия. Человек лежит на животе. Массаж начинается по всей его длине, от пятки до места соединения с икроножной мышцей. Вначале делают поглаживание, затем – растирание. Дальнейшая последовательность массажных движений:
щипцы прямолинейные и зигзагообразные – в процессе выполнения процедуры первый палец упирается с наружной поверхности голени, а четыре остальных пальца сомкнуты в пучок и располагаются по медиальной поверхности нижней конечности;
прямое и круговое растирание – если выполняется с отягощением, то пациент находится в положении лежа, а под ногу подкладывают подушку;
прямое растирание подушечками и костяшками первого пальца.
После того как приступить к каждому последующему приему, массажист выполняет выжимание и потряхивание на икроножной мышце.
В аналогичном положении тела осуществляют растирание голеностопа спереди и с боков. Используются как прямые, так и круговые движения.
По латеральной стороне голени проходят берцовые мышцы. Их массируют, выполняя движения в такой последовательности:
выжимание ребром кисти;
разминание сомкнутыми в пучок четырьмя пальцами;
разминание ребром кисти;
После этого массируют собственно голеностоп, а также стопу. Пациент лежит на спине или сидит на стуле. Нога должна быть прямой. Стопа вытянута вперёд. Под ахилл подкладывают подушку. При этом пятка не должна прикасаться к поверхности. Голеностоп должен быть расслаблен.
Начинают массировать переднюю поверхность голеностопа. Делают движения в такой последовательности:

щипцы прямые – движения осуществляются в сторону стопы, вдоль голеностопа;
прямое и круговое растирание пальцами массажист делает одновременно обеими руками;
повторяет этот же приём, но одной рукой и с отягощением;
прямое растирание ладонной поверхностью кисти и костяшками первого пальца;
Не меняя положение пациента, массажист осуществляет воздействие на заднюю поверхность голеностопа. Массаж выполняется по такой же схеме. Затем выполняются пассивные движения в суставе, но только те из них, и с той амплитудой, которая не вызывает болевых ощущений. После завершения массажа голеностопа осуществляют воздействие на стопу путем растирания.
Другие способы лечения
Одного только массажа при артрозе голеностопного сустава недостаточно для получения выраженного и длительного клинического эффекта. Возможности консервативного лечения ограничены, так как имеют место анатомические нарушения строения сустава: повреждение суставных хрящей и субхондральной кости.
Среди консервативных мероприятий наилучший результат дают:

протезы синовиальной жидкости – вводятся внутрь сустава и уменьшают трение суставных поверхностей;
клеточная терапия – используются внутрисуставные инъекции богатой тромбоцитами плазмы, стволовых клеток для усиления регенераторных процессов в хрящевой ткани.
Часто приходится прибегать к хирургическим вмешательствам:
санационная артроскопия – врач выполняет удаление спаек в суставе, компонентов разрушенного хряща, хондромные тела (операция позволяет увеличить объем движений);
артродез – хирургическое обездвиживание голеностопа (хрящи удаются, в результате чего суставные поверхности сращиваются) позволяет избавиться от большинства проявлений артроза, но при этом сустав навсегда остается неподвижным, что ограничивает функциональность конечности;
эндопротезирование – полная замена голеностопного сустава на искусственный эндопротез (эта операция весьма травматичная и дорогостоящая, но она дает наилучшие функциональные результаты).
После оперативного лечения массаж применяется в качестве одной из процедур, обеспечивающих реабилитацию пациента. Он уменьшает боль, отек, улучшает функциональность сустава.
Массаж при артрите голеностопного сустава
Ещё одним показанием для массажа может стать артрит. Но следует учесть, под этим термином скрывается огромное количество самых разнообразных заболеваний. Он лишь означает, что сустав воспален. Причин этого воспаления может быть очень много, и не во всех ситуациях массаж может быть использован в качестве одного из методов лечения.
Если воспалился только один голеностопный сустав, а другие суставы организма не пострадали, существует не так много причин, которые могут к этому привести. Наиболее вероятные из них:
подагра и другие микрокристаллические артриты;
инфекционное воспаление сустава.
К редким причинам воспаления относятся интермиттирующий гидрартроз (скопление жидкости в суставе), болезнь Лайма, инородные тела сустава. Артрит бывает острым и хроническим. Хроническим считается воспаление сустава, продолжающееся больше 6 недель.
Роль массажа в лечении
Массаж проводится для устранения отечности и снижения болевого синдрома. Он позволяет уменьшить концентрацию медиаторов воспаления в тканях.
При подозрении на артрит проводит массаж сразу не нужно. При некоторых видах воспалительных процессов он может быть вреден. Например, нельзя массировать ткани при острых инфекционных воспалениях. Кроме того, под маской артрита могут скрываться онкологические заболевания. В случае развития злокачественной опухоли массаж тоже не делают, так как он способствует метастазированию новообразования.

Поэтому массаж можно делать только после диагностики. Как минимум требуется рентген или УЗИ сустава, клинический и биохимический анализ крови, общий анализ мочи. Проводится забор синовиальной жидкости для её микроскопического исследования. По показаниям может быть выполнено МРТ.
В лечении острого артрита роль массажа минимальная. Важно провести этиотропную терапию, чтобы устранить саму причину воспаления сустава. Это может быть компенсация обменных нарушений, которые привели к отложению кристаллов солей в суставе, проведение антибактериальной терапии для уничтожения возбудителя инфекции.
Нередко причиной воспаления становится травма. Незначительные повреждения сустава требуют восстановления в состоянии функционального покоя. При тяжелых травмах нередко возникает необходимость в хирургическом лечении. Массаж может применяться на этапе восстановления во всех случаях. При легкой травме он используется со второго дня. Если же травма оказалась тяжелой, массаж начинают после снятия гипсовой повязки или в восстановительном периоде после хирургического вмешательства.
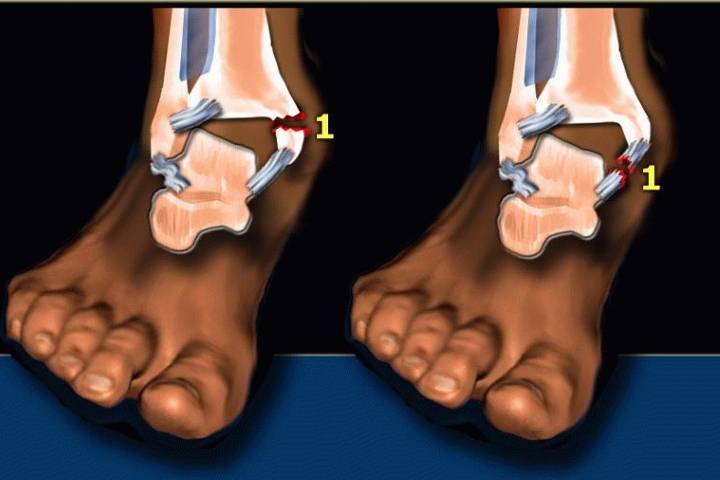
Массаж голени после перелома
В структуре переломов костей, огромную долю занимает перелом лодыжки: до 20% всех обращений к травматологу по поводу нарушения целостности костей. Часто они бывают внутрисуставными или открытыми. Исходом неправильного лечения может стать инвалидность.
Массаж ноги после перелома голени выполняют, конечно же, не сразу. После травмы человек ощущает сильную боль. Кости часто смещаются, что требует выполнения их ручной или аппаратной репозиции. Затем следует длительная гипсовая иммобилизация.
Ещё недавно врачи стремились добиться более комфортного восстановления пациента путем уменьшения размеров гипсовой повязки, сокращения сроков иммобилизации. Предпринимались попытки ограничиться функциональным покоем без обездвиживания ноги. Но все они потерпели неудачу: установлено, что отсутствие полноценной длительной иммобилизации значительно ухудшает исходы переломов, вне зависимости от того, проводилось ли хирургическое лечение или закрытая репозиция костей.
В острый период после перелома используют массаж от отеков голеностопа. Он облегчает закрытую репозицию костей. Ей часто препятствует скопление жидкости в мягких тканях. Хотя отек не является противопоказанием для репозиции, при его наличии попытки травматолога поставить кости в правильное положение нередко оказываются безуспешными.
Независимо от способа лечения, все пациенты нуждаются в реабилитации после перелома. Потому что длительное обездвиживание вызывает атрофию мышц, потерю эластичности связок и остеопорозу вследствие нарушения минерализации кости. Для нормализации регенеративных процессов и улучшения микроциркуляции, снижения боли и отека используется:

Таким образом, массаж является вспомогательной лечебной процедурой, которая может быть использована при артрозе голеностопного сустава, артрите или переломе костей голени. При хронических заболеваниях он становится одним из элементов консервативной терапии. Массаж помогает уменьшить боль и отек. При этом он не оказывает воздействия на исход заболеваний. Массажные процедуры широко применяются в реабилитологии. Наряду с другими реабилитационными мероприятиями, они помогают человеку быстрее восстанавливаться после травм и хирургических операций на голеностопном суставе. Массаж нормализует тонус мышц, улучшает циркуляцию крови, предотвращает атрофию мышечной и костной ткани.

Упражнения и ЛФК гимнастика для голеностопного сустава после перелома лодыжки и снятия гипса особенно важны для процесса реабилитация, определяют то, как быстро человек сможет вернуться к нормальной жизни. Будучи неотъемлемой частью восстановительной терапии, они требуют учета целого спектра деталей и нюансов, ведь при неправильном подходе можно существенно оттянуть выздоровление, спровоцировать весьма неприятные побочные эффекты и последствия. Ниже подробно рассказываем о том, как вести себя при данном недуге, какие действия следует предпринимать.

Разновидности травм и их признаки
Первым, что нужно учитывать при составлении реабилитационной программы, является характер и специфика повреждений. Например, переломы могут быть открытыми или закрытыми, со смещением или без и т.д. Если переходить к профессиональной медицинской терминологии, то можно выделить следующие разновидности размолов:
Ключевым классификационным признаком выступают особенности линии дробления. Еще одно основание для деления – причина увечья. Если на кость оказывается сильное давление со стороны (к примеру, удар о какую-то поверхность или падение), говорят о травматической форме перелома. Однако это далеко не единственный вариант возникновения повреждений. Определенные болезни или патологии могут снижать уровень кальция, тем самым негативным образом сказываясь на прочности костных тканей. Как результат, кости становятся менее крепким и более подверженными внешним воздействиям, ломаются. Подобные травмы называют патологическими.

Что примечательно, рассматриваемый недуг сопровождается весьма характерной и очевидной симптоматикой:
- сильной резкой болью;
- отеками и синяками в травмированных областях.
Болевые ощущения усиливаются при любой (даже самой незначительной) нагрузке на травмированную ногу.
Описав основные формальные нюансы, дадим краткое определение проблемы. Итак, переломом лодыжки называют внутрисуставные нарушения целостности кости, возникающие при чрезмерном проворачивании ступни внутрь, ее усиленном опущении или отведении. Получив подобное увечье, человек должен действовать максимально быстро и оперативно. В первую очередь необходимо:
- осмотреть травмированные места;
- проверить, нет ли открытых ран и бьющей струей крови.
Объективная оценка позволит избежать еще большего травмирования. После проведения первичного самостоятельного осмотра необходимо немедленно отправиться в больницу для получения профессиональной медицинской помощи. Что касается наиболее часто встречаемых переломных форм, то здесь выделяют:
- Открытые. Среди наиболее явных и характерных признаков – кровоточащие раны, в которых отчетливо просматриваются костные осколки. При повреждении нога быстро отекает, начинает деформироваться.
- Закрытые. Считается более легкой и благоприятной разновидностью по сравнению с предыдущей. Вызывает смену цвета кожи – голень приобретает специфичный синюшный оттенок; отечности, а также очевидные деформации. Голеностопный сустав становится подвижным в нестандартных местах, может принимать неестественные положения. При малейшем давлении возникают дискомфортные ощущения, сопровождающиеся сильной болью.
- Со смещением. Стопа фиксируется необычным для себя образом. Параллельно нарушается целостность дельтовидных связок.
Важно упомянуть, что в большинстве случаев у пострадавшего может возникнуть болевой шок. Это вполне нормальная реакция организма на массивные повреждения конечностей, позволяющая легче перенести стресс, быстрее адаптироваться и восстанавливаться.

Сроки больничного
Длительность лечения определяется характером полученных повреждений, а также наличием осложнением – возникновение каких-либо дополнительных расстройств и нарушений является веским основанием, чтобы продлить бюллетень до десяти месяцев. Смещение костных тканей также оттягивает процесс выздоровления, существенно расширяя сроки домашнего или стационарного восстановления. Это вполне обосновано, поскольку реабилитация и правда требует больше времени. Если же обращаться к официальным сводкам и правилам, то можно обнаружить следующие сроки открытия больничного листа:
- при закрытом переломе медиальной лодыжки – от 60 до 65 со смещением и от 40 до 45 дней без;
- латеральной – 65-75/40-45;
- при стандартном двухлодыжечном – 100-115/70-80;
- при трехлодыжечном – 120-160/100-110;
- при открытом двухлодыжечном/трехлодыжечном – 120-160/105-120.
Приведенные периоды прописаны на законодательном уровне, регламентируются Трудовым Кодексом Российской Федерации. При первом обращении в медицинское учреждение пострадавшему выдается бюллетень на десять дней. Предполагается, что данное время будет затрачено на точную оценку повреждений, постановку диагноза. Далее, на основе полученной информации, специалист сможет определить длительность лечения и восстановления, на основании чего и будет сформирован больничный лист.
Важно отметить: если реабилитация проходила в другом городе, в бюллетень включаются дополнительные дни, необходимые, чтобы добраться до официального рабочего места.

Влияет ли возраст на длительность лечения и возникновение последствий
Ответ на поставленный вопрос строго определен: да, влияет. Например, взрослому человеку потребуется около полутора месяцев, чтобы полностью реабилитироваться после стандартного закрытого перелома без смещения. Для сравнения ребенку необходимо вдвое меньше времени. Чем можно объяснить данный факт? Все дело в скорости и интенсивности обменных процессов. Так, в детском возрасте обмен веществ значительно быстрее и активнее, а потому костным тканям удается срастись и восстановиться буквально за двадцать-тридцать дней. Что примечательно, какие-либо последствия и побочные эффекты проявляются крайне редко – их единственной причиной является несоблюдение требований лечащего врача или некорректно составленная реабилитационная программа.
У пожилых людей все гораздо сложнее и проблематичнее. На фоне стремительно ухудшающегося с годами здоровья перелом представляется для организма огромным стрессом, справиться с которым чрезвычайно непросто. Так, даже незначительное повреждение будет заживать невообразимо долго. Что примечательно, порой разломы в костных тканях могут образовываться даже от незначительных травм и ушибов.
Если сращивание костей не контролировалось специалистом либо же больной не соблюдал предписанные рекомендации, возможно образование следующих последствий;
- хромоты;
- болевых ощущений в области голеностопа хронического характера;
- дискомфорта при двигательной активности;
- артритов и артрозов.
В детском возрасте наиболее частый побочный эффект – снижение мышечной массы. Гораздо реже может возникать разница в длине нижних конечностей, что также сказывается на походке. Кроме того, в некоторых случаях наблюдаются психологические проблемы, вызванные длительной изоляцией от сверстников.
Особенности ЛФК на разных этапах восстановления
Все лечебно-реабилитационные мероприятия определяются тяжестью перенесенной травмы, а также индивидуальными особенностями больного (наличием хронических болезней, возрастом, противопоказаниями к определенным процедурам и т.д.). Как правило, восстановительная программа включает в себя:
- физиотерапевтическое воздействие;
- лечебно-физиотерапевтическую физкультуру;
- массажи и прогревания;
- сбалансированную диету, обогащенную фосфором и кальцием.
План реабилитации составляется врачом на основе первичных и вторичных осмотров, собранного анамнеза, а также результатов рентгенологических и лабораторных исследований. Ориентируясь на данные с рентген-снимков, специалист принимает решение, как именно должен разрабатываться голеностоп, когда следует приступать к упражнениям. Отметим, что условно все ЛФК-мероприятия можно подразделить на две обширные группы:
- которыми занимаются непосредственно в период ношения гипса;
- те, что разрешаются только после его снятия.
Ниже более подробно рассказываем о специфике восстановительных действий, делимся полезными советами и рекомендациями, позволяющими избежать побочных эффектов.
Основной реабилитационной практикой при подобных повреждениях считается ЛФК. Способствующая восстановлению утраченной суставной функциональности, она ускоряет процесс выздоровления, позволяет быстрее вернуться к нормальной жизни.
Удивительно, но некоторые упражнения разрешается выполнять даже в период иммобилизации. Ключевое правило – строго придерживаться врачебных предписаний и не переусердствовать. Лучше всего действовать под чутким присмотром специалиста, который сможет отслеживать уровень нагрузки. Отметим, что регулярные систематические занятия позволят наладить работу сустава уже спустя полтора-два месяца. Какие же действия следует предпринимать в период ношения гипса?
- напрягать голеностопные мышцы;
- двигать пальцами поврежденной ноги;
- пытаться делать небольшие махи вперед/назад, влево/вправо.

Гипсовое покрытие снимается по истечении четырех-шести недель – именно столько времени требуется, чтобы срастить все костные отростки. Далее, составляется восстановительно-реабилитационная программа, основывающаяся на:
- физиологических особенностях больного;
- наличии хронических заболеваний;
- результатах, достигнутых в период иммобилизации.
Несмотря на то, что план тренировок всегда определяется в индивидуальном порядке, существует стандартный набор упражнений. Сюда входят:
- ходьба на пяточках и носочках – около пяти-десяти минут в день;
- приседания – несколько подходов по десять раз;
- прыжки – до пятнадцати в сутки;
- пробежка приставным шагом;
- разминание стопы мягким мячиком;
- захват мелких предметов пальцами нижних конечностей;
- вытягивание носочков;
- прогулки по лестнице.
Чтобы ускорить процесс выздоровления требуется заниматься физкультурой ежедневно, не ленясь и не отлынивая.
При благоприятном раскладе последствия закрытой травмы удается устранить за пять-шесть недель. Если же в ходе повреждения произошло смещение, лечение затянется. В отдельных случаях реабилитация способна занять более года. Истончения и разрывы связок, сосудов и мышц только увеличивают ее длительность.

Запрещенные упражнения ЛФК зарядки для разработки и восстановления голеностопа после перелома лодыжки со смещением
Что примечательно, далеко не все физические нагрузки способны приносить пользу. Выделяется отдельная категория занятий, которые негативно сказываются на состоянии костных тканей, провоцируют образование новых разломов и дефектов. Итак, что же категорически запрещается делать сразу после снятия гипса?
- Чрезмерно нагружать травмированную конечность.
- Активно бегать и прыгать.
- Задействовать исключительно внутреннюю или внешнюю поверхность стопы при ходьбе.
- Отправляться на длительные прогулки.
В общем-то, опасны любые силовые тренировки, поскольку они рискуют нарушить целостность кости, тем самым спровоцировав ряд новых серьезных осложнений.

Восстановление при помощи массажа
Длительное пребывание ноги в гипсе не самым лучшим образом сказывается на ее состоянии. В частности, появляются разнообразные дискомфортные ощущения, зуд, отечность, а также проблемы с кожей – сухость, микротрещины и т.д. Единственный способ устранить перечисленные дефекты – пройти курс массажных процедур. Только грамотное терапевтическое воздействие поможет решить эту деликатную проблему, избавиться от всех беспокоящих мелочей. Чего стоит ждать от массажа?
Наши пансионаты
Отметим, что добиться реальных результатов от подобных мероприятий вы сможете только при условии грамотного выбора специалиста. Так, все массажные манипуляции обязан выполнять опытный квалифицированный специалист с медицинским образованием – настоящий профессионал своего дела. Во время проведения процедуры не должны возникать болезненные и дискомфортные ощущения. Если же боль присутствует, немедленно сообщите об этом массажисту.
Подводя итоги всему вышесказанному, можем отметить, что упражнения для восстановления ноги после перелома лодыжки играют ключевую роль в процессе реабилитации. Вы можете сидеть на строгих диетах, тоннами пить всевозможные лекарства и препараты, ходить на физиотерапевтические процедуры, однако, ничто не будет так эффективно, как качественная самостоятельная тренировка в домашних условиях. Уделяя всего пятнадцать минут в день выполнению несложных, но невероятно полезных упражнений, вы сможете существенно улучшить свое самочувствие, разработать голеностопный сустав, а также предупредить развитие неприятных последствий и побочных эффектов.
Голеностопный сустав – подвижное сочленение голени со ступней. Образован нижними отделами большеберцовой и малоберцовой костей и таранной костью стопы. На долю переломов голеностопного сустава приходится до 10–15% всех переломов скелета человека. Упражнения ЛФК для голеностопа после перелома наряду с другими методами восстановления функциональной активности сустава входят в обязательную программу реабилитации.
Этапы лечебной физкультуры в зависимости от периода реабилитации
При переломах любой сложности страдают не только кости, но и структуры, окружающие травмированный очаг: кожа, мышцы, связки, нервные стволы и кровеносные сосуды. Во время заживления поврежденный орган оказывается в вынужденном, неподвижном состоянии. После окончания периода иммобилизации страдает двигательная функция, а активные движения в суставе вызывают боль.

В зависимости от сложности и вида перелома, методов лечения: консервативное – наложение гипсовой повязки, хирургические способы репозиции отломков —применяются различные сроки иммобилизации сустава, а период реабилитации занимает от месяца до полугода. Разработка голеностопного сустава после перелома проходит три периода.
1 период – иммобилизационный: от момента фиксации сустава до снятия гипса. Сустав полностью неподвижен: мышцы и связки в окружении сустава также не функционируют, наблюдается застой крови и лимфы, отеки, нарушение иннервации. Необходимы упражнения, препятствующие атрофии мышц, улучшающие кровообращение в области поврежденного сустава.
2 период – функциональный, который начинается после снятия иммобилизирующей повязки до частичного восстановления функции ноги. Упражнения на данном этапе реабилитации необходимы для регенерации эластичности связочного аппарата, уменьшения тугоподвижности сустава, увеличения силы мышц. Выполнение лечебной гимнастики содействует восстановлению движения в голеностопе во всех направлениях. Очень важно в этот период формировать правильную походку, чтобы не было хромоты после заживления.
3 период – тренировочный, во время которого поврежденный сустав полностью восстанавливает свои функции. Тренировки и соответствующие нагрузки можно начинать после рентгенологического подтверждения образования костной мозоли в месте перелома. Задача третьего этапа – исправление возможных отклонений в движении поврежденного сустава, формирование мышечного каркаса сустава, нормализация кровообращения и иннервации конечности.
Для наращивания силы мышц и расширения амплитуды движения в суставе применяют механотерапию: занятия на велотренажерах, на специальных качалках для голеностопа, упражнения с гимнастической палкой.
Комплексы упражнения в зависимости от стадии восстановления
Упражнения для разработки голеностопного сустава после перелома подбираются индивидуально инструктором ЛФК для каждого периода восстановления, постепенно увеличивая нагрузки на травмированный сустав.
Правила, необходимые при выполнении упражнений:
![]()
нагрузки на ногу должны строго дозироваться в зависимости от этапа восстановления;- если при выполнении упражнений возникают боли, занятие прекратить;
- тренироваться регулярно;
- упражнения выполнять обеими ногами.
Во время занятий область голеностопа бинтуют эластичным бинтом или на него надевается ортез, который оказывает поддержку травмированному суставу.
Иммобилизационный период
При закрытом переломе без смещения костных отломков – отдельные упражнения выполняются уже на первой недели после иммобилизации. При открытом переломе с повреждением кожного покрова к занятиям приступают через 2 недели после травмы.
3–4 недели минимальный срок, после которого можно начинать занятия, если произошел многооскольчатый перелом, а репозиция отломков осуществлялась методом остеосинтеза.
1,5–2 месяца противопоказано выполнение упражнений, если перелом со смещениями сочетается с вывихом или подвывихом стопы. Если имеется перелом лодыжки одно- или двухсторонний без смещения, в первые сутки допустимы активные движения в коленных суставах.
В этот период независимо от характера перелома всем больным на 2-3 день разрешены статические упражнения для мышц бедра и голени, движения пальцами ступней.
![]()
Сесть на стул, ноги согнуты в коленях. Разогнуть колено больной ноги, подержать на весу 5 секунд, вернуть в исходное положение.- Поднять ногу не распрямляя колено как можно выше, плавно опустить.
- Встать боком к опоре, медленное отведение ноги в сторону.
- Опираясь на спинку стула, поочередно отводить ноги назад, фиксируя ногу в приподнятом положении на 10 секунд.
- Плавные махи ногой вперед и назад, в сторону.
- Круговые махи ногой: ногу отвести назад и описывая в воздухе полукруг перенести ее вперед.
Функциональный период
Сложность и продолжительность занятий увеличивается. Тренировки проходят в домашних условиях или в специальных реабилитационных центрах. Все упражнения необходимо делать в медленном темпе, не допуская резких движений, при возникновении боли – занятия прекратить и снизить нагрузку на пораженный сустав.
- Исходное положение (И.П.) на спине: поочередно сокращать и расслаблять мышцы бедра, голени.
- И.П. то же, руки вдоль туловища, ноги выпрямлены. Поочередно тянуть носки на себя, напрягая мышцы голени.
- Энергично сгибать и распрямлять пальцы в виде веера.
- Положение сидя, стопа на полу. Ногу распрямить, потянуть носок на себя, расслабиться.
- И.П. то же, упираясь пяткой о пол, оторвать подошву от пола, затем опустить.
![]()
И.П. то же, стопа на полу. Опираясь на носок, приподнимите пятку над полом на 1-2 см, через 10 секунд опустите.- И.П. то же, стопа плотно прилегает к полу. Имитируйте ходьбу, отрывая от пола, то носок, то пятку.
- Сидя на стуле, согнуть ногу в колене, поднять до уровня груди.
- Встать боком к стулу, опираясь одной рукой на спинку. Делать покачивание поочередно здоровой и травмированной ногой.
- И.П. то же, приподнять выпрямленную ногу, фиксировать в таком положении на 10 секунд, затем опустить.
Тренировочный период
К этому периоду пациент уже передвигается без опоры, функция сустава частично восстановлена.
- попеременная ходьба на носках, на пятках;
- хождение на внешнем и внутреннем крае стопы;
- глубокие приседания: простые или на носках;
- удержание равновесия. На здоровую ногу на уровне щиколотки закрепляют петлю эластичного бинта, затем ногу плавно отводят в сторону. Цель – удержать равновесие на больной ноге;
- легкий бег;
- поднятие и спускание по ступенькам лестницы, сначала с упором на всю стопу, затем только на носок.
В Центре доктора Бубновского для реабилитации при переломах голеностопа широко применяются упражнения с отягощениями. Суть методики заключается в использовании силы мышц, которые сокращаясь, тянут за собой кости, таким образом, происходит и укрепление самих костей.
Утренняя зарядка
Лечебные упражнения после перелома голеностопа приходится делать длительное время, с несколькими подходами до 3 раз в день. Важно правильно распределить физическую нагрузку равномерно в течение дня.
Утром после ночного отдыха и относительного покоя следует подготовить суставной аппарат к активному функционированию, разогреть мышцы, улучшить кровообращение.
Упражнения делаются в постели в спокойном темпе, дыхание свободное.
![]()
Лежа на спине, ноги прямые. Энергичное сгибание и разгибание пальцев ступни, ощущая, как сокращаются мышцы голени.- Медленное вращение стопой по часовой стрелке, стараясь очертить в воздухе большим пальцем круг. То же проделать против часовой стрелки.
- Немного приподнять над поверхностью прямые ноги, развести их в стороны, затем перекрещивая, делать махи.
- Сжимание и разжимание пальцев.
- Приподнимание поочередно прямых ног.
Дневные упражнения
В дневное время выполняются упражнения с максимально допустимой нагрузкой. По возможности это могут быть гимнастика с использованием беговой дорожки, велотренажера, элементы степ-аэробики.
Плавание в бассейне можно начинать через день после окончания периода иммобилизации. В воде уменьшаются нагрузки на сустав, и без боли осуществляются движения. Начинают упражнения с 20 минут, доведя через месяц до часа.
Вечерние упражнения
Во второй половине дня включают упражнения, не дающие большую нагрузку на конечность, потому что это может мешать спокойному сну.
![]()
опустить стопу на небольшой мяч, катать мяч поочередно ногами;- раскатывание ступнями круглой скалки;
- собирание с помощью пальцев ног мелких предметов с пола;
- ходьба на месте.
Противопоказания для назначения лечебной гимнастики
Если период реабилитации протекает с осложнениями или состояние больного ухудшается из-за присоединения сопутствующих заболеваний, это является противопоказанием для ЛФК.
- лихорадочное состояние больного;
- нахождение больного в тяжелом состоянии: сердечная, дыхательная недостаточность, гипертонический криз, ортостатический коллапс и другое;
- кровотечения, гематомы в районе голеностопа;
- гнойно-инфекционное воспаление в травмированном очаге: мягких тканей, костей, в околосуставной сумке;
- злокачественные новообразования конечности;
- тромбозы, тромбоэмболии;
- сильнейший болевой синдром.
Среди частых осложнений после переломов голеностопа отмечают остеопороз или деструктивно-дистрофические изменения в суставе в виде артрозов.
Читайте также:







