Что такое шипы и шпоры на ногах
Острая резкая боль, пронзившая ступню, непроизвольно наталкивает на мысль, что в обувь попал посторонний предмет. Однако при детальном осмотре выясняется, что никакого гвоздика там нет. Оглядев внимательно подошву, вы обнаруживаете шипы на ступнях. Это новообразование, с виду напоминающее обычную мозоль. Но реальность такова, что шипица является коварной бородавкой, которая возникает по причине нарушения определенных функций в организме. Человеку при наличии такого недуга становится трудно передвигаться, появляются сильные болезненные ощущения во время ходьбы. Чтобы вылечить патологию и найти эффективный метод лечения, необходимо понять природу шипов на ступнях.
Что это такое?
Рассматриваемое заболевание представляет собой отклонение опорно-двигательного аппарата. Шипицу можно отнести к отдельному виду обычных бородавок. Процесс ее формирования еще досконально в медицине не изучен, но на сегодняшний день считается, что вирус папилломы человека – это главный активатор патологии. Из-за проникновения этого вируса у пациента возникают опухолевидные новообразования на коже, слизистых оболочках. В некоторых случаях недуг приводит к появлению рака шейки матки.

Если верить специалистам, вирус, порождающий шипы на ступнях, есть в организме у каждого человека, только не всегда проявляется. Причиной активации могут стать ослабление иммунитета, смена климата, физические повреждения. Наиболее распространенным основанием считается стрессовая ситуация, из-за которой выявляются новообразования. К опасным факторам относят и порезы, царапины на нижних конечностях, потертости и мозоли. Потливость ног и хождение в неудобной обуви также дают свои плоды. Необходимо помнить, что бородавки не возникают просто так, для этого есть определенные причины.
Внешние проявления
Появление на стопе кожного нароста прямо указывает на наличие определенных проблем в организме пациента. Если говорить о внешних особенностях, то стоит отметить, что шипица выглядит как обычная бородавка или мозоль. В начальной стадии это небольшой бугорок, в котором нет жидкости, человек также не испытывает болезненных ощущений по этому поводу.
Спустя примерно месяц шипица увеличивается в размерах, становится более выпуклой и меняет цвет на бело-желтый. Если приглядеться, можно заметить черные точки - это закупоренные кровеносные сосуды. Особенность данного недуга в том, что подошвенный нарост растет не наружу, а вглубь. Во время ходьбы человек давит на него всем своим весом, в результате шип начинает сильно болеть. Именно постоянные болевые ощущения становятся причиной того, что вопрос, как лечить шипицу, становится актуальнее с каждым днем.
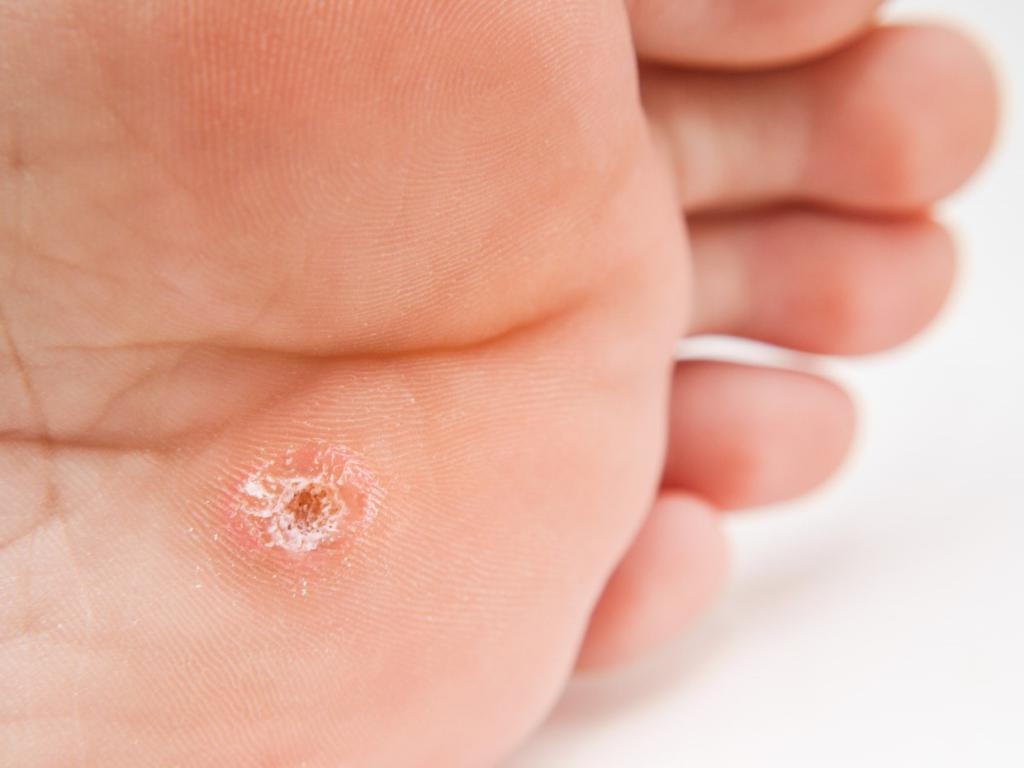
В большинстве случаев бородавки на подошве образуются группами, в которых одна явно выделяется на фоне других. Согласно статистике, если устранить матку, дочерние наросты проходят сами по себе. Шипица на ноге у ребенка – нередкое явление. Родители ошибаются, не отправляя свое чадо к доктору. Только своевременное лечение поможет как ребенку, так и взрослому избавиться от заболевания навсегда.
Почему образуются наросты?
Начальным шагом успешной борьбы с патологией является определение причины возникновения. Безусловно, после образования подошвенной бородавки необходимо все силы бросить на лечение, а не на установление оснований. Однако нужно сказать, что борьба с последствиями без этого шага гарантированно приведет к рецидиву, причем неоднократному.
Воспалительный процесс, который локализуется в нижних конечностях, может возникнуть из-за разрыва или сильного натяжения сухожилий в подошве. Человек своим весом постоянно давит на эти части тела, поэтому они подвергаются сильным нагрузкам ежедневно. Нередко обнаруживаются микротравмы, и справиться с ними без выявления оснований становится практически невозможно. Воспалительный процесс синовиальной сумки зачастую приводит к патологии.
Причины появления шипов на ступнях следующие:
- продолжительные нагрузки на подошвы конечностей;
- плоскостопие;
- ношение обуви с плоским стельками на протяжении длительного времени;
- избыточный вес, ослабление мышечной составляющей стопы;
- хронические травмы подошвы или единичные, но вызванные серьезным заболеванием, физическим повреждением и т. д.;
- возрастные изменения структуры;
- тесная и неудобная обувь.
Подошвенный нарост редко возникает в одном экземпляре, зачастую поражаются ступни обеих ног. Как лечить шипицу? На самом деле есть масса способов, но для каждого имеется общая рекомендация. Чтобы эффективно справиться с заболеванием, нужно проконсультироваться с ортопедом. Только специалист сможет помочь устранить новообразование с минимальными рисками.
Особенности недуга
Человек начинает беспокоиться о своем здоровье только при возникновении заболевания. Однако достаточно нескольких факторов, чтобы всерьез задуматься об организме. Отечность, покраснение кожи, а также сильные болевые ощущения прямо указывают на наличие проблем. Нарост в области подошвы практически гарантированно подтверждает диагноз фасциита. Но если не брать в счет внешние проявления, тревожные звонки возникают заранее. Зачастую пациент неосознанно изменяет походку по причине дискомфорта. Здесь нужно быть внимательней близким пациента, потому что сам больной редко это замечает.

Неприятные ощущения в области подошвы – основной симптом. Боль бывает разного характера: постоянная и периодическая. Это зависит от того, на каком этапе сейчас развивается воспалительный процесс. Болевой синдром локализуется не на самой шпоре, а внутри нее. Различают два его основных вида: стартовая (когда пациент ощущает дискомфорт сразу после пробуждения) и динамическая (неприятные чувства возникают при любой более или менее серьезной нагрузке на подошву).
Облегчить состояние больного могут анальгетики. Стоит отметить, что, не избавившись от воспалительного процесса, прием этих медикаментов прекращать нельзя. Результат в большинстве таких случаев негативный, создаются сильные нагрузки на внутренние органы и системы пациента. Шипы на ступнях имеют особенность – они могут формироваться в течение нескольких месяцев. Весь этот период человек мучается при ходьбе, ощущая сильные боли. Иногда воспалительный процесс продолжается несколько дней, нужно быть готовым к этому.
Методы лечения
Как вывести шип на ступне? Каждый конкретный случай индивидуален. Лечащий врач, в зависимости от ситуации, назначает наиболее подходящий курс терапии. Несмотря на то что шипица относится доброкачественным новообразованиям, при определенных условиях она может перерасти в злокачественное. Чтобы свести к минимуму этот риск, нужно своевременно начать бороться с патологией. Однако самолечение в большинстве случаев только усугубляет ситуацию, лучше следовать рекомендациям доктора. Ведь квалифицированный специалист после оценки ситуации может дать хорошую консультацию. Далее он определяет способ лечения, который, по его мнению, в сложившейся ситуации является самым эффективным.

Хирургическое вмешательство
Одним из наиболее распространенных методов является операция. Выделяют четыре вида хирургического удаления шипов на ступнях:
- Электрокоагуляция. Бородавка выжигается при помощи тока высокой частоты. В процессе операции зачастую уничтожаются и живые ткани. Таким образом производится дезинфекция, происходит остановка инфекционного процесса.
- Удаление лазером шипов на ступнях. В настоящее время еще не изобрели способ, который считался бы лучше лазера. Операция проходит легко, пациент обычно не чувствует болезненных ощущений. Плюс ко всему, не страдают лишние участки кожи.
- Жидкий азот. Этот способ тоже себя зарекомендовал как эффективный. Однако здесь имеется серьезный недостаток: в процессе очень сложно регулировать глубину проникновения, а это несет опасность для здоровых тканей.
- Скальпель. Это более древний метод, которым на сегодняшний день почти никто не пользуется. Во-первых, существует высокая вероятность рецидива. Во-вторых, после скальпеля на коже остаются рубцы, которые практически невозможно вывести.
Медикаментозная терапия
Если хирургическое вмешательство не является необходимым шагом, врачи предпочитают использовать лечение препаратами. Это происходит дольше по времени, но пациент не ложится под нож. Перед тем как начать прием лекарств, нужно проконсультироваться с лечащим доктором. При наличии подошвенного нароста наиболее эффективными средствами являются:
- "Ибупрофен". Основная задача данного препарата – снятие болезненных ощущений, с этим он справляется очень хорошо. Принимать необходимо после еды три раза в день. Спустя несколько дней болезненные ощущения отступают.
- "Веррукацид". Ребенку от шипицы данное средство использовать не рекомендуется, ведь это очень агрессивное вещество. Лучше пусть медикаментом пользуются взрослые. Наносить нужно по две-три капли на шипицу, в зависимости от размера нароста.
- "Индометацин". Правила приема: три раза в сутки по двадцать пять миллиграмм после еды.
- "Димексид". Это лекарственное средство более эффективно в виде компрессов. Медикамент следует размешать с водой, приложить к наростам и сверху заклеить пластырем. Спустя пятнадцать минут смело снимайте компресс. Результат виден уже после первого сеанса.
Ударно-волновая терапия
Как размягчить шип на ступне? Данный способ считается в этом плане наиболее результативным, ведь он устраняет солевые отложения. Через несколько сеансов можно заметить колоссальную разницу: с виду нога будет абсолютно здоровой. Суть процедуры состоит в следующем: при помощи ударно-волновой силы импульс проникает глубоко внутрь организма и разрыхляет кальцификаты.
Главное отличие метода от лазера и ультразвука – практически нет противопоказаний. Единственное, такое лечение не подойдет людям с заболеваниями кожи, а также при обострении хронических патологий. Как определить необходимое количество сеансов? Вам не нужно ничего считать, этим займется лечащий врач.
"Новокаин"
Уколы данного средства – довольно эффективный метод борьбы с шипицей. Блокада дает мгновенный результат. Однако есть один существенный минус – болезненность. Больному прямо в очаг проблемы вводят "Дипроспан" или "Кеналог." Гормоны такого вида устраняют отечность, останавливают воспалительный процесс, снижают уровень чувствительности сосудов и не дают образовываться новым антителам.
Как лечить патологию у детей?
Как уже было отмечено, "Веррукацид" от шипицы ребенку применять не рекомендуется. Здесь более эффективными являются следующие препараты: "Солкодерм" и "Криофарма". Первый обладает некротизирующим действием, направленным на устранение наростов. Перед применением средства необходимо промыть ногу и размягчить шипицу. Затем при помощи аппликатора аккуратно нанести его, только не попадите на здоровый участок кожи. В течение нескольких минут нарост должен изменить цвет. Если этого не произошло, необходимо повторить процедуру спустя некоторое время. Полное заживление в таком случае происходит через месяц или полтора.

"Криофарма" является довольно известным медикаментом, который обладает замораживающим действием. Препарат снабжен аппликатором, его нужно прижать прямо к шипице и подождать секунд десять. Нарост должен побелеть и уплотниться. В течение десяти дней после проведения процедуры подошвенная бородавка покрывается струпом, а затем отпадает.
Мазь от шипов на ступнях
Кремы используют для облегчения болевого синдрома. Рекомендуется применять согревающие мази с эффектом заживления. Помимо того, что они помогут снять воспаление, у пациента улучшится кровообращение. Среди наиболее популярных медикаментов такого типа выделяют "Долобене" и гидрокортизоновую мазь.
Первое средство применяется в виде компрессов или обычного геля. Способ использования очень прост: нанесение на область травмы три-четыре раза в день в течение десяти суток. Эффект не заставит себя долго ждать, болезненные ощущения отступят после нескольких процедур.
Гидрокортизоновую мазь используют несколько раз в день. Ведь только при этом условии препарат способен справиться с болевым синдромом. Курс продолжается от семи до десяти суток. За это время пациент почувствует облегчение.
Существуют также специальные пластыри от шипов на ступнях. Для решения проблемы наростов врачи рекомендуют использовать перцовый вид пластыря. Он обладает сразу тремя функциями: отвлекающей, согревающей и местнораздражающей. Если говорить о конкретных средствах, очень популярен "Доктор Перец". Он довольно прост в применении: нужно промыть область нанесения, вырезать нужную по размерам пластину, снять пленку и приложить к наросту. Носить пластырь можно два-три дня, периодически утепляя ногу.
Народная медицина
Многие специалисты скептически относятся к способам нетрадиционной медицины. Однако уже давно доказано, что дополнительно к медикаментам можно использовать рецепты от народа. Одной из самых неприятных проблем является возникновение шипов на ступнях ног. Лечение народными средствами носит больше поддерживающий характер, и в комплексе с лекарственными средствами дает положительный результат.
Наиболее эффективными средствами являются:
- Тертый хрен. Его нужно накладывать на распаренные подошвенные бородавки. Для усиления эффекта следует укутать нижнюю конечность целлофаном, а сверху надеть теплый носок. Процедуру можно повторять до полного исчезновения нароста.
- Сырой тертый картофель. Суть не меняется, его также необходимо прикладывать. Но картофельную кашицу используют в течение полумесяца не только по ночам, но и утром.
- Цемент. Перед применением следует распарить ноги. Затем берете цемент и притираете шипицу. Нужно намочить пальцы слюной и втирать раствор в подошвенную бородавку. Совершайте эти движения до тех пор, пока цемент не подсохнет. Как утверждает народ, после нескольких таких процедур проблема исчезнет.
Лечение шипов в домашних условиях
Для начала необходимо пройти диагностику у специалиста, чтобы разобраться с тем, как лечить патологию. После доктор выпишет курс терапии, которому нужно следовать. Одновременно с медикаментозным лечением можно использовать домашние методики.
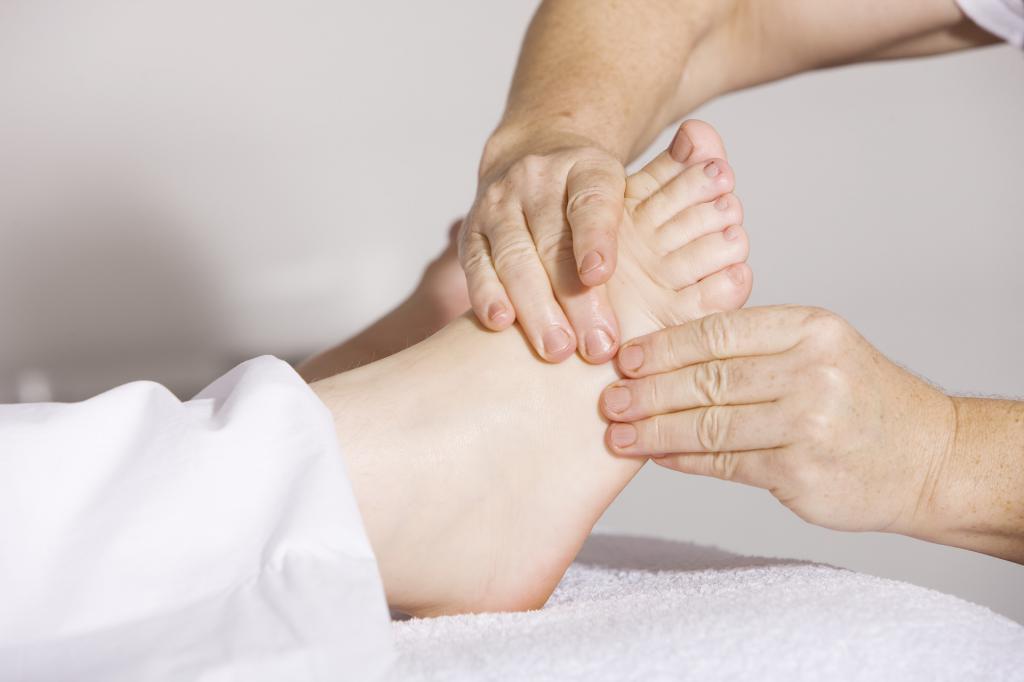
Одним из наиболее эффективных способов является массаж. Растирание нижних конечностей облегчит болевой синдром и поможет справиться с отклонением на первых этапах. Массаж можно делать самостоятельно или обратиться за помощью к профессионалам. Сразу стоит сказать, что процедура довольно болезненная, но эффект ощущается уже после нескольких сеансов. Чтобы результат был лучше, врачи рекомендуют использовать согревающие мази и кремы.
В качестве дополнения к основному курсу терапии можно приобрести ортопедические стельки. Это значительно облегчит состояние нижней конечности, сняв нагрузку. Есть два вида стелек: силиконовые и кожаные. Какие необходимы в конкретной ситуации, подскажет лечащий врач. Данное приспособление корректирует ступню, создавая правильную форму, благодаря этому нагрузка с подошвы снимается. Данный метод не поможет полностью избавиться от шипицы, однако станет отличным вариантом для профилактики.
Пяточная шпора – что это?
Пяточная шпора – это разрастание пяточной кости в районе бугра с подошвенной стороны или в зоне крепления ахиллова сухожилия. Разрастание имеет форму шипа или клина. Также пяточную шпору называют плантарным фасциитом.
Заболевание имеет широкое распространение, его доля среди общей массы патологий костно-мышечной системы составляет 10%. Чаще всего шпоры диагностируют у женщин, перешагнувших рубеж в 40 лет, хотя не исключено асептическое воспаление пяточной фасции в любом возрасте, у любого человека при наличии предрасполагающих факторов.
Причины пяточной шпоры
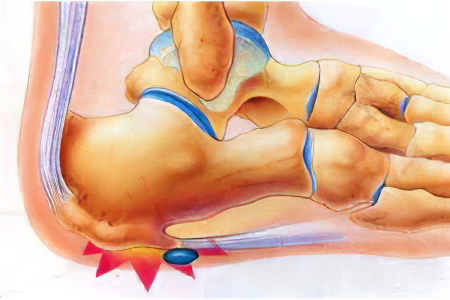
Причины пяточной шпоры кроются в воздействии на пяточную фасцию различных факторов, в первую очередь, высоких нагрузок. Фасция имеет большое значение в формировании и поддержании свода стопы, во время ходьбы именно на нее приходится весь вес человека. На протяжении всей жизни она подвергается различным нагрузкам, и к старости пяточная шпора формируется у каждого четвертого человека.
Причинами образования пяточной шпоры принято считать:
Травмы стопы, травмы пятки: переломы, ушибы, растяжение связок и пр.
Болезни, сопровождающиеся нарушениями кровообращения, сбоями метаболических процессов.
Избыточная масса тела, сахарный диабет.
Чрезмерные физические нагрузки во время занятий спортом. Профессиональные спортсмены часто страдают от пяточной шпоры, так как изнурительные тренировки способствуют растяжению связок, кроме того увеличивается риск получения травм. Спортивные тренировки становятся причиной формирования шпоры именно в молодом возрасте.
Регулярное ношение обуви на высоком каблуке. Негативно на состоянии фасции отражается ношение неудобной обуви, отсутствие амортизирующих стелек в ней, тонкая и жесткая подошва.
Продольное плоскостопие. Пяточная шпора формируется у 90% людей с данной патологией. Это объясняется тем, что распределение нагрузки на стопу происходит неравномерно, сухожилия страдают от избыточного натяжения, повышается вероятность травмирования.
Заболевания суставов и позвоночника. К подобным патологиям относятся: подагра, артрит, остеоартроз. Усиление симптоматики наблюдается при обострении бурсита, периостита.
Болезни соединительной ткани способны провоцировать развитие пяточной шпоры – это такие патологии, как: болезнь Бехтерева, ревматоидный артрит.
Истончение жировой подушки в пяточной зоне по причине возрастных изменений в организме.
Симптомы пяточной шпоры
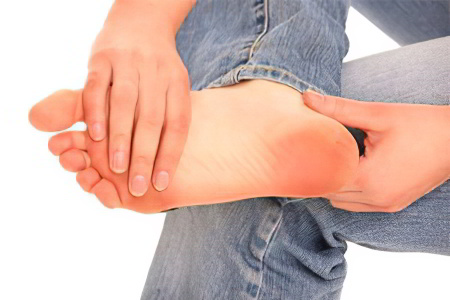
Симптомы пяточной шпоры не могут остаться незамеченными человеком, так как всегда сопровождаются выраженными болевыми ощущениями.
Клиническая картина заболевания выглядит следующим образом:
Сначала возникает боль во время ходьбы или при совершении иных движения (бег, прыжки). По мере прогрессирования заболевания боль усиливается, причиняя страдания при малейшей опоре на пятку. Сами пациенты сравнивают болезненные ощущения с наличием в пятке гвоздя. Характер боли жгучий, острый. От размера самого нароста боль не зависит, хотя провоцируется давлением разросшейся кости на ткани пятки. Так, пациенты с небольшими плоскими шпорами могут страдать от сильнейших болей, а люди с крупными разрастаниями испытывают лишь незначительный дискомфорт. Сила боли зависит преимущественно от места расположения шпоры. Чем ближе она находится к нервным окончаниям, тем сильнее боли.
Резкая боль возникает после ночного отдыха. Когда человек начинает двигаться, она несколько ослабевает, но к вечеру нарастает вновь. Подобная цикличность обуславливается тем, что за время сна микроразрывы фасции срослись с укорочением. Больной долгое время лежал, и угол наклона его стопы по отношению к голени был не прямым. Когда человек пробуждается, вновь возникает микроразрыв, чем и обусловлена резкая боль. По мере движения фасция растягивается, болезненные ощущения несколько притупляются, но к вечеру усиливаются из-за нагрузок и образования новых микроскопических разрывов.
По мере того, как в рубцовой ткани, образующейся вокруг пяточной шпоры, начинают накапливаться кальциевые соединения, состояние человека ухудшается. Боли, возникающие во время покоя указывают на то, что процесс кальциноза спровоцировал разрастание остеофитов.
У больного видоизменяется походка. Это связано с естественным желанием человека разгрузить больное место, а именно пятку. Длительный перенос центра тяжести с пятки на передние отделы стопы приведет к тому, что у человека возникнет поперечное плоскостопие. Особенно трудно передвигаться людям, если у них формируются пяточные шпоры на двух ногах. Такие больные часто не в состоянии обходиться без подручных средств, поэтому начинают пользоваться тростью или костылями.
Боли способны приобретать устойчивый характер и нарушать качество жизни человека, делая его на продолжительное время нетрудоспособным.
Внешних патологических изменений в районе пятки не наблюдается. Иногда можно обнаружить слабовыраженный отек пяточной области и ее омозолелость.
Диагностика пяточной шпоры
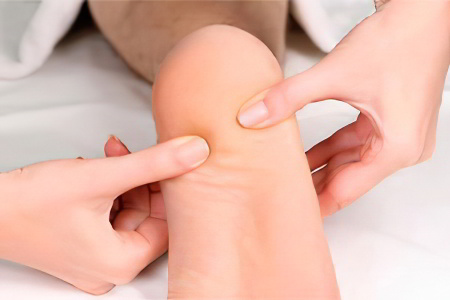
Диагностика пяточной шпоры, как правило, не затруднена. Врач способен выставить предварительный диагноз исходя из жалоб пациента на боль в пятке после пробуждения, после продолжительной ходьбы или бега. Во время осмотра доктор надавит на основание пятки, а также с боков. Эти манипуляции спровоцируют возникновение болезненных ощущений у пациента со шпорой. Также специалист оценивает ограничения в подвижности стопы, если таковые имеются.
Чтобы удостовериться в наличии сформировавшейся пяточной шпоры, больного отправляют на рентгенологическое исследование. Оно позволяет оценить размер образования и точное место его расположения. Иногда возможно случайное обнаружение нароста на кости, когда пациент проходит обследование с иной целью. При этом какого-либо дискомфорта шпора своему обладателю не доставляет, и он даже не подозревает о ее наличии.
На снимке будет виден шип, локализующийся на поверхности пяточного бугра. Шип изогнут в сторону пальцев. На ранних стадиях развития заболевания образование округлое, но даже в этом случае оно может стать причиной дискомфорта. Шип может достигать длины до 12 мм, формируясь в виде птичьего клюва.
Иногда врачи отправляют пациента не только на рентгенографию стопы, но и на МРТ, которое позволяет оценить состояние мягких тканей, окружающих шпору. УЗИ используют реже, так как оно в этом плане менее информативно. УЗИ стопы рекомендуют проходить с целью контроля проводимого лечения, так как ультразвуковое исследование можно выполнять чаще, чем МРТ и рентгенографию.
Чем отличается пяточная шпора от шипов (шипици)?
Не следует путать пяточную шпору и шипы (или шипицы) на ногах. Пяточная шпора является отростком, формирующимся на кости пятки под мягкими тканями.
Шипица представляет собой разновидность бородавки, которая локализуется на подошве, либо на ладонях. Шипица возникает по причине заражения человеком определенным штаммом вируса папилломы человека. Она отлично видна невооруженным глазом и выглядит как небольшой сосочек или узелок на коже. Опасность шипицы заключается в том, что она способна со временем трансформироваться в рак.
Отличия шпоры и шипицы очевидны. Они имеют различную этиологию и клиническое течение, поэтому сравнивать эти два заболевания неверно.
Как лечится пяточная шпора на пятке?
О том, как лечится пяточная шпора на пятке подробно расскажет специалист, который уточнит диагноз по результатам обследования.
Методами с доказанной эффективностью принято считать:
Уменьшение физической нагрузки на ступню, но параллельно обязательно выполнение ЛФК с последующим тейпированием.
Применение специализированных ортезов или брейсов.
Ношение стелек со супинаторами.
Применение ударно-волновой терапии.
Местные инъекции с глюкокортикоидами.
Разгрузка больной конечности и ликвидация избыточного давления на пятку должно предшествовать любому терапевтическому мероприятию.
Поэтому больным даются следующие рекомендации:
Соблюдение постельного режима;
Уменьшение времени ходьбы и стояния;
Использование ортезов во время ночного отдыха;
Использование ортопедических стелек во время ходьбы;
Использование специализированных приспособлений (костылей, тростей, палок).
Консервативная терапия сводится к применению наружных лекарственных средств. Это могут быть препараты из группы НПВС, среди которых мази: Диклофенак, Вольтарен, Ибупрофен, Кеторол, Бутадион, Пироксикам (в форме геля), Индометациновая мазь. Мази используют до 4 раз в день на протяжении 2 недель.
С целью обезболивания, улучшения обменных процессов, снятия воспаления могут быть рекомендованы такие средства, как: Димексид гель, Медицинская желчь, наружные пластыри на растительной основе.
Лекарственные блокады проводят в том случае, когда консервативная терапия не дает желаемого эффекта. Препараты вводятся внутрь и позволяют не только ликвидировать болевой синдром, но и снять воспаление. Проводится процедура только опытным ортопедом, так как важен подбор дозировки и глубина введения препарата. Осложнения, которыми грозят неправильно проведенные лекарственные блокады – это остеопороз, некроз, воспаление сухожилия и пр. Для устранения боли выполняют новокаиновые блокады не чаще 2 раз в сутки и только во время обострения заболевания. Для снятия боли и воспаления, а также с целью рассасывания кальцинатов применяют глюкокортикостероиды Дипроспан, Флостерон, Кеналог. Пациентам не следует вводить более 1-3 инъекций.
Эффективны в сочетании с иными методами лечения физиотерапевтические методики, как-то: лечебные ванны (парафиновые, минеральные, радоновые, грязевые), массаж, электро- и фонофорез, магнитотерапия.
Комплекс лечебной физкультуры подбирается в каждом случае индивидуально, однако после выполнения любых упражнений специалисты рекомендуют выполнить тейпирование. Тейпирование представляет собой наложение на ступню лейкопластыря или спортивной ленты по определенной технике. Вариантов наложения существует несколько, но все они имеют своей целью фиксацию плантарной фасции в удлиненном состоянии.
Комплексное лечение шпоры может включать в себя использование ночных ортезов. Это специальные приспособления фиксирующие ногу под прямым углом. В итоге за ночь не произойдет срастания фасций с укорочением. Этот метод позволяет избежать утренних болей, либо значительно их уменьшить.
Если консервативные методы не помогают избавиться от проблемы, то необходимо прибегать к хирургическому лечению. В ходе операции в районе шпоры выполняется разрез, имеющийся нарост удаляют, а ткани ушиваются.
Современным хирургическим методом избавления от пяточной шпоры является эндоскопическое рассечение фасции. Процедура выполняется с помощью эндоскопического оборудования, благодаря которому разрез будет небольшим – не более 5 мм каждый. В один разрез вводят эндоскоп, а в другой хирургический инструмент. Врач рассекает фасцию подошвы, снимая с нее напряжение, после чего удаляет саму шпору. Кроме того, возможно удаление пяточной шпоры под контролем рентгенологического аппарата. Стоит отметить, что к хирургическому вмешательству врачи прибегают крайне редко.
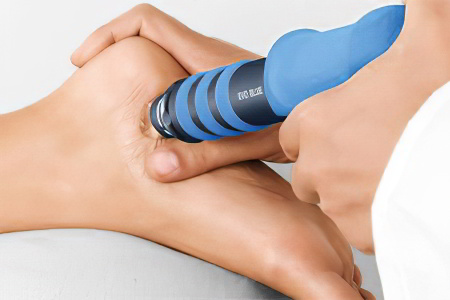
Ударно-волновая терапия для лечения пяточной шпоры признана высокоэффективным методом, позволяющим справиться с проблемой. Для проведения сеанса используют специальное оборудование, которое источает ударные звуковые волны. Они оказывают воздействие на пораженную зону, снижая восприимчивость болевых рецепторов.
Кроме того, благодаря ударно-волновой терапии удается разрыхлить кальцинаты, снять отечность, ускорить обменные процессы. Этот метод значительно ускоряет выздоровление пациента. Продолжительность одного сеанса не превышает 30 минут. Между каждой процедурой должно пройти от 3 до 20 дней. На один курс рекомендовано от 5 до 7 процедур.
Преимущества ударно-волновой терапии для лечения пяточной шпоры:
Побочных эффектов процедура не дает;
Терапия отличается высокой эффективностью;
Появляется возможность избежать хирургического вмешательства;
Постепенный распад кальцинатов;
Возможность амбулаторного проведения лечения;
Небольшая продолжительность процедуры во времени.
Недостатками ударно-волновой процедуры при лечении шпоры являются лишь некоторые противопоказания. Так, сеанс нельзя проводить людям младше 18 лет, во время беременности, при гипотонии, тромбофлебите вен нижних конечностей, при обострении любых инфекционных заболеваний.
Эффективность лечения пяточной шпоры с помощью этого метода достигает 90%. Ударно-волновая терапия может выступать как самостоятельный метод лечения заболевания. Однако при желании его можно сочетать с консервативной терапией и иными физиопроцедурами.
Лечение лазером применяют при отсутствии эффекта от проводимой консервативной терапии. Благодаря воздействию лазерного луча удается уменьшить отек, снять воспаление и боль, быстрее восстановить поврежденные ткани. Однако убрать костный нарост с применением лазера не удастся.
Лечение проводят курсами, на первый курс назначают не более 10 процедур. Их необходимо выполнять ежедневно. Спустя 2 недели курс можно повторить.
Преимущества лечения пяточной шпоры с помощью лазера:
Если пациент принимает лекарственные препараты, то их терапевтическое действие будет усилено;
Побочные эффекты отсутствуют;
Процесс выздоровления будет ускорен;
Эффект сохраняется на протяжении длительного времени;
Вероятность развития аллергической реакции отсутствует;
Процедура не требует госпитализации больного.
Недостатки лечения пяточной шпоры с помощью лазера:
Избавиться от костного нароста не удастся;
Наличие противопоказаний (опухоли, сахарный диабет, сердечная и легочная недостаточность, тиреотоксикоз).
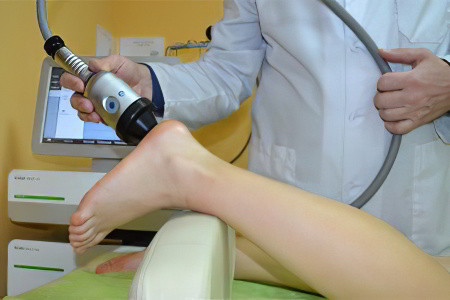
Лечение ультразвуком предполагает воздействие на пяточную шпору с помощью ультразвуковых волн, исходящих из специального прибора. Подобная терапия позволяет снять отек и воспаление, а также раздробить солевые отложения.
Сеанс непродолжителен во времени и не занимает более получаса. За курс необходимо пройти от 5 до 7 процедур, интервал между ними должен составлять не менее недели.
Преимущества лечения пяточной шпоры с помощью ультразвука:
Возможность избавления от костного нароста;
Отсутствие необходимости в госпитализации.
Недостатки лечения пяточной шпоры с помощью ультразвука:
Высокая цена на процедуру, что обусловлено необходимостью приобретения специализированного оборудования;
Наличие противопоказаний: нарушения работы сердца, гипотония, период вынашивания ребенка, тромбофлебит вен нижних конечностей, нарушения со стороны нервной системы.
Рентгенотерапия пяточной шпоры осуществляется путем воздействия на проблемную зону с помощью рентгеновских лучей. Шпора имеет такое месторасположение, что терапия может проводиться без вреда для всего организма.
Рентгенотерапия назначается в том случае, когда остальные методы оказываются неэффективными. Врач с помощью рентгенологического аппарата направляет рентгеновский луч на пятку, в то место, где располагается костное разрастание. В результате этого воздействия, нервные окончания блокируются, поэтому человек больше не будет испытывать болей. Продолжительность одной процедуры составляет в среднем 10 минут. Полный курс состоит из 10 сеансов.
Преимущества рентгенотерапии при лечении пяточной шпоры:
Для избавления от болей достаточно 1 курса;
Противовоспалительный и обезболивающий эффект продолжителен во времени;
Лечение проводится в условии амбулатории;
Воздействие оказывается целенаправленно, только на зону поражения.
Недостатки рентгенотерапии при лечении пяточной шпоры:
Наличие потенциального риска для здоровья пациента в результате воздействия ионизирующего излучения;
Безопасность метода не доказана научно, длительного наблюдения за больными, прошедшими подобную терапию, не осуществлялось;
Наличие противопоказаний, среди которых: вынашивание ребенка, возраст пациента старше 40 лет, истощение, любые заболевания в стадии декомпенсации, болезни крови, лучевая болезнь.
Криодеструкция представляет собой современную методику лечения поверхностных образований, поэтому для терапии пяточной шпоры этот метод не подходит. Однако его можно с успехом применять для устранения шипов на пятке. В результате у больного не останется шрамов, сама процедура проводится быстро, риск рецидивов заболевания уменьшается.
В заключении можно добавить, что развития заболевания можно не допустить, если своевременно избавиться от плоскостопия, от болезней позвоночника. Обувь, которую носит человек, должна быть удобной и ортопедически грамотно подобранной. При возникновении симптомов заболевания необходимо незамедлительно обращаться за консультацией к специалисту.

Читайте также:


