Что такое реактивная артропатия голеностопного сустава
Добрый день, уважаемые читатели! Прочитав данную статью, вы узнаете, что представляет собой реактивный артрит голеностопа, как он проявляется, почему возникает и как его нужно лечить.
Содержание:
Заболевание это имеет инфекционную природу, чаще развивается у мужчин в молодом возрасте, редко бывает у детей и у пожилых людей.
Особенности патологии
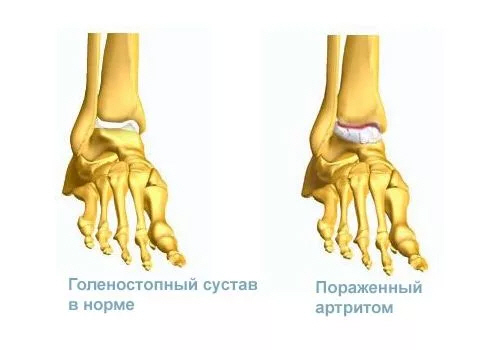
Таким образом, реактивный артрит голеностопного сустава – заболевание негнойное с аутоиммунным характером, которое возникает после всевозможных инфекций (бактериальных, вирусных, грибковых и т.д.), но чаще после кишечных и патологий мочеполовой системы.
Особенностью вышеописанного заболевания является специфический синдром Рейтера, который значительно упрощает диагностику. Это уретро-окуло-синовиальное поражение, а точнее одновременное или последовательное возникновение уретрита, конъюнктивита и, конечно же, артрита.
Зачастую первой страдает мочеполовая система, а остальные симптомы возникают через 2-3 недели. Болезнь чаще всего поражает крупные суставы ног, именно один сустав либо несколько, но не симметрично.
К счастью, практически во всех случаях прогноз благоприятный. Большинство пациентов (85% точно) избавляются от недуга полностью за 6-12 месяцев (если лечение начиналось вовремя).
Крайне редко патология приобретает хронический характер, несмотря на лечение, из-за чего периодически дает рецидивы на протяжении всей жизни.
Виды воспалений голеностопа
- вирусным;
- постстрептококковым;
- лаймским (провоцируется спирохетами);
- септическим;
- туберкулезным;
- гонококковым.
Основные причины
Спровоцировать реактивное суставное воспаление могут различные инфекции (кишечные, респираторные, половые и т.д.), но чаще всего возбудителями являются:
- патологии мочеполовые;
- патологии ЖКТ инфекционного типа.
Из мочеполовых недугов чаще всего артрит провоцирует именно хламидийная инфекция.
Возбудители передаются при половых контактах, имеются у 50% населения планеты (приблизительно).
А еще артрит провоцируют кишечные бактерии:
- сальмонеллы;
- шигеллы и кампилобактерии.
Заражение бактериями происходит в ходе употребления некачественной, испорченной пищи, грязной воды, либо же фекально-оральным путем через немытые руки.
Какие симптомы бывают?
Все симптомы можно разделить на стадии, если присвоить им степень тяжести. На первой стадии признаки минимально выражены, на второй – начинают проявляться (стандартная 2 степень тяжести), на третьей – уже заметны на рентгене и при других исследованиях, на четвертой – возникают необратимые поражения в костях и суставах.
Вот почему так важно замечать болезни в начале развития и обращаться за медицинской помощью сразу же.
- болезненность и отечность пораженной конечности (именно в месте голеностопа);
- скованность по утрам;
- боль в пояснице;
- интоксикация (слабость, тошнота, головокружение и боль, ломота и т.д.);
- синюшность или багровый цвет кожного покрова над суставом;
- боли в позвоночнике;
- боли в пяточных сухожилиях;
- может быть повышенная температура тела.
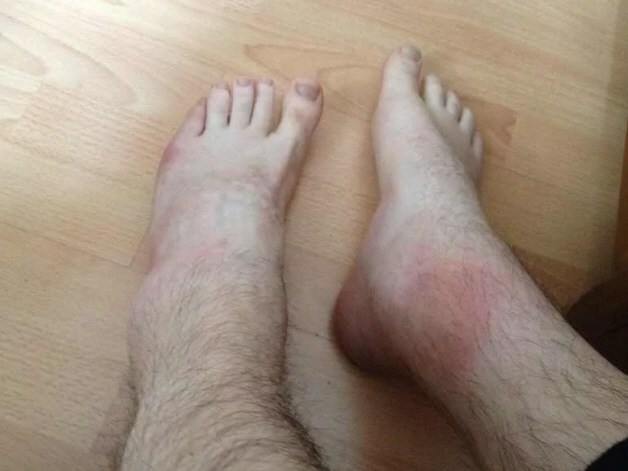
Иногда эти симптомы исчезают самостоятельно за несколько дней даже без терапии, но ничего хорошего в этом нет, так как зачастую такое поведение болезни свидетельствует о переходе в хроническую форму.
У многих больных имеются также дополнительные признаки:
- псориазоподобная сыпь;
- баланопостит, вагинит;
- эрозии слизистых рта;
- конъюнктивит;
- миокардит, перикардит;
- невриты.
Лечебные мероприятия
Процесс лечения обязательно начинается с избавления от причины заболевания, то есть от инфекции, которая спровоцировала его. Изначально назначаются медикаменты с антибактериальным действием (если причиной была бактериальная инфекция).
Курсы антибиотиков зачастую бывают длительными (не менее 3-х месяцев), особенно при хламидийной инфекции, против которой назначается Доксициклин.
Чтобы нормализовать работу иммунной системы, назначаются:
- иммуномодуляторы для коррекции деятельности иммунитета;
- иммуносупрессоры – вещества, подавляющие избыточную иммунную активность.
Эти препараты подбираются только индивидуально и только врачом (иммунологом), принимаются на протяжении нескольких недель.
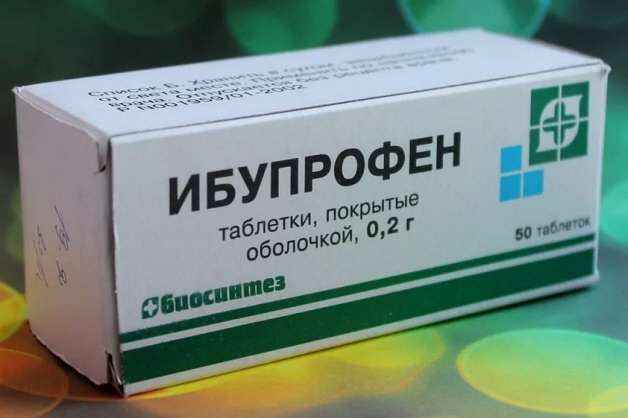
Дополнительно лечение нужно проводить противовоспалительными препаратами. Сначала назначаются безопасные нестероидные противовоспалительные (без гормонов в составе) в виде мазей, таблеток, растворов для инъекций:
- Диклофенак;
- Ибупрофен;
- Нурофен и подобные.
Если такие препараты не помогают или пациент обратился с уже запущенным заболеванием, тогда ему назначают гормональные антивоспалительные медикаменты, а именно глюкокортикоидные.
В особо тяжелых случаях эти препараты вводят непосредственно в полость пораженного сустава. Процедура очень неприятная, но терпимая, выполняется только в условиях больницы.
После снятия воспаления и других основных симптомов назначается общеукрепляющая терапия, которую проводят с помощью витаминов, массажей, физиопроцедур, лечебной физкультуры. Больной сустав нужно разрабатывать постепенно, чтобы не подвергать его чрезмерным нагрузкам.
Именно для этого и существует ЛФК – комплекс упражнений для постепенного восстановления функций пораженных составляющих опорно-двигательного аппарата.
Упражнения подбираются индивидуально. Зачастую для лечения голеностопного сустава выполняются: кручения стопой, сгибание ног, приседание, ходьба на носочках/пяточках.
Чаще всего терапию проводят амбулаторно, иногда требуются повторные курсы, но чаще хватает одного. В стационар больного могут определить только в самых тяжелых случаях, когда дополнительно развиваются осложнения, например, при выраженном тяжелом спондилоартрите или поражении сердечных клапанов.
После лечения нужно регулярно посещать ревматолога для профилактики и наблюдения. Некоторые инфекции, способные провоцировать артрит, могут возникать повторно.
Поэтому, кроме ревматолога, придется периодически посещать гинеколога, гастроэнтеролога, инфекциониста или уролога.
Диета, которую можно применять
Все больные с суставными воспалениями, независимо от типа и природы, должны соблюдать диету, так как правильный рацион значительно ускоряет лечение и защищает от осложнений, а также предупреждает рецидивы.
В рацион нужно ввести побольше:
- продуктов с омега-3 кислотами в составе – это может быть морская рыба, льняное масло, печень;
- овощей/фруктов – это витамины, растительные волокна, полезнейшие не только для здоровья в целом, но и для кишечника в частности.

Исключить из рациона придется все жирное, консервированное, жареное, а также алкоголь. Считается, что некоторые пасленовые овощи могут вызывать обострение и усиливать симптомы вышеописанного заболевания.
От них тоже следует отказаться, а именно от:
- картофеля и томатов;
- баклажанов;
- сладкого перца.
Народные средства для лечения
Народная терапия не может самостоятельно избавить от реактивного артрита, но может ускорить основное лечение.
Если есть желание, тогда можно попробовать следующие народные средства:
- мази и растирки на основе лекарственных растений – редьки, хрена, окопника;
- компрессы на основе меда и пчелиного яда;
- настойку на спирту из цветков каштана.
Советую вам также почитать статью о лечении артрита голеностопного сустава в домашних условиях, в ней развернуто описано о методах лечения, которые можно применять дома. Любую патологию легче предотвратить, чем потом лечить, поэтому обязательно соблюдайте профилактические рекомендации.
Профилактические мероприятия
- вовремя лечите инфекции;
- укрепляйте иммунитет;
- регулярно обследуйтесь у уролога и гинеколога;
- откажитесь от случайных половых связей;
- предохраняйтесь во время секса;
- правильно питайтесь, укрепляйте иммунитет, занимайтесь спортом.
На этом все, дорогие читатели. Берегите свое здоровье и здоровье своих близких!
Всего вам доброго, удачи и хорошего настроения!
Разновидности и причины

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Разновидности будут полностью зависеть от причин, вызвавших заболевание. Например, если это реактивная артропатия, тогда основными виновниками следует считать сирингомиелию, лейкоз и заболевания эндокринной системы, например, сахарный диабет. Именно они оказывают негативное влияние на хрящевую ткань, отчего происходит её разрушение.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Дистрофическая форма развивается у пожилых людей, при этом также отмечается разрушение хрящевой ткани, однако основной причиной этого процесса следует считать возраст.
Третья разновидность – пирофосфатная артропатия, которая ещё называется хондрокальцинозом. При этом заболевании нарушается обмен кальция в организме человека, в результате чего его кристаллы также оседают и на хрящевой ткани. Пусковым механизмом здесь в основном служат травмы, инфекции, нехватка кальция в организме. Именно этот вид диагностируется чаще всего, причём в преобладающем большинстве диагноз ставится женщинам.
Есть и идиопатическая форма, которая появляется по неизвестным причинам. Есть псориатическая форма, которая развивается на фоне псориаза и является одной из самых тяжёлых. Однако вылечить такое состояние, как и сам псориаз, нельзя. Здесь помогает только симптоматическая терапия. И, наконец, наследственная, передающаяся из поколения в поколение и первые симптомы появляются ещё у маленьких детей.
Что это такое?
Артропатия — вторичное разрушение суставов на фоне иных патологий, болезненных состояний. Способна начать свое развитие при аллергических реакциях, различных болезней, связанных с инфекциями, нарушениях эндокринной системы, патологий внутренних органов хронического характера, нарушений метаболизма, нервной системы.
Что такое артропатия коленного сустава
Артропатией называется воспалительный или дегенеративно-дистрофический процесс, который развивается на фоне другого заболевания. Согласно МКБ-10 выделяют инфекционные, воспалительные и другие формы патологии. К ним относятся паразитарные артропатии, ювенильные артриты, артрозы крупных суставов.
Различают следующие типы патологии:
- Реактивные артропатии связаны с прямым или непрямым инфицированием синовиального пространства. При прямой инфекции бактерии поражают синовиальную ткань, и биопсия выявляет антигены. При непрямом заражении диагностируют реактивную артропатию, когда в суставе не определяются ни возбудители инфекции, ни антигены. Различают постинфекционную артропатию, при которой определяются только антигены без признаков распространения микробов и выздоровления тканей. Патология развивается после бактериального заражения (инфекционный, пиогенный или септический артрит).
- Кристаллическая артропатия связана с отложением кристаллов. Подагра связана с накоплением кристаллов мочевой кислоты, а псевдоподагра (хондрокальциноз) – заболевание, вызванное отложением кристаллов пирофосфата кальция.
- Нейропатические артропатии обуславливаются проблемами иннервации. Патология развивается вторично на фоне других заболеваний: сахарный диабет, злокачественная анемия, амилоидоз.
- Травматическая артропатия вызвана смещением (подвывихом) и нестабильностью, что влечет дегенеративные изменения. Наиболее распространенной формой является артроз, при котором происходит утрата суставного хряща и изменения в субхондральной кости.
Выделяют артропатии, спровоцированные патологиями внутренних органов (болезни Крона или энтероколитом), васкулитами и гемофилией, паразитарными инфекциями и хламидиями (болезнь Рейтера).
Классификацию заболевания проводят по локализации боли в колене, тазобедренном суставе, голеностопе или локте. Тогда в диагнозе сказано: артропатия коленного сустава. Что это такое ? Фактически, это разрушение сустава с дистрофией хряща, связок, которое может быть вызвано травмой в прошлом, инфицированием, накоплением солей, нервными и метаболическими заболеваниями.
Классификация
Выделяют следующие виды нарушения нормального функционирования сустава:
- дистрофические изменения, при которых происходит дегенерация костей и хрящевой ткани;
- реактивная артропатия коленных суставов (развивается как вторичная реакция на системное поражение эндокринной, нервной системы, онкологию);
- артропатия коленного сустава у детей;
- суставная патология идиопатического характера у взрослых людей;
- воспаление в колене из-за псориаза;
- заболевания суставного аппарата на фоне сахарного диабета;
- артрит пирофосфатного происхождения с нарушением солевого обмена.
Чтобы определить причину воспалительного процесса, потребуется комплекс диагностических мероприятий с проведением клинического осмотра и дополнительных методов исследования.
Артропатия может протекать в острой, подострой и хронической форме.
Понятие артропатии
Эта болезнь прогрессирующая и вызывает трофические изменения в хрящах и костных тканях. Обязательно требуется лечение, чтобы не допустить деформации колена и инвалидности.
Патология развивается на фоне заболеваний эндокринологического, нервного характера или инфекционных поражений. Болезнь может поразить любой сустав, но чаще страдает область колена.
Артропатия не выбирает возраст, ей все-равно ребенок это будет, подросток или взрослый человек.
Страдают в основном обе конечности одновременно. Реже происходят изменения в одном коленном суставе.
Это вторичное заболевание, появляющееся на фоне других изменений во внутренних органах. Основные причины перечислены ниже.
Как правило, дети страдают от артропатии при нарушении в деятельности щитовидной железы. Взрослые люди подвержены патологии на фоне сахарного диабета. Часто болезнь проявляется на фоне гипотиреоза.
Самая распространенная – хламидиоз. В период развития собственная иммунная система нападает на клетки сустава, так как они похожи по структуре на клетки микроорганизмов.
В основном артропатия – последствия гемиплегии, энцефалита, энцефаломиелита и злокачественных образований мозга. Артропатия повреждает ту конечность, где развился паралич.
- — травмы;
- — болезнь Пота;
- — острый миелит;
- — сирингомиелия.
Все эти болезни провоцируют развитие изменений в суставах колен. Даже парализованная нога может пострадать и вызвать гидрартроз, сопровождающийся гнойными процессами.
Проявляются из-за возникающих:
- системных васкулитов, поражающих от мелких до крупных сосудов;
- инфекционных заболеваний – краснуха, ветрянка, паротит и др.;
- бруцеллезов, наносящих вред всему позвоночному столбу и суставам ребенка;
- аллергических реакций;
- нервно-артрического диатеза;
- болезни Лайма, которую вызывает укус ядовитого иксодового клеща;
- инфекционных процессов в кишечнике и мочевыводящих путях, в следствие заражения кишечной палочкой, хламидиями, микоплазмами, шигеллами, сальмонеллами.
Отдельно стоит сказать о генетических предрасположенностях, которые могут стать причиной заболевания.
Проявления артропатии зависит от степени тяжести основной болезни.
Болезнь можно разделить на несколько групп:
- Реактивная. Особая форма, но встречается очень часто. Появляется на фоне системных заболеваний в виде онкологии, болезни крови, эндокринологических нарушений и неврологических расстройств. Такая артропатия является однотипной. Поражает молодых мужчин, детей. Женщины страдают намного реже и болезнь протекает благоприятно. Может развиваться на фоне инфекций мочеполовой системы, кишечника, дыхательных органов, герпеса, краснухи, энтеровирусов. Длительность патологии от 4 до 6 месяцев. Если вовремя не провести лечение, появляются рецидивы.
- Посттравматическая. По названию понятно, что приобретается артропатия после перенесенной травмы и чаще всего является односторонней.
- Дистрофическая. Причина кроется в дефиците питательных веществ в хрящевых тканях, сопровождаемых общим дегенеративно-дистрофическим процессом. Наибольший процент из этой группы составляют люди пожилого возраста.
- Нагрузочная. Довольно частое явление, когда организм испытывает повышенные нагрузки на колено. Но, в эту группу входит также однообразные длительные движения на протяжении рабочего дня.
- Хондрокальциоз. Появляется на фоне проблем с обменом кальция в организме. Хрящевая ткань обрастает пирофосфатами кальция. Причина в травмировании, хронических инфекциях, гипокальцемии.
- Псориатическая, характеризующаяся нарушением коленного сустава псориатической болезнью.
- Семейная, когда болезнь передается на генетическом уровне и появляется еще в младенческом возрасте.
- Идиопатическая – факторы появления патологии до сих пор не известна.
- Ревматоидная, при которой нарушается деятельность лимфатических узлов, появляется кожная сыпь, лихорадка, лейкоз. Поражает детей в возрасте до 16 лет.
Признаки артропатии колена:
- несильная боль в колене во время движения, так как чувствительность пациента нарушается из-за основного неврологического заболевания. Болевой синдром появляется только при нагрузке, например, при длительной ходьбе, со временем болезнь прогрессирует и дискомфорт испытывается даже после ночного сна;
- долгое стояние вызывает боль;
- повышение боли при надавливании на коленный сустав;
- звук хруста во время движения;
- затрудненность в движении. Действует нарастающим эффектом, сопровождаемым болью. Ограничивается в начале заболевания один сустав, затем дело доходит до полного обездвиживания;
- краснота и увеличение температуры в пораженной области;
- отек колена, возникает на фоне присоединения к дистрофическому процессу воспаления. Появляется жидкость, скапливается в полости сустава, колено увеличивается в размене, нарушается его питание, боль усиливается;
- асимметричность зоны поражения. Когда артропатия поражает одни сустав, но вовлекает в этот процесс и соседние области, образовывая так называемый олигоартрит. К примеру, начинается заболевание с коленного сустава, распространяется на голеностоп или тазобедренную область.
- деформирование сустава – изменение формы и размера. Причина может быть в отечности сустава и прилегающих тканей, а также в следствие костных разрастаний – остеофитов.
Внимание! Артропатия приводит к смещению коленей внутрь. При данной патологии ноги приобретают крестообразную форму.
Сам сустав и околосуставные ткани наполняются жидкостью, образуется отек и колено увеличивается в размерах. В процессе прогрессирования болезни разрушаются хрящи, разрастаются суставные кости. Артропатия без лечения приводит ко все большему увеличению подвижности, что приводит к потере двигательной функции.
Болезнь протекает быстро, с характерными признаками. Вначале объем движений в больном суставе ограничен, но могут случаться вывихи из-за пассивных движений. Но, иногда артропатия может развиваться без четко выраженных симптомов на начальной стадии.
Важно! Молодые люди призывного возраста с диагнозом травматическая артропатия колена и подтверждением на рентгене с изменением поверхности сустава, не призываются в армию.
Симптомы артропатии
Клиническая картина может различаться в зависимости от типа патологии. Но наиболее характерными являются симптомы поражения суставов:
- боль ноющего характера, которая увеличивается при повышении нагрузки на область поражения;
- изменение формы сустава;
- гиперемия и отек пораженной области (в период развития данных симптомов обычно начинает усиливаться и болевой синдром);
- нарушение функций сустава, проявляющееся скованностью, а по мере прогрессирования и полной невозможностью движений в суставе.
Выявить заболевание можно и на ранней стадии. С помощью рентгенографии врачи выявляют на снимке околосуставный остеопороз.
Примерно у 30% больных наряду с основными признаками болезни развивается урогенитальная симптоматика:
- межменструальные кровотечения у женщин;
- гнойные выделения из влагалища;
- боль внизу живота;
- цервицит;
- у мужчин – простатит в острой форме, а также нарушение выделения мочи.
Кроме того, у пациентов с артропатией могут наблюдаться висцеральные, внесуставные поражения, дегенеративные процессы в позвоночном столбе и воспаления системного типа. Остальные клинические симптомы зависят от вида патологии.
Выделяют такие виды артропатии:
- серонегативная;
- сопровождающая кишечный шунт;
- генерализованная;
- стрептококковая;
- нейрогенная;
- диабетическая;
- микрокристаллическая;
- гипотиреоидная;
- ревматоидная;
- саркоидозная;
- подагрическая;
- БДУ и др.
Что такое реактивный артрит голеностопного сустава
Заболевание относится к негнойным воспалительным проявлениям. Развивается после перенесенных инфекционных процессов в организме. В первую очередь артропатия возникает у тех людей, которые имеют предрасположенность к болезни.
Артропатия — симптомы, причины и схема лечения
Артропатия – термин, которым обозначают различные поражения суставов, возникающие на фоне других заболеваний и встречающиеся как у детей, так и у взрослых. Их причинами могут быть инфекции, воспаления, нарушения обмена веществ и многое другое.
Объединяет их одно — такая патология никогда не возникает сама по себе, а всегда вторична и является проявлением какой-то другой болезни. Причем о наличии последней вы можете даже не догадываться, и проблемы с суставами как раз и станут её первым проявлением. Механизмы артропатии также будут различаться в зависимости от того, что именно её спровоцировало.

Что это такое?
Артропатия — вторичное разрушение суставов на фоне иных патологий, болезненных состояний. Способна начать свое развитие при аллергических реакциях, различных болезней, связанных с инфекциями, нарушениях эндокринной системы, патологий внутренних органов хронического характера, нарушений метаболизма, нервной системы.
Причины возникновения
Достоверные причины развития реактивного воспаления суставов до сих неизвестны. Считается, что суставы воспаляются при аномальном ответе иммунной системы на попадание в организм возбудителей инфекционных болезней.
В основе болезни лежит инфекционное поражение суставов. В результате неверной работы иммунитета ткани суставов воспринимаются, как чужеродные. Выделяются антитела, которые поражают хрящи и сухожилия. У некоторых людей отмечается особенная подверженность реактивным артритам из-за повышенной чувствительности иммунной системы к возбудителям. Обычно болезнь развивается от двух недель до 1 месяца после перенесенных инфекционных заболеваний мочеполовой системы, кишечника или дыхательной системы.
Наиболее частыми микроорганизмами, которые вызывают реактивные артриты, являются:
- кишечная палочка;
- микоплазма;
- хламидии;
- шигеллы;
- сальмонеллы;
- иерсинии.
По статистке наиболее часто артропатии возникают после хламидийной инфекции.

Симптомы артропатии
Как правило, реактивный артрит развивается через месяц после перенесенной мочеполовой, кишечной или дыхательной инфекции. Заболевание поражает один или несколько крупных суставов ног (чаще – коленный, голеностопный, плюснефаланговый сустав большого пальца стопы). Часто поражается позвоночник, сухожилия мышц, суставные капсулы. Иногда в процесс вовлекаются соседние суставы.
Поражение сопровождается следующими симптомами:
- Боль при движениях;
- Отек, покраснение сустава;
- Скопление воспалительной жидкости в суставной полости.
Болезнь не сопровождается значительными изменениями суставных структур. Артропатия часто сопровождается поражениями кожи и слизистых оболочек с возникновением на слизистой аутоиммунного воспаления без ярко выраженных симптомов. Чаще всего поражаются глаза, мочеиспускательный канал, язык, десны. На коже может образоваться кератодермия (безболезненные наросты, напоминающие бородавки). В большинстве случаев наросты образуются на стопах и кистях рук. Иногда в процесс вовлекаются ногти, они становятся утолщенными, желтоватыми и ломкими.
- Общие симптомы заболевания: увеличение лимфоузлов (чаще — паховых).
- В сложных случаях к воспалению суставов присоединяется поражение сердца.
Синдром Рейтера (особая форма реактивного артрита) характеризуется триадой таких симптомов как артрит, конъюнктивит и уретрит. Иногда присоединяется кератодермия. Симптомы появляются через 2-4 недели после перенесенного инфекционного заболевания.
Аллергическая артропатия
Боли в суставах возникают на фоне аллергической реакции. Артропатия может развиться как практически сразу после контакта с аллергеном, так и несколько дней спустя. Диагноз выставляется на основании характерной аллергической симптоматики: наличия лихорадки, кожной сыпи, лимфоаденопатии, бронхообструктивного синдрома и т. д. По анализам крови выявляется гипергаммаглобулинемия, эозинофилия, плазматические клетки и антитела класса IgG. Явления артропатии исчезают после проведения десенсибилизирующей терапии.
Артропатия при синдроме Рейтера
Синдром Рейтера представляет собой триаду, включающую поражение органов зрения, суставов и мочеполовой системы. Чаще всего причиной развития становится хламидиоз, реже синдром вызывается сальмонеллами, шигеллами, иерсиниями или возникает после энтероколита.
Страдают лица, имеющие наследственную предрасположенность. Обычно симптомы появляются в следующей последовательности: сначала – острая мочеполовая инфекция (цистит, уретрит) или энтероколит, вскоре после этого – поражение глаз (конъюнктивит, увеит, иридоциклит, ретинит, кератит, ирит) и лишь спустя 1-1,5 месяца – артропатия. При этом симптомы со стороны глаз могут проявляться в течение 1-2 дней, быть слабо выраженными и остаться незамеченными.
Артропатия является ведущим признаком синдрома Рейтера и нередко становится первой причиной обращения за медицинской помощью. Обычно наблюдается ассиметричный артрит с поражением суставов нижних конечностей: голеностопных, коленных и мелких суставов стопы. При этом суставы, как правило, вовлекаются в воспалительный процесс последовательно, снизу вверх, с промежутком в несколько дней.
Пациент с артропатией жалуется на боли, усиливающиеся по ночам и в утренние часы. Суставы отекают, отмечается местная гиперемия, у некоторых больных выявляется выпот. Иногда возникают боли в позвоночнике, развивается сакроилеит, возможен пяточный бурсит с быстрым формированием пяточной шпоры и воспаление ахиллова сухожилия. [adsen]
Артропатии при других инфекционных и паразитарных заболеваниях
Часто артропатия появляется на фоне разнообразных патологий, которые связаны с инфекциями и паразитами. Когда человек перенес патологию Лайма, бруцеллезу и трихинеллу, у него появляется летучая артралгия. Краснуха возникает в сочетании с симметричным полиартритом. А артропатии в совокупности с эпидемическим паротитом схожие с ревматоидным артритом. Наблюдаются такие признаки:
- непостоянные воспаления в области суставов;
- характер при этом мигрирующий;
- возникает воспаление перикарда.
От ветряной оспы, мононуклеоза с инфекциями появляется артропатия, представляющая собой нестойкий артрит. Он быстро исчезает, если проходят симптомы главной патологии.
Артопатия в сопровождении с менингококковой инфекцией наблюдается по истечению недели после развития патологии. Чаще всего это сопровождается моноартритом сустава колена, но иногда появляется полиартрит больших суставов. Провоцирует появление артропатии и вирусный гепатит, при этом патология проявляется артралгией или летучим артритом, поражения суставов проходит симметрично. Артопатии дают о себе знать вначале развития болезни, когда даже нет желтухи.
ВИЧ-инфекции сопровождаются разными признаками нарушения суставов:
- Это может быть артрит, артралгия.
- Также может возникнуть СПИД-артрит суставов голени и колена. При этом работа конечностей заметно нарушается, ощущается боль.
Если лечить главное заболевание, тогда признаки пораженных суставов исчезают.

Пирофосфатная артропатия
Это ревматологическое заболевание, которое характеризуется тем, что происходит отложение в полости суставов пирофосфата кальция дигидрата.
Пирофосфатная артропатия делится на три формы.
Неизвестно, из-за чего пирофосфатная артропатия появляется в человеческом организме, по этой причине профилактики, как таковой, нет. Большой плюс в том, что даже самая тяжелая форма заболевания – генетическая пирофосфатная артропатия — не угрожает жизни больного.
Лечение артропатии
Комплексное лечение артропатии следует начинать сразу же, как только был установлен диагноз. Проводиться по двум направлениям:
- антибактериальная терапия;
- терапия суставного синдрома.
Антибиотики назначаются с целью уничтожить инфекционных агентов, спровоцировавших прогрессирование патологии у детей и взрослых пациентов.
Продолжительность лечения составляет 7 дней. Препараты выбора:
- азитромицин;
- доксициклин;
- эритромицин;
- кларитромицин;
- офлоксацин;
- амоксициллин.
Также в стандартный план лечения входят следующие препараты:
- антивоспалительные средства (нестероидные). Назначаются с целью уменьшить воспаление, и снять болевой синдром;
- иммуносупрессоры и иммуномодуляторы. Необходимы для повышения реактивности организма;
- если патология протекает очень тяжело, пациенту обязательно назначаются глюкокортикоидные гормоны, чтобы устранить воспалительный процесс в суставе.
Поскольку недуг развивается вторично, важно провести лечение основной патологии. Поэтому основной план лечения может дополняться:
- химиотерапией (если имеются системные болезни крови);
- к заместительной терапии прибегают в случае наличия недугов эндокринной системы;
- нейропротекторами.
Лечение артропатии длительное. Обычно его проводят амбулаторно и только в тяжёлых случаях госпитализируют пациента в стационар.
Читайте также:


