Что такое остеохондропатия голеностопного сустава

- Что такое остеохондропатия?
- Причины недуга
- Как развивается болезнь?
- Виды патологии
- Симптоматика
- Диагностика остеохондропатии
- Как лечится остеохондропатия?
- Профилактика
Провоцируют остеохондропатию чрезмерные нагрузки и частые травмы (занятия профессиональным спортом и пр.). Современные исследования также подтверждают генетический фактор в наследовании недуга. Сама остеохондропатия не имеет специфических симптомов, а ее проявления можно обнаружить лишь при развернутых стадиях некротического процесса. При этом недуг хорошо поддается консервативному лечению, в ходе которого пациенту назначается покой, физиотерапевтические процедуры и лечебная гимнастика.

Что такое остеохондропатия?
Остеохондропатия – это комплексный термин, который включает целую группу заболеваний, приводящих к нарушению питания костей и их последующему некрозу (омертвлению).
Статистических данных о встречаемости остеохондропатии мало. Однако многие исследователи отмечают, что недугу подвержены дети (в особенности мальчики) от 10-ти до 18-ти лет, что связано с врожденными нарушениями кровообращения в костной ткани.
Сегодня остеохондропатия относится к прогностически благоприятным. Однако диагностировать некротические нарушения на ранних этапах практически невозможно. Поэтому к лечению недуга приступают на поздних стадиях, когда наблюдается значительное ослабление костного скелета. Последнее чревато частыми переломами, вызывать которые могут перенапряжение мышц, масса собственного тела, судороги, рвота и даже кашель.
Причины недуга
Среди факторов риска остеохондропатии выделяют:
- генетическую предрасположенность (так, встречаемость остеохондропатии у детей больных родителей в несколько раз выше, чем в здоровых семьях);
- врожденные нарушения кровоснабжения костной ткани;
- расстройства обмена веществ (метаболический синдром Х с нарушениями углеводного, жирового и пуринового обменов);
- нерациональное питание с дефицитом витаминов и микроэлементов (кальция, фосфора, магния и пр.);
- длительные расстройства приема пищи (анорексия, булимия);
- алиментарное (пищевое) или гормональное ожирение;
- бактериальные и вирусные инфекции;
- профессиональная спортивная деятельность, связанная с постоянной травматизацией и нахождением в неанатомических позах (гимнастика, фигурное катание, цирковая акробатика, фехтование и пр.).

Как развивается болезнь?
Течение остеохондропатии хроническое и стадийное. Первым этапом является начальное негнойное омертвление кости (длится до полугода), вызванное указанными выше этиологическими факторами. Пациенты жалуются на постоянные болевые ощущения в зоне некроза, усиливающиеся при ощупывании; появляются нарушения подвижности конечностей. При этом на рентгеновском снимке нарушений в костной ткани не наблюдается.
О начале третьего этапа развития патологии (длится около трех лет) свидетельствует уменьшение плотности костей: отмечается фрагментация костной ткани, рассасывание некротических зон и замещение их новой (грануляционной) тканью. При рентгеновском исследование кость напоминает шахматную доску с бессистемным чередованием затемнений и просветлений.
Четвертая стадия является восстановительной и длится до полутора лет. Обычно наблюдается возобновление привычной формы кости с развитием остаточных деформаций (искривлений). К норме возвращается и структура костной ткани, что можно наблюдать на очередной рентгенограмме.
Как правило, общая длительность стадий не превышает 4-х лет. При этом течение недуга доброкачественное, однако при отсутствии лечения возможно появления не только остаточных искривлений костей, но и осложнений процесса в виде переломов и деформирующих артрозов.
Виды патологии
Современная классификация выделяет четыре категории остеохондропатий детского и пубертатного (подросткового) возрастов:
- Некротические процессы в эпифизарных частях – расширенных концевых отделах трубчатых костей. К этой группе относятся патологии головок бедра и плюсневых костей, грудной части ключицы, фаланг пальцев.
- Дистрофические нарушения трубчатых костей: ладьевидной стоп, полулунной и ладьевидной запястий, тел позвонков.
- Дегенеративные процессы в костных выростах – апофизах: буграх большеберцовой и пяточной костей, а также в апофизарных кольцах позвонков.
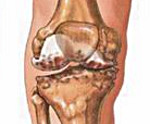
- Неполная остеохондропатия с повреждением суставных структур локтевых, коленных и голеностопных сочленений.
Симптоматика
Каждая из отмеченных остеохондропатий имеет свои характерные особенности локализации, проявления и течения.
Болезнь Пертеса
Дистрофические нарушения происходят в головке бедра с частичным вовлечением в патологический процесс тазобедренного сустава. Манифестирует болезнь обычно в 5-7-ми летнем возрасте, обычно у мальчиков. Среди провоцирующих факторов выделяют травмы и дисплазии (нарушения развития) бедренных суставов.
Как правило, пациенты жалуются на появление хромоты и последующее присоединение болезненности в зоне бедренного сустава и колена. Со временем подвижность сочленений уменьшается: ограничивается отведение бедра и его вращение. Нередко появляется атрофия (истощение) мышц ягодиц, бедра и голени.
В некоторых случаях возможно осложнение недуга подвывихами бедра, что сопровождается укорочением конечности и затруднением опоры на нее.
Болезнь Шляттера
Патология возникает в возрасте 11-17 лет (чаще у парней) и поражает бугристость большой берцовой кости. Недугу подвержены спортсмены, особенно фехтовальщики, что связано с предельной нагрузкой на коленные сочленения.
Проявляется остеохондропатия болезненностью в верхней трети голени при стоянии на коленях, приседании и подъеме вверх по лестнице. Нередко наблюдается припухлость в области поражения. При этом амплитуда движений в колене не страдает.
Болезнь Келлера
Данная патология имеет два вида:
- Поражение ладьевидной кости стопы. Относительно редкий недуг, который наблюдается в основном у мальчиков 5-8-ми лет. На передневнутренней поверхности стопы появляется болезненность, усиливающаяся при ощупывании и ходьбе. Пораженная зона нередко опухает, из-за чего меняется походка ребенка, который старается наступать не на всю стопу, а на ее наружный край.
- Некроз 2-ой и 3-ей плюсневых костей. Проблема чаще возникает у девочек пубертатного возраста. Появляется боль у основания второго и третьего пальцев стопы. Болевые ощущения усиливаются при пальпации, подъеме на носки, беге и ходьбе. Пораженная область нередко отечная, иногда наблюдается укорочение второго и третьего пальцев нижней конечности.
Болезнь Шинца
Омертвление наблюдается на уровне апофиза (бугра) пяточной кости. Развитие болезни отмечается в основном у подростков, однако нередки случаи возникновения остеохондропатии пятки у детей раннего школьного возраста. Обычно пациенты жалуются на болезненность в области пяточной кости после бега или прыжков. Нередко возникает отечность без воспалительных признаков (покраснения и потепления кожи).
Характерным проявлением является изменение походки с опорой на пальцы с целью уменьшения давления на пятки. Отличительной особенностью недуга является исчезновение любого дискомфорта и болей в ночное время.
Болезнь Кальве
Патология характеризуется некротическим поражением тел позвонков – платиспондилией. Недуг манифестирует подъемом температуры до субфебрильных цифр; появляются болевые ощущения в позвоночнике, которые носят приступообразный характер. При этом болезненность склонна к распространению на нижние конечности в положении стоя и исчезновению во время ночного сна.
Болезнь Шейермана-Мау
Появляется недуг в период полового созревания у юношей. Обычно течение остеохондропатии апофизов позвонков бессимптомное. Тогда как причиной обращения к врачу становится искривление осанки – кифоз (сутулость). К периоду деформации позвоночного столба появляется дискомфорт в его грудном отделе, который усиливается при долгом нахождении в положении сидя.
Болезнь Кенига
Диагностика остеохондропатии
Диагноз остеохондропатии на ранних стадиях установить практически невозможно. В некоторых случаях недостаточно и явных клинических проявлений недуга, из-за чего требуются дополнительные методы диагностики:
- лабораторные (клинический анализ крови, биохимические и гормональные исследования);
- инструментальные (рентгенография, ультразвуковая диагностика и магнитно-резонансная томография).

Как лечится остеохондропатия?
Лечение остеохондропатии состоит в консервативном подходе: охранительном режиме с обеспечением покоя пораженной части тела и терапии основного заболевания (обменного или гормонального нарушения, инфекции или дефицита микроэлементов). Выписывать препараты может только лечащий врач.
Профилактика
Чтобы профилактировать развитие остеохондропатии необходимо:
- тщательно наблюдать за детьми с генетической предрасположенностью к появлению недуга (рожденные в семьях больных остеохондропатией);
- диагностировать наследственные нарушения кровоснабжения костной ткани и расстройства обмена веществ (метаболический синдром Х с неадекватным углеводным, жировым и пуриновым обменами);
- исправлять нерациональное питание с дефицитом витаминов и микроэлементов (кальция, фосфора, магния и пр.);
- лечить в условиях стационара длительные расстройства приема пищи (анорексию, булимию);
- контролировать и ликвидировать алиментарное (пищевое) или гормональное ожирение;
- проводить специфическую диагностику и лечение бактериальных и вирусных инфекций;
- по возможности исключать профессиональную спортивную деятельность, связанную с постоянными травмами и нахождением в неанатомических позах (гимнастика, фигурное катание, цирковая акробатика и пр.).
Помните! Учитывая преимущественно раннее развитие остеохондропатии (в школьном и подростковом возрасте), ответственность за профилактику недуга ложится на родителей ребенка.
Стоит отметить, что заболевание прогностически благоприятное. Однако запущенный асептический некроз может приводить к деформирующим артрозам и переломам. Последние при массивной дистрофии костей вызываются рвотой, мышечным спазмом и даже кашлем. Но подобные осложнения являются редкостью, тогда как смертельных случаев остеохондропатии на сегодняшний день не зафиксировано.
Остеохондропатии – группа цикличных, длительно текущих заболеваний, в основе которых лежит нарушение питания костной ткани с ее последующим асептическим некрозом. Вторичные клинические и рентгенологические проявления остеохондропатий связаны с рассасыванием и замещением разрушенных участков кости. К остеохондропатиям относятся болезнь Легга-Кальве-Пертеса, болезнь Остгуд-Шлаттера, Болезнь Келера, болезнь Шейермана-Мау, болезнь Шинца и др. Диагностика остеохондропатии основывается на УЗИ, рентгенологических и томографических данных. Лечение включает иммобилизацию, физиотерапию, витаминотерапию, ЛФК. По показаниям проводится хирургическое лечение.
МКБ-10


- Классификация
- Остеохондропатии
- Болезнь Пертеса
- Болезнь Остгуд-Шлаттера
- Болезнь Келера-II
- Болезнь Келлера-I
- Болезнь Шинца
- Болезнь Шермана-Мау
- Болезнь Кальве
- Частичные остеохондропатии
- Цены на лечение
Общие сведения
Остеохондропатии развиваются у пациентов детского и юношеского возраста, чаще поражают кости нижних конечностей, характеризуются доброкачественным хроническим течением и относительно благоприятным исходом. Подтвержденных данных о распространенности остеохондропатий в медицинской литературе не имеется.
Классификация
В травматологии выделяют четыре группы остеохондропатий:
- Остеохондропатии метафизов и эпифизов длинных трубчатых костей. В эту группу остеохондропатий входит остеохондропатия грудинного конца ключицы, фаланг пальцев рук, тазобедренного сустава, проксимального метафиза большеберцовой кости, головок II и III плюсневых костей.
- Остеохондропатии коротких губчатых костей. К этой группе остеохондропатий относится остеохондропатии тел позвонков, полулунной кости кисти, ладьевидной кости стопы, а также сесамовидной кости I плюснефалангового сустава.
- Остеохондропатии апофизов. В эту группу остеохондропатий включают остеохондропатию лонной кости, апофизарных дисков позвонков, бугра пяточной кости и бугристости большеберцовой кости.
- Клиновидные (частичные) остеохондропатии, поражающие суставные поверхности локтевого, коленного и других суставов.

С учетом особенностей течения патологического процесса различают четыре стадии заболевания:
Полный цикл остеохондропатии занимает 2-4 года. Без лечения кость восстанавливается с более или менее выраженной остаточной деформацией, в дальнейшем приводящей к развитию деформирующего артроза.

Остеохондропатии
Полное название – болезнь Легга-Кальве-Пертеса. Остеохондропатия тазобедренного сустава. Поражает головку тазобедренной кости. Чаще развивается у мальчиков в возрасте 4-9 лет. Возникновению остеохондропатии может предшествовать (не обязательно) травма области тазобедренного сустава.
Болезнь Пертеса начинается с легкой хромоты, к которой позже присоединяются боли в области повреждения, нередко отдающие в область коленного сустава. Постепенно симптомы остеохондропатии усиливаются, движения в суставе становятся ограниченными. При осмотре выявляется нерезко выраженная атрофия мышц бедра и голени, ограничение внутренней ротации и отведения бедра. Возможна болезненность при нагрузке на большой вертел. Нередко определяется укорочение пораженной конечности на 1-2 см, обусловленное подвывихом бедра кверху.
Остеохондропатия длится 4-4,5 года и завершается восстановлением структуры головки бедра. Без лечения головка приобретает грибовидную форму. Поскольку форма головки не соответствует форме вертлужной впадины, со временем развивается деформирующий артроз. С диагностической целью проводят УЗИ и МРТ тазобедренного сустава.
Для того, чтобы обеспечить восстановление формы головки, необходимо полностью разгрузить пораженный сустав. Лечение остеохондропатии проводится в стационаре с соблюдением постельного режима в течение 2-3 лет. Возможно наложение скелетного вытяжения. Пациенту назначают физио- витамино- и климатолечение. Огромное значение имеют постоянные занятия лечебной гимнастикой, позволяющие сохранить объем движений в суставе. При нарушении формы головки бедра выполняются костно-пластические операции.
Остеохондропатия бугристости большеберцовой кости. Болезнь развивается в возрасте 12-15 лет, чаще болеют мальчики. Постепенно возникает припухлость в области поражения. Пациенты жалуются на боли, усиливающиеся при стоянии на коленях и ходьбе по лестнице. Функция сустава не нарушается или нарушается незначительно.
Лечение остеохондропатии консервативное, проводится в амбулаторных условиях. Пациенту назначают ограничение нагрузки на конечность (при сильной боли накладывают гипсовую шину на 6-8 недель), физиолечение (электрофорез с фосфором и кальцием, парафиновые аппликации), витаминотерапию. Остеохондропатия протекает благоприятно и заканчивается выздоровлением в течение 1-1,5 лет.
Остеохондропатия головок II или III плюсневых костей. Чаще поражает девочек, развивается в возрасте 10-15 лет. Болезнь Келера начинается постепенно. В области поражения возникают периодические боли, развивается хромота, проходящая при исчезновении болей. При осмотре выявляется незначительный отек, иногда – гиперемия кожи на тыле стопы. В последующем развивается укорочение II или III пальца, сопровождающееся резким ограничением движений. Пальпация и осевая нагрузка резко болезненны.
В сравнении с предыдущей формой данная остеохондропатия не представляет значительной угрозы для последующего нарушения функции конечности и развития инвалидности. Показано амбулаторное лечение с максимальной разгрузкой пораженного отдела стопы. Пациентам накладывают специальный гипсовый сапожок, назначают витамины и физиотерапию.
Остеохондропатия ладьевидной кости стопы. Развивается реже предыдущих форм. Чаще поражает мальчиков в возрасте 3-7 лет. Вначале без видимых причин появляются боли в стопе, развивается хромота. Затем кожа тыла стопы краснеет и отекает.
Лечение остехондропатии амбулаторное. Пациенту ограничивают нагрузку на конечность, при сильных болях накладывают специальный гипсовый сапожок, назначают физиолечение. После выздоровления рекомендуют носить обувь с супинатором.
Остеохондропатия бугра пяточной кости. Болезнь Шинца развивается редко, как правило, поражает детей в возрасте 7-14 лет. Сопровождается появлением болей и припухлости. Лечение остеохондропатии амбулаторное, включает в себя ограничение нагрузки, электрофорез с кальцием и тепловые процедуры.
Остеохондропатия апофизов позвонков. Распространенная патология. Болезнь Шейермана-Мау возникает в подростковом возрасте, чаще у мальчиков. Сопровождается кифозом средне- и нижнегрудного отдела позвоночника (круглая спина). Боли могут быть слабыми или вовсе отсутствовать. Иногда единственным поводом для обращения к ортопеду становится косметический дефект. Диагностика этого вида остеохондропатии осуществляется при помощи рентгенографии и КТ позвоночника. Дополнительно для исследования состояния спинного мозга и связочного аппарата позвоночного столба проводят МРТ позвоночника.
Остеохондропатия поражает несколько позвонков и сопровождается их выраженной деформацией, остающейся на всю жизнь. Для сохранения нормальной формы позвонков больному необходимо обеспечить покой. Большую часть дня пациент должен находиться в постели в положении на спине (при выраженном болевом синдроме проводится иммобилизация с использованием задней гипсовой кроватки). Больным назначают массаж мышц живота и спины, лечебную гимнастику. При своевременном, правильном лечении прогноз благоприятный.
Остеохондропатия тела позвонка. Развивается болезнь Кальве в возрасте 4-7 лет. Ребенок без видимых причин начинает жаловаться на боль и чувство утомления в спине. При осмотре выявляется локальная болезненность и выстояние остистого отростка пораженного позвонка. На рентгенограммах определяется значительное (до ¼ от нормы) снижение высоты позвонка. Обычно поражается один позвонок в грудном отделе. Лечение данной остеохондропатии проводится только в стационаре. Показан покой, лечебная гимнастика, физиопроцедуры. Структура и форма позвонка восстанавливается в течение 2-3 лет.
Остеохондропатия это общее название костных болезней асептической (неинфекционной) этиологии, вызывающих некротические процессы в области губчатого вещества эпифизов (концевой части трубчатой кости, из которой формируется сустав). Развитие заболевания приводит к постепенной деформации и разрушению сустава, сопровождающимся искривлением пораженной кости. Болезнь способна поразить любую кость скелета, но более вероятно развитие патологии костей ног. Бедро, колено, голень и ступня, принимающие на себя основную часть нагрузки при движении, более подвержены риску развития патологии. Чаще всего остеохондропатия костей встречается у детей и подростков 5-ти – 16-ти лет, но иногда такой диагноз ставится и молодым людям более старшего возраста – до 20 лет.
Основные причины остеохондропатии
Согласно статистическим данным, остеохондропатии составляют примерно 2,5 – 3% от общего числа выявленных костно-суставных патологий. Однозначных причин развития остеохондропатии медицинской наукой на данный момент не определено, поскольку это заболевание костей отличается большим многообразием форм. Но большинство специалистов сходятся во мнении, что причиной недуга является нарушение нормального кровоснабжения различных участков скелетного аппарата.

Нехватка поступающих с кровью стимуляторов регенерации вызывает сбой в ходе восстановительных процессов. Костная ткань нижних конечностей в местах дефицита питательных веществ становится хрупкой, легко поддается травмированию и деформации, в местах наибольшей нагрузки на сустав развиваются остеофиты – костные наросты. Одновременно с губчатым веществом, из которого состоит головка сустава, разрушается и окружающая его хрящевая оболочка. В итоге процесс приводит к некрозу – постепенному отмиранию костно-хрящевых клеток.
Спровоцировать местное нарушение кровообращения, ведущее к развитию остеохондропатиии, способны следующие факторы:
- Травмы конечности. При восстановлении (сращивании) после травмирования костной и хрящевой ткани может произойти частичное защемление кровеносного сосуда, приводящее к ограничению идущего по нему кровотока;
- Гормональный дисбаланс, возникающий во время перестройки систем организма в пубертатный (подростковый) период;
- Бурный рост, приводящий к дефициту в организме солей фосфора, кальция, и других микроэлементов, необходимых для укрепления костей;
- Отставание развития системы кровоснабжения от роста скелета в подростковом возрасте;
- Чрезмерная нагрузка на костный аппарат в детском и подростковом возрасте – занятия спортом или хореографией;
- Гиподинамия – нередкое явление среди современных подростков, увлеченных компьютерными играми и соцсетями, приводящее к застою кровотока;
- Дефицит в рационе питания белка, необходимого для укрепления структуры мышц и костно-хрящевой ткани;
- Нехватка витаминов;
- Лишний вес, который не только увеличивает хроническую нагрузку на суставы, но и лишает их значительного объема крови из-за необходимости снабжения ею жировой ткани;
- Врожденные аномалии развития костно-суставного аппарата, такие как дисплазия – недоразвитость сустава;
- Инфекции различной этиологии;
- Эндокринные патологии
- Наследственная предрасположенность. Если один из родителей когда-либо страдал осеохондропатией, вероятность развития ее у ребенка значительно повышается.

Остеохондропатии выделены в отдельную группу в МКБ-10 (десятом варианте Международной классификации болезней). Код отсеохондропатии по МКБ 10 зависит от локализации патологии:
- Остеохондропатия бугристости большеберцовой кости – М92.0;
- Остеохондропатия коленного сустава – М92.5;
- Остеохондропатия коленной чашечки – М92.4;
- Остеохондропатия таза и остеохондропатия лонно-седалищного сочленения, а также остеохондропатия головки бедренной кости и тазобедренного сустава – М91.
Любая форма болезни нуждается в длительной комплексной терапии. Патологический процесс имеет обратимый характер, и при своевременной диагностике и лечении может наступить полное выздоровление. Без лечения остеохондропатия приводит к серьезным последствиям – пораженная кость может сломаться просто под тяжестью тела человека.
Стадии и симптомы остеохондропатии
Классификация остехондропатий по стадийному приз стадиям зависит от степени поражения. Специалисты выделяют следующие стадии остеохондропатии:
- Начальная стадия – длится несколько месяцев и приводит к развитию некроза костно-хрящевых тканей;
- Стадия средней тяжести – заканчивается компрессионным переломом, при котором происходит частичное разрушение и вклинивание костей друг в друга. Продолжается до полугода;
- Стадия фрагментации продолжается до трех лет. На этом этапе начинается рассасывание пораженного болезнью участка костной ткани и ее замещение грануляционными клетками;
- Стадия восстановления после проведения курса терапии имеет индивидуальный характер и длится от нескольких месяцев до полутора лет. Формы и структуры пораженных костей на этом этапе восстанавливаются полностью.
От начальной стадии до стадии восстановления проходит 2-4 года. Каждая из разновидностей остеохондропатии нижних конечностей имеет присущие ей специфические симптомы:
- Поражение тазобедренного сустава, известное также, как болезнь Легга-Кальве-Пертеса, проявляется болью в области повреждения, отдающей в колено, ограничением динамики сустава, частичной атрофией мышц бедра и голени. Больная нога может стать короче на полтора-два сантиметра;
- Когда недуг локализуется в зоне бугристости большеберцовой кости, диагностируется болезнь Осгуда-Шлаттера. Для нее характерны припухлость и отечность места поражения, боли, усиливающиеся при нагрузках (подъеме по ступеням лестницы, стоянии на коленях), слабо выраженное нарушение функций коленного сустава;
- Поражение ладьевидной кости стопы, или болезнь Келлера 1, вызывает боли в стопе и хромоту. Покраснение и отечность проявляются редко;
- Остеохондропатия плюсневых костей (болезнь Келлера 2) выражается в укорочении 2 и 3 пальцев ноги, ограниченностью их динамических возможностей, покраснением кожного покрова в этой зоне;
- Болезнь Шинца (остеохондропатия пяточного бугра) имеет скудную клиническую картину, выражающуюся в припухлости и болезненности зоны поражения.
Подобные симптомы характерны для многих костно-суставных патологий. Для правильного лечения важна дифференциация перечисленных видов остеохондропатии от других заболеваний нижних конечностей. Поставить правильный диагноз опытный хирург-ортопед сможет после полного обследования больного.

Диагностика и лечение патологии
Установление диагноза начинается с осмотра пациента врачом и подробного опроса его. Ортопед проводит пальпацию пораженного участка конечности, проверяет динамические качества сустава. Затем больному рекомендуется пройти инструментальную диагностику, которая поможет подтвердить или опровергнуть предварительное заключение врача. В число диагностических процедур входит:
- Рентгенологическое обследование пораженного участка конечности;
- Ультразвуковое исследование (УЗИ) костной ткани;
- Магнитно-резонансная томография (МРТ) сустава и хрящевой оболочки;
- Компьютерная томография (КТ).
Также проводятся общие анализы крови (ОАК), ее биохимического состава, специализированные тесты, позволяющие выявить гормональный уровень. Исходя из полученных данных, назначается курс терапевтических процедур.
Лечение остеохондропатии костей включает, как консервативные, так и оперативные методики. Хирургическое вмешательство показано в редких случаях, при отделении пораженного участка от основной части кости. Чаще проблема решается при помощи медикаментозных и физиотерапевтических процедур.
Фармацевтическая часть курса при сильных болях в кости включает применение нестероидных противовоспалительных препаратов (НПВП) в форме мази – Диклофенак, Кетопрофен, Инлометацин. Также необходимо употреблять комплекс витаминов и микроэлементов, способствующих активизации регенеративных процессов.
Для лечения патологии используется множество средств, применение которых позволяет полностью излечиться от остеохондропатии нижних конечностей. Но лечебный процесс может занять длительный период, на протяжении которого необходимо выполнять все рекомендации лечащего врача.
При соблюдении назначений ортопеда высока вероятность выздоровления. Для предотвращения рецидивов болезни костей нужно вести здоровый образ жизни, соблюдать умеренную физическую активность, избегая перегрузок и травм, следить за весом тела, проходить регулярные профилактические осмотры.
Первопричины образования
Основные источники поражения до конца не изучены, специалисты предполагают, что вероятными предпосылками для формирования недуга являются излишние нагрузки или травматизации костных тканей.

К предположительным факторам возникновения болезни относятся:
- Нарушение гормонального обмена, возникшее под влиянием нестабильной работы щитовидной железы;
- Отклонения в обмене веществ;
- Изменения в стандартном кровоснабжении костных тканей;
- Инфекционные поражения;
- Недостаточность поступающего кальция в организм;
- Острый дефицит витаминов и минеральных веществ;
- Частые микротравматизации и иные отклонения – наблюдаются у профессиональных спортсменов;
- Нарушения требований к ежедневному рациону;
- Излишняя масса тела с переходом в ожирение различных степеней.

Образование патологического процесса в костях может возникать по вине наследственной предрасположенности – при одном из родителей, страдавших от подобного недуга в подростковом периоде.
Особенности патологии
Травматологи выделяют отдельные подгруппы патологического процесса:

С поражением концевых отделов трубчатых длинных костей:
- В грудинном отделе ключицы;
- В фалангах пальцев рук;
- В тазобедренном суставе;
- В головках 2 и 3 плюсневых костей;
- В проксимальном метафизе большеберцовой кости.
С поражением коротких губчатых костей:
- В телах позвонков;
- В полулунных костях кистей рук;
- В ладьевидных костях стоп ног;
- В сесамовидной кости 1 плюснефалангового сустава.

С поражением апофизов:
- В лонных костях;
- В апофизарных дисках позвонков;
- В буграх пяточной кости;
- В бугристости большеберцовой кости.
Фрагментарные варианты заболевания повреждают поверхности локтевого, коленного сустава.
Классификация патологии
Специалисты подразделяют заболевание по стадиям течения:
- Первая — характеризуется некротизированием костных тканей. Продолжительность течения включает несколько месяцев. Пациенты предъявляют жалобы на небольшие болезненные ощущения в пораженных участках, с нарушением стандартной функциональности конечности. При пальпации болезненности не отмечается, увеличения рядом расположенных лимфатических узлов нет. На рентгенологических снимках явных изменений не обнаруживается.
- Вторая – относится к компрессионным переломам, с продолжительностью до полугода и более. Отмечается проседание костей, с последующим их вклиниванием друг в друга. Рентген показывает затемненные области в местах поражения, размытие структуры кости. Размер пораженного эпифиза уменьшается, возникает увеличение суставной щели.
- Третья – проявляется фрагментаций, продолжительностью до трех лет. В этом периоде происходит самопроизвольное разрушение некротизированных участков, постепенная замена грануляционными тканями и остеокластами. При диагностике проявляется уменьшением размера кости, дроблением поврежденных участков на светлые и темные фрагменты, с их беспорядочным чередованием.
- Четвертая – восстановительный период. Продолжительность течения варьирует от нескольких месяцев до полутора лет. Со временем наблюдается возвращение к старой форме и стандартной структуре кости.

Общее время прохождения заболевания может включать период от 2 до 4 лет. При отказе от симптоматического лечения у пациентов остается остаточная деформация пораженного отдела, с дальнейшим переходом в деформирующий артроз.
Патология Легга-Кальве-Пертеса
Заболевание повреждает головку тазобедренной кости, встречается преимущественно у мужского пола между 4-9 годами. Предполагается, что болезнь образуется под влиянием травматизации бедренного сустава.
Первые симптоматические проявления начинаются с небольшой хромоты и болезненных ощущений в участке повреждения, с иррадиацией в район коленного сустава. Проявления нарастают, появляется ограниченность движений.
При визуальном осмотре фиксируется:
- Поверхностная атрофия мышечных структур голени и бедра;
- Ограниченность отведения и круговых движений бедра;
- Укорочение пораженной нижней конечности на 2 см – под влиянием подвывиха в верхнюю сторону.

При влиянии на область большого вертела регистрируется болевой синдром. Процесс длится до 4,5 лет и заканчивается восстановлением структурных элементов поврежденной головки бедра. При отсутствии симптоматического лечения головка становится грибовидной формы, у пациента формируется деформирующий артроз.
Перед назначением терапии больной направляется на УЗИ и МРТ. Для возвращения головки бедра в нормальное состояние необходим строгий постельный режим. Пациент госпитализируется в условия стационара на срок до 3 лет.
- Применение скелетного вытяжения;
- Физиотерапевтические процедуры;
- Витаминотерапию;
- Климатолечение.
Для восстановления объемов движения бедра больной постоянно посещает ЛФК. В случаях изменения формы головки показаны пластические операции.
Патология Осгуда — Шлаттера
Поражение бугристости большеберцовой кости отмечается у 10-18-летних представителей мужского пола.
- Опуханием в районе поражения;
- Болезненными ощущениями, увеличивающимися при подъеме по лестницам или длительном стоянии на коленях;
- Отсутствием или незначительным нарушением функциональности сустава.
Терапия проводится в амбулаторных условиях. Больному рекомендуется снизить нагрузки на пораженную нижнюю конечность, в случае сильного болевого синдрома накладывается гипсовая шина – до двух месяцев.
Параллельно пациент проходит физиологические процедуры:
- Электрофорез с использованием кальция и фосфора;
- Аппликации на парафиновой основе.
В обязательном порядке назначаются поливитаминные комплексы. Это тип патологи имеет благоприятное течение — полное выздоровление проходит за полтора года.
Патология Келера No 1
Встречается у 3-7-летних мальчиков, характеризуется некротизированием ладьевидной кости стопы нижней конечности.
Регистрируется реже всех остальных форм, симптоматически проявляется:
- Болезненностью в области стопы – без внешних причин;
- Периодической хромотой;
- Отечностью и покраснением кожных покровов тыльной стороны стопы.
![]()
Терапия проводится в амбулаторных условиях. Рекомендуется ограничение нагрузок на поврежденную нижнюю конечность, прохождение курса физиотерапевтических процедур и витаминотерапии. При значительном болевом синдроме пораженная конечность фиксируется гипсовым сапожком.
Патология Келера No 2
Часто возникает у девочек в возрасте от 10 до 15 лет. Заболевание затрагивает головки 2 и 3 плюсневых костей.
Развитие процесса проходит постепенно:
- Периодические болезненные ощущения в районе поврежденной костной ткани;
- Периодическая хромота, совмещенная с болезненностью и проходящая после ее исчезновения;
- Минимальная отечность;
- Покраснение кожных покровов на тыльной стороне стопы;
- Укорочение затронутых пальцев;
- Резкое ограничение их двигательной способности.
![]()
Патология Шинца
Отмечается в редких случаях у детей от 7 до 14 лет. Заболевание поражает бугор пяточной кости, проявляется болезненными ощущениями и припухлостью в месте повреждения.
Лечение проходит амбулаторно:
- Ограничения нагрузок на больную конечность;
- Процедуры электрофореза с кальцием;
- Тепловая терапия.
![]()
Патология Шейермана-Мау
Болезненность незначительного уровня или отмечается ее отсутствие. Обращение на консультацию ортопеда происходит по причине косметического дефекта – округлой спины. Диагностирующие процедуры включают рентгенологические снимки и КТ поврежденного участка. В качестве дополнительных мер пациенту назначается прохождение МРТ.

Патология повреждает несколько позвонков, с выраженным деформированием, которая остается на всю жизнь. Для сохранения стандартного строения позвонков больному рекомендуется полный покой.
Основное время пациент находится в лежащем положении на спине. Лечение включает:
- Массаж мышц области спины и живота;
- Курс ЛФК.
При своевременном обращении и адекватной терапии прогноз на выздоровление благоприятный.
Патология Кальве
Регистрируется у детей от 4 до 7 лет, болезнь поражает тела позвонков. Пациенты предъявляют жалобы на болезненность и усталость. Рентгенологические снимки определяют значительное уменьшение размера позвонков – на одну четверть от нормативных показателей. Поражение захватывает в грудном отделе единственный позвонок.
Терапия производится при условиях госпитализации в стационар. Пациентам необходим полный покой, физиотерапевтические процедуры и ЛФК. Восстановление формы и конструкции пораженного позвонка проходит в периоде от 2 до 3 лет.

Фрагментарное поражение поверхностей суставов
Фиксируется у мужского пола, в возрасте 10-25 лет. Патология в районе сустава колена встречается в 85% случаев. Участок некротизированных тканей фиксируется на выпуклой части суставной поверхности.
Первые стадии заболевания требуют консервативного лечения:
- Постоянного постельного режима;
- Физиотерапевтических манипуляций;
- Иммобилизацию и пр.

Профилактические меры
Специально выработанных методик по предотвращению образования остеохондропатий не существует. Для снижения вероятности возникновения специалисты рекомендуют:
- Предотвращать травматизации костных тканей;
- Вести активный образ жизни;
- Постоянно контролировать вес;
- Избегать любых повышенных физических нагрузок;
- Периодически посещать профилактические осмотры – для раннего выявления скрытых патологий;
- Своевременно лечить все заболевания.

Недуг имеет благоприятный прогноз при условии раннего обращения за квалифицированной помощью.
При игнорировании первичной симптоматики, возможно развитие осложнений:
- Деформирующего артроза;
- Ограничение сустава в подвижности;
- Переход острой формы в хронический процесс;
- Потеря трудоспособности с последующим получением инвалидности.
Осложнения встречаются в редких случаях. Родителям следует обращать внимание на малейшие нестандартные проявления – прихрамывание, жалобы на болезненность отдельных участков.
Читайте также:





