Боль в коленном суставе обувь
Боль в коленном суставе мы чаще всего списываем на травмы: случайные растяжения, вывихи, неловкие движения. Но причина не всегда так очевидна. В новой статье мы решили разобраться, из-за чего еще может появится боль в колене.

При дискомфорте в колене мы редко задумываемся о повреждении суставов. После сорока и вовсе кажется, что беспокоиться не о чем: в этом возрасте суставы неизбежно будут болеть. На самом деле очень важно вовремя узнать, почему появляется боль в коленном суставе: это может быть сигнал травмы, заболевания или даже проблем с нервной системой.
Что может быть повреждено в колене?
Колено — один из самых крупных суставов в человеческом теле. Оно состоит из:
- сустава,
- конца бедренной и большеберцовой костей,
- мышц,
- сосудов,
- нервов,
- связок,
- коленной чашечки,
- менисков,
- суставной сумки.
Все эти части могут быть повреждены, хоть и не все могут болеть: в костях нет нервных окончаний.
Болью в колено могут отдавать повреждения бедренной и берцовой костей, а также близлежащих мышц.
Части повреждений, например, вывих сустава, повреждение или разрыв мениска, снизят подвижность. Повреждения даже мелких сосудов вызовут гематому и воспаления, которые будут причинять дискомфорт при попытке пошевелить ногой. Суставная сумка — отличная среда для заражения: после вирусных и бактериальных инфекций пациенты часто жалуются на осложнения и боли в суставах. А при заболевании нервов пациент будет ощущать острую простреливающую боль в колене даже при полностью здоровом суставе.
Боль в колене из-за травм
Травмы — одна из самых распространённых причин болей. Колени можно повредить при неудачном падении, занятии спортом, резком движении, даже неудобная обувь может спровоцировать осложнения.
- Ушиб колена — достаточно слабое и очень частое повреждение. При нём колено отекает, краснеет, может немного повыситься температура сустава. При ушибе может потребоваться массаж колена;
- Разрыв связок происходит при слишком сильном выворачивании голени или бедра в неестественную сторону. Полный разрыв связок вызывает сильную боль и избыточную подвижность сустава;
- Разрыв мениска может быть вызван высокой нагрузкой, неестественным положением, ударом по ноге, подворачиванием голени. Это частое и тяжело диагностируемое повреждение, при котором нарушается нормальное движение ног;
- Переломы коленного сустава, голени или бедра сочетаются с повреждениями мягких тканей, вызывают нестерпимую боль, чрезмерную подвижность и деформацию колена.
Такие повреждения может диагностировать хирург или травматолог. Часто достаточно визуального осмотра, но вас могут отправить на рентген (при подозрении на перелом или вывих) или томографию, если врач заподозрил повреждение связок или мениска.
Какие заболевания суставов могут вызвать боль?
Любое поражение сустава, будь это разрушение хряща, инфекция в суставной сумке или воспаление костей, будут вызывать ноющую боль и снижение подвижности. Не всегда болезнь локализована именно в колене: общие заболевания суставов будут поражать всё тело. Колени же при этом будут разрушаться быстрее из-за высокой нагрузки.
- Артрит — воспаление сустава, которое может развиться после травмы, инфекции или проблем с обменом веществ;
- Бурсит — воспаление суставной сумки, которое приводит к сильному дискомфорту при попытке движения в суставе;
- При периартрите воспаляются сухожилия, мышцы и связки, которые окружают коленный сустав. Боль ощущается при повышенной нагрузке на согнутую ногу, например, при спуске по лестнице;
- Хондропатия — постепенное разрушение хряща, окружающего сустав и смягчающего трение и удары;
- Новообразования сдавливают сосуды и могут деформировать суставную сумку, что вызовет боль и ограничит подвижность;
- При остеопорозе из костей и суставов постепенно вымывается кальций, ткани становятся слабыми и хрупкими. Болезнь сопровождается ноющей болью и повышенной травмоопасностью;
- Остеомиелит — воспаление костной ткани. На пораженном участке виден отёк, повышается температура, пациент испытывает сильную острую боль;
- Болезни различной природы — например, грипп и туберкулёз — могут дать осложнения из-за инфекции, попавшей в суставную сумку. В этих случаях наблюдается повышение температуры, слабость, боль сразу в нескольких суставах.
Для диагностики этих заболеваний проводят рентген, магнитно-резонансную или компьютерную томографию, на которых видно все части поражённого сустава. При подозрениях на воспаление врач посоветует сдать общий и биохимический анализ крови, возьмёт пункцию синовиальной жидкости. Для исключения инфекционных болезней вас могут направить на дополнительные анализы и флюорографию.
Боль в коленном суставе из-за повреждения нервов
Намного реже боль в коленях появляется из-за нарушения нервной ткани. Оно сопровождается резкими простреливающими болями, может начаться онемение и покалывание в ноге.
- Неврит — воспаление нерва на одном или нескольких участках. При нём больной ощущает пульсирующую боль и теряет чувствительность, может снизиться подвижность, нога начинает непроизвольно сокращаться в колене;
- Защемление нерва — частое последствие воспалений, новообразований и травм. Из-за физического давления на нервные корешки в колене возникает жгучая боль, онемение, потеря подвижности вплоть до паралича.
Для диагностики нервных заболеваний применяют МРТ или КТ, в зависимости от противопоказаний пациента. Если боль вызвана защемлением нерва, то, возможно, потребуются анализ крови и синовиальной жидкости, чтобы определить причину деформации сустава.
Можно ли определить по симптому, почему появляется боль в коленном суставе?
Точную причину боли можно будет понять только у специалиста и после соответствующих анализов. Однако примерно определить хотя бы область поражения вполне возможно:
- Если помимо боли чувствуется онемение или покалывание — повреждён нерв;
- Повышенная температура колена и отёк — признаки воспаления;
- Общая слабость, температура и плохое самочувствие — заболевания суставов после перенесённой болезни;
- Боль чувствуется не только в коленях, но и в других суставах, например, в плече или пальцах: это может быть как остеопороз, так и последствия инфекционного заболевания;
- Резкая боль в суставе при попытке согнуть или разогнуть ногу, и очень слабая в состоянии покоя — бурсит или запущенная хондропатия;
- Нарушение подвижности в суставе без потери чувствительности — это разрушение сустава, новообразование или артрит;
- Переломам, вывихам и ушибам будет предшествовать удар или падение, которые вы вряд ли оставите без внимания. При этом вывих сустава, повреждения связок и мениска сопровождаются чрезмерной подвижностью в колене.
Примерно определив причину боли, можно подготовиться к посещению врача, сделать необходимые анализы и снимки. Это сократит время диагностики и ускорит восстановление. Не пытайтесь лечить больное колено самостоятельно, так как можно ошибиться с причиной возникновения болезни и усугубить состояние. Сильную боль можно снять анальгетиками, а по поводу противовоспалительных средств, хондропротекторов, бандажа и физиотерапии лучше проконсультироваться у доктора.
Причиной может быть не только травма. Иногда речь идёт и о вещах посерьёзнее.
Когда надо срочно обращаться за помощью
Как можно быстрее обратитесь в травмпункт, к хирургу, а то и — в зависимости от самочувствия — вызывайте скорую, если Knee Pain :
- вы не можете перенести вес тела на пострадавшую ногу: настолько неустойчиво колено;
- вокруг коленного сустава наблюдается заметный отёк;
- у вас не получается полностью разогнуть или согнуть колено;
- сустав выглядит деформированным;
- колено покраснело, припухло и болит, и вместе с этим вы отмечаете повышение температуры тела;
- вы совсем недавно ударились коленом, и теперь оно сильно болит.
Такие симптомы характерны для переломов, вывихов, острых воспалительных заболеваний. Если эти нарушения не лечить, они могут привести к самым неприятным последствиям — вплоть до инвалидности или смерти.
Почему болят колени
Вот несколько наиболее распространённых причин.
Американский Фонд артрита называет Knee Injury колени едва ли не самыми уязвимыми для различных повреждений суставами человеческого тела. Особенно часто достаётся спортсменам. Долгий бег, случайное падение, резкий прыжок, высокая нагрузка под штангой — все эти ситуации могут вмешаться в работу коленного сустава и привести к одной из следующих травм.
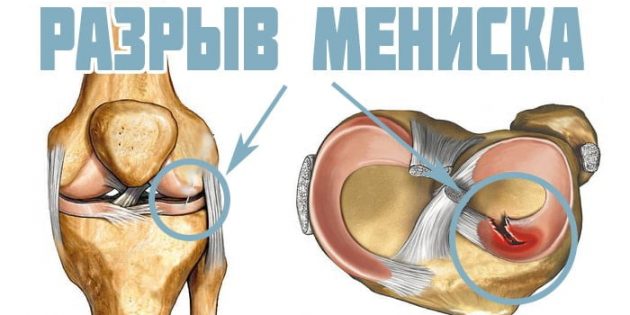
Мениск — это хрящ, который выполняет роль амортизатора в коленном суставе. Его толщина всего 3–4 миллиметра. Несмотря на это, хрящик достаточно прочный. Но всё же и он бывает уязвим. Например, если вы резко повернётесь на нагруженном колене, мениск может надорваться. Симптомы этого — боль и отёк в колене. Впрочем, они совпадают с признаками других травм, поэтому постановку диагноза необходимо доверить специалисту.
Чаще всего страдает так называемая передняя крестообразная связка (ПКС) — одна из четырёх связок, соединяющих в рамках коленного сустава голень и бедро. При резком развороте колена могут образоваться микроразрывы, а то и полноценный разрыв. Такие травмы нередки у людей, занимающихся футболом, баскетболом или другими видами спорта, которые требуют внезапных изменений направления движения.
Сухожилия — это волокнистые ткани, с помощью которых мышцы крепятся к костям. При резких движениях или больших нагрузках они тоже подвержены растяжениям, а то и разрывам. Кроме того, нагрузка может привести к развитию воспаления — так называемому коленному тендениту.
Некоторые повреждения колена способны стать причиной воспаления околосуставных сумок (бурс) — небольших заполненных жидкостью мешочков, которые уменьшают трение между суставом и окружающими его связками и сухожилиями. Воспаление слизистой оболочки бурс даёт о себе знать отёчностью, повышением температуры кожи в пострадавшей области, скованностью и болью.
Так называют воспаление связки, которая проходит от внешней части таза по тазобедренному и коленному суставам. Этот элемент играет важную роль в стабилизации колена. При затяжных однообразных движениях, связанных с постоянным сгибанием и разгибанием ноги, связка может воспалиться. Эта распространённая травма, как правило, бывает у тех, кто увлекается бегом, ездой на велосипеде, походами в горы и пауэрлифтингом.
Это ситуация, когда треугольная кость, прикрывающая колено спереди, сдвигается со своего обычного места — как правило, к внешней стороне сустава. Это смещение заметно и болезненно. Не пытайтесь вправить кость самостоятельно! Такую процедуру может выполнять только хирург-травматолог.
Вы упали или ударились коленом, и теперь на нём есть синяк, оно припухло и болит. Так проявляет себя ушиб.
Кости колена, в том числе коленная чашечка, могут быть сломаны при падении или сильном ударе. Люди, которые страдают остеопорозом, иногда зарабатывают переломы, просто сделав неловкий шаг.
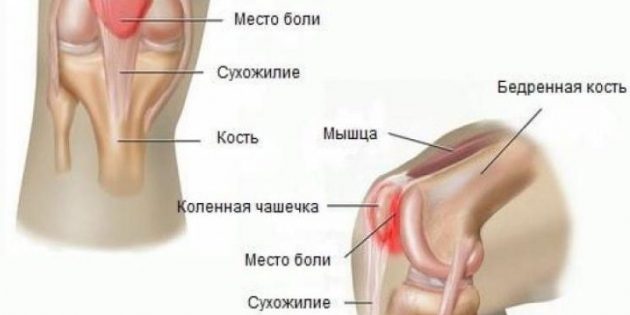
Если вы чувствуете тянущую боль над коленной чашечкой или в колене, которая усиливается при подъёмах и спусках или при сидении с подогнутыми ногами, возможно, речь идёт именно о пателлофеморальном болевом синдроме. Данное нарушение чаще встречается Knee Pain Causes у женщин, чем у мужчин.
Может, вы потянули мышцы бедра. Или, например, наступили на что-то острое и теперь стараетесь передвигаться так, чтобы лишний раз не потревожить травмированное место на ступне. Такие ситуации заставляют вас менять походку. А это, в свою очередь, способно привести к излишней нагрузке на коленный сустав. Отсюда и болезненные ощущения.
Это ещё один фактор нагрузки на колени, из-за которого может наблюдаться боль и скованность в суставах и мышцах ног.
Их существует более 100 различных типов. Вот разновидности Knee Pain артрита, которые чаще всего затрагивают колено:
- Остеоартрит. Его причина — износ хрящевой ткани в коленном суставе.
- Ревматоидный артрит. Это аутоиммунное заболевание, при котором иммунная система атакует суставы тела. В том числе и коленный.
- Подагра. Этот тип артрита возникает, когда в суставах накапливаются кристаллы мочевой кислоты. Хотя подагра чаще поражает большие пальцы ног, она также может возникать в коленях.
- Септический артрит. Речь об инфекции суставов, которая может развиться или после проникающей травмы, или при попадании микробов с кровотоком из другой части организма.
Что делать, если у вас болят колени
Если неприятные ощущения беспокоят вас дольше двух-трёх дней, стоит проконсультироваться с врачом. Например, по такой причине: то, что вы принимаете за обычный ушиб, вполне может оказаться травмой мениска. А повреждения этого хряща увеличивают риск развития остеоартрита и других проблем с суставами в будущем.
Начните с терапевта. Медик выслушает ваши жалобы, расспросит об образе жизни, питании, тренировках, падениях. И в зависимости от предполагаемого диагноза направит вас к профильному специалисту — ревматологу, хирургу-ортопеду, физиотерапевту… Возможно, потребуются некоторые исследования: рентген, УЗИ, магнитно-резонансная томография колена, а также анализ крови и жидкости из коленного сустава. Дальнейшее лечение будет зависеть от результатов осмотра и тестов.
Пока вы не дошли к медику или если уверены, что ничего страшного с вами не происходит, можно облегчить состояние домашними методами Knee Pain. Diagnosis and Treatment .
Сделайте перерыв в своей обычной деятельности, чтобы уменьшить повторяющиеся нагрузки на сустав. Для восстановления после лёгких травм, как правило, хватает пары дней. Если же состояние серьёзнее, срок отдыха должен быть дольше и есть повод обсудить эту тему с врачом.
Например, завёрнутый в тонкое полотенце пакет со льдом, грелку с ледяной водой или холодный марлевый компресс. Это поможет снять отёк и уменьшить боль. Держите компресс не дольше 20 минут.
Он поможет предотвратить накопление жидкости в повреждённых тканях и сделает колено более устойчивым. Следите, чтобы бинт не мешал кровообращению.
Например, поместите их на валик дивана или подложите подушку. Это поможет уменьшить отёчность.
Нестероидные противовоспалительные препараты (НПВП), например на основе ибупрофена или напроксена, могут уменьшить дискомфорт при болях и отёках. Но учтите, что такие лекарства также имеют побочные эффекты, поэтому их нельзя использовать постоянно.

— Алексей Юрьевич, почему болят колени? Какие бывают наиболее частые причины болей?
— В каких случаях при болях в колене следует обязательно обратиться к врачу, а в каких можно и перетерпеть?
— Если боли появились и прошли в течение нескольких часов без какого-либо лечения, то это может быть связано с любой неврологической симптоматикой или физической нагрузкой. Т. е. это боли мышечные или в области прикрепления мышц, сухожилий и связочного аппарата. Они обычно проходят самостоятельно в течение двух-трёх суток.
Если, к примеру, колени болят и припухли, т. е. произошёл отёк в области коленного сустава, то надо искать какую-то патологию. И необязательно отёк должен быть большим, он может быть и незначительным. В этом случае требуется обращение к специалисту для назначения обследования.
— К какому врачу надо обращаться, если болит колено?
— В случае отсутствия такого специалиста, как травматолог-ортопед, обращаться надо к хирургу. Если нет хирурга, то к терапевту или врачу общей практики.
— Какая диагностика проводится при боли в коленях?
— Если болит колено, то основное — клиническая картина (осмотр и сбор анамнеза). Врач выясняет, когда появились боли, с чем связывает их появление пациент.
Опытный травматолог-ортопед ставит диагноз на основании клинической картины уже, скажем так, с 70–80 %-ной уверенностью. А дополнительные методы исследования являются подтверждающими согласно принципам доказательной медицины. Например, для случаев проверки страховых компаний или экспертизы качества оказания помощи.
Если болит колено, то пациенту могут быть также назначены такие методы диагностики, как МРТ или КТ. Магнитно-резонансная томография проводится, если исследуется мягкотканный компонент (хрящи, связки, капсула сустава, мениски). А если мы хотим посмотреть костную структуру и уточнить пространственное расположение какого-то патологического образования либо процесса, то делается компьютерная томография или рентген.
— Какое назначается лечение при боли в колене?
— Вначале нужно поставить диагноз, чтобы понимать, проявлением какой патологии является боль в колене. Если колени болят по причинам, связанным с травмой, то в первую очередь, это иммобилизация (обездвиживание) при помощи тутора, ортеза или гипсовой повязки, и анальгетики.
Что касается артрита, то он бывает инфекционный и неинфекционный, гнойный и негнойный. Т.к. это разные патологии, то и лечение, соответственно, разное. Если это артрит, не связанный с каким–либо инфекционным агентом, то проводится противовоспалительная терапия. И лечением этим занимается, как правило, и врач общей практики, и ревматолог.
Артроскопия коленного сустава
В случае, когда заболевание связано с гнойным воспалительным процессом, то обращаться надо к гнойным хирургам. Если гнойные артриты начать вовремя лечить при помощи артроскопической технологии, то мы получаем очень хорошие результаты, отмывая полностью все уголки сустава физиологическим раствором. После такого лечения человек в меньшей степени подвержен инвалидизации. И, как правило, восстанавливается вполне достойно.
При артрозе применяются внутрисуставные инъекции глюкокортикоидов и в отдельных случаях плазмолифтинг, PRP–терапия (обогащённая тромбоцитарная плазмотерапия). Доктор также может попытаться устранить конфликты в суставе и сохранить объём движений путём удаления внутрисуставных хондромных тел, повреждений. Т. е. он проводит так называемый дебридмент сустава, и тем самым создаёт гладкость движения в суставе, продлевая его жизнь. При артроскопическом лечении в обязательном порядке в послеоперационный период производится внутрисуставное введение хондропротекторов. Если пациенты живут там, где нет возможности получать внутрисуставные инъекции, то они получают хондропротекторы внутримышечно или принимают перорально.
Несмотря на проводимые при артрозе вышеназванные мероприятия их эффективность может быть недостаточной. В таких случаях ставится вопрос о выполнении тотального протезирования сустава, т. е. когда сустав заменяется на эндопротез.
Ну и основное — это двигательный режим, применение ЛФК и реабилитации. Это даёт возможность поддержать суставы.
Однако в любом случае необходимо полное обследование. Для этого используется клиническая картина и дополнительные методы исследования, которые я перечислил выше.
— Алексей Юрьевич, а что будет, если не лечить колени или лечить их самостоятельно, применяя какие-то народные средства?
— Это приведёт к резкому снижению качества жизни человека, нарушению статодинамической функции конечности. А после и к заболеваниям смежных суставов (тазобедренного, голеностопного), к поражению пояснично–крестцового отдела позвоночника. В дальнейшем возможно увеличение числа проблем, связанных со здоровьем. Если вовремя не обратиться к врачу, то игнорирование ситуации может привести к замене сустава на искусственный.
— Можно ли избежать болей в коленях? Расскажите о методах профилактики.
— Во-первых, это подвижный образ жизни. Если человек длительное время не двигался, а потом дал нагрузку, это очень плохо для суставов. Обязательно необходим постоянный поддерживающий, скажем так, объём движений, и определённые физические нагрузки.
Во-вторых, использование правильной обуви. Очень часто боль в области коленных суставов связана с ношением неправильной обуви. Это кеды, мокасины, балетки и т. д. Т. е. обувь, в которой отсутствуют критерии здоровой обуви. Что к ним относится? Это в обязательном порядке классический каблук (2–3 см), твёрдая колодка, негнущаяся в средней части, и использование супинатора. Ранее, ещё в Советском Союзе, эти критерии соблюдались, и вся обувь, которая выпускалась на фабриках, была чётко стандартизирована. Если разобрать образец обуви, которая была сделана в те времена, то в колодке можно обнаружить металлическую пластинку. Это был супинатор, поддерживающий свод стопы и способствующий тому, что происходила амортизация (снижение ударной силы) при ходьбе и беге.
Для справки:
Красовский Алексей Юрьевич
В 1995 г. окончил лечебный факультет Иркутского государственного медицинского университета (ИГМУ).
1995 — 1996 гг. — интернатура на кафедре травматологии и ортопедии ИГМУ.
Более 15 лет занимается артроскопией суставов.
В течение 12 лет являлся главным травматологом г. Иркутска.
2 года был главным внештатным травматологом-ортопедом Минздрава Иркутской области.
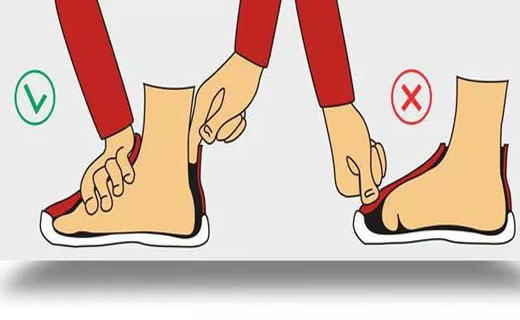
Существуют ключевые моменты, на которые следует обращать внимание при выборе обуви. В этой статье мы вам расскажем о правильном выборе обуви для повседневной жизни и занятий спортом, и о вреде неправильно подобранной обуви.
Как выбрать правильную обувь - ключевые моменты
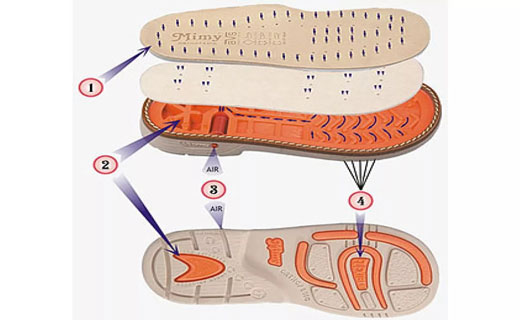
Комбинированная подошва в выборе обуви
Такая подошва сделана из мягкого материала со стороны пятки и более жесткого - на участке под пальцами. Зачем выбирать такую обувь? Когда ваша стопа опускается на землю при нормальном темпе ходьбы, мягкий слой амортизирует удар. При перекатывании стопы вперед жесткий слой удерживает ее от слишком сильного перегиба.
Правильный задник в обуви
Задник делается из жесткого материала и поддерживает пятку. Для многих людей это очень важно. Именно задник обеспечит фиксацию стопы и предупредит перекос. В последнее время большинство кроссовок имеют дополнительные поддерживающие приспособления в центральной или боковых частях задника. Эти укрепляющие элементы сделаны из пластика и вмонтированы в кожаную часть задника.
Носки для обуви - по каким параметрам выбирать?
Качественные спортивные носки хорошо впитывают влагу и в некоторой степени стабилизируют стопу.
Шнурки в правильном выборе обуви
Как выбрать размер обуви?
Как подобрать правильный размер? Признанные специалисты в этой области Пэт Ньюнан и Джефф Росс рекомендуют весьма необычную технику: поставьте стопу сидящего человека на лист бумаги и обведите его стопу. Измерьте ширину и длину отпечатка. Для определения длины стопы замерьте расстояние между двумя крайними точками отпечатка и отнимите от полученного значения 0,5 см. Чтобы определить ее полноту, измерьте расстояние между двумя крайними точками в самом широком месте стопы (от первого до пятого пальца в плюсневом отделе). Опять же, отнимите от этой цифры 0,5 см.
Как правильно подобрать обувь для спорта
Предлагаю вам рекомендации AAPSM относительно выбора обуви для занятий бегом, спортивной ходьбой и аэробикой (балл от +1 до +3 соответствует уровню контроля движений).
Выбор обуви для бега
Как выбрать обувь для спортивной ходьбы
Как правильно подобрать обувь для занятий аэробикой
- «Nike Tuned Appeal (Ж),
- «Nike Catena (Ж),
- «Nike Shatter Mid (Ж).
Как выбрать электронную обувь
Выбор сдельной обуви
Недостатки обуви для ходьбы
- недостаточно пространства для пальцев,
- недостаточная фиксация пятки,
- меньшая поддержка передней части стопы, чем в обуви для бега,
- сгибание в неправильном месте,
- слишком мягкая подошва.
Подводя итог, должен отметить, что правильно подобранная обувь может многое изменить и является быстрым и эффективным способом предотвратить или приостановить процесс изнашивания суставов и устранить боль.
Как выбрать правильную обувь и чего избегать в выборе обуви?
Расширяющийся каблук при выборе обуви
Расширяющийся книзу и выступающий каблук может действовать как рычаг, поднимающий вашу стопу слишком быстро и сильно. Скажем, вы приземляетесь на внешний край стопы. В обуви с расширяющимся каблуком ваша стопа будет скорее перекатываться на внутренний край. Одно время подошва такого типа широко использовалась в спортивной обуви, но многие пользователи отметили, что широкий выступ вокруг пятки ухудшал способность контролировать стопу.
Как правильно подобрать каблук в обуви

Обувь с дефектами
Один из способов избежать покупки деформированной обуви - достать туфли из коробки и поставить их на стол. Они должны быть устойчивыми и не качаться из стороны в сторону. Кроме того, убедитесь, что задник и каблук ботинка перпендикулярны подошве и не шатаются. В случае с кроссовками проверьте воздушные подушки, чтобы удостовериться, что они полностью наполнены воздухом и он нигде не просачивается. Также не покупайте обувь с очень узкими или плоскими носами.
Ушиб колена: даже легкий ушиб колена может сопровождаться кровоизлиянием в его мягкие ткани, некоторой отечностью и болезненностью, что сковывает движения. Как правило, при отсутствии других повреждений, боль и отечность быстро проходят. Однако, даже при простом ушибе, возможны осложнения, следовательно, осмотр хирурга или травматолога обязательны.
Сосудистые боли в коленях: более выражены в юношеском и молодом возрасте, а затем ослабевают. Это главное отличие от артроза, при котором боли с годами только усиливаются. Отличительной особенностью сосудистых болей является одновременное возникновение в обоих коленных суставах.
Повреждение мениска: мениски – это хрящевые прокладки внутри коленного сустава, которые стабилизируют его и выполняют амортизирующую функцию. Симптомами травмы являются сплющивание, надрыв с характерным щелчком, после чего коленный сустав пронзает настолько острая боль, что конечность на время теряет подвижность.
Разрыв связок: повреждение связок (полный и частичный разрывы) всегда сопровождается резкой болью, отеком.
Хронический вывих надколенника: данная патология с высоким риском возникновения рецидивов в дальнейшем. При возникновении повреждений в детском возрасте часто встречается деформация коленного сустава с нарушением функциональной способности.
Периартрит: воспаление сухожилия. Характеризуется длительным сохранением боли, ограничением подвижности сустава, болезненностью в проекции сухожилий.
К заболеванию могут приводить не только травмы, но и инфекции, аллергические реакции, особенности иммунного реагирования организма с развитием аутоиммунных заболеваний, особенности скелета, чрезмерные физические нагрузки.
Бурсит: излишнее накопление жидкости в суставной сумке, в результате чего появляется заметное увеличение коленного сустава и возникает боль, которая может распространиться вдоль по всей конечности до стопы. Наиболее частыми причинами являются травмы, физические перегрузки и инфекции. Для острой формы заболевания характерна сильная и резкая, непроходящая боль, гиперемия кожи и ограничение подвижности конечности. При этом опухоль имеет четкие очертания, а скопившаяся жидкость хорошо ощущается при прощупывании.
Артрит: воспалительное заболевание коленного сустава, которое сопровождается повышением температуры в зоне поражения, сильной болью, интенсивность которой возрастает при ходьбе), отеком сустава и нарушением его функции. В дальнейшем сустав деформируется, появляется выраженное ограничение движений. Среди частых причин артрита можно назвать наследственность со склонностью к аутоиммунизации, инфекции, дисбаланс физически нагрузок (как чрезмерные, так и недостаточные).
Реактивный артрит: характеризуется полиорганностью, вовлечением в воспалительный процесс других, анатомически отдаленных, органов и тканей. Причиной, чаще всего, являются самые разнообразные урогенитальные и кишечные инфекции.
Синовит: воспалительное заболевание выстилающей изнутри полость сустава синовиальной оболочки с образованием выпота, который собирается в суставной сумке. Частыми причинами синовита являются травмы, аутоимунные процессы, нарушения в обмене веществ. Данное заболевание сопровождается тупой болью и неприятным чувством распирания изнутри.
Остеомиелит: возбудителями этого гнойно-некротического процесса в костной ткани являются бактерии, вызывающие сверлящую острую как бы распирающую изнутри боль, интенсивность которой возрастает даже от малейшего движения. Наряду с этим характерным симптомом существуют и другие: слабость, повышение температуры тела. Больное колено отекает, кожа на нем краснеет.
Туберкулез костей: это тяжелое заболевание начинается с расплавления костного вещества. Без специфической противотуберкулезной терапии процесс прогрессирует, образуются гнойные свищи.
Остеохондрит коленной чашечки: в этом случае гиалиновый хрящ отслаивается от суставных поверхностей. Интенсивность болей в колене на начальном этапе низка. При развитии болезни присоединяются воспалительные явления, усиление болей; полное отделение тканей хряща приводит к блокаде сустава.
Опухоли костей (злокачественные и доброкачественные): причина неприятных ощущений в суставе в этом случае – разрастание образования и сдавливание им мягких тканей.
Кроме того, боли могут быть следствием патологии других органов, при этом иррадиируя в область коленного сустава:
- Невропатия седалищного нерва: в следствие остеохондроза или грыжи межпозвоночного диска пояснично-крестцового сегмента позвоночника. Возникает при защемлении поврежденными позвонками нервного ствола. При этом пульсирующая боль может отдавать в колено, переднюю часть бедра.
- Коксартроз, дисплазия тазобедренного сустава. Боль при этих болезнях часто охватывает всю поверхность конечности.
- Фибромиалгия. Боли в мышцах могут иррадиировать в суставы, расположенные вблизи пораженных мягких тканей.
В случае, если боль является следствием травмы, необходимо срочно посетить травматолога или хирурга.
Хронические заболевания суставов лечат ревматологи, ортопеды, остеопаты, терапевты.
При подозрении на любое новообразование нужно обратиться к онкологу.
После осмотра специалистом, проведения двигательных тестов и тщательного сбора анамнеза для постановки точного диагноза могут назначаться следующие виды обследований:
- инструментальные (рентгенография, УЗИ, КТ, МРТ, денситометрия);
- инвазивные (артроскопия);
- лабораторные (общий, биохимический анализ, мазки и анализы крови на бактериальную микрофлору, серологическое исследование, пункция суставной жидкости).
1. Уменьшение нагрузок на суставы, в том числе за счет нормализации массы тела.
2. Снижение соли и животных жиров в меню.
3. Тщательная длительная разминка коленного сустава перед началом тренировок с постепенным увеличением нагрузки. Защита колен во время занятий спортом ортезами.
4. Ношение удобной обуви ортопедической или с элементами ортопедии , ортопедических стелек .
5. Предохранение конечностей от переохлаждений.
6. Своевременное лечение инфекций.
7. Использование бандажей в повседневной жизни.
Для предотвращения и купирования болей в коленном суставе врачи рекомендуют ношение наколенников — ортопедических изделий, которое обеспечивает коленному суставу и связкам правильное анатомическое положение, уменьшают излишнюю подвижность в горизонтальной и вертикальной осях, что позволяет перераспределить нагрузку таким образом, что давление на хрящи. связки, мениски становятся равномерными. А благодаря плотной фиксации у человека уменьшаются болевые ощущения. При этом значительно быстрее уменьшается отек, улучшается кровообращение, воспаление уменьшается, а регенерация, наоборот, усиливается.
Наколенники имеют неоспоримое преимущество перед эластичными бинтами – они не "сползают", имеют определенную и постоянную степень компресии на мягкие ткани, участки анатомической комфортности, благодаря чему не сдавливают вены и нервные окончания.
В зависимости от конкретно взятой модели, носить изделия разрешается от 2 до практически постоянного ношения.
Необходимо увеличить потребление продуктов, содержащих кальций (черные бобы, брокколи, кунжут, лосось, творог 5% жирности). Очень полезны для профилактики болезни земляника, вишня, морковь, петрушка, томаты, баклажаны. Хорошими профилактическими средствами являются льняное масло и рыбий жир.
Рекомендуется пить много воды. Считается, что она продлевает жизнь хрящей.
В зависимости от основной причины боли в коленном суставе, выбирают метод лечения, его продолжительность, сочетание различных способов и методов. Разрабатывается программа реабилитации, санаторно - курортного лечения. Травматические повреждения сустава вызывают необходимость вправления костей, накладывания гипса, длительного ношения фиксирующих повязок, ортезов, а иногда и оперативного вмешательства.
В реабилитационный период после снятия гипса выполняются занятия ЛФК, курсовое лечение у мануального терапевта, массаж, физиопроцедуры (лазеро-, магнитотерапия , электрофорез, лечении в барокамере).
Воспалительные заболевания суставов (бурситы, синовиты, инфекционные артриты) прежде всего, подвергаются медикаментозной терапии с использованием антибиотиков; группы нестероидных противовоспалительных препаратов, других симптоматических средств. При этом так же используются наложение давящих повязок или ношение компрессионных изделий, проводят удаление излишней синовиальной жидкости, проводят блокады с использованием глюкокортикостероидных препаратов или нестероидных противовоспалительных средств. В ряде случает используют иммунодепрессанты.
Ревматоидный, реактивный, псориатический артриты требуют серьезного комплексного лечения, включающего базисную терапию иммуносупрессорами, препаратами золота, противовоспалительными средствами, глюкокортикостероидами.
Деформирующий гонартроз лечат при помощи внутрисуставных инъекций кортикостероидных препаратов, физиотерапевтических мер, хондропротекторов, НПВП, лечебной физкультуры, массажа, а также местных средств – компрессов с димексидом, бишофитом и т.д.
Сильная степень сужения суставной щели и повреждения костей вызывает необходимость замены сустава (эндопротезирования).
При спазме мышц, сосудистых болях назначают курсы лечения миорелаксантами, средствами для улучшения трофики тканей, сосудорасширяющими препаратами, втирание разогревающих мазей, массаж.
Терапия остеопороза включает препараты кальция и витамина Д3, гормонов щитовидной железы, витамины.
Необходимо помнить, что самостоятельное применение лекарственных средств чревато самыми разнообразными, и порой непоправимыми осложнениями. Поэтому разобраться в причинах болей коленного сустава и выбрать наиболее оптимальный метод лечения может только квалифицированный врач.
Упражнения для коленного сустава
Читайте также:


